الدليل الشامل لعلاج خلع المفصل الظنبوبي الشظوي المزمن
الخلاصة الطبية
خلع المفصل الظنبوبي الشظوي المزمن هو حالة طبية نادرة تحدث نتيجة إصابات الركبة الشديدة غير المعالجة بشكل صحيح. يتضمن العلاج خيارات جراحية متقدمة مثل استئصال رأس الشظية أو إعادة بناء الأربطة، ويهدف إلى تخفيف الألم واستعادة استقرار الركبة والكاحل.
الخلاصة الطبية السريعة: خلع المفصل الظنبوبي الشظوي المزمن هو حالة طبية نادرة تحدث نتيجة إصابات الركبة الشديدة غير المعالجة بشكل صحيح. يتضمن العلاج خيارات جراحية متقدمة مثل استئصال رأس الشظية أو إعادة بناء الأربطة، ويهدف إلى تخفيف الألم واستعادة استقرار الركبة والكاحل.
مقدمة شاملة حول خلع المفصل الظنبوبي الشظوي المزمن
يعد خلع المفصل الظنبوبي الشظوي المزمن وغير الردود من الحالات الطبية النادرة والمعقدة في مجال جراحة العظام. يحدث هذا الخلع في المفصل الصغير الذي يربط بين عظمة القصبة (الظنبوب) وعظمة الشظية في الجزء الخارجي من الركبة. في كثير من الأحيان، تنشأ هذه الحالة كأثر جانبي لإصابات الركبة الشديدة أو الحوادث ذات الطاقة العالية التي تؤدي إلى تمزق الأربطة المحيطة بهذا المفصل.
تكمن المشكلة الرئيسية في هذه الحالة في أن التركيز الطبي الأولي خلال الحوادث الكبرى غالبا ما ينصب على الإصابات الأكثر وضوحا وخطورة داخل الركبة، مثل تمزق الرباط الصليبي أو كسور هضبة الترقوة. نتيجة لذلك، قد يتم التغاضي عن إصابة المفصل الظنبوبي الشظوي، مما يؤدي بمرور الوقت إلى تحولها من إصابة حادة إلى حالة مزمنة غير مستقرة. عندما يترك هذا الخلع دون علاج أو إعادة إلى مكانه الطبيعي، فإنه يطلق سلسلة من التغيرات الميكانيكية الحيوية التي لا تؤثر فقط على الركبة، بل تمتد لتشمل مفصل الكاحل أيضا، مما يسبب معاناة مستمرة للمريض.
عزيزي المريض، إذا كنت تعاني من آلام مزمنة في الجزء الخارجي من الركبة أو تشعر بعدم استقرار في ساقك بعد تعرضك لحادث قديم، فإن فهم طبيعة هذه الإصابة هو الخطوة الأولى نحو الشفاء. في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بهذه الحالة، بدءا من التشريح الدقيق، مرورا بالأعراض والتشخيص، وصولا إلى أحدث الخيارات الجراحية وبروتوكولات التعافي.
التشريح المبسط لفهم حركة المفصل الظنبوبي الشظوي
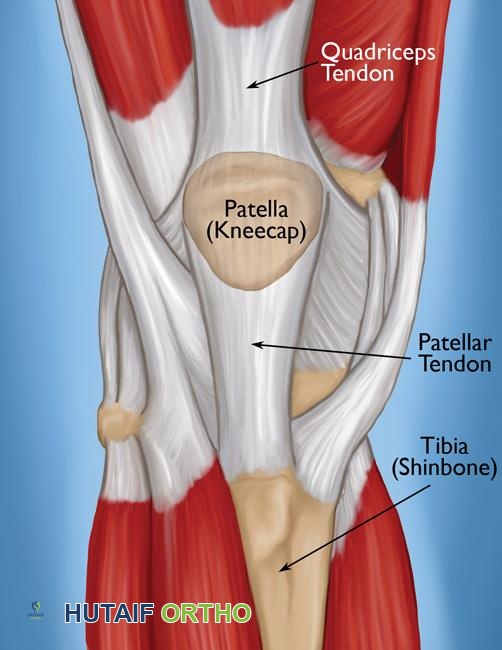
لفهم طبيعة الإصابة وكيفية علاجها، يجب أولا إلقاء نظرة مبسطة على تشريح هذه المنطقة المعقدة. المفصل الظنبوبي الشظوي القريب هو مفصل زلالي يقع في الجزء الخارجي العلوي من الساق، أسفل مفصل الركبة مباشرة. يتميز هذا المفصل بوجود كبسولة زلالية محاطة بمجموعة من الأربطة القوية التي تضمن استقراره أثناء الحركة.
الأربطة الداعمة للمفصل
يعتمد استقرار هذا المفصل على مجموعة من الهياكل التشريحية الحيوية التي تعمل معا بتناغم تام:
- الرباط الظنبوبي الشظوي الأمامي العلوي: يتكون من حزمتين أو ثلاث حزم عريضة ومسطحة من الأنسجة الليفية. يمتد هذا الرباط بشكل مائل إلى الأعلى من الجزء الأمامي لرأس عظمة الشظية ليصل إلى اللقمة الجانبية لعظمة القصبة.
- الرباط الظنبوبي الشظوي الخلفي العلوي: عبارة عن شريط ليفي واحد وسميك وعريض، يمر من الجزء الخلفي لرأس الشظية إلى الجزء الخلفي من اللقمة الجانبية للقصبة.
- الرباط الجانبي الشظوي ووتر العضلة ذات الرأسين الفخذية: ترتبط هذه الهياكل القوية برأس عظمة الشظية، وتلعب دورا حاسما في توفير الاستقرار الديناميكي والثابت لكل من الجزء الخارجي للركبة والمفصل الظنبوبي الشظوي.

الميكانيكا الحيوية لعظمة الشظية
من المفاهيم الخاطئة الشائعة أن عظمة الشظية هي عظمة ثابتة لا تتحرك. في الواقع، تعتبر الشظية عظمة ديناميكية للغاية وتتحرك بشكل مستمر خلال دورة المشي الطبيعية. عندما تقوم بثني كاحلك إلى الأعلى، يندمج الجزء الأمامي الأعرض من عظمة الكاحل داخل المفصل. لاستيعاب هذا التوسع والدوران، يجب أن تتحرك عظمة الشظية إلى الأعلى قليلا، وتتجه نحو الخارج، وتدور خارجيا حول محورها الطولي.
هذه الحركة الديناميكية تفسر لماذا يمكن لأي إصابة في الجزء العلوي من الشظية (عند الركبة) أن تؤثر بشكل مباشر على وظيفة الكاحل في الأسفل، حيث تعمل العظمة كدعامة ميكانيكية واحدة تربط بين المفصلين.
الأسباب وعوامل الخطر المؤدية للخلع المزمن
لا يحدث خلع المفصل الظنبوبي الشظوي المزمن من تلقاء نفسه، بل هو نتيجة لتراكمات أو إصابات سابقة لم يتم التعامل معها بالشكل الأمثل. فهم الأسباب يساعد في الوقاية والتشخيص المبكر.
الحوادث والإصابات الرياضية
السبب الأكثر شيوعا لهذه الحالة هو التعرض لصدمة قوية أو إصابة التوائية معقدة. يشمل ذلك:
* حوادث السيارات أو الدراجات النارية التي تتضمن اصطداما مباشرا أو التواء شديدا للساق.
* الإصابات الرياضية العنيفة، خاصة في الرياضات التي تتطلب تغييرات مفاجئة في الاتجاه أو احتكاكا جسديا مثل كرة القدم، الرجبي، والتزلج.
* السقوط من ارتفاع مع هبوط غير متوازن على الساق.
التأخر في التشخيص الأولي
السبب الرئيسي في تحول الخلع من حالة حادة إلى مزمنة هو التشخيص المتأخر. في غرف الطوارئ، غالبا ما يكون المريض يعاني من إصابات متعددة، وقد يكون الألم الناتج عن كسر في القصبة أو تمزق في أربطة الركبة الرئيسية هو المسيطر. نتيجة لذلك، يمر خلع المفصل الظنبوبي الشظوي دون أن يلاحظه أحد. بمرور الوقت، تلتئم الأنسجة المحيطة بالمفصل المخلوع في وضع غير طبيعي، وتتكون ندبات ليفية تجعل من المستحيل إعادة المفصل إلى مكانه بالطرق اليدوية البسيطة.
الأعراض والعلامات السريرية للمرض
قد يكون الخلع القديم غير الردود لرأس الشظية في بعض الأحيان غير مصحوب بأي أعراض، ولا يتطلب أي تدخل طبي. ومع ذلك، عندما تبدأ الأعراض في الظهور، فإنها يمكن أن تكون منهكة للغاية وتؤثر بشكل كبير على جودة حياة المريض. تتنوع الأعراض وتتداخل أحيانا مع مشاكل الركبة الأخرى، مما يجعل التشخيص تحديا حقيقيا.
الألم الميكانيكي وعدم الاستقرار
يشتكي المرضى عادة من مجموعة من الأعراض التي تزداد سوءا مع النشاط البدني:
| العرض السريري | الوصف الدقيق وتأثيره على المريض |
|---|---|
| ألم الركبة الجانبي | ألم متركز في الجزء الخارجي من الركبة، يزداد حدة عند ثني الركبة العميق أو عند القيام بحركات دورانية ومحورية. |
| الأعراض الميكانيكية | شعور بـ "طقطقة" مسموعة أو محسوسة في الركبة، أو إحساس بأن الركبة "تخون" المريض وتفقد توازنها أثناء الأنشطة المجهدة، خاصة عند التباطؤ المفاجئ. |
| ألم وعدم استقرار الكاحل | نظرا للارتباط الميكانيكي بين الركبة والكاحل عبر عظمة الشظية، فإن الخلل العلوي ينتقل للأسفل مسببا ألما وضعفا في مفصل الكاحل. |
التأثيرات العصبية والمضاعفات
من العلامات المميزة والمقلقة للتمزق الشديد أو المزمن في هذا المفصل هو تأثر العصب الشظوي المشترك. يمر هذا العصب مباشرة خلف رأس عظمة الشظية، وأي تغير في موقع العظمة يمكن أن يضغط عليه أو يشده. تتراوح الأعراض العصبية من وخز وتنميل عابر في الساق والقدم، إلى انخفاض عميق في الإحساس، وفي الحالات الشديدة والمتقدمة، قد يصاب المريض بما يعرف بـ "سقوط القدم"، حيث يفقد القدرة على رفع مقدمة قدمه أثناء المشي.
التشخيص الطبي الدقيق وتقنيات التصوير
للوصول إلى تشخيص دقيق لخلع المفصل الظنبوبي الشظوي المزمن، يعتمد طبيب العظام المتخصص على تقييم سريري شامل مدعوما بأحدث تقنيات التصوير الطبي.
الفحص السريري الشامل
يبدأ الطبيب بأخذ التاريخ الطبي المفصل للإصابة السابقة. ثم يقوم بفحص الركبة ومقارنتها بالركبة السليمة. يتضمن الفحص الضغط على رأس الشظية لتقييم مدى حركتها أو ثباتها في وضع غير طبيعي. كما يقوم الطبيب بفحص دقيق لوظائف العصب الشظوي، وتقييم مفصل الكاحل للتأكد من عدم وجود تأثيرات ميكانيكية ممتدة إليه.
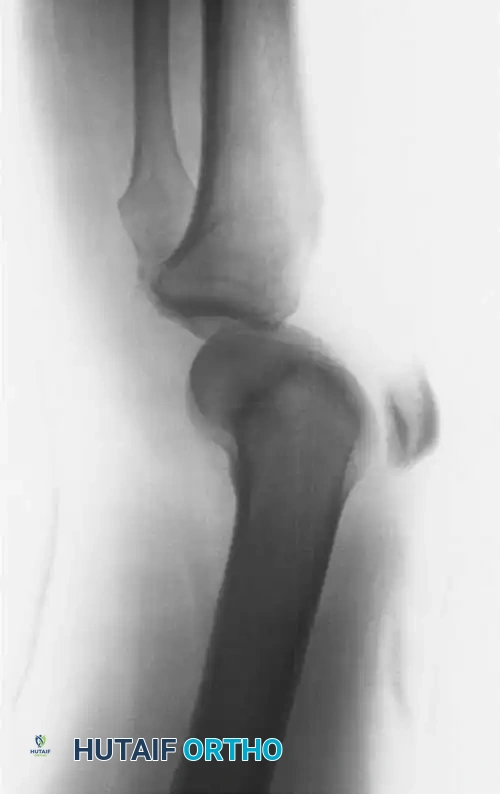
دور الأشعة السينية والمقطعية
تعتبر الصور الشعاعية القياسية (الأشعة السينية) للركبة من الأمام والجانب هي خط الدفاع الأول في التشخيص. ومع ذلك، قد يكون من الصعب تفسير هذه الصور بسبب تداخل العظام في هذه المنطقة المزدحمة. لذلك، يوصى بشدة بإجراء صور مقارنة للركبة السليمة.
يعد التصوير المقطعي المحوسب هو المعيار الذهبي للتشخيص النهائي. يوفر هذا الفحص صورا مقطعية دقيقة وثلاثية الأبعاد تظهر بوضوح الخلوع الجزئية الدقيقة أو الخلوع المزمنة غير الردودة، مما يسمح للطبيب بتقييم مدى التطابق المفصلي بدقة متناهية.
أهمية الرنين المغناطيسي
لا يقتصر التشخيص على العظام فقط، بل يمتد للأنسجة الرخوة. يعتبر التصوير بالرنين المغناطيسي أداة لا تقدر بثمن لتقييم سلامة الرباط الجانبي الشظوي، ووتر العضلة ذات الرأسين الفخذية، والأهم من ذلك، حالة العصب الشظوي المشترك والأربطة المحيطة به.
الخيارات العلاجية غير الجراحية
يتم تحديد خطة العلاج بشكل صارم بناء على الأعراض التي يعاني منها المريض. الخلوع المزمنة التي يتم اكتشافها صدفة ولا تسبب أي ألم أو إعاقة لا تتطلب أي علاج طبي.
عندما تبدأ الأعراض في التأثير على حياة المريض، يجب استنفاد كافة الطرق العلاجية غير الجراحية (التحفظية) قبل التفكير في التدخل الجراحي. تشمل هذه الطرق:
- الدعامات والأربطة الطبية: استخدام دعامات مخصصة للركبة أو حزام ضاغط للمفصل الظنبوبي الشظوي القريب لتوفير دعم خارجي وتقليل الحركة غير الطبيعية للمفصل.
- العلاج الطبيعي الموجه: الانخراط في برنامج تأهيل مكثف يركز على تقوية العضلة ذات الرأسين الفخذية وعضلات الحجرة الجانبية للساق، مما يعزز الاستقرار الديناميكي للركبة.
- تعديل نمط الحياة: تجنب الأنشطة الرياضية أو الحركات التي تتطلب التواءات مفاجئة أو تحميل وزن كبير على الركبة في أوضاع غير مريحة.
من المهم ملاحظة أن محاولة "الرد المغلق" (أي محاولة إعادة العظمة إلى مكانها بالضغط اليدوي تحت التخدير) تعتبر غير مجدية تماما في حالات الخلع المزمن. يعود سبب الفشل إلى تقلصات الأنسجة الرخوة، وتداخل كبسولة المفصل، وتكون ندبات تليفية قوية تمنع العظمة من العودة إلى مسارها الطبيعي.
التدخل الجراحي والتقنيات الحديثة للعلاج
عندما تفشل العلاجات التحفظية في تخفيف الألم واستعادة وظيفة الركبة، يصبح التدخل الجراحي هو الخيار الأمثل. نظرا لندرة هذه الحالة، لا توجد دراسات واسعة النطاق تحدد مسارا جراحيا واحدا للجميع، ولكن المبادئ التوجيهية الحديثة لجراحة العظام تحدد ثلاثة مسارات جراحية رئيسية، يتم اختيار الأنسب منها بناء على عمر المريض ومستوى نشاطه.
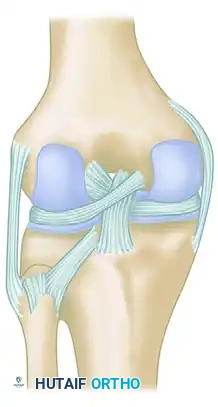
دمج المفصل الظنبوبي الشظوي
تاريخيا، كان إجراء دمج المفصل (إيثاق المفصل) خيارا مطروحا، ولكنه يعتبر اليوم إجراء محظورا في الممارسة الطبية الحديثة. أثبتت الدراسات الكلاسيكية أن دمج هذا المفصل يلغي الدوران الخارجي الإلزامي لعظمة الشظية والذي يجب أن يحدث أثناء حركة الكاحل. هذا الخلل الميكانيكي يؤدي حتما إلى آلام مبرحة في الكاحل، وتقييد حركته، وعدم استقرار ثانوي. العديد من المرضى الذين خضعوا لهذه الجراحة قديما احتاجوا إلى جراحات إنقاذية لاحقة لتصحيح الوضع.
استئصال رأس الشظية
يعتبر استئصال الجزء القريب من عظمة الشظية الخيار الأكثر موثوقية وشيوعا عبر التاريخ لعلاج الخلوع المزمنة والمؤلمة. تعمل هذه الجراحة على إزالة المفصل المؤلم بالكامل مع الحفاظ على الميكانيكا الحيوية للكاحل. ومع ذلك، يفضل الجراحون تجنب هذا الإجراء لدى الأطفال في طور النمو، والمراهقين، والرياضيين المحترفين، لأنه يغير من الميكانيكا الحيوية للزاوية الخلفية الجانبية للركبة.
تتضمن خطوات هذه الجراحة الدقيقة ما يلي:
1. يتم إجراء شق منحني على الجزء الخارجي من الركبة.
2. الخطوة الأكثر أهمية: تحديد موقع العصب الشظوي المشترك وحمايته بعناية فائقة من خلال تحريره من الأنسجة المتندبة المحيطة به.
3. يتم فصل وتر العضلة ذات الرأسين الفخذية والرباط الجانبي الشظوي مؤقتا.
4. باستخدام منشار جراحي دقيق، يتم قطع وإزالة حوالي 1.5 إلى 2 سم من الجزء العلوي لعظمة الشظية.
5. إعادة التثبيت: يجب إعادة ربط الأوتار والأربطة التي تم فصلها بقوة إلى عظمة القصبة باستخدام خطاطيف خياطة متطورة أو عبر أنفاق عظمية لضمان عدم حدوث عدم استقرار في الركبة مستقبلا.
إعادة بناء الأربطة جراحيا
بالنسبة للمرضى الأصغر سنا، أو الرياضيين ذوي المتطلبات البدنية العالية، أو أولئك الذين يعتبر الحفاظ على التشريح الطبيعي للركبة أمرا حيويا بالنسبة لهم، فإن إعادة بناء الأربطة هي النهج الجراحي الحديث والمفضل.
تعتمد هذه التقنية على استخدام طعم ذاتي (عادة ما يؤخذ من وتر العضلة الرشيقة في الساق نفسها) لإعادة بناء الأربطة الممزقة.
* يتم تنظيف المفصل من الأنسجة المتندبة وإعادة رأس الشظية إلى مكانه الطبيعي.
* نظرا لأن المفصل غير مستقر بشكل مزمن، يتم استخدام مسمار معدني لتثبيت الشظية بالقصبة مؤقتا. هذا المسمار ضروري للحماية ولكنه مؤقت ويجب إزالته بعد 3 إلى 6 أشهر.
* يتم حفر أنفاق دقيقة في العظام وتمرير الطعم الوتري من خلالها على شكل رقم ثمانية لتقليد الأربطة الطبيعية، ثم يتم تثبيته بإحكام.
بروتوكولات التعافي وإعادة التأهيل بعد الجراحة
يعتمد نجاح الجراحة بشكل كبير على التزام المريض ببرنامج إعادة التأهيل البدني. يختلف البروتوكول باختلاف نوع الجراحة التي تم إجراؤها.
التعافي بعد استئصال رأس الشظية
- المرحلة الأولى (0-2 أسبوع): يتم تثبيت الركبة في دعامة مفصلية مقفلة في وضع الاستقامة. يسمح للمريض بتحميل الوزن حسب تحمله باستخدام العكازات. التركيز يكون على التئام الجروح والسيطرة على التورم.
- المرحلة الثانية (2-6 أسابيع): يتم البدء في زيادة المدى الحركي للركبة تدريجيا. يجب تجنب تفعيل عضلات المأبض (العضلة ذات الرأسين الفخذية) بشكل منفصل لحماية الأنسجة التي تم إعادة ربطها حديثا.
- المرحلة الثالثة (6-12 أسبوع): تقوية تدريجية لعضلات الفخذ الأمامية والخلفية. يمكن العودة إلى الركض الخفيف بحلول الأسبوع العاشر إلى الثاني عشر.
التعافي بعد جراحة إعادة بناء الأربطة
- المرحلة الأولى (0-6 أسابيع): يمنع تحميل الوزن تماما أو يسمح بلمس الأرض فقط بأصابع القدم لحماية المسمار المؤقت والطعم الوتري. يجب ارتداء دعامة الركبة مقفلة أثناء المشي.
- المرحلة الثانية (6-12 أسبوع): التقدم التدريجي نحو تحميل الوزن الكامل وبدء تمارين المدى الحركي النشط.
- إزالة المسمار المؤقت: يتم إزالة المسمار عبر جراحة بسيطة بين الشهر الثالث والسادس بعد العملية، وذلك قبل البدء في أي أنشطة رياضية عالية التأثير.
- المرحلة الثالثة (3-6 أشهر): تدريبات التوازن المتقدمة، وتمارين القوة الانفجارية، والتأهيل الخاص بالرياضة التي يمارسها المريض.
المضاعفات المحتملة وكيفية الوقاية منها
كما هو الحال مع أي تدخل جراحي معقد، يجب أن يكون الجراح والمريض على دراية بالمضاعفات المحتملة وكيفية التعامل معها لتجنبها:
- إصابة العصب الشظوي المشترك: هي المضاعفة الأكثر خطورة. يمكن أن تحدث بسبب إصابة مباشرة أثناء الجراحة، أو بسبب الشد أثناء إعادة العظمة لمكانها، أو نتيجة ضغط من تجمع دموي بعد الجراحة. يتطلب الأمر دقة متناهية من الجراح أثناء التعامل مع العصب.
- عدم الاستقرار الخلفي الجانبي: إذا لم يتم إعادة ربط الأربطة والأوتار بقوة إلى عظمة القصبة بعد استئصال الشظية، فقد يعاني المريض من عدم استقرار شديد في الركبة.
- مشاكل الكاحل: كما ذكرنا، فإن دمج المفصل أو نسيان إزالة المسمار المؤقت سيؤدي إلى تقييد حركة الشظية، مما يسبب آلاما ثانوية في الكاحل.
- تكرار الخلع: قد يحدث بعد جراحة إعادة البناء إذا تمدد الطعم الوتري أو إذا تم إزالة التثبيت المؤقت في وقت مبكر جدا قبل أن يندمج الطعم بيولوجيا مع العظم.
الأسئلة الشائعة
ما هو الوقت المناسب للعودة للرياضة
تعتمد العودة للرياضة على نوع الجراحة. في حالة استئصال رأس الشظية، قد يستغرق الأمر من 3 إلى 4 أشهر. أما في حالة إعادة بناء الأربطة، فإن العودة للرياضات التنافسية تتطلب عادة من 6 إلى 9 أشهر، وذلك بعد إزالة المسمار المؤقت واكتمال برنامج التأهيل.
هل يمكن التعايش مع الخلع المزمن دون جراحة
نعم، إذا كان الخلع لا يسبب ألما أو عدم استقرار يؤثر على حياتك اليومية، يمكن التعايش معه دون تدخل جراحي، مع المتابعة الدورية واستخدام دعامات الركبة عند الحاجة.
نسبة نجاح جراحة إعادة بناء الأربطة
تعتبر نسبة نجاح هذه الجراحة عالية جدا، خاصة عند إجرائها بواسطة جراح عظام متخصص في الإصابات الرياضية. توفر الجراحة استقرارا ممتازا وتسمح للرياضيين بالعودة إلى مستويات نشاطهم السابقة.
الفرق بين الخلع الحاد والخلع المزمن
الخلع الحاد يحدث فور التعرض للإصابة ويمكن عادة إعادته إلى مكانه يدويا (الرد المغلق) في غرفة الطوارئ. الخلع المزمن هو الذي مر عليه أسابيع أو أشهر دون علاج، حيث تتكون أنسجة ليفية تمنع عودة العظمة لمكانها الطبيعي إلا بتدخل جراحي.
تأثير الجراحة على حركة الكاحل
الهدف الأساسي من الجراحات الحديثة (مثل الاستئصال أو إعادة البناء) هو الحفاظ على الميكانيكا الحيوية الطبيعية للشظية لضمان عدم تأثر حركة الكاحل. الجراحة الوحيدة التي تضر بالكاحل هي دمج المفصل، وهي لم تعد مستخدمة.
أهمية إزالة المسمار المؤقت بعد الجراحة
في جراحة إعادة البناء، يوضع المسمار لحماية الطعم الوتري الجديد. يجب إزالته بعد 3 إلى 6 أشهر لأن تركه سيمنع عظمة الشظية من الحركة الطبيعية أثناء المشي، مما سيؤدي حتما إلى آلام شديدة في الكاحل وانكسار المسمار نفسه مع الوقت.
كيفية التعامل مع ألم الركبة الجانبي
قبل الجراحة، يمكن إدارة الألم عبر الأدوية المضادة للالتهابات، تعديل الأنشطة، العلاج الطبيعي، واستخدام الكمادات الباردة. إذا استمر الألم وأصبح يعيق حياتك، فإن الجراحة هي الحل الأمثل.
دور العلاج الطبيعي قبل اتخاذ قرار الجراحة
يلعب العلاج الطبيعي دورا حيويا في تقوية العضلات المحيطة بالرك
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك