إصابات الحبل الشوكي: فهم شامل وطرق حديثة للتعافي
تُعد إصابات الحبل الشوكي (Spinal Cord Injuries - SCI) من الحالات الطبية المعقدة والمدمرة، التي تتسبب في تحولات جذرية في حياة الأفراد المصابين وعائلاتهم. هذه الإصابات لا تقتصر آثارها على الجانب الجسدي فحسب، بل تمتد لتشمل الأبعاد النفسية والاجتماعية والاقتصادية، مما يتطلب نهجًا علاجيًا متعدد التخصصات ومستمرًا. إن تعقيد الحبل الشوكي كمركز عصبي حيوي يربط الدماغ ببقية أجزاء الجسم، يجعله شديد الحساسية لأي ضرر، حيث يمكن أن يؤدي أدنى إصابة إلى فقدان جزئي أو كلي للوظائف الحركية والحسية والذاتية تحت مستوى الإصابة.
في اليمن، ومع الأسف، تشهد هذه الإصابات تزايدًا ملحوظًا بسبب عدة عوامل، مما يجعل الحاجة ماسة إلى خبراء متخصصين يمتلكون المعرفة والخبرة وأحدث التقنيات لتقديم أفضل رعاية ممكنة. هنا، يبرز اسم الأستاذ الدكتور محمد هطيف ، الأستاذ في جامعة صنعاء وجامعة العلوم والتكنولوجيا، كأحد أبرز جراحي العظام والعمود الفقري والمفاصل في اليمن. بخبرة تتجاوز العشرين عامًا، ومع التزامه الصارم بالنزاهة الطبية واستخدامه لأحدث التقنيات العالمية مثل الجراحة المجهرية (Microsurgery)، والمنظار الجراحي بتقنية 4K، وجراحة تبديل المفاصل (Arthroplasty)، يقدم الدكتور هطيف أملًا جديدًا للمرضى الذين يعانون من إصابات الحبل الشوكي، موفرًا لهم ليس فقط التشخيص الدقيق والعلاج المتقدم، بل وأيضًا خطط إعادة تأهيل شاملة تهدف إلى تحسين جودة حياتهم قدر الإمكان.
إن فهم آليات إصابة الحبل الشوكي، وتشريحه المعقد، وأعراضه المتنوعة، وخيارات العلاج المتاحة، هو الخطوة الأولى نحو التعافي والاندماج في المجتمع. يهدف هذا المقال إلى تقديم دليل شامل ومفصل حول إصابات الحبل الشوكي، مع التركيز على أهمية الرعاية المتخصصة التي يقدمها خبراء مثل الدكتور محمد هطيف.
تشريح الحبل الشوكي والعمود الفقري: الأساس لفهم الإصابة
لفهم إصابات الحبل الشوكي بشكل دقيق، من الضروري الإلمام بالتشريح المعقد للعمود الفقري والحبل الشوكي نفسه.
العمود الفقري
العمود الفقري هو الهيكل العظمي الواقي الذي يحيط بالحبل الشوكي ويدعمه، ويتكون من 33 فقرة مقسمة إلى خمس مناطق رئيسية:
*
الفقرات العنقية (Cervical Vertebrae - C1-C7):
وهي الفقرات السبع العلوية في الرقبة، وتدعم الرأس وتسمح بحركته الواسعة. إصابات هذه المنطقة غالبًا ما تكون الأكثر خطورة.
*
الفقرات الصدرية (Thoracic Vertebrae - T1-T12):
وهي الفقرات الاثنتا عشرة في الجزء العلوي من الظهر، وتتصل بالأضلاع لتشكل القفص الصدري.
*
الفقرات القطنية (Lumbar Vertebrae - L1-L5):
وهي الفقرات الخمس الكبيرة في أسفل الظهر، وتتحمل معظم وزن الجسم وتسمح بحركة الجذع.
*
العجز (Sacrum - S1-S5):
يتكون من خمس فقرات ملتحمة تشكل قاعدة العمود الفقري، وتتصل بعظام الحوض.
*
العصعص (Coccyx):
يتكون من أربع فقرات ملتحمة في نهاية العمود الفقري.
بين كل فقرة، توجد أقراص بين فقرية (Intervertebral Discs) تعمل كممتصات للصدمات وتسمح بالمرونة. داخل كل فقرة، توجد فتحة تسمى الثقب الفقري (Vertebral Foramen)، وعندما تتراص هذه الثقوب فوق بعضها البعض، فإنها تشكل القناة الشوكية (Spinal Canal) التي يمر من خلالها الحبل الشوكي.
الحبل الشوكي
الحبل الشوكي هو حزمة من الأعصاب تمتد من جذع الدماغ إلى أسفل الظهر. وظيفته الأساسية هي نقل الإشارات العصبية ذهابًا وإيابًا بين الدماغ وبقية أجزاء الجسم. يمكن تقسيم وظائف الحبل الشوكي إلى:
*
الوظائف الحركية:
نقل الأوامر من الدماغ إلى العضلات للتحكم في الحركة.
*
الوظائف الحسية:
نقل المعلومات الحسية (مثل اللمس، الألم، الحرارة، الوضع) من الجسم إلى الدماغ.
*
الوظائف الذاتية:
التحكم في الوظائف اللاإرادية للجسم مثل التنفس، ضغط الدم، درجة حرارة الجسم، وظيفة المثانة والأمعاء، والوظائف الجنسية.
تتفرع الأعصاب الشوكية (Spinal Nerves) من الحبل الشوكي وتخرج من القناة الشوكية عبر الثقوب الفقرية لتصل إلى أجزاء مختلفة من الجسم. كل زوج من الأعصاب الشوكية يخدم منطقة معينة، وهذا هو السبب في أن موقع إصابة الحبل الشوكي يحدد الأعضاء والوظائف المتأثرة.
وبائيات إصابات الحبل الشوكي: أرقام وإحصائيات وتحليل
تُعد إصابات الحبل الشوكي ذات أبعاد وبائية واسعة، وتشير التقديرات العالمية إلى أن ما بين 12,000 و17,000 حالة إصابة جديدة تحدث سنويًا في الولايات المتحدة وحدها. هذه الأرقام، على الرغم من أنها قد تبدو متواضعة مقارنة بإصابات أخرى، إلا أن تداعياتها وخيمة للغاية. تُشكل إصابات العمود الفقري حوالي 6% من جميع الكسور، ومن المثير للقلق أن 15% إلى 20% من كسور الفقرات يمكن أن تحدث في مواقع متعددة غير متجاورة، مما يزيد من تعقيد التشخيص والعلاج ويزيد من احتمالية الضرر العصبي.
الأسباب الرئيسية:
- حوادث المرور: لا تزال السبب الرئيسي، حيث تمثل حوالي 50% من جميع حالات إصابات الحبل الشوكي. وهذا يشمل حوادث السيارات والدراجات النارية والمشاة.
- السقوط: تمثل حوالي 20-25% من الحالات، وتزداد شيوعًا بين كبار السن والأطفال.
- أعمال العنف: مثل طلقات الرصاص أو الطعنات، وتتراوح نسبتها بين 10-15%.
- الإصابات الرياضية: وخاصة في الرياضات عالية المخاطر مثل كرة القدم، والغطس، والجمباز، وتصل نسبتها إلى 10%.
- الأمراض غير الرضحية: مثل الأورام، والالتهابات، والتصلب المتعدد، أو الأمراض التنكسية التي قد تضعف العمود الفقري وتجعله أكثر عرضة للإصابة.
الفئات الأكثر عرضة:
- الذكور: تُظهر الإحصائيات أن نسبة الذكور إلى الإناث المصابين بكسور في الفقرات هي 4:1، مما يشير إلى أن الذكور أكثر عرضة للإصابة، غالبًا بسبب الانخراط في أنشطة أكثر خطورة.
- الشباب: الفئة العمرية الأكثر تضررًا هي بين 16 و 30 عامًا، تليها كبار السن.
التكلفة الاقتصادية:
تُقدر التكلفة الطبية المباشرة وغير المباشرة لإصابة الحبل الشوكي لشخص أصيب في سن 25 عامًا ما بين 1.5 و 4.6 مليون دولار أمريكي على مدى العمر، اعتمادًا على شدة الإصابة. هذه الأرقام تعكس العبء المالي الهائل على الأفراد، العائلات، وأنظمة الرعاية الصحية. لسوء الحظ، يبلغ معدل الوفيات العام بين المرضى الذين يعانون من إصابة في الحبل الشوكي خلال فترة الاستشفاء الأولية حوالي 17%، مما يؤكد على ضرورة التدخل الطبي السريع والفعال.
أنواع إصابات الحبل الشوكي وتصنيفها
يُعد تصنيف إصابات الحبل الشوكي أمرًا بالغ الأهمية لتحديد خطة العلاج والتنبؤ بالتعافي. تُصنف الإصابات عادةً بناءً على مستوى الإصابة وشدتها (كاملة أو غير كاملة).
1. حسب مستوى الإصابة:
يُشير مستوى الإصابة إلى أدنى جزء سليم من الحبل الشوكي الذي يحافظ على وظيفته الحسية والحركية. كلما ارتفع مستوى الإصابة (أقرب إلى الرأس)، زادت شدة الضرر واتساع نطاق الأعضاء المتأثرة.
*
إصابات الحبل الشوكي العنقية (Cervical SCI):
تؤثر على الفقرات C1-C7. هذه هي الأكثر خطورة وتسبب الشلل الرباعي (Tetraplegia)، حيث تتأثر الأطراف الأربعة (الذراعين والساقين) والجذع. قد تتأثر وظائف التنفس والقلب والجهاز الهضمي أيضًا.
*
إصابات الحبل الشوكي الصدرية (Thoracic SCI):
تؤثر على الفقرات T1-T12. غالبًا ما تسبب الشلل النصفي (Paraplegia)، حيث تتأثر الساقين والجذع، بينما تظل الذراعين سليمتين.
*
إصابات الحبل الشوكي القطنية (Lumbar SCI):
تؤثر على الفقرات L1-L5. تسبب الشلل النصفي، ولكن عادةً ما تكون السيطرة على الجذع أفضل، وقد يكون هناك بعض القدرة على تحريك الوركين أو الركبتين.
*
إصابات الحبل الشوكي العجزية (Sacral SCI):
تؤثر على الفقرات S1-S5. غالبًا ما تؤثر على الساقين والقدمين والوظائف الجنسية والمثانة والأمعاء.
2. حسب شدة الإصابة:
يُستخدم مقياس ASIA للخلل (ASIA Impairment Scale - AIS) عالميًا لتقييم وتصنيف شدة الإصابة:
*
إصابة كاملة (Complete Injury - AIS A):
لا توجد أي وظيفة حسية أو حركية تحت مستوى الإصابة، بما في ذلك المناطق العجزية S4-S5. هذا يعني فقدانًا تامًا للإحساس والحركة في المناطق المتأثرة.
*
إصابة غير كاملة (Incomplete Injury - AIS B, C, D):
يوجد بعض الحفاظ على الوظيفة الحسية و/أو الحركية تحت مستوى الإصابة، وقد تشمل المناطق العجزية S4-S5.
*
AIS B:
وظيفة حسية موجودة تحت مستوى الإصابة (بما في ذلك المناطق العجزية S4-S5)، ولكن لا توجد وظيفة حركية تحت مستوى الإصابة.
*
AIS C:
وظيفة حركية موجودة تحت مستوى الإصابة، ومعظم العضلات الرئيسية تحت مستوى الإصابة لديها قوة عضلية أقل من الدرجة 3 (أي لا يمكنها مقاومة الجاذبية).
*
AIS D:
وظيفة حركية موجودة تحت مستوى الإصابة، ومعظم العضلات الرئيسية تحت مستوى الإصابة لديها قوة عضلية بدرجة 3 أو أكثر (أي يمكنها مقاومة الجاذبية).
*
AIS E:
الوظيفة الحسية والحركية طبيعية. لا توجد إصابة.
يُعد التقييم الدقيق لمستوى وشدة الإصابة أمرًا بالغ الأهمية لتحديد الإجراءات الطبية والجراحية وإعادة التأهيل اللازمة. الأستاذ الدكتور محمد هطيف ، بخبرته الواسعة، قادر على إجراء هذا التقييم بدقة متناهية، مما يضمن وضع خطة علاجية مخصصة ومناسبة لكل حالة.
الأعراض الشائعة لإصابات الحبل الشوكي
تتنوع أعراض إصابات الحبل الشوكي بشكل كبير بناءً على مستوى الإصابة وشدتها. يمكن أن تظهر الأعراض فورًا بعد الإصابة أو تتطور تدريجيًا. من المهم التعرف على هذه الأعراض لطلب الرعاية الطبية الفورية.
1. الأعراض الحركية:
- فقدان جزئي أو كلي للتحكم في الحركة (الشلل): يمكن أن يكون الشلل الرباعي (شلل الأطراف الأربعة) في إصابات الرقبة، أو الشلل النصفي (شلل الساقين وأحيانًا جزء من الجذع) في إصابات الظهر.
- ضعف العضلات أو الشلل: عدم القدرة على تحريك جزء أو أجزاء من الجسم.
- فقدان التوازن والتنسيق: صعوبة في المشي أو الوقوف أو أداء المهام التي تتطلب تنسيقًا حركيًا.
- تشنجات العضلات (Spasticity): تصلب العضلات وتقلصاتها اللاإرادية، والتي يمكن أن تكون مؤلمة وتعيق الحركة.
2. الأعراض الحسية:
- فقدان الإحساس أو تغييره: مثل الخدر، الوخز، الإحساس بالحرقان، أو فقدان القدرة على الإحساس باللمس، الألم، الحرارة، أو البرودة.
- تغيرات في الإحساس بالوضع (Proprioception): صعوبة في تحديد موقع أجزاء الجسم في الفراغ دون النظر إليها.
- الألم: قد يشعر المريض بألم حاد أو مزمن في موقع الإصابة أو في الأطراف، حتى في المناطق التي فقد فيها الإحساس (الألم العصبي).
3. الأعراض الذاتية (Autonomic Symptoms):
تؤثر الإصابات في الحبل الشوكي على الجهاز العصبي اللاإرادي، مما يؤدي إلى:
*
مشاكل في المثانة والأمعاء:
فقدان السيطرة على التبول والتبرز، أو سلس البول/البراز، أو احتباس البول/الإمساك.
*
تغيرات في ضغط الدم ومعدل ضربات القلب:
قد يعاني المرضى من انخفاض ضغط الدم المفاجئ عند تغيير الوضع (Hypotension الانتصابي) أو ارتفاع ضغط الدم اللاإرادي (Autonomic Dysreflexia) في الإصابات العليا.
*
مشاكل في التنفس:
خاصة في إصابات الرقبة العلوية (C1-C4)، حيث يمكن أن يتأثر الحجاب الحاجز، مما يتطلب دعمًا تنفسيًا.
*
صعوبات في تنظيم درجة حرارة الجسم:
قد لا يتمكن الجسم من التعرق أو الارتعاش بفعالية للحفاظ على درجة حرارة طبيعية.
*
مشاكل جنسية:
ضعف الانتصاب لدى الرجال أو تغيرات في الوظيفة الجنسية لدى النساء.
4. الأعراض الأخرى:
- تورم في مكان الإصابة وكدمات.
- صدمة نخاعية (Spinal Shock): حالة مؤقتة من فقدان ردود الفعل والتوتر العضلي تحت مستوى الإصابة، تحدث بعد الإصابة مباشرة.
- صعوبات في الكلام أو البلع: خاصة في إصابات الرقبة العليا.
يُعد التشخيص المبكر والتعامل السريع مع هذه الأعراض أمرًا حيويًا لتحسين نتائج التعافي. في حالات الاشتباه بإصابة في الحبل الشوكي، يجب دائمًا تثبيت الرقبة والظهر وتجنب أي حركة قبل وصول المساعدة الطبية المتخصصة. الأستاذ الدكتور محمد هطيف وفريقه الطبي المدرب لديهم الخبرة في التعامل مع هذه الحالات الطارئة وتقديم الرعاية الحرجة اللازمة.
التشخيص الدقيق لإصابات الحبل الشوكي
التشخيص الدقيق لإصابة الحبل الشوكي هو حجر الزاوية في خطة العلاج الناجحة. يتطلب ذلك تقييمًا شاملاً ودقيقًا من قبل فريق طبي متخصص، وعلى رأسه جراح عمود فقري ذو خبرة مثل الأستاذ الدكتور محمد هطيف .
1. الفحص السريري والتاريخ المرضي:
- تقييم شامل للحالة العصبية: يقوم الطبيب بتقييم الوظائف الحسية والحركية في جميع أجزاء الجسم، بما في ذلك قوة العضلات، وردود الفعل، والإحساس باللمس، والألم، ودرجة الحرارة.
- فحص الوظائف الذاتية: تقييم وظائف المثانة والأمعاء، وضغط الدم، ومعدل ضربات القلب، ووظائف الجهاز التنفسي.
- جمع التاريخ المرضي: الحصول على معلومات مفصلة حول كيفية حدوث الإصابة (آلية الصدمة)، والأمراض المزمنة، والأدوية التي يتناولها المريض.
2. الفحوصات التصويرية:
- الأشعة السينية (X-rays): تُستخدم لتقييم الكسور أو الخلوع في العمود الفقري. قد لا تظهر كل الإصابات، ولكنها سريعة ومتاحة بسهولة.
- التصوير المقطعي المحوسب (CT Scan): يوفر صورًا ثلاثية الأبعاد مفصلة للعظام، وهو ممتاز للكشف عن الكسور الخفية، وقياس استقرار العمود الفقري، وتقييم ضغط العظام على الحبل الشوكي.
- التصوير بالرنين المغناطيسي (MRI): هو الفحص الأفضل لتقييم الأنسجة الرخوة مثل الحبل الشوكي نفسه، والأقراص الفقرية، والأربطة. يمكنه الكشف عن الكدمات، النزيف، التورم، أو تمزق الأربطة، وهو ضروري لتقييم مدى الضرر الذي لحق بالحبل الشوكي والأعصاب.
- تصوير الأوعية الدموية (Angiography): في بعض الحالات النادرة، قد يكون ضروريًا لتقييم الأوعية الدموية المحيطة بالحبل الشوكي.
3. الفحوصات الفيزيولوجية العصبية:
- دراسات التوصيل العصبي (Nerve Conduction Studies - NCS): تقييم سرعة وقوة الإشارات الكهربائية في الأعصاب.
- تخطيط كهربية العضل (Electromyography - EMG): قياس النشاط الكهربائي للعضلات لتقييم وظيفة الأعصاب التي تغذيها.
- الكمونات المستثارة الحسية (Somatosensory Evoked Potentials - SSEP): تقييم قدرة الحبل الشوكي على نقل الإشارات الحسية إلى الدماغ.
إن الدقة في استخدام هذه الأدوات التشخيصية لا تقدر بثمن، فالتشخيص الصحيح يوجه نحو العلاج الأمثل. الأستاذ الدكتور محمد هطيف ، بفضل خبرته الواسعة ومعرفته العميقة بأحدث البروتوكولات التشخيصية، يضمن الحصول على صورة واضحة وشاملة لحالة المريض، مما يسمح له باتخاذ القرارات العلاجية الصائبة التي تخدم مصلحة المريض وتزيد من فرص التعافي.
خيارات العلاج المتاحة لإصابات الحبل الشوكي
تتطلب إصابات الحبل الشوكي نهجًا علاجيًا متعدد الأوجه يبدأ من الرعاية الطارئة ويستمر عبر العلاج الحاد والجراحة وإعادة التأهيل على المدى الطويل. الهدف الأساسي هو تقليل الضرر الأولي والثانوي للحبل الشوكي، وتثبيت العمود الفقري، والحفاظ على الوظائف العصبية المتبقية، وتحسين جودة حياة المريض.
1. الإسعافات الأولية والرعاية الحادة:
الاستجابة الفورية والفعالة في موقع الإصابة وفي غرفة الطوارئ هي المفتاح لمنع تفاقم الضرر.
*
تثبيت العمود الفقري:
أهم خطوة هي تثبيت رقبة وظهر المصاب على الفور لمنع أي حركة قد تزيد من الضرر العصبي. تُستخدم الياقات العنقية الصلبة والألواح الظهرية لهذا الغرض.
*
الإنعاش التنفسي والدوري:
ضمان مجرى هواء مفتوح، وتوفير الأكسجين، ودعم التنفس، والحفاظ على ضغط الدم ومعدل ضربات القلب مستقرين أمر حيوي.
*
إدارة الصدمة:
يتم التركيز على معالجة الصدمة العصبية التي قد تسبب انخفاضًا حادًا في ضغط الدم وتباطؤًا في القلب.
*
الأدوية الأولية:
قد تُستخدم بعض الأدوية مثل جرعات عالية من الكورتيكوستيرويدات (الميثيل بريدنيزولون)، على الرغم من أن فعاليتها لا تزال محل نقاش في الأوساط الطبية. تهدف هذه الأدوية إلى تقليل الالتهاب والتورم حول الحبل الشوكي.
2. العلاج التحفظي (غير الجراحي):
يُطبق العلاج التحفظي في حالات معينة حيث لا يوجد ضغط كبير على الحبل الشوكي، أو إذا كان المريض غير مؤهل للجراحة.
*
التثبيت الخارجي:
استخدام جبائر أو دعامات للرقبة أو الظهر (مثل طوق هالو، أو دعامات العظم) لتثبيت العمود الفقري والسماح للكسور بالالتئام.
*
الأدوية:
*
مسكنات الألم:
للتحكم في الألم الحاد والمزمن (مثل مضادات الالتهاب غير الستيرويدية، المواد الأفيونية، أدوية الألم العصبي).
*
مرخيات العضلات:
للتحكم في التشنجات العضلية (مثل باكلوفين، ديازيبام).
*
أدوية المثانة والأمعاء:
للمساعدة في إدارة الوظائف الذاتية.
*
الراحة في الفراش:
في بعض الحالات، قد تكون الراحة المطلقة ضرورية لفترة.
3. العلاج الجراحي:
يُعد التدخل الجراحي خيارًا حاسمًا في العديد من حالات إصابات الحبل الشوكي، خاصة عندما يكون هناك ضغط على الحبل الشوكي أو عدم استقرار في العمود الفقري. الأستاذ الدكتور محمد هطيف ، كجراح عمود فقري رائد، يتمتع بمهارة فائقة في إجراء هذه الجراحات المعقدة باستخدام أحدث التقنيات.
دواعي الجراحة:
- إزالة الضغط: تخفيف الضغط عن الحبل الشوكي أو جذور الأعصاب الناجم عن الكسور، النزيف، الأقراص المنزلقة، أو الشظايا العظمية.
- تثبيت العمود الفقري: استخدام الصفائح، البراغي، القضبان، أو الدعامات لربط الفقرات المكسورة أو غير المستقرة.
- إصلاح الأقراص أو الأربطة التالفة.
- إزالة الأجسام الغريبة: مثل شظايا الرصاص أو الأجسام المعدنية.
التقنيات الجراحية المتقدمة التي يستخدمها الدكتور محمد هطيف:
يستخدم الدكتور هطيف أحدث التقنيات لضمان أقصى درجات الدقة والأمان وتقليل التدخل الجراحي:
*
الجراحة المجهرية (Microsurgery):
استخدام المجهر الجراحي عالي التكبير يوفر رؤية مفصلة للغاية للحبل الشوكي والأعصاب، مما يسمح بإجراءات دقيقة للغاية مع الحد الأدنى من الأضرار للأنسجة المحيطة. هذا يقلل من فقدان الدم، ويقصر وقت التعافي، ويحسن النتائج الوظيفية.
*
جراحة المنظار بتقنية 4K (Arthroscopy 4K):
في بعض الحالات، وخاصة عند التعامل مع إصابات المفاصل القريبة أو لتقييم بعض الأضرار، يمكن استخدام تقنيات المنظار الدقيقة التي توفر صورًا عالية الدقة. على الرغم من أن المنظار لا يُستخدم مباشرة على الحبل الشوكي، إلا أن تقنيات التدخل المحدود في العمود الفقري قد تستخدم مبادئ مشابهة.
*
جراحة تثبيت العمود الفقري:
تتضمن إزالة الأجزاء التالفة من الفقرات (مثل استئصال الصفيحة الفقرية Laminectomy أو استئصال الجسم الفقري Corpectomy)، ثم إعادة بناء وتثبيت العمود الفقري باستخدام زرعات معدنية (مثل المسامير والقضبان) أو طعوم عظمية للمساعدة في الالتحام.
جدول 1: مقارنة بين العلاج التحفظي والجراحي لإصابات الحبل الشوكي
| الميزة | العلاج التحفظي | العلاج الجراحي |
|---|---|---|
| دواعي الاستخدام | إصابات مستقرة، بدون ضغط كبير على الحبل الشوكي، أو حالات غير مؤهلة للجراحة. | إصابات غير مستقرة، وجود ضغط على الحبل الشوكي/الأعصاب، ضرورة إزالة شظايا عظمية أو أجسام غريبة، عدم استجابة العلاج التحفظي. |
| الأهداف | تقليل الألم، منع تفاقم الضرر، دعم الشفاء الطبيعي، تثبيت خارجي. | تخفيف الضغط العصبي، تثبيت العمود الفقري، منع الضرر الثانوي، استعادة الاستقرار. |
| الإجراءات | جبائر/دعامات، راحة في الفراش، مسكنات الألم، مرخيات العضلات. | استئصال الصفيحة/الجسم الفقري، إزالة الضغط، دمج الفقرات (Fusion) باستخدام مسامير وقضبان، جراحة مجهرية. |
| المدة الزمنية | أسابيع إلى أشهر (مع المتابعة المستمرة). | بضع ساعات للعملية، ثم فترة تعافٍ أطول. |
| المخاطر | تفاقم الإصابة، عدم الالتئام، ألم مزمن، مضاعفات الراحة الطويلة. | عدوى، نزيف، ضرر عصبي إضافي، فشل الدمج، مخاطر التخدير. |
| النتائج المتوقعة | قد يكون الشفاء أبطأ أو جزئيًا، يعتمد على شدة الإصابة الأصلية. | تحسين الاستقرار، تخفيف الضغط، وقد يؤدي إلى تحسن في الوظيفة العصبية، خاصة إذا تم التدخل مبكرًا. |
| دور الدكتور محمد هطيف | التشخيص الدقيق، تحديد الحاجة للعلاج التحفظي، المتابعة. | القيادة في التخطيط والإجراء الجراحي، استخدام تقنيات متقدمة كالجراحة المجهرية. |
إن اتخاذ قرار بشأن نوع العلاج يتطلب تقييمًا دقيقًا وشاملًا لكل حالة فردية، وهو ما يتقنه الأستاذ الدكتور محمد هطيف بصفته أستاذًا في جراحة العظام والعمود الفقري، حيث يجمع بين الخبرة الأكاديمية والعملية لتقديم الرعاية المثلى.
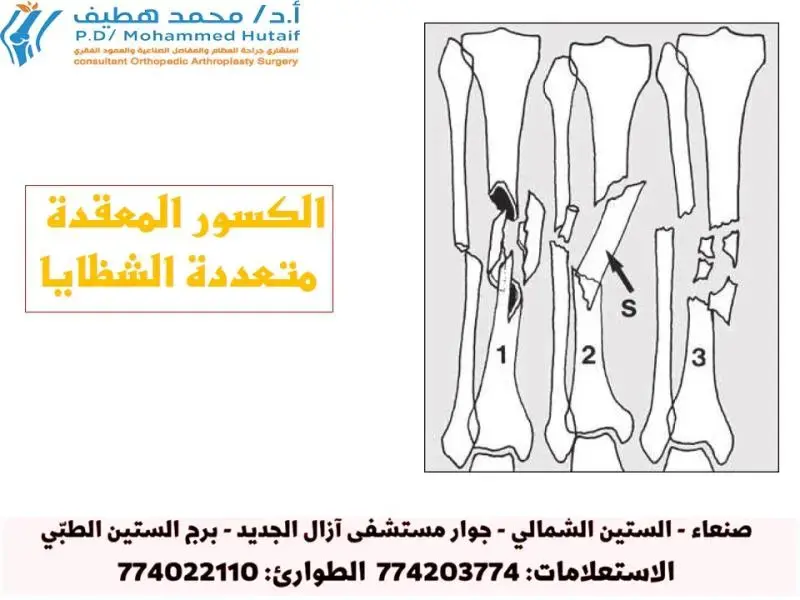
خطوة بخطوة: عملية جراحية نموذجية لإصلاح إصابة الحبل الشوكي (إزالة الضغط وتثبيت العمود الفقري)
لنأخذ عملية جراحية شائعة لإصابات الحبل الشوكي كنموذج، وهي "إزالة الضغط وتثبيت العمود الفقري". هذه العملية هي إجراء معقد يتطلب خبرة ومهارة عالية، ويتميز بها الأستاذ الدكتور محمد هطيف في مستشفاه بصنعاء.
1. التحضير قبل الجراحة:
- التقييم الشامل: يقوم الدكتور هطيف وفريقه بمراجعة جميع الفحوصات التصويرية (الأشعة السينية، CT، MRI) وتقييم الحالة العصبية للمريض بدقة لتحديد موقع ونوع الإصابة والنهج الجراحي الأمثل.
- المناقشة مع المريض والعائلة: شرح تفاصيل العملية، الفوائد المتوقعة، والمخاطر المحتملة، والإجابة على جميع الاستفسارات.
- الفحوصات الروتينية: فحوصات الدم، تخطيط القلب، وتقييم طبي شامل للتأكد من أن المريض لائق للتخدير والجراحة.
- التخدير: يتم وضع المريض تحت التخدير العام، وخلال العملية، يتم مراقبة العلامات الحيوية والوظائف العصبية باستمرار.
2. الوضعية والتعقيم:
- يتم وضع المريض بعناية على طاولة الجراحة في الوضعية المناسبة التي تتيح أفضل وصول لموقع الإصابة مع الحفاظ على استقرار العمود الفقري.
- يتم تعقيم المنطقة الجراحية بدقة لمنع العدوى.
3. شق الجلد وفتح الأنسجة:
- يقوم الدكتور هطيف بإجراء شق جراحي دقيق في الجلد فوق المنطقة المصابة. غالبًا ما يستخدم الجراحة المجهرية (Microsurgery) لتقليل حجم الشق وتوفير رؤية واضحة للغاية.
- تُزاح العضلات والأنسجة الرخوة الأخرى بعناية للوصول إلى العمود الفقري.
4. إزالة الضغط (Decompression):
-
هذه هي الخطوة الحاسمة لتخفيف الضغط عن الحبل الشوكي. يمكن أن تشمل:
- استئصال الصفيحة الفقرية (Laminectomy): إزالة جزء من الصفيحة الفقرية (الجزء الخلفي من الفقرة) لتوسيع القناة الشوكية وتخفيف الضغط.
- استئصال الجسم الفقري (Corpectomy): في حالات الكسور الشديدة حيث يكون جزء من جسم الفقرة يضغط على الحبل الشوكي، يتم إزالة هذا الجزء.
- إزالة شظايا العظم أو الأقراص: إزالة أي قطع عظمية متفتتة أو أجزاء من القرص الغضروفي التي قد تكون انزلقت وتضغط على الحبل الشوكي أو الأعصاب. يتم ذلك بدقة متناهية تحت المجهر لضمان عدم إحداث المزيد من الضرر.
5. تثبيت العمود الفقري (Stabilization/Fusion):
بعد إزالة الضغط، يجب تثبيت العمود الفقري لضمان استقراره ومنع أي حركة مستقبلية قد تضر بالحبل الشوكي.
*
إعادة البناء:
إذا تم إزالة جزء كبير من الفقرة (مثل في Corpectomy)، يتم إعادة بناء المنطقة باستخدام طعم عظمي (من جسم المريض أو بنك العظام) أو زرعة صناعية (Cage) لملء الفراغ.
*
التثبيت بالمسامير والقضبان (Pedicle Screws and Rods):
يتم وضع مسامير جراحية في الفقرات السليمة فوق وتحت المنطقة المصابة، ثم تُربط هذه المسامير بقضبان معدنية. هذا يخلق بنية صلبة لتثبيت العمود الفقري ويسمح بالالتئام.
*
الدمج (Fusion):
يتم وضع طعم عظمي بين الفقرات لتعزيز الالتحام العظمي بمرور الوقت، مما يؤدي إلى فقرات ملتحمة في كتلة عظمية واحدة، مما يزيد من استقرار العمود الفقري بشكل دائم.
6. إغلاق الجرح:
- بعد التأكد من إزالة الضغط وتثبيت العمود الفقري بشكل كامل، يتم غسل المنطقة الجراحية وتصريف أي سوائل زائدة.
- تُعاد العضلات والأنسجة إلى مكانها، ويُغلق الشق الجراحي بالخيوط الجراحية.
7. الرعاية بعد الجراحة:
- يتم نقل المريض إلى وحدة العناية المركزة أو غرفة الإنعاش للمراقبة الدقيقة.
- إدارة الألم ضرورية، وغالبًا ما يتم استخدام مسكنات الألم القوية في البداية.
- يُشجع المريض على الحركة المبكرة بقدر الإمكان، تحت إشراف متخصصين، لمنع المضاعفات وتسهيل بدء إعادة التأهيل.
- المتابعة المستمرة مع الدكتور هطيف وفريقه لتقييم التقدم وضمان التعافي الأمثل.
إن استخدام الأستاذ الدكتور محمد هطيف لأحدث التقنيات مثل الجراحة المجهرية لا يقلل فقط من المخاطر الجراحية، بل يزيد أيضًا من دقة العملية ويحسن بشكل كبير من فرص المريض في تحقيق أفضل نتيجة وظيفية ممكنة. إن التزامه بالنزاهة الطبية يضمن أن كل قرار جراحي يتم اتخاذه بعناية فائقة وبعد تقييم شامل لحالة المريض.
برامج إعادة التأهيل الشاملة: مفتاح التعافي الطويل الأمد
تُعد إعادة التأهيل جزءًا لا يتجزأ من رحلة التعافي من إصابات الحبل الشوكي، وهي عملية طويلة ومكثفة تهدف إلى استعادة أكبر قدر ممكن من الوظيفة والاستقلالية، وتحسين جودة حياة المريض. تبدأ إعادة التأهيل عادةً بمجرد استقرار حالة المريض بعد العلاج الحاد أو الجراحة، ويشرف عليها فريق متعدد التخصصات. الأستاذ الدكتور محمد هطيف لا يكتفي بإجراء الجراحة، بل يوجه مرضاه نحو برامج إعادة تأهيل متكاملة لضمان أفضل النتائج.
مكونات برنامج إعادة التأهيل النموذجي:
-
العلاج الطبيعي (Physical Therapy - PT):
- تقوية العضلات: تمرين العضلات السليمة لتعويض العضلات المتضررة وتحسين القوة الكلية.
- تحسين المدى الحركي: تمارين للحفاظ على مرونة المفاصل ومنع التصلب والتقلصات.
- تحسين التوازن والتنسيق: تدريبات متخصصة لتحسين القدرة على الجلوس، الوقوف، والمشي (إذا كان ذلك ممكنًا).
- تدريب المشي: باستخدام الأجهزة المساعدة مثل المشايات، العكازات، أو الدعامات، وفي بعض الحالات، باستخدام الروبوتات المساعدة على المشي.
- إدارة التشنجات العضلية: تمارين التمدد والعلاج اليدوي وأحيانًا استخدام الأدوية.
-
العلاج الوظيفي (Occupational Therapy - OT):
- تعزيز الاستقلالية: تدريب المرضى على أداء أنشطة الحياة اليومية (مثل الأكل، الشرب، اللبس، النظافة الشخصية) باستخدام طرق بديلة أو أجهزة مساعدة.
- تعديل البيئة المنزلية: تقديم توصيات لتعديل المنزل أو مكان العمل لجعلهما أكثر سهولة وأمانًا للمريض (مثل المنحدرات، قضبان الإمساك، تعديلات الحمامات).
- تكييف الأجهزة: اختيار وتدريب على استخدام الكراسي المتحركة، أجهزة المساعدة على التنقل، وأجهزة التحكم بالبيئة.
-
علاج النطق والبلع (Speech and Swallowing Therapy):
- ضروري للمرضى الذين يعانون من إصابات علوية في الرقبة قد تؤثر على عضلات التنفس والبلع والكلام.
- يهدف إلى تحسين القدرة على التنفس، البلع بأمان لمنع الاختناق، واستعادة القدرة على الكلام بوضوح.
-
إدارة المثانة والأمعاء (Bladder and Bowel Management):
- تُعد مشاكل المثانة والأمعاء شائعة بعد إصابات الحبل الشوكي.
- يتم وضع برامج شخصية لإدارة هذه الوظائف، مثل القسطرة المتقطعة للمثانة، أو برامج الأمعاء المنتظمة، لتقليل المضاعفات وتحسين الراحة.
-
الدعم النفسي والاجتماعي:
- التعامل مع إصابة الحبل الشوكي يمثل تحديًا نفسيًا كبيرًا.
- يتم توفير الاستشارة النفسية، ومجموعات الدعم، والعلاج السلوكي المعرفي لمساعدة المرضى على التكيف مع التغيرات الجسدية والنفسية، والتعامل مع الاكتئاب والقلق.
- المساعدة في العودة إلى الأنشطة الاجتماعية والتعليمية والمهنية.
-
إدارة الألم:
- الألم المزمن، سواء كان عصبيًا أو عضليًا هيكليًا، هو مشكلة شائعة.
- يتم استخدام مجموعة متنوعة من الأساليب، بما في ذلك الأدوية، العلاج الطبيعي، العلاج بالوخز بالإبر، والتقنيات العصبية المتقدمة.
-
التثقيف والتوعية:
- توعية المريض وعائلته حول طبيعة الإصابة، المضاعفات المحتملة (مثل تقرحات الضغط، التهابات المسالك البولية)، وكيفية الوقاية منها.
- تدريب العائلة على كيفية تقديم الدعم والمساعدة.
إن نجاح برنامج إعادة التأهيل يعتمد على الالتزام والتفاني من جانب المريض والفريق العلاجي. إن رؤية الأستاذ الدكتور محمد هطيف الشاملة تتجاوز حدود غرفة العمليات، حيث يدرك أن الجراحة الناجحة هي مجرد بداية لرحلة التعافي، وأن الدعم المستمر والتأهيل المتخصص هما ما يصنع الفارق الحقيقي في حياة المصابين.
التكنولوجيا الحديثة في علاج وإعادة تأهيل إصابات الحبل الشوكي
شهدت العقود الأخيرة تقدمًا هائلاً في التكنولوجيا الطبية، مما أحدث ثورة في طرق علاج وإعادة تأهيل إصابات الحبل الشوكي. هذه الابتكارات تفتح آفاقًا جديدة للأمل للمرضى، ويسعى الأستاذ الدكتور محمد هطيف دائمًا لدمج أحدث ما توصلت إليه التكنولوجيا في ممارساته لخدمة مرضاه.
-
الروبوتات المساعدة على المشي (Robotic Exoskeletons):
- تساعد هذه الأجهزة القابلة للارتداء المرضى الذين يعانون من الشلل النصفي أو الرباعي على الوقوف والمشي. تعمل الروبوتات على محاكاة حركة الساق الطبيعية، مما يساعد في إعادة تدريب الدماغ والعضلات على أنماط المشي.
- فوائدها تشمل تحسين الدورة الدموية، تقليل التشنجات، ومنع هشاشة العظام.
-
أجهزة التحفيز العصبي (Neurostimulation Devices):
- التحفيز الكهربائي فوق الجافية (Epidural Electrical Stimulation - EES): يتم زرع جهاز صغير يرسل نبضات كهربائية إلى الحبل الشوكي. يمكن أن يساعد في إعادة تنشيط شبكات الأعصاب المتبقية، مما يؤدي إلى استعادة بعض الوظائف الحركية والإحساسية.
- التحفيز المغناطيسي المتكرر عبر الجمجمة (Repetitive Transcranial Magnetic Stimulation - rTMS): يستخدم مجالات مغناطيسية لتحفيز مناطق معينة في الدماغ لتحسين الوظائف الحركية أو تقليل الألم.
-
واجهات الدماغ والحاسوب (Brain-Computer Interfaces - BCIs):
- تسمح هذه التقنيات للمرضى بالتحكم في الأطراف الصناعية الروبوتية أو الكراسي المتحركة أو أجهزة الكمبيوتر باستخدام أفكارهم مباشرة، عن طريق قراءة النشاط الكهربائي للدماغ.
-
تقنيات التصوير المتقدمة:
- MRI عالي الدقة وتقنيات تتبع الألياف العصبية (DTI): تسمح بفهم أعمق للضرر الذي لحق بالحبل الشوكي وتقدير مدى الوظائف العصبية المتبقية بشكل أدق، مما يساعد في تخطيط الجراحة وإعادة التأهيل.
-
الخلايا الجذعية والعلاج التجديدي (Stem Cells and Regenerative Therapy):
- لا تزال هذه التقنيات في مراحل البحث والتطوير، ولكنها تحمل وعدًا كبيرًا. تهدف إلى حقن الخلايا الجذعية في موقع الإصابة لتحفيز نمو الأعصاب، إصلاح الأنسجة التالفة، أو تقليل الالتهاب.
- يبحث العلماء أيضًا في تطوير هياكل حيوية وهلاميات ذكية (bioscaffolds) لدعم نمو الأعصاب المقطوعة.
-
أجهزة المساعدة الذكية (Smart Assistive Devices):
- الكراسي المتحركة الكهربائية المتقدمة المزودة بتقنيات الملاحة وتجنب العوائق، الأنظمة المنزلية الذكية التي يمكن التحكم بها بالصوت أو العين، وأجهزة الكمبيوتر المزودة ببرامج التعرف على الصوت.
إن دمج هذه التقنيات الحديثة في خطط العلاج يتطلب معرفة عميقة ليس فقط بالجراحة، بل أيضًا بفهم كيفية عمل هذه الأدوات وكيف يمكنها تعظيم إمكانات التعافي للمرضى. الأستاذ الدكتور محمد هطيف ، بصفته أستاذًا وجراحًا متميزًا، يواكب باستمرار هذه التطورات، ويعمل على توفير أفضل وأحدث الخيارات العلاجية المتاحة لمرضاه، مؤكدًا على التزامه بتطبيق المعرفة الحديثة لتقديم رعاية طبية ذات جودة عالمية.
قصص نجاح ملهمة من مرضى الأستاذ الدكتور محمد هطيف
تجسد قصص التعافي الحقيقية الأمل والإرادة، وتبرهن على الفارق الكبير الذي يمكن أن يحدثه التشخيص الدقيق والعلاج المتقدم والرعاية الإنسانية التي يقدمها جراح متميز مثل الأستاذ الدكتور محمد هطيف . هذه بعض القصص المستوحاة من تجارب حقيقية تبرز جهوده:
قصة الأستاذ "علي" – استعادة القدرة على المشي بعد حادث مروع:
كان الأستاذ علي، مدرسًا في الخمسينيات من عمره، تعرض لحادث سير مروع أدى إلى كسر معقد في الفقرات الصدرية وضغط شديد على الحبل الشوكي، مما تسبب في شلل نصفي مفاجئ. بعد نقله إلى مستشفى خاص في صنعاء، كانت حالته حرجة. قام
الأستاذ الدكتور محمد هطيف
بتقييم الأستاذ علي بدقة عالية، مستخدمًا الرنين المغناطيسي والتصوير المقطعي ثلاثي الأبعاد لتحديد مدى الإصابة بالضبط. قرر الدكتور هطيف إجراء جراحة عاجلة باستخدام تقنية الجراحة المجهرية لتخفيف الضغط عن الحبل الشوكي وتثبيت العمود الفقري باستخدام المسامير والقضبان.
العملية كانت معقدة ولكنها ناجحة بفضل خبرة الدكتور هطيف. بعد الجراحة، خضع الأستاذ علي لبرنامج إعادة تأهيل مكثف تحت إشراف فريق متخصص، بمتابعة حثيثة من الدكتور هطيف. على مدى ستة أشهر، بدأ الأستاذ علي يستعيد بعض الإحساس في ساقيه، ثم القدرة على تحريك أصابع قدميه، وبعدها بدأ بالمشي بمساعدة المشاية. بعد عام من الجراحة، تمكن الأستاذ علي من العودة إلى المشي بشكل مستقل تقريبًا، معتمدًا على عكاز واحد، وعاد لتدريس طلابه. يعزو الأستاذ علي هذا الإنجاز إلى مهارة الدكتور هطيف العالية، وتفانيه، ونزاهته الطبية التي منحته فرصة ثانية للحياة.
قصة الشاب "أحمد" – تحدي الصعاب وعودة النشاط:
كان أحمد شابًا رياضيًا في العشرينات من عمره، أصيب أثناء ممارسته للرياضة بكسر في الفقرات القطنية تسبب في ضعف كبير في ساقيه وفقدان جزئي للسيطرة على المثانة. كانت إصابته غير كاملة، ولكنها كانت تهدد مستقبله الرياضي. استشار أحمد عدة أطباء، ولكن لم يمنحه أحد الثقة والوضوح الذي قدمه
الأستاذ الدكتور محمد هطيف
.
بعد دراسة متأنية لحالة أحمد، أوصى الدكتور هطيف بجراحة طفيفة التوغل لإزالة القرص المنزلق الذي كان يضغط على الأعصاب وتثبيت الفقرات المصابة. استخدم الدكتور هطيف أحدث التقنيات لضمان الدقة وتقليل فترة التعافي. بعد الجراحة، انخرط أحمد في برنامج إعادة تأهيل رياضي مكثف، حيث كان الدكتور هطيف يتابع حالته بانتظام ويقدم توجيهاته.
بفضل إرادة أحمد القوية ورعاية الدكتور هطيف، استعاد أحمد كامل قوته في ساقيه، وتحسنت وظائف المثانة بشكل ملحوظ. بعد عام ونصف، تمكن أحمد من العودة إلى ممارسة رياضته المفضلة على مستوى احترافي، وهو يشارك الآن في سباقات الماراثون، محققًا بذلك حلمه الذي ظن أنه فقده إلى الأبد. يعتبر أحمد الدكتور هطيف منقذًا لحياته ومستقبله.
تؤكد هذه القصص على أن خبرة الأستاذ الدكتور محمد هطيف التي تمتد لأكثر من 20 عامًا، وتخصصه كأستاذ في جامعة صنعاء، وتطبيقه لأحدث التكنولوجيات الجراحية، يجعله الخيار الأول والأكثر ثقة لمرضى العمود الفقري والعظام في اليمن. إن التزامه بالنزاهة الطبية يضمن أن كل مريض يتلقى أعلى مستويات الرعاية والاهتمام الشخصي.
الوقاية من إصابات الحبل الشوكي
الوقاية خير من العلاج، وهذا ينطبق بشكل خاص على إصابات الحبل الشوكي التي يمكن أن تغير الحياة بشكل جذري. العديد من هذه الإصابات يمكن الوقاية منها من خلال الوعي والالتزام بإجراءات السلامة.
نصائح للوقاية:
-
سلامة الطرق:
- ارتداء حزام الأمان: دائمًا يجب ارتداء حزام الأمان في جميع أنواع المركبات.
- عدم القيادة تحت تأثير الكحول أو المخدرات: تجنب القيادة إذا كنت تحت تأثير مواد قد تضعف قدرتك على التركيز والاستجابة.
- القيادة بحذر: الالتزام بالسرعات المحددة، تجنب القيادة المتهورة، والتركيز على الطريق.
- استخدام مقاعد الأمان للأطفال: تأكد من أن الأطفال يجلسون في مقاعد أمان مناسبة لأعمارهم وأوزانهم ومثبتة بشكل صحيح.
- سلامة الدراجات النارية: ارتداء الخوذة الواقية وملابس الحماية، وتجنب السرعة الزائدة.
-
الوقاية من السقوط:
- تأمين المنزل: إزالة العوائق من الممرات، استخدام السجاد المضاد للانزلاق، وتثبيت قضبان الإمساك في الحمامات وحول السلالم.
- الإضاءة الجيدة: ضمان إضاءة كافية في جميع أنحاء المنزل، خاصة في الليل.
- الحذر عند استخدام السلالم أو الأدوات: استخدام السلالم بشكل صحيح وتجنب الوقوف على الكراسي أو الأشياء غير المستقرة.
- تقوية العضلات: ممارسة التمارين الرياضية التي تعزز التوازن وتقوي العضلات، خاصة لدى كبار السن.
-
سلامة الرياضة والأنشطة الترفيهية:
- ارتداء معدات الحماية: استخدم الخوذات، الواقيات، وغيرها من معدات الحماية الموصى بها للرياضات والأنشطة ذات المخاطر العالية (مثل ركوب الدراجات، التزلج، هوكي الجليد).
- الغطس الآمن: تجنب الغطس في المياه الضحلة أو في أماكن غير معروفة العمق.
- التدريب السليم: تعلم وممارسة التقنيات الصحيحة للرياضة لتجنب الإصابات.
-
تجنب أعمال العنف:
- الابتعاد عن المواقف الخطرة ومحاولة حل النزاعات بطرق سلمية.
- التوعية بمخاطر الأسلحة النارية والبيئات العنيفة.
-
الصحة العامة:
- الحفاظ على عظام قوية: تناول غذاء صحي غني بالكالسيوم وفيتامين د، وممارسة الرياضة بانتظام للحفاظ على صحة العظام وتقليل خطر هشاشة العظام التي تزيد من خطر الكسور.
- التعامل مع الأمراض المزمنة: إدارة الحالات الطبية التي قد تؤثر على قوة العظام أو التوازن.
باتباع هذه الإرشادات الوقائية، يمكن تقليل مخاطر إصابات الحبل الشوكي بشكل كبير. التوعية المجتمعية بأهمية السلامة هي مسؤولية مشتركة، ويلعب المتخصصون مثل الأستاذ الدكتور محمد هطيف دورًا حيويًا في نشر هذه المعرفة وتأكيد أهمية الوقاية.
جدول 2: نصائح رئيسية للوقاية من إصابات الحبل الشوكي
| فئة الوقاية | نصائح تفصيلية |
|---|---|
| سلامة المركبات |
-
ارتداء حزام الأمان دائمًا
في كل رحلة.
- استخدام مقاعد الأطفال المناسبة لعمر ووزن الطفل. - تجنب القيادة المتهورة والسرعة الزائدة. - عدم القيادة تحت تأثير الكحول أو المخدرات . - صيانة المركبة بانتظام (الفرامل، الإطارات، المصابيح). |
| الوقاية من السقوط |
-
إزالة العوائق
من الممرات والمساحات الرئيسية في المنزل.
- استخدام سجاد مانع للانزلاق وقضبان إمساك في الحمامات والسلالم. - إضاءة كافية في جميع أنحاء المنزل، خاصة في الليل. - استخدام السلالم بأمان وتجنب الوقوف على كراسي غير مستقرة. - التمارين المنتظمة لتحسين التوازن والقوة العضلية. |
| الرياضة والترفيه |
-
ارتداء معدات الحماية المناسبة
(خوذات، واقيات) للرياضات الخطرة (ركوب الدراجات، الغطس، إلخ).
- تجنب الغطس في المياه الضحلة أو غير المعروفة. - تعلم التقنيات الصحيحة للرياضات والأنشطة. |
| الصحة العامة |
-
نظام غذائي صحي
غني بالكالسيوم وفيتامين د لتقوية العظام.
- ممارسة الرياضة بانتظام للحفاظ على كتلة العظام وقوتها. - معالجة الأمراض المزمنة التي قد تؤثر على العظام أو التوازن (مثل هشاشة العظام). |
| تجنب العنف |
-
الابتعاد عن المواقف الخطرة
والبيئات العنيفة.
- التوعية بمخاطر الأسلحة النارية وكيفية التعامل معها بأمان. |
الأسئلة الشائعة حول إصابات الحبل الشوكي (FAQ)
معرفة المزيد عن إصابات الحبل الشوكي يمكن أن يساعد المرضى وعائلاتهم على فهم أفضل لهذه الحالة المعقدة. يجيب الأستاذ الدكتور محمد هطيف على بعض الأسئلة الأكثر شيوعًا:
1. ما هو الفرق بين إصابة الحبل الشوكي الكاملة وغير الكاملة؟
الإجابة: في الإصابة الكاملة (AIS A) ، لا توجد أي وظيفة حسية أو حركية تحت مستوى الإصابة، بما في ذلك المناطق العجزية (S4-S5). هذا يعني فقدانًا تامًا للوظيفة. أما في الإصابة غير الكاملة (AIS B, C, D) ، فيوجد بعض الحفاظ على الوظيفة الحسية و/أو الحركية تحت مستوى الإصابة، مما يعني أن هناك بعض الاتصال العصبي المتبقي، وهذا يمنح أملًا أكبر في استعادة بعض الوظائف.
2. هل يمكن أن يتعافى الشخص تمامًا من إصابة الحبل الشوكي؟
الإجابة: التعافي التام من إصابة كاملة في الحبل الشوكي نادر الحدوث حاليًا. ومع ذلك، يمكن للمرضى الذين يعانون من إصابات غير كاملة استعادة قدر كبير من الوظيفة، خاصة مع التدخل المبكر والعلاج الجراحي المناسب وبرامج إعادة التأهيل المكثفة. التقنيات الحديثة مثل التحفيز العصبي والعلاج بالخلايا الجذعية (لا يزال قيد البحث) توفر آمالًا جديدة. دور جراح خبير مثل الدكتور محمد هطيف في تقييم الإصابة ووضع خطة علاجية شاملة أمر بالغ الأهمية لتحقيق أفضل تعافٍ ممكن.
3. ما هي أهم المضاعفات التي يمكن أن تحدث بعد إصابة الحبل الشوكي؟
الإجابة:
تشمل المضاعفات الشائعة:
*
تقرحات الضغط (Bedsores):
بسبب الجلوس أو الاستلقاء لفترات طويلة.
*
التهابات المسالك البولية:
نتيجة لمشاكل المثانة.
*
مشاكل الجهاز التنفسي:
خاصة في إصابات الرقبة العلوية.
*
تشنجات العضلات (Spasticity):
تقلصات عضلية لا إرادية.
*
الألم المزمن:
ألم عصبي أو هيكلي عضلي.
*
الاكتئاب والقلق:
بسبب التغيرات الكبيرة في الحياة.
*
مشاكل الأوعية الدموية:
مثل التخثر الوريدي العميق (DVT).
الوقاية والمراقبة المستمرة جزء أساسي من خطة الرعاية.
4. متى تكون الجراحة ضرورية في علاج إصابات الحبل الشوكي؟
الإجابة:
الجراحة ضرورية عادةً عندما يكون هناك:
*
ضغط على الحبل الشوكي أو جذور الأعصاب
من العظام المكسورة، الأقراص المنزلقة، أو الأورام الدموية.
*
عدم استقرار في العمود الفقري
يهدد بمزيد من الضرر العصبي.
*
أجسام غريبة
(مثل شظايا الرصاص) تحتاج إلى إزالة.
الدكتور محمد هطيف يستخدم الجراحة المجهرية وتقنيات تثبيت العمود الفقري لإزالة الضغط وتوفير الاستقرار الأمثل، وهي خطوات حاسمة لمنع تفاقم الضرر.
5. ما هو دور إعادة التأهيل بعد جراحة الحبل الشوكي؟
الإجابة: إعادة التأهيل هي حجر الزاوية في التعافي بعد جراحة الحبل الشوكي. تبدأ مبكرًا وتستمر لفترة طويلة، وتتضمن العلاج الطبيعي لتقوية العضلات وتحسين المدى الحركي، والعلاج الوظيفي لتعزيز الاستقلالية في الأنشطة اليومية، وإدارة المثانة والأمعاء، والدعم النفسي. إن برنامج إعادة التأهيل الشامل، الموجه من قبل خبراء مثل فريق الدكتور هطيف، هو الذي يمكن أن يحقق أفضل النتائج الوظيفية للمريض.
6. ما هي أحدث التطورات التكنولوجية في علاج إصابات الحبل الشوكي؟
الإجابة: تشمل التطورات الحديثة: الروبوتات المساعدة على المشي (exoskeletons)، أجهزة التحفيز الكهربائي فوق الجافية، واجهات الدماغ والحاسوب، وتقدم كبير في أبحاث الخلايا الجذعية والعلاج التجديدي. يحرص الأستاذ الدكتور محمد هطيف على مواكبة هذه التقنيات الحديثة لتقديم أحدث وأفضل خيارات العلاج لمرضاه.
7. هل يمكن لمريض إصابة الحبل الشوكي أن يعود إلى حياة طبيعية؟
الإجابة: "الحياة الطبيعية" قد تختلف تعريفاتها بعد الإصابة. الهدف هو مساعدة المريض على تحقيق أقصى قدر ممكن من الاستقلالية والاندماج في المجتمع. العديد من المرضى يعودون إلى العمل، ويشاركون في الأنشطة الاجتماعية، ويستمتعون بحياة مرضية. التحدي كبير، لكن بالرعاية المتخصصة، إعادة التأهيل المكثفة، والدعم، يمكن تحقيق تحسينات كبيرة في جودة الحياة. خبرة الدكتور محمد هطيف الطويلة في التعامل مع هذه الحالات تمنح المرضى أفضل فرصة لتحقيق هذا الهدف.
8. ما هي أهمية اختيار جراح ذو خبرة في حالات إصابات الحبل الشوكي؟
الإجابة: اختيار جراح ذو خبرة وكفاءة مثل الأستاذ الدكتور محمد هطيف أمر بالغ الأهمية. إصابات الحبل الشوكي معقدة وتتطلب فهمًا عميقًا للتشريح العصبي والجراحة. الجراح الخبير يمكنه إجراء تشخيص دقيق، واتخاذ قرارات جراحية صائبة، وتنفيذ الإجراءات المعقدة بدقة عالية (مثل استخدام الجراحة المجهرية)، مما يقلل من المخاطر ويحسن فرص التعافي بشكل كبير. إن سمعة الدكتور هطيف في اليمن، بصفته أستاذًا وجراحًا رائدًا يمتلك خبرة تتجاوز العشرين عامًا والتزامًا بالنزاهة الطبية، تؤكد أنه الخيار الأمثل لمثل هذه الحالات الحساسة.
9. كيف يمكن الوقاية من إصابات الحبل الشوكي؟
الإجابة: الوقاية تركز على تقليل مخاطر الحوادث: ارتداء حزام الأمان في المركبات، عدم القيادة تحت تأثير المواد المسكرة، استخدام مقاعد الأطفال، تأمين المنازل لمنع السقوط (خاصة لكبار السن)، ارتداء معدات الحماية في الرياضات، وتجنب الغطس في المياه الضحلة. الوعي بهذه الإجراءات يمكن أن ينقذ الأرواح ويمنع الإصابات المدمرة.
10. ما هي المدة المتوقعة للتعافي من إصابة الحبل الشوكي؟
الإجابة: لا توجد إجابة واحدة تناسب الجميع، فمدة التعافي تعتمد بشكل كبير على مستوى وشدة الإصابة، وصحة المريض العامة، ومدى التزامه ببرنامج إعادة التأهيل. قد يستمر التعافي من عدة أشهر إلى سنوات، ومعظم التحسن الوظيفي يحدث عادةً خلال السنة الأولى إلى سنتين بعد الإصابة. الرعاية المستمرة والمتابعة مع فريق طبي متخصص مثل الذي يقوده الدكتور محمد هطيف أمران حاسمان لرحلة التعافي الطويلة.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
المواضيع والفصول التفصيلية
تعمق في هذا الدليل من خلال الفصول التخصصية المرتبطة بـ اكتشف-كسور-العمود-الفقري-دليل-شامل-للتعافي
