اكتشف قدم شاركو: دليل كامل للأعراض، الأسباب، والعلاج الأمثل مع الأستاذ الدكتور محمد هطيف
القدم السكري العظمي المفصلي، المعروفة بـ "قدم شاركو" (Charcot Foot)، ليست مجرد حالة طبية؛ إنها تحدٍ حقيقي يواجه مرضى السكري بشكل خاص، وتتطلب فهمًا عميقًا وتشخيصًا دقيقًا وعلاجًا استثنائيًا لتجنب المضاعفات الوخيمة التي قد تصل إلى بتر الطرف. تُعد هذه المتلازمة المدمرة، التي تصيب العظام والمفاصل في القدم والكاحل، من أخطر وأصعب مضاعفات الاعتلال العصبي، حيث تؤدي إلى ضعف وهشاشة العظام، وتدمير الغضاريف، وتشوهات هيكلية حادة تجعل المشي مهمة مستحيلة وتفتح الباب أمام التقرحات والالتهابات المزمنة.
في عالم الطب المتقدم اليوم، ومع تزايد حالات السكري، أصبح التعامل مع قدم شاركو يتطلب خبرة فائقة وتكنولوجيا حديثة وفهمًا دقيقًا للآليات المرضية المعقدة. هذا هو بالضبط ما يقدمه الأستاذ الدكتور محمد هطيف، البروفيسور في جامعة صنعاء وأحد أبرز جراحي العظام والعمود الفقري والمفاصل في اليمن والمنطقة، بخبرته التي تزيد عن 20 عامًا في هذا المجال الدقيق والحرج. يلتزم الدكتور هطيف بأعلى معايير الأمانة الطبية، ويُعرف بدمجه لأحدث التقنيات مثل الجراحة المجهرية (Microsurgery)، المناظير الجراحية بتقنية 4K (Arthroscopy 4K)، وجراحات استبدال المفاصل (Arthroplasty) لتقديم أفضل النتائج الممكنة لمرضاه.
يهدف هذا الدليل الشامل إلى تسليط الضوء على كل ما يخص قدم شاركو، من التشريح المعقد للقدم، مرورًا بالأسباب والأعراض التي قد تبدو صامتة في البداية، وصولًا إلى استراتيجيات التشخيص المتقدمة وخيارات العلاج المتعددة، سواء التحفظية أو الجراحية، مع التركيز على النهج المتفرد الذي يتبعه الأستاذ الدكتور محمد هطيف لإنقاذ الأطراف وتحسين جودة حياة المرضى.
تشريح القدم والآثار المدمرة لمتلازمة شاركو
لفهم قدم شاركو، يجب أولاً استعراض التشريح المعقد للقدم. القدم البشرية تحفة هندسية معقدة، تتكون من 26 عظمة، 33 مفصلاً، وأكثر من 100 رباط ووتر وعضلة، تعمل جميعها بتناغم لدعم وزن الجسم، امتصاص الصدمات، وتوفير الحركة والمرونة. تتألف القدم من ثلاث مناطق رئيسية:
- القدم الخلفية (Hindfoot): تتكون من عظم الكاحل (Talus) والعظم العقبي (Calcaneus)، وتشكل الجزء الأساسي لامتصاص الصدمات والثبات.
- القدم الوسطى (Midfoot): تتضمن العظم الزورقي (Navicular)، العظم المكعبي (Cuboid)، والعظام الإسفينية الثلاثة (Cuneiforms). هذه المنطقة مسؤولة عن تشكيل قوس القدم وتوفير المرونة.
- القدم الأمامية (Forefoot): تتكون من خمسة عظام مشطية (Metatarsals) و14 عظمة سلامية (Phalanges)، وهي المسؤولة عن الدفع النهائي أثناء المشي.
تحتوي القدم أيضًا على شبكة واسعة من الأعصاب التي تنقل الإحساس والأوامر الحركية، وشبكة غنية بالأوعية الدموية لتغذية الأنسجة.
كيف تؤثر قدم شاركو على هذا التشريح؟
متلازمة قدم شاركو هي عملية مرضية مدمرة تؤثر بشكل أساسي على هذه الهياكل العظمية والمفصلية، نتيجة للاعتلال العصبي المحيطي. عندما تتضرر الأعصاب، تفقد القدم قدرتها على الإحساس بالألم ودرجة الحرارة والضغط. هذا الفقدان الحسي يؤدي إلى:
- تلف غير محسوس: يتعرض المريض لإصابات وصدمات متكررة (microtrauma) دون أن يشعر بها، مما يؤدي إلى كسور صغيرة وتمزقات في الأربطة.
- ضعف العظام: يؤدي الاعتلال العصبي أيضًا إلى تغيرات في الدورة الدموية للعظام وتوازنها الأيضي، مما يجعلها أكثر هشاشة وعرضة للكسور.
- تشوهات مفصلية: مع استمرار الضغط والحركة على العظام والمفاصل الضعيفة، تنهار الهياكل العظمية، وتتفكك المفاصل، مما يؤدي إلى تشوهات حادة مثل انهيار قوس القدم (Rocker-bottom deformity) أو "قدم القارب الهزاز".
- التهاب مزمن: يُعتقد أن هناك استجابة التهابية مبالغ فيها في العظام والمفاصل المصابة، مما يسرع من عملية التدمير.
تُصنف مراحل تطور قدم شاركو عادة وفقًا لتصنيف Eichenholtz، الذي يساعد في توجيه العلاج:
- المرحلة 0 (مرحلة الإنذار): لا توجد تغيرات إشعاعية واضحة، ولكن توجد علامات سريرية للالتهاب (تورم، احمرار، حرارة) لدى مريض لديه اعتلال عصبي.
- المرحلة 1 (مرحلة التطور والتفتت): تكسر العظام وتخلخل المفاصل، مع وجود تورم واحمرار وحرارة واضحة.
- المرحلة 2 (مرحلة الاندماج): تتوقف عملية التفتت وتبدأ العظام في الاندماج والالتئام، ويقل الالتهاب.
- المرحلة 3 (مرحلة التشكيل والتشوه): تتشكل القدم بشكلها النهائي المشوه، مع استقرار العظام والالتئام الجزئي، وقد تظهر تقرحات بسبب نقاط الضغط الجديدة.
الأسباب الرئيسية والعوامل المؤهبة لمتلازمة قدم شاركو
بينما تُعتبر قدم شاركو حالة معقدة، إلا أن هناك أسبابًا وعوامل خطر محددة تزيد من احتمالية الإصابة بها. فهم هذه الأسباب ضروري للوقاية والتشخيص المبكر:
-
الاعتلال العصبي السكري (Diabetic Neuropathy):
هو السبب الأكثر شيوعًا، حيث يُقدر أنه مسؤول عن أكثر من 90% من حالات قدم شاركو. يؤدي ارتفاع مستويات السكر في الدم على المدى الطويل إلى تلف الأعصاب المحيطية في القدمين والساقين، مما يضعف الإحساس بالألم ودرجة الحرارة والضغط (الاعتلال العصبي الحسي)، ويؤثر على الأعصاب التي تتحكم في العضلات (الاعتلال العصبي الحركي) مما يسبب ضعفًا وتغيرًا في ميكانيكا القدم، ويؤثر على الأعصاب التي تتحكم في الأوعية الدموية والغدد العرقية (الاعتلال العصبي اللاإرادي) مما يؤثر على تدفق الدم وصحة الجلد. هذا المزيج من فقدان الإحساس وضعف العضلات وتغير تدفق الدم هو الوصفة المثالية لتطور قدم شاركو. -
الرضوح المتكررة (Repetitive Microtrauma):
في غياب الإحساس بالألم، قد يتعرض المريض لإصابات متكررة للقدم (مثل المشي لمسافات طويلة، أو ارتداء أحذية غير مناسبة) دون أن يدرك الضرر. هذه الإصابات الصغيرة والمتكررة تتراكم بمرور الوقت وتؤدي إلى كسور إجهادية صغيرة وتمزقات في الأربطة التي لا تُعالج بشكل صحيح، مما يسرع من عملية التدمير الهيكلي. -
العوامل الوعائية والعصبية الأخرى:
على الرغم من أن السكري هو السبب الرئيسي، إلا أن هناك حالات أخرى يمكن أن تسبب اعتلالًا عصبيًا يؤدي إلى قدم شاركو، منها:- إدمان الكحول المزمن: يؤدي إلى اعتلال عصبي محيطي.
- الزهري (Syphilis): في مراحله المتأخرة، يمكن أن يسبب اعتلالاً عصبيًا (Tabes Dorsalis).
- الجذام (Leprosy): مرض يؤثر على الأعصاب الطرفية.
- التكيسات النخاعية (Syringomyelia): حالة عصبية تؤثر على الحبل الشوكي.
- إصابات الحبل الشوكي: يمكن أن تؤدي إلى فقدان الإحساس في الأطراف.
- بعض الأمراض الوراثية: مثل مرض شاركو-ماري-توث (Charcot-Marie-Tooth disease).
- بعض الأدوية: قد تسبب اعتلالًا عصبيًا كأثر جانبي.
-
الاستجابة الالتهابية المفرطة:
تشير بعض النظريات إلى أن هناك استجابة التهابية غير طبيعية في الأنسجة العظمية والمفصلية لدى مرضى السكري. ارتفاع مستويات السكر في الدم يمكن أن يغير الكيمياء الحيوية للعظام ويزيد من إنتاج السيتوكينات الالتهابية التي تسرع من عملية ارتشاف العظم وتدميره. -
العوامل الوراثية:
على الرغم من عدم وجود جين محدد مسؤول بشكل مباشر عن قدم شاركو، إلا أن هناك اعتقادًا بأن بعض الأفراد قد يكون لديهم استعداد وراثي يزيد من حساسيتهم للاعتلال العصبي السكري أو لاستجابتهم الالتهابية.
الأستاذ الدكتور محمد هطيف يؤكد دائمًا على أن التشخيص المبكر وفهم الأسباب الكامنة هو حجر الزاوية في إدارة قدم شاركو بفعالية. بخبرته الواسعة التي تجاوزت عقدين من الزمن، يمتلك القدرة على تحديد عوامل الخطر بدقة وتوعية المرضى بأهمية السيطرة على مرض السكري وإجراء الفحوصات الدورية للقدم لتجنب هذه المضاعفات المدمرة.
الأعراض وعلامات الإنذار المبكر: متى يجب عليك زيارة الطبيب؟
تعتبر قدم شاركو حالة خادعة غالبًا ما تبدأ بشكل صامت، مما يجعلها خطيرة. نظرًا لفقدان الإحساس بالألم، قد لا يدرك المريض مدى خطورة الوضع في المراحل المبكرة. ومع ذلك، هناك مجموعة من الأعراض والعلامات التي يجب الانتباه إليها جيدًا، خاصة لمرضى السكري الذين يعانون من الاعتلال العصبي.
علامات الإنذار المبكر (المرحلة الحادة - المرحلة 1 Eichenholtz):
في هذه المرحلة، تكون الأعراض غالبًا التهابية وقد تشير إلى بداية التدمير العظمي المفصلي النشط. من الضروري للغاية البحث عن الرعاية الطبية الفورية عند ملاحظة أي من هذه العلامات:
- تورم مفاجئ وغير مؤلم في القدم أو الكاحل: غالبًا ما يكون أول وأبرز الأعراض. قد تلاحظ أن القدم تبدو أكبر من المعتاد، أو أن حذاءك أصبح ضيقًا فجأة.
- احمرار واضح في الجلد: تصبح منطقة القدم المصابة حمراء اللون بشكل غير طبيعي.
- ارتفاع درجة حرارة الجلد: تكون القدم المصابة دافئة بشكل ملحوظ عند لمسها مقارنة بالقدم الأخرى.
- ألم خفيف أو غياب الألم تمامًا: على الرغم من التورم والاحمرار الشديد، قد لا يشعر المريض بألم كبير بسبب الاعتلال العصبي. هذا هو الجانب الأكثر خطورة في قدم شاركو، حيث يؤخر الكشف والعلاج.
- صعوبة خفيفة في المشي: قد يشعر المريض بعدم الراحة أو عدم الاستقرار أثناء المشي.
الأعراض المتقدمة (المرحلة المزمنة - المرحلتان 2 و 3 Eichenholtz):
إذا لم يتم تشخيص وعلاج قدم شاركو في المراحل المبكرة، فإن التلف العظمي المفصلي يتقدم، مما يؤدي إلى تشوهات دائمة ومشاكل أكثر خطورة:
-
تشوهات هيكلية واضحة في القدم:
- قدم القارب الهزاز (Rocker-bottom deformity): انهيار في قوس القدم، حيث يصبح منتصف القدم بارزًا إلى الأسفل، مما يخلق نتوءًا عظميًا كبيرًا يعرض الجلد للضغط والتقرح.
- تغير في شكل الكاحل: قد يتشوه الكاحل، مما يؤدي إلى عدم الثبات.
- بروز العظام: ظهور نتوءات عظمية حادة تحت الجلد، خاصة على الجانب الداخلي أو السفلي للقدم.
- عدم ثبات القدم والكاحل: يصبح المشي صعبًا للغاية، وقد يفقد المريض توازنه بسهولة.
- تقرحات جلدية مزمنة (Ulcerations): نتيجة للتشوهات والنتوءات العظمية التي تسبب نقاط ضغط غير طبيعية على الجلد، خاصة في باطن القدم، تتكون تقرحات يصعب شفاؤها وتكون عرضة للعدوى.
- التهابات خطيرة (Infections): يمكن أن تمتد العدوى من التقرحات إلى العظام (التهاب العظم والنقي - Osteomyelitis)، مما يهدد الطرف بالبتر.
- صرير أو خشونة في المفاصل: قد يسمع المريض صوت احتكاك أو يشعر به عند تحريك القدم المصابة.
جدول 1: مقارنة الأعراض بين المرحلة الحادة والمتقدمة لقدم شاركو
| الميزة | المرحلة الحادة (النشطة) | المرحلة المتقدمة (المزمنة / المستقرة) |
|---|---|---|
| التورم | شديد ومفاجئ، يزداد سوءًا. | مستمر، لكن قد يقل حدته، أو يظهر حول مناطق التشوه. |
| الاحمرار | واضح وملاحظ، لون القدم أحمر داكن. | قد يقل أو يختفي، أو يظهر حول مناطق التقرح. |
| الحرارة | ارتفاع ملحوظ في درجة حرارة الجلد مقارنة بالقدم الأخرى. | تقل أو تعود إلى طبيعتها، ما لم يكن هناك التهاب مصاحب. |
| الألم | عادةً ما يكون غائبًا أو خفيفًا جدًا، على الرغم من الالتهاب. | غائب أو خفيف، لكن قد يكون هناك ألم مرتبط بالتقرحات. |
| التشوه | لا يظهر تشوه كبير في البداية، ولكنه يبدأ في التطور بسرعة. | تشوهات هيكلية واضحة (مثل قدم القارب الهزاز). |
| التقرحات | نادرة في هذه المرحلة، لكنها قد تظهر نتيجة إصابة حادة. | شائعة بسبب نقاط الضغط غير الطبيعية. |
| ثبات القدم | قد يكون هناك شعور بعدم الاستقرار. | عدم ثبات واضح وصعوبة في المشي. |
متى يجب عليك زيارة الطبيب؟
ينصح الأستاذ الدكتور محمد هطيف جميع مرضى السكري، وخاصة أولئك الذين يعانون من اعتلال عصبي، بإجراء فحوصات دورية للقدم. الأهم من ذلك، يجب على أي شخص يلاحظ تورمًا مفاجئًا أو احمرارًا أو ارتفاعًا في درجة حرارة القدم (حتى بدون ألم) أن يطلب الرعاية الطبية على الفور. التشخيص المبكر والعلاج السريع في المرحلة الحادة يمكن أن يوقف تقدم المرض ويمنع التشوهات المدمرة. لا تتردد لحظة في استشارة خبير مثل الدكتور هطيف الذي يمتلك المعرفة والأدوات اللازمة للتعامل مع هذه الحالة الحرجة.
التشخيص الدقيق: رحلة نحو الفهم والعلاج
تشخيص قدم شاركو يتطلب نهجًا شاملاً يجمع بين الفحص السريري الدقيق والتصوير الطبي المتقدم واستبعاد الحالات الأخرى المشابهة. نظرًا لطبيعة المرض الصامتة، يعتمد التشخيص غالبًا على مؤشرات غير الألم، مما يستدعي خبرة كبيرة. الأستاذ الدكتور محمد هطيف يتميز بقدرته الفائقة على إجراء تشخيص دقيق، مستفيدًا من خبرته التي تزيد عن عقدين، ومعرفته المتعمقة بآليات المرض.
-
الفحص السريري الشامل:
- التاريخ المرضي: يسأل الدكتور هطيف عن تاريخ المريض الطبي، خاصة فيما يتعلق بمرض السكري ومدته، ومستوى التحكم في السكر، وتاريخ الاعتلال العصبي، وأي إصابات سابقة في القدم، والأدوية التي يتناولها المريض.
-
فحص القدمين:
يتضمن فحصًا دقيقًا للقدمين بحثًا عن:
- التورم والاحمرار والحرارة: قياس درجة حرارة الجلد على جانبي القدمين والمقارنة بينهما.
- التشوهات: البحث عن انهيار قوس القدم، أو بروز العظام، أو أي تغيرات في شكل القدم.
- التقرحات والالتهابات: فحص وجود جروح مفتوحة أو علامات عدوى.
- الإحساس: تقييم الاعتلال العصبي باستخدام طرق مثل اختبار الوخز بإبرة المونوفلامينت (Monofilament test) لتقييم الإحساس الواقي، واختبار الاهتزاز (Vibration test)، واختبار الإحساس بالحرارة والبرودة.
- الدورة الدموية: فحص نبض الشرايين في القدم (شريان ظهر القدم، الشريان الظنبوبي الخلفي) لتقييم تدفق الدم.
- المشية: تحليل طريقة مشي المريض لتقييم الاستقرار وأي قيود حركية.
-
الفحوصات التصويرية (Imaging Studies):
تعتبر الفحوصات التصويرية حاسمة لتأكيد التشخيص وتحديد مدى الضرر.-
الأشعة السينية (X-rays):
- هي الفحص الأولي والأكثر شيوعًا. في المراحل المبكرة (المرحلة 0)، قد لا تظهر أي تغيرات.
- في المراحل المتقدمة، تظهر الأشعة السينية علامات مميزة لتفتت العظام، تخلخل المفاصل، كسور، وتشوهات مثل قدم القارب الهزاز.
- تُجرى الأشعة السينية بشكل متسلسل لمراقبة تطور المرض.
-
التصوير بالرنين المغناطيسي (MRI):
- يُعد MRI أداة قيمة لتشخيص قدم شاركو في مراحلها المبكرة (المرحلة 0 و 1) قبل ظهور التغيرات في الأشعة السينية.
- يمكنه الكشف عن الوذمة العظمية (Bone Marrow Edema) وتورم الأنسجة الرخوة، وتلف الغضاريف، وتمزقات الأربطة، وهو مفيد جدًا في التفريق بين قدم شاركو الحادة والتهاب العظم والنقي (Osteomyelitis).
-
الأشعة المقطعية (CT scan):
- توفر صورًا ثلاثية الأبعاد مفصلة للعظام، وهي مفيدة بشكل خاص لتقييم مدى التشوهات، وعدد وموقع الكسور، وتخطيط الجراحة.
-
مسح العظام بالنظائر المشعة (Bone Scans):
- يُستخدم لقياس النشاط الأيضي للعظام. في قدم شاركو الحادة، يظهر زيادة في امتصاص المادة المشعة، مما يدل على عملية تدمير وبناء عظمي نشطة.
- قد يكون مفيدًا للتفريق بين قدم شاركو والتهاب العظم والنقي، على الرغم من أن التداخل قد يحدث.
-
-
الفحوصات المخبرية:
- تحاليل الدم: للبحث عن علامات الالتهاب (مثل ارتفاع CRP و ESR) والتي قد تشير إلى قدم شاركو النشطة أو إلى عدوى مصاحبة.
- التحكم في السكري: قياس مستوى الهيموجلوبين الغليكوزيلاتي (HbA1c) لتقييم مدى التحكم في سكر الدم على المدى الطويل.
- ثقافة الجرح (Wound Culture): إذا كانت هناك تقرحات، يتم أخذ عينات لزراعة البكتيريا لتحديد نوع العدوى والمضادات الحيوية المناسبة.
-
التشخيص التفريقي:
من الأهمية بمكان التفريق بين قدم شاركو وحالات أخرى قد تتشابه في الأعراض، مثل:- التهاب النسيج الخلوي (Cellulitis): التهاب بكتيري في الجلد والأنسجة الرخوة.
- تجلط الأوردة العميقة (Deep Vein Thrombosis - DVT): جلطة دموية في الأوردة العميقة بالساق.
- التهاب العظم والنقي (Osteomyelitis): عدوى بكتيرية في العظم، وهي من أخطر الحالات التي تتطلب التفريق الدقيق نظرًا لتشابهها مع قدم شاركو في بعض الفحوصات.
يعتمد الأستاذ الدكتور محمد هطيف على خبرته الواسعة وقدرته على دمج نتائج جميع هذه الفحوصات لتشكيل تشخيص دقيق وخطة علاج مخصصة لكل مريض. هذه الدقة في التشخيص هي الخطوة الأولى نحو إنقاذ القدم وضمان أفضل النتائج العلاجية.
خيارات العلاج المتاحة: نهج شامل لاستعادة صحة القدم
يهدف علاج قدم شاركو إلى إيقاف تدهور العظام والمفاصل، تقليل الالتهاب، منع التشوهات أو تصحيحها، وحماية القدم من التقرحات والالتهابات. يعتمد العلاج على مرحلة المرض، ومدى التشوه، والحالة الصحية العامة للمريض. الأستاذ الدكتور محمد هطيف يتبنى نهجًا شاملاً ومدروسًا، يبدأ بالعلاج التحفظي وتقدم إلى التدخل الجراحي عند الضرورة، مع التركيز دائمًا على الحفاظ على الطرف وتحسين وظائفه.
1. العلاج التحفظي (Conservative Management): حجر الزاوية في المراحل المبكرة
العلاج التحفظي هو الخط الأول والأكثر أهمية، خاصة في المرحلة الحادة (النشطة) من قدم شاركو. الهدف الرئيسي هو "تفريغ الحمل" (Offloading) من القدم المصابة لتقليل الضغط عليها وإتاحة الفرصة للعظام للالتئام.
-
الجبس الكلي الملامس (Total Contact Cast - TCC):
- يعتبر TCC المعيار الذهبي للعلاج التحفظي في المرحلة الحادة. وهو عبارة عن جبيرة مصممة خصيصًا لتناسب القدم والساق بشكل محكم، وتوزع الضغط بالتساوي على كامل الساق والقدم، مما يقلل من الضغط على مناطق التلف.
- يتم تغيير الجبيرة بانتظام (كل 1-2 أسبوع) لمراقبة الجلد وتعديلها مع تغير تورم القدم.
- يستمر هذا العلاج لعدة أشهر، حتى تقل الحرارة والتورم وتظهر علامات استقرار في الأشعة السينية.
- تكمن خبرة الدكتور هطيف في تصميم الجبائر وتعديلها لضمان أقصى قدر من الراحة والفعالية، مع متابعة دقيقة لتجنب أي مضاعفات مثل التقرحات الناتجة عن الضغط.
-
وسائل تخفيف الحمل الأخرى (Other Offloading Techniques):
- الأحذية العلاجية المخصصة (Custom-made Orthotic Footwear): بعد إزالة الجبس، يوصى بارتداء أحذية مصممة خصيصًا لتوفير الدعم الكافي وتوزيع الضغط وحماية القدم من التشوهات والتقرحات المستقبلية.
- الدعامات (Braces/Orthoses): مثل دعامات الكاحل والقدم (Ankle-Foot Orthoses - AFOs) التي توفر الثبات والحماية للقدم والكاحل.
- العكازات أو المشاية أو الكرسي المتحرك: قد تكون ضرورية في بعض الحالات لمنع وضع أي وزن على القدم المصابة.
-
الأدوية (Medications):
- البسفوسفونات (Bisphosphonates): قد تُستخدم لتقليل نشاط ارتشاف العظم وبالتالي إبطاء عملية تدمير العظام.
- الأدوية المضادة للالتهاب غير الستيرويدية (NSAIDs): تُستخدم بحذر لتقليل الالتهاب والألم، مع مراعاة الآثار الجانبية.
- مكملات الكالسيوم وفيتامين د: لدعم صحة العظام.
-
التحكم في سكر الدم:
- التحكم الصارم في مستويات السكر في الدم أمر حيوي لإبطاء تقدم الاعتلال العصبي والحد من المزيد من التلف.
-
رعاية الجروح (Wound Care):
- إذا كانت هناك تقرحات، يجب معالجتها بجدية لمنع العدوى. يتضمن ذلك التنظيف المنتظم، وإزالة الأنسجة الميتة، وتضميد الجروح، وفي بعض الحالات استخدام المضادات الحيوية.
يُولي الأستاذ الدكتور محمد هطيف أهمية قصوى للعلاج التحفظي، مؤكداً أنه في كثير من الحالات، يمكن أن يجنب التدخل الجراحي إذا تم البدء به مبكرًا وبشكل صحيح. تُعد خبرته في تقييم مدى استجابة القدم للعلاج التحفظي وتقدير الوقت المناسب للانتقال إلى خيارات أخرى ذات قيمة لا تقدر بثمن.
2. التدخل الجراحي (Surgical Intervention): استعادة الهيكل والوظيفة
يُعد التدخل الجراحي خيارًا مهمًا وضروريًا في الحالات التي يفشل فيها العلاج التحفظي، أو عندما يكون هناك تشوه شديد يهدد سلامة القدم، أو تقرحات مزمنة لا تلتئم وتكون عرضة للعدوى. الهدف من الجراحة هو تصحيح التشوه، تثبيت المفاصل، إزالة النتوءات العظمية، وإنشاء قدم مستقرة وظيفية يمكن ارتداء الأحذية عليها بأمان.
متى تكون الجراحة ضرورية؟
- التشوهات الشديدة: خاصة قدم القارب الهزاز التي تسبب نقاط ضغط عالية تؤدي إلى تقرحات متكررة.
- عدم استقرار المفاصل: عندما تكون المفاصل مدمرة لدرجة أنها تسبب عدم ثبات شديد وتعيق المشي.
- التقرحات المزمنة التي لا تلتئم: عندما لا تستجيب الجروح للعلاج التحفظي وتكون معرضة لخطر العدوى.
- الالتهاب العظمي والنقي (Osteomyelitis): في بعض الحالات، قد تتطلب إزالة العظام المصابة بالعدوى.
أنواع الجراحات التي يجريها الأستاذ الدكتور محمد هطيف:
يُعتبر الأستاذ الدكتور محمد هطيف من الجراحين الرواد في هذا المجال، حيث يستخدم أحدث التقنيات وأكثرها دقة لإجراء جراحات قدم شاركو المعقدة.
- إزالة النتوءات العظمية (Exostectomy): إزالة العظام البارزة التي تسبب الاحتكاك والتقرحات.
- تثبيت المفاصل (Arthrodesis/Fusion): دمج العظام والمفاصل المتضررة لتثبيت القدم ومنع المزيد من التلف. يتضمن ذلك استخدام الصفائح، والمسامير، والقضبان الداخلية لتثبيت العظام في وضعها الصحيح حتى تلتحم.
-
جراحات إعادة بناء القدم (Reconstructive Surgery):
تصحيح التشوهات المعقدة عن طريق قطع العظام (Osteotomies) وإعادة ترتيبها إلى الوضع التشريحي الصحيح، ثم تثبيتها بأجهزة تثبيت داخلية أو خارجية.
- الجراحة المجهرية (Microsurgery): يستخدمها الدكتور هطيف في بعض الحالات لضمان أقصى دقة في التعامل مع الأنسجة الرخوة والأعصاب والأوعية الدموية الدقيقة، مما يقلل من المضاعفات ويحسن الشفاء.
- مناظير المفاصل بتقنية 4K (Arthroscopy 4K): في بعض الحالات، يمكن استخدامها لتقييم الأنسجة داخل المفصل أو لإزالة الأنسجة المتضررة بأقل تدخل جراحي، مما يقلل من حجم الجرح ويسرع الشفاء.
- مبادئ جراحات استبدال المفاصل (Arthroplasty): على الرغم من أن استبدال المفاصل بالكامل نادر في قدم شاركو، إلا أن الدكتور هطيف يطبق المبادئ الجراحية الدقيقة المستفادة من جراحات استبدال المفاصل لضمان استقرار المفصل وإعادة بناء وظيفية للقدم.
إن خبرة الأستاذ الدكتور محمد هطيف التي تمتد لأكثر من 20 عامًا، ودمجه لأحدث التقنيات الجراحية، والتزامه بالأمانة الطبية، يجعله الخيار الأول لمرضى قدم شاركو الباحثين عن علاج فعال في اليمن. فهو لا يكتفي بإجراء الجراحة، بل يضع خطة شاملة لما قبل وبعد الجراحة لضمان أفضل فرصة للتعافي.
العمليات الجراحية المتقدمة لمتلازمة قدم شاركو: مع الأستاذ الدكتور محمد هطيف
تتطلب جراحة قدم شاركو خبرة واسعة ودقة متناهية، نظرًا للطبيعة الهشة للعظام، وتلف الأنسجة الرخوة، والاعتلال العصبي الموجود. يشتهر الأستاذ الدكتور محمد هطيف بكونه جراحًا رائدًا في هذا المجال، حيث يطبق أحدث البروتوكولات الجراحية وأكثرها تطوراً لتقديم حلول مستدامة لمرضاه.
الإعداد قبل الجراحة: التخطيط الدقيق هو مفتاح النجاح
قبل أي تدخل جراحي، يقوم الدكتور هطيف بإجراء تقييم شامل للمريض، يشمل:
- التحكم في سكر الدم: التأكد من أن مستويات السكر مستقرة قدر الإمكان لتقليل مخاطر العدوى وتحسين الشفاء.
- تقييم الأوعية الدموية: التأكد من وجود تدفق دم كافٍ للقدم، وأحيانًا قد يتطلب الأمر إجراء تدخلات وعائية قبل الجراحة لتحسين الدورة الدموية.
- فحص العدوى: استبعاد وجود أي عدوى نشطة في القدم، وإذا وجدت، يتم علاجها بالمضادات الحيوية قبل الجراحة.
- التصوير المتقدم: استخدام الأشعة المقطعية ثلاثية الأبعاد (3D CT Scans) والتصوير بالرنين المغناطيسي (MRI) لتحديد مدى التشوه، وموقع الكسور، وتخطيط دقيق لعملية إعادة البناء.
الخطوات الجراحية لعملية إعادة بناء قدم شاركو:
تعتمد الخطوات الدقيقة على نوع التشوه ومدى التلف، لكن عادة ما تتضمن عملية إعادة بناء قدم شاركو المعقدة ما يلي:
-
التخدير: يتم تخدير المريض (تخدير عام أو تخدير نصفي) مع مراقبة دقيقة لعلاماته الحيوية طوال العملية.
-
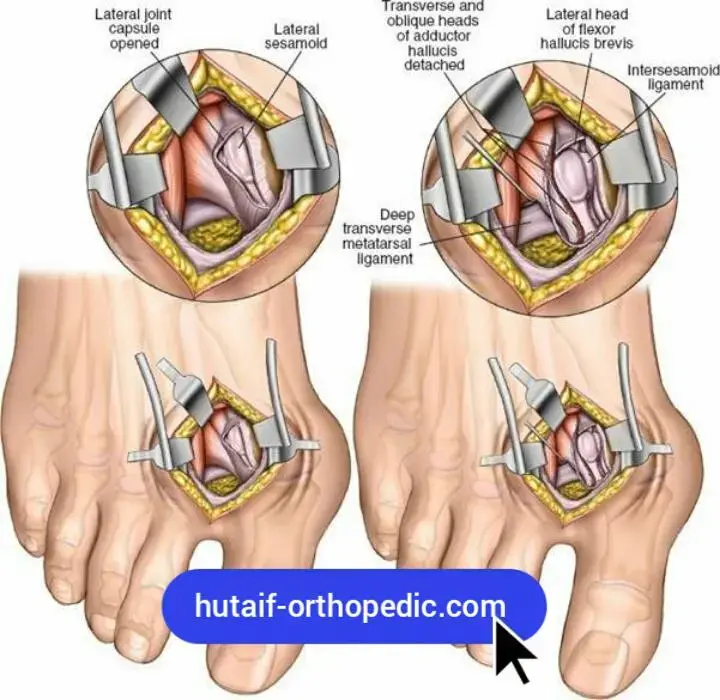
الوصول الجراحي (Incision and Exposure):
- يقوم الدكتور هطيف بعمل شق جراحي دقيق أو عدة شقوق، حسب الحاجة، للوصول إلى العظام والمفاصل المتضررة. يستخدم أحيانًا الجراحة المجهرية (Microsurgery) لتقليل تضرر الأنسجة المحيطة والأوعية الدموية والأعصاب.
-
إزالة الأنسجة التالفة (Debridement):
- تتم إزالة أي أنسجة عظمية ميتة أو متفتتة أو مصابة بالعدوى. يتم تنظيف المفصل من الغضاريف التالفة والأنسجة الالتهابية. يمكن استخدام Arthroscopy 4K (المناظير الجراحية عالية الدقة) في بعض الحالات المحددة لتقييم المفصل أو إزالة الأنسجة بأقل تدخل.
-
تصحيح التشوه وقطع العظام (Deformity Correction and Osteotomies):
- هذه هي الخطوة الأكثر أهمية والأكثر تحديًا. يقوم الدكتور هطيف بإجراء قطع دقيقة في العظام (Osteotomies) لإعادة القدم إلى شكلها التشريحي الصحيح قدر الإمكان. الهدف هو إلغاء "قدم القارب الهزاز" المسطحة وإعادة تشكيل قوس القدم، أو تصحيح أي انحرافات في الكاحل.
- يستخدم الدكتور هطيف تقنيات جراحية متقدمة لضمان محاذاة العظام بدقة، مستفيدًا من خبرته الطراحية في مبادئ Arthroplasty (جراحات المفاصل) للحفاظ على الوظيفة قدر الإمكان.
-
تثبيت العظام والمفاصل (Fixation):
-
بعد تصحيح التشوه، يتم تثبيت العظام في وضعها الجديد باستخدام مجموعة متنوعة من أدوات التثبيت:
- الصفائح والمسامير (Plates and Screws): تستخدم لتثبيت أجزاء العظام بعد قطعها أو لدمج المفاصل.
- المسامير داخل النخاع (Intramedullary Nails): تُستخدم لتثبيت العظام الطويلة مثل قصبة الساق أو العظام المشطية.
- المثبتات الخارجية (External Fixators): في بعض الحالات المعقدة، خاصة عند وجود عدوى أو تلف كبير في الأنسجة الرخوة، قد يفضل الدكتور هطيف استخدام المثبتات الخارجية التي تسمح بتعديل التشوه تدريجيًا بعد الجراحة وتوفر ثباتًا قويًا دون دفن معدن داخل الجسم، مما يقلل خطر العدوى.
-
بعد تصحيح التشوه، يتم تثبيت العظام في وضعها الجديد باستخدام مجموعة متنوعة من أدوات التثبيت:
-
إغلاق الجرح (Wound Closure):
- بعد التأكد من استقرار التثبيت، يتم إغلاق الشقوق الجراحية بعناية فائقة، مع الاهتمام بالأنسجة الرخوة لتقليل التوتر وتحسين الشفاء.
دور الأستاذ الدكتور محمد هطيف في الجراحة:
إن المهارة التي يمتلكها الدكتور هطيف في إجراء هذه الجراحات هي نتيجة لخبرة تزيد عن 20 عامًا في جراحة العظام، وكونه بروفيسورًا في جامعة صنعاء، مما يعكس معرفته العميقة ومهاراته التدريسية. يلتزم الدكتور هطيف بأعلى معايير الأمانة الطبية، حيث يقدم للمرضى تقييمًا صادقًا وشاملًا لخطر الجراحة وفوائدها المحتملة، ويضمن أن الجراحة هي الخيار الأنسب لحالتهم. قدرته على استخدام أحدث التقنيات مثل Microsurgery و Arthroscopy 4K و Arthroplasty، تضعه في طليعة جراحي العظام المتخصصين في علاج قدم شاركو المعقدة، مما يجعل منه الخيار الأمثل للباحثين عن أفضل رعاية جراحية في اليمن.
التعافي وإعادة التأهيل: خارطة طريق لاستعادة الحركة
تُعد مرحلة التعافي وإعادة التأهيل جزءًا لا يتجزأ من نجاح علاج قدم شاركو، سواء بعد العلاج التحفظي أو الجراحي. إنها رحلة طويلة تتطلب صبرًا والتزامًا من المريض، وتوجيهًا دقيقًا من الفريق الطبي. يُشدد الأستاذ الدكتور محمد هطيف على أهمية هذا الجانب، ويقدم إرشادات شاملة لضمان استعادة المريض لأقصى قدر من الوظيفة وتقليل مخاطر الانتكاس.
المراحل الرئيسية للتعافي وإعادة التأهيل:
-
المرحلة الأولية بعد العلاج/الجراحة (Non-Weight Bearing Phase):
- المدة: عادة ما تتراوح من 6 أسابيع إلى 3-4 أشهر، وأحيانًا أطول بعد الجراحة المعقدة.
- الهدف: حماية القدم من أي ضغط أو حركة غير مرغوبة للسماح للعظام والمفاصل بالالتئام أو الاستقرار.
-
الإجراءات:
- الجبس أو الدعامة (Casting/Bracing): يتم وضع القدم في جبيرة أو دعامة حامية صلبة. بعد الجراحة، قد تكون الجبيرة غير قابلة للإزالة في البداية.
- منع تحميل الوزن: يجب على المريض عدم وضع أي وزن على القدم المصابة. يتم استخدام العكازات، المشاية، أو الكرسي المتحرك للتنقل.
- رفع القدم: للحفاظ على تقليل التورم.
- العناية بالجروح: بعد الجراحة، يتم تغيير الضمادات بانتظام ومراقبة الجرح بحثًا عن علامات العدوى.
- تمارين خفيفة: قد يُسمح بتمارين حركة خفيفة للمفاصل غير المصابة (مثل الركبة والورك) للحفاظ على المرونة وتقوية العضلات.
-
مرحلة تحميل الوزن التدريجي (Gradual Weight-Bearing Phase):
- المدة: تبدأ بعد حوالي 3-4 أشهر، وتستمر لعدة أسابيع أو أشهر.
- الهدف: تقوية العضلات، استعادة مدى الحركة، وإعادة تعلم المشي بأمان.
-
الإجراءات:
- الدعامة الواقية (Protective Brace/Boot): يُسمح بخلع الجبيرة أو الدعامة القابلة للإزالة لجلسات العلاج الطبيعي.
-
العلاج الطبيعي:
برنامج مكثف يتضمن:
- تمارين مدى الحركة (Range of Motion - ROM): لاستعادة مرونة المفاصل المتضررة.
- تمارين التقوية (Strengthening Exercises): لتقوية عضلات القدم والساق لدعم القدم.
- تمارين التوازن والتنسيق (Balance and Coordination Exercises): ضرورية جدًا خاصة بعد الاعتلال العصبي.
- إعادة تدريب المشي (Gait Training): يتم تعلم المشي بشكل صحيح وآمن، في البداية بدعم ثم تدريجيًا بدون دعم.
- الأحذية العلاجية المخصصة (Custom Orthotic Footwear): البدء في استخدام الأحذية المصممة خصيصًا التي توفر الدعم الكافي وتوزع الضغط.
-
المرحلة طويلة الأمد (Long-term Management):
- المدة: تستمر مدى الحياة.
- الهدف: الحفاظ على استقرار القدم، منع الانتكاس، وحماية القدم من أي مشاكل مستقبلية.
-
الإجراءات:
- الأحذية العلاجية المخصصة والنعال الداخلية (Custom Orthotic Footwear and Inserts): يجب ارتداؤها بشكل دائم لتوفير الحماية والدعم.
- الفحوصات الدورية للقدم: يجب على مرضى السكري بشكل خاص فحص أقدامهم يوميًا بحثًا عن أي جروح، تورم، أو تغيرات في اللون أو درجة الحرارة.
- زيارات منتظمة للطبيب: متابعة مع الأستاذ الدكتور محمد هطيف أو طبيب الرعاية الأولية لتقييم حالة القدم، مراقبة سكر الدم، وتقديم أي تعديلات ضرورية على خطة العلاج أو الأحذية.
- التحكم الصارم في السكري: الاستمرار في إدارة مرض السكري بفعالية لمنع تفاقم الاعتلال العصبي.
يُعد توجيه الأستاذ الدكتور محمد هطيف خلال هذه المراحل أمرًا حاسمًا. بخبرته الواسعة، يساعد المرضى على فهم أهمية الالتزام بخطة إعادة التأهيل، ويقدم لهم الدعم اللازم للتغلب على التحديات. هدفه هو تمكين المرضى من استعادة حركتهم بأمان وثقة، وتحسين نوعية حياتهم بشكل ملحوظ.
قصص نجاح واقعية: بصمة الأمل في رعاية الأستاذ الدكتور محمد هطيف
تجسد قصص النجاح الحقيقية قوة الخبرة والالتزام في مجال الطب. في علاج قدم شاركو، حيث تتحد تعقيدات المرض مع تحديات الاعتلال العصبي، تبرز قيمة الطبيب الذي يجمع بين العلم والمهارة والأمانة. الأستاذ الدكتور محمد هطيف ، بصفته بروفيسورًا في جامعة صنعاء وأحد أفضل جراحي العظام والعمود الفقري والمفاصل في اليمن، قد غير حياة العديد من المرضى من خلال نهجه الاستثنائي. فيما يلي بعض القصص التي تعكس تأثير رعايته:
قصة المريضة سارة: من حافة البتر إلى المشي بثقة
كانت سارة (55 عامًا)، تعاني من مرض السكري منذ أكثر من 20 عامًا، وقد بدأت تشعر بتورم وحرارة في قدمها اليمنى، لكنها لم تشعر بألم كبير. تجاهلت الأعراض لعدة أسابيع حتى تطورت قدمها إلى شكل "قدم القارب الهزاز" وظهرت تقرحات عميقة لم تلتئم. عندما وصلت إلى عيادة الأستاذ الدكتور محمد هطيف ، كانت في حالة متأخرة، وكان العديد من الأطباء قد أشاروا إلى أن البتر قد يكون الحل الوحيد لإنقاذ حياتها من انتشار العدوى.
أجرى الدكتور هطيف تقييمًا شاملاً، مستخدمًا أحدث تقنيات التصوير لتحديد مدى التلف بدقة. وبعد دراسة متأنية، قرر أن الجراحة لا تزال خيارًا ممكنًا لإنقاذ قدمها. شرح لها الخطة العلاجية بالتفصيل، مؤكدًا على الأمانة الطبية في تقييم المخاطر والفوائد.
أجرى الدكتور هطيف عملية إعادة بناء معقدة لقدم سارة، قام خلالها بتصحيح التشوه الشديد وتثبيت العظام باستخدام صفائح ومسامير خاصة، مع مراعاة هشاشة العظام. استخدم تقنياته المتطورة لضمان أقصى دقة. بعد الجراحة، تبعت سارة برنامجًا صارمًا لإعادة التأهيل تحت إشراف فريق الدكتور هطيف.
اليوم، تمشي سارة باستخدام حذاء علاجي خاص، وقد شفيت تقرحاتها تمامًا. تقول سارة: "لقد وهبني الدكتور هطيف حياة جديدة. كنت يائسة، لكن خبرته وشجاعته في اتخاذ القرار الصعب أنقذت قدمي وكرامتي. إنه حقًا أفضل طبيب".
قصة المريض أحمد: عودة إلى العمل بعد استقرار الكاحل
أحمد (60 عامًا)، عامل بناء، أصيب بقدم شاركو في كاحله الأيسر بعد سنوات من العمل الشاق ومرض السكري غير المتحكم فيه. أدى الاعتلال العصبي إلى تدهور مفصل الكاحل لديه، مما جعله غير مستقر وغير قادر على تحمل أي وزن. أصبح غير قادر على العمل وكان يخشى فقدان مصدر رزقه.
بعد استشارة الأستاذ الدكتور محمد هطيف ، الذي اشتهر باستخدامه لتقنيات الجراحة المجهرية والمناظير 4K، تم تشخيص حالة أحمد بأنها تتطلب تثبيتًا جراحيًا للكاحل. شرح الدكتور هطيف لأحمد أن الهدف هو استقرار المفصل المتضرر للسماح له بالعودة إلى المشي والعمل.
أجرى الدكتور هطيف عملية تثبيت للكاحل (Arthrodesis) باستخدام مسامير داخل نخاع العظم وتقنيات تثبيت داخلية لضمان اندماج العظام بشكل فعال. بفضل دقة الدكتور هطيف وخبرته التي تفوق العقدين، كانت الجراحة ناجحة للغاية.
بعد فترة تعافٍ وإعادة تأهيل مكثفة، تمكن أحمد من العودة إلى العمل، وإن كان ذلك مع بعض التعديلات في مهامه. يقول أحمد: "الدكتور هطيف لم يعالج قدمي فقط، بل أعاد لي الأمل في الحياة والعمل. أنا ممتن جدًا لخبرته وأمانته في التعامل مع حالتي المعقدة. لا يوجد جراح في صنعاء يضاهيه في هذا المجال".
قصة المريضة فاطمة: حماية قدمها من التدهور في المرحلة المبكرة
كانت فاطمة (48 عامًا)، مدرسة، قد بدأت تلاحظ تورمًا خفيفًا وحرارة في قدمها اليمنى. بسبب وعيها بمخاطر السكري، سارعت لزيارة الأستاذ الدكتور محمد هطيف بمجرد ظهور الأعراض. قام الدكتور هطيف، بخبرته الطويلة، بتشخيص قدم شاركو في المرحلة الأولى (المرحلة الحادة) قبل ظهور أي تشوهات هيكلية كبيرة.
بناءً على تشخيصه الدقيق، أوصى الدكتور هطيف بالعلاج التحفظي الفوري باستخدام الجبس الكلي الملامس (Total Contact Cast - TCC). شرح لفاطمة أهمية عدم تحميل الوزن على القدم والالتزام بالجبس لعدة أشهر.
التزمت فاطمة بتعليمات الدكتور هطيف بدقة. وبعد 4 أشهر من العلاج بالجبس، لوحظ انخفاض في التورم والحرارة، وأظهرت الأشعة السينية استقرارًا في القدم. بعد ذلك، تم تزويدها بأحذية علاجية مخصصة للوقاية طويلة الأمد.
لقد أنقذ تشخيص الدكتور هطيف المبكر وعلاجه التحفظي قدم فاطمة من التدهور والتشوهات التي قد تتطلب جراحة معقدة. تقول فاطمة: "بفضل حكمة الدكتور هطيف وتشخيصه السريع، تمكنت من تجنب الأسوأ. إنه حقًا خبير لا يضاهى ويضع مصلحة المريض فوق كل اعتبار".
تُعد هذه القصص مجرد أمثلة قليلة على النهج الرائد الذي يتبعه الأستاذ الدكتور محمد هطيف . إن مكانته كأستاذ جامعي وخبرته التي تزيد عن 20 عامًا، إلى جانب استخدامه لأحدث التقنيات مثل Microsurgery و Arthroscopy 4K و Arthroplasty، وأمانته الطبية المطلقة، تجعله ليس فقط أفضل جراح عظام في صنعاء، اليمن، بل بصيص أمل للكثيرين.
الوقاية من قدم شاركو: خطوات عملية لحماية قدميك
بينما تُعد قدم شاركو حالة خطيرة تتطلب تدخلاً طبيًا متخصصًا، فإن الوقاية تلعب دورًا حاسمًا في تقليل خطر الإصابة بها، خاصة لدى مرضى السكري. يشدد الأستاذ الدكتور محمد هطيف على أن الوقاية هي دائمًا خير من العلاج، ويقدم إرشادات واضحة لمساعدة المرضى على حماية أقدامهم.
-
التحكم الصارم في سكر الدم:
- هذه هي الخطوة الأكثر أهمية. الحفاظ على مستويات الجلوكوز في الدم ضمن النطاق الطبيعي يقلل بشكل كبير من خطر تطور الاعتلال العصبي، وهو السبب الرئيسي لقدم شاركو.
- يجب على مرضى السكري الالتزام بنظام غذائي صحي، وممارسة الرياضة بانتظام، وتناول الأدوية الموصوفة، ومراقبة مستويات السكر في الدم بانتظام.
-
الفحص اليومي للقدمين:
-
يجب على مرضى السكري فحص أقدامهم يوميًا بحثًا عن أي علامات غير طبيعية:
- تورم أو احمرار أو حرارة: حتى لو لم يكن هناك ألم.
- جروح، خدوش، بثور، أو تقرحات: حتى الصغيرة منها.
- تغيرات في اللون أو الشكل: مثل انتفاخات أو تشوهات بسيطة.
- يمكن استخدام مرآة أو طلب المساعدة من أحد أفراد الأسرة لفحص باطن القدم.
-
يجب على مرضى السكري فحص أقدامهم يوميًا بحثًا عن أي علامات غير طبيعية:
-
النظافة الجيدة والعناية بالقدم:
- غسل القدمين يوميًا بالماء الفاتر والصابون الخفيف، ثم تجفيفهما جيدًا بين الأصابع.
- ترطيب القدمين بانتظام لتجنب الجفاف والتشققات، مع تجنب وضع المرطب بين الأصابع.
- قص الأظافر بعناية بشكل مستقيم لتجنب نمو الأظافر تحت الجلد.
- تجنب استخدام الأدوات الحادة أو المواد الكيميائية لإزالة مسامير القدم أو الجلد المتصلب.
-
ارتداء الأحذية المناسبة:
- اختر أحذية مريحة، واسعة عند الأصابع، وذات كعب منخفض.
- تجنب الأحذية الضيقة، أو ذات الكعب العالي، أو الصنادل المفتوحة التي قد تسبب إصابات.
- تأكد من وجود بطانة داخلية ناعمة في الحذاء.
- ارتداء الجوارب القطنية النظيفة والخالية من الدرزات.
- افحص الحذاء من الداخل قبل ارتدائه للتأكد من عدم وجود أجسام غريبة أو حواف حادة.
-
تجنب التعرض للإصابات:
- لا تمشِ حافي القدمين أبدًا، حتى داخل المنزل.
- كن حذرًا عند ممارسة الرياضة أو القيام بأنشطة قد تعرض القدم للصدمات.
-
الفحوصات الطبية الدورية:
- يجب على مرضى السكري زيارة طبيب العظام أو طبيب الأقدام بانتظام، على الأقل مرة واحدة في السنة، لإجراء فحص شامل للقدم، بما في ذلك تقييم الاعتلال العصبي والدورة الدموية.
- إذا كان المريض يعاني من اعتلال عصبي، قد يوصي الأستاذ الدكتور محمد هطيف بفحوصات أكثر تكرارًا.
-
التوعية بأعراض قدم شاركو:
- تعلم أعراض قدم شاركو المبكرة (التورم، الاحمرار، الحرارة غير المؤلمة) والبحث عن رعاية طبية فورية عند ملاحظتها.
يؤكد الأستاذ الدكتور محمد هطيف على أن الالتزام بهذه الإجراءات الوقائية، إلى جانب المتابعة المنتظمة مع خبير، يمكن أن يقلل بشكل كبير من خطر الإصابة بقدم شاركو ويساعد في الحفاظ على صحة وسلامة القدمين. إن معرفته الواسعة وخبرته التي تزيد عن 20 عامًا تجعله المرجع الأمثل لتقديم هذه النصائح القيمة.
الأسئلة الشائعة حول قدم شاركو
في هذا القسم، يجيب الأستاذ الدكتور محمد هطيف على بعض الأسئلة الأكثر شيوعًا التي يطرحها المرضى وعائلاتهم حول قدم شاركو، مستفيدًا من خبرته كبروفيسور وجراح عظام متخصص لتقديم إجابات واضحة ودقيقة.
جدول 2: الأسئلة الشائعة حول قدم شاركو وإجابات الأستاذ الدكتور محمد هطيف
| السؤال | الإجابة من الأستاذ الدكتور محمد هطيف ## أسئلة متكررة حول جراحات الأستاذ الدكتور محمد هطيف لترميم القدم
يُعد الأستاذ الدكتور محمد هطيف، البروفيسور في جامعة صنعاء وأحد أبرز جراحي العظام والعمود الفقري والمفاصل في اليمن، مرجعًا موثوقًا به في علاج قدم شاركو. فيما يلي، يقدم الدكتور هطيف إجابات على عدد من الأسئلة المتكررة التي تشغل بال المرضى، موضحًا نهجه القائم على خبرة أكثر من 20 عامًا، واستخدامه لأحدث التقنيات كالجراحة المجهرية (Microsurgery)، المناظير الجراحية بتقنية 4K (Arthroscopy 4K)، وجراحات استبدال المفاصل (Arthroplasty)، مع الالتزام الصارم بالأمانة الطبية.
| السؤال | إجابة الأستاذ الدكتور محمد هطيف
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
المواضيع والفصول التفصيلية
تعمق في هذا الدليل من خلال الفصول التخصصية المرتبطة بـ اكتشف-قدم-شاركو-الأعراض-الأسباب-العلاج-الأمثل
