الشفاء من هشاشة العظام: هل ممكن؟ اكتشف الحقيقة الكاملة والعلاجات

الخلاصة الطبية
تعرف معنا على تفاصيل الشفاء من هشاشة العظام: هل ممكن؟ اكتشف الحقيقة الكاملة والعلاجات، لا يمكن الشفاء التام من هشاشة العظام، لكن يمكن إدارة المرض بفعالية وتقليل المخاطر المرتبطة به. يتضمن العلاج أدوية كالكالسيوم وفيتامين د والهرمونات، بالإضافة إلى نظام غذائي صحي وتمارين رياضية منتظمة. تساعد هذه الإجراءات على تحسين كثافة العظام وتقليل خطر الإصابة بالكسور بشكل كبير.
الشفاء من هشاشة العظام: هل ممكن؟ اكتشف الحقيقة الكاملة والعلاجات المتقدمة
هشاشة العظام، ذلك "اللص الصامت" للعظام، هو تحدٍ صحي عالمي يؤثر على ملايين الأشخاص حول العالم، ويُعد سبباً رئيسياً للكسور التي قد تغير مسار حياة المرضى بشكل جذري. السؤال الذي يطرحه الكثيرون في مواجهة هذا المرض هو: هل يمكن الشفاء التام من هشاشة العظام؟ الإجابة المختصرة هي أن الشفاء التام بالمعنى التقليدي قد لا يكون ممكناً، ولكن الخبر السار هو أنه يمكن إدارة المرض بفعالية، وتقليل مخاطره بشكل كبير، بل وحتى تحسين كثافة العظام في كثير من الحالات، وذلك بفضل التقدم الهائل في التشخيص والعلاج.
في هذا الدليل الشامل، سنتعمق في كل جانب من جوانب هشاشة العظام، بدءاً من فهمها التشريحي وحتى أحدث طرق العلاج والوقاية، مع التركيز على أهمية الرعاية الطبية المتخصصة. إن الحصول على التوجيه الصحيح من خبير متمرس هو حجر الزاوية في إدارة هذا المرض بنجاح. وهنا يبرز دور الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والعمود الفقري والمفاصل في جامعة صنعاء، والذي يتمتع بخبرة تتجاوز 20 عاماً في هذا المجال. يُعرف الدكتور هطيف بكونه أحد أبرز جراحي العظام والعمود الفقري والكتف في صنعاء واليمن، ومزوداً بأحدث التقنيات مثل الجراحة المجهرية (Microsurgery)، المنظار الجراحي بجودة 4K (Arthroscopy 4K)، وجراحة تبديل المفاصل (Arthroplasty). إن نهجه القائم على الأمانة الطبية الصارمة والخبرة العلمية العميقة يجعله الملاذ الأول للباحثين عن أفضل رعاية ممكنة لهشاشة العظام ومضاعفاتها.
دعونا نبدأ رحلتنا لفهم هذا المرض المعقد وكيف يمكننا التغلب على تحدياته.
فهم هشاشة العظام: ما هي وكيف تؤثر على جسمك؟
لفهم هشاشة العظام، يجب أولاً أن نلقي نظرة على البنية المعقدة لعظامنا وكيف تعمل.
- تشريح العظام ووظائفها
العظام ليست مجرد هياكل صلبة تدعم الجسم، بل هي أنسجة حية تتجدد باستمرار وتؤدي وظائف حيوية متعددة. يتكون الهيكل العظمي البشري من حوالي 206 عظمة، لكل منها دور محدد.
تتكون العظمة بشكل أساسي من طبقتين:
*
القشرة الخارجية (العظم المدمج):
وهي الطبقة الصلبة والكثيفة التي تشكل حوالي 80% من كتلة العظام وتوفر القوة والحماية.
*
الشبكة الداخلية (العظم الإسفنجي/التربيق):
وهي عبارة عن شبكة معقدة من الصفائح العظمية الرقيقة التي تشبه الإسفنج، وتحتوي على نخاع العظم. هذه الشبكة، على الرغم من كونها أخف وزناً، إلا أنها حيوية لمرونة العظم وقدرته على امتصاص الصدمات.
يتم بناء العظام وتكسيرها في عملية مستمرة تسمى "إعادة تشكيل العظام" (Bone Remodeling). تتم هذه العملية بواسطة نوعين رئيسيين من الخلايا:
*
بانيات العظم (Osteoblasts):
الخلايا المسؤولة عن بناء نسيج عظمي جديد.
*
ناقضات العظم (Osteoclasts):
الخلايا المسؤولة عن امتصاص أو تكسير نسيج العظم القديم.
في الشباب، تكون عملية بناء العظم أسرع من عملية التكسير، مما يؤدي إلى زيادة كثافة العظام. تصل ذروة كتلة العظام عادةً في أوائل العشرينات إلى منتصف الثلاثينات. بعد هذا العمر، تميل عملية التكسير إلى تجاوز عملية البناء، مما يؤدي إلى فقدان تدريجي في كثافة العظام.
- التعريف الدقيق لهشاشة العظام
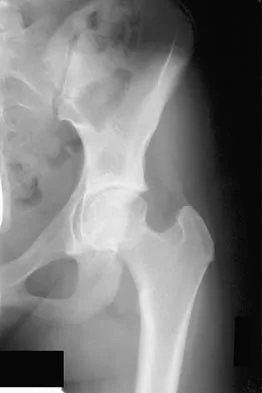
هشاشة العظام (Osteoporosis) هي حالة مرضية تتميز بانخفاض في كثافة العظام ونوعيتها، مما يجعلها أضعف وأكثر عرضة للكسور. عندما تضعف هذه الشبكة الداخلية (العظم الإسفنجي) وتصبح مسامية بشكل مفرط، تفقد العظام قوتها الهيكلية. هذا الانخفاض لا يؤثر فقط على كمية العظم، بل على بنيته الدقيقة أيضاً، مما يقلل من مقاومته للإجهاد والصدمات.
غالباً ما تُعرف هشاشة العظام بأنها "مرض صامت" لأنها لا تسبب عادةً أي أعراض واضحة في مراحله المبكرة. قد لا يدرك الشخص أنه مصاب بالمرض حتى يتعرض لكسر نتيجة إصابة بسيطة لا تكفي عادةً لكسر العظام السليمة، مثل السقوط من ارتفاع الوقوف. تشمل المواقع الشائعة للكسور المرتبطة بهشاشة العظام العمود الفقري (كسور انضغاطية)، الورك، والرسغ. هذه الكسور يمكن أن تسبب ألماً مزمناً، إعاقة، وفقدان الاستقلالية.
وفقاً لتوجيهات الأستاذ الدكتور محمد هطيف، فإن الفهم العميق لهذه العملية البيولوجية وتأثيرها على صحة العظام هو الخطوة الأولى نحو التشخيص المبكر والتدخل الفعال لمنع المضاعفات الخطيرة.
أسباب وعوامل خطر هشاشة العظام
تتعدد الأسباب وعوامل الخطر التي تساهم في تطور هشاشة العظام. يمكن تقسيمها إلى فئتين رئيسيتين: عوامل لا يمكن تغييرها وعوامل يمكن تغييرها.
- عوامل لا يمكن تغييرها (غير قابلة للتعديل)
هذه العوامل خارجة عن إرادة الفرد ولكن يجب أخذها في الاعتبار عند تقييم خطر الإصابة:
- العمر: يعد التقدم في العمر هو عامل الخطر الأكبر. تبدأ كثافة العظام في الانخفاض بشكل طبيعي بعد سن الثلاثين، ويزداد هذا الانخفاض بشكل ملحوظ بعد سن اليأس لدى النساء وفي سن متقدمة لدى الرجال.
- الجنس: النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال، خاصة بعد انقطاع الطمث، بسبب الانخفاض السريع في مستويات هرمون الإستروجين الذي يلعب دوراً حاسماً في الحفاظ على كثافة العظام.
- التاريخ العائلي/الوراثة: إذا كان أحد الوالدين أو الأجداد قد أصيب بكسر في الورك أو عانى من هشاشة العظام، فإن خطر الإصابة بالمرض يزداد.
- العرق: الأفراد من أصول قوقازية وآسيوية لديهم خطر أعلى للإصابة بهشاشة العظام.
-
بنية الجسم الصغيرة والنحافة: الأشخاص ذوو البنية الصغيرة والوزن المنخفض لديهم كتلة عظمية أولية أقل، مما يجعلهم أكثر عرضة لفقدان العظام.
-
عوامل يمكن تغييرها (قابلة للتعديل)
يمكن التحكم في هذه العوامل أو تغييرها لتقليل خطر الإصابة بهشاشة العظام:
-
النظام الغذائي:
- نقص الكالسيوم: الكالسيوم هو المكون الأساسي للعظام. عدم تناول كميات كافية منه على مدى الحياة يساهم في ضعف العظام.
- نقص فيتامين د: فيتامين د ضروري لامتصاص الكالسيوم في الأمعاء وتثبيته في العظام. نقص فيتامين د يؤدي إلى ضعف امتصاص الكالسيوم بغض النظر عن كميته المتناولة.
- نقص البروتين والمغذيات الأخرى: البروتين أساسي لبناء مصفوفة العظم. نقص المغذيات الأخرى مثل المغنيسيوم والفوسفور وفيتامين ك يمكن أن يؤثر أيضاً على صحة العظام.
-
نمط الحياة:
- قلة النشاط البدني: العظام تستجيب للضغط والوزن من خلال زيادة قوتها. نمط الحياة الخامل وعدم ممارسة التمارين الرياضية الحاملة للوزن يضعف العظام.
- التدخين: يضر التدخين مباشرة بصحة العظام، ويقلل من كثافتها، ويزيد من خطر الكسور.
- الاستهلاك المفرط للكحول: يمكن أن يؤدي الإفراط في تناول الكحول إلى ضعف العظام وزيادة خطر السقوط.
-
بعض الحالات الطبية والأدوية:
- بعض الأمراض المزمنة: مثل فرط نشاط الغدة الدرقية، فرط نشاط الغدد جارات الدرقية، أمراض الكلى والكبد المزمنة، داء كرون، التهاب القولون التقرحي، الداء البطني (السيلياك)، التهاب المفاصل الروماتويدي، وبعض أنواع السرطان.
- الأدوية: الاستخدام طويل الأمد لبعض الأدوية، مثل الكورتيكوستيرويدات الفموية (مثل البريدنيزون)، ومثبطات مضخة البروتون، وبعض مضادات الاكتئاب، وأدوية الصرع، يمكن أن يؤثر سلباً على كثافة العظام.
يؤكد الأستاذ الدكتور محمد هطيف على أن تقييم هذه العوامل بشكل شامل هو جزء أساسي من خطة الوقاية والعلاج، وأن العديد من المرضى يمكنهم تحقيق تحسن ملحوظ من خلال تعديل العوامل القابلة للتغيير تحت إشراف طبي.
جدول 1: قائمة فحص عوامل خطر هشاشة العظام
| عامل الخطر | هل ينطبق عليك؟ | ملاحظات |
|---|---|---|
| الجنس (أنثى) | نعم / لا | النساء أكثر عرضة للإصابة بهشاشة العظام. |
| العمر (فوق 50 للرجال، فوق 45 للنساء) | نعم / لا | يزداد الخطر مع التقدم في العمر. |
| تاريخ عائلي لهشاشة العظام أو كسور الورك | نعم / لا | وجود قريب من الدرجة الأولى مصاب يزيد من الخطر. |
| بنية جسم صغيرة أو نحافة (مؤشر كتلة الجسم أقل من 19) | نعم / لا | كتلة عظمية أولية أقل. |
| انقطاع الطمث المبكر (قبل سن 45) | نعم / لا | انخفاض الإستروجين بسرعة. |
| غياب الدورات الشهرية لفترات طويلة (غير الحمل) | نعم / لا | يشير إلى نقص الإستروجين. |
| نقص الكالسيوم في النظام الغذائي | نعم / لا | عدم تناول منتجات الألبان، الخضروات الورقية الخضراء، أو الأطعمة المدعمة. |
| نقص فيتامين د | نعم / لا | قلة التعرض لأشعة الشمس، أو عدم تناول مكملات كافية. |
| الخمول البدني وقلة التمارين الرياضية | نعم / لا | عدم ممارسة تمارين تحمل الوزن بانتظام. |
| التدخين | نعم / لا | يضر مباشرة بصحة العظام. |
| الاستهلاك المفرط للكحول | نعم / لا | أكثر من 2-3 مشروبات يومياً بشكل منتظم. |
| الاستخدام طويل الأمد للكورتيكوستيرويدات | نعم / لا | أدوية مثل البريدنيزون لأكثر من 3 أشهر. |
| وجود أمراض مزمنة (مثل أمراض الغدة الدرقية، أمراض الأمعاء الالتهابية، التهاب المفاصل الروماتويدي) | نعم / لا | هذه الحالات قد تؤثر على امتصاص المغذيات أو تزيد من تكسير العظام. |
أعراض وعلامات هشاشة العظام: اكتشفها مبكراً
تُعرف هشاشة العظام باسم "المرض الصامت" لسبب وجيه: في معظم الحالات، لا تظهر عليها أي أعراض واضحة في المراحل المبكرة عندما تبدأ العظام في الضعف. لسوء الحظ، غالباً ما تكون العلامة الأولى التي تدل على وجود هشاشة العظام هي التعرض لكسر. ومع ذلك، هناك بعض العلامات التي قد تشير إلى تفاقم الحالة، ويجب الانتباه إليها:
- آلام الظهر: قد يكون الألم في الظهر علامة على كسر انضغاطي في فقرات العمود الفقري. هذه الكسور يمكن أن تحدث بشكل تدريجي أو نتيجة لحركة بسيطة مثل الانحناء أو رفع الأشياء الخفيفة. الألم قد يكون حاداً ومفاجئاً، أو مزمناً وخفيفاً.
- فقدان الطول بمرور الوقت: مع تقدم المرض، يمكن أن تتسبب كسور الانضغاط في فقرات العمود الفقري في تقوس العمود الفقري وفقدان المريض جزءاً من طوله. قد يلاحظ الأفراد أن ملابسهم أصبحت أطول أو أنهم أصبحوا أقصر من أقاربهم.
- حدوث انحناء في الظهر (الحدب أو انحناء الظهر الظهري): تُعرف هذه الحالة أحياناً بـ "حدبة الأرملة"، حيث تتسبب كسور الفقرات المتعددة في انحناء الجزء العلوي من الظهر بشكل ملحوظ، مما يؤثر على المظهر ويسبب ألماً وقد يضغط على الأعضاء الداخلية.
- الكسور الناتجة عن إصابات طفيفة: هذا هو العرض الأكثر شيوعاً وخطورة. كسر في عظم الرسغ، الورك، أو العمود الفقري نتيجة سقوط بسيط أو حتى دون سقوط واضح، يعد مؤشراً قوياً على هشاشة العظام. هذه الكسور يمكن أن تحدث من صدمة لا تكفي عادةً لكسر عظم سليم.
- تراجع اللثة: قد يكون تراجع اللثة علامة على فقدان العظام في الفك، حيث أن ضعف العظام قد يؤثر على ثبات الأسنان.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية الانتباه لأي من هذه العلامات، خاصةً إذا كنت ضمن الفئات المعرضة للخطر. التشخيص المبكر يتيح التدخل العلاجي في مرحلة مبكرة، مما يقلل بشكل كبير من خطر الكسور ويحسن جودة الحياة. في عيادات الدكتور هطيف، يتم التركيز على تقييم شامل للتاريخ المرضي والأعراض لتحديد الحاجة إلى فحوصات تشخيصية متقدمة.
تشخيص هشاشة العظام: الطريق إلى العلاج السليم
يُعد التشخيص الدقيق والمبكر لهشاشة العظام أمراً حيوياً لوضع خطة علاج فعالة ومنع المضاعفات الخطيرة. يعتمد التشخيص على مجموعة من التقييمات السريرية والمخبرية والإشعاعية.
- الفحص السريري والتاريخ المرضي
يبدأ التشخيص بفحص سريري شامل يجري من قبل طبيب متخصص مثل الأستاذ الدكتور محمد هطيف. يتضمن ذلك:
*
مراجعة التاريخ الطبي الكامل:
يسأل الطبيب عن تاريخك المرضي، بما في ذلك أي كسور سابقة، تاريخ عائلي لهشاشة العظام، استخدام أدوية معينة، وعادات نمط الحياة (التدخين، الكحول، النشاط البدني).
*
تقييم عوامل الخطر:
يتم تقييم جميع عوامل الخطر المذكورة سابقاً لتقدير مدى احتمالية الإصابة بالمرض.
*
الفحص البدني:
قد يلاحظ الطبيب علامات مثل فقدان الطول، انحناء الظهر (الحدب)، أو ألم عند الضغط على بعض المناطق العظمية.
- قياس كثافة العظام (Bone Mineral Density - BMD)
يُعتبر فحص قياس كثافة العظام هو الأداة التشخيصية الأكثر دقة وفعالية لهشاشة العظام.
-
فحص DEXA (Dual-energy X-ray Absorptiometry): هذا الفحص هو المعيار الذهبي لتشخيص هشاشة العظام. يستخدم جرعة منخفضة جداً من الأشعة السينية لقياس كثافة المعادن في العظام في مناطق محددة، وعادة ما تكون الورك والعمود الفقري. إنه فحص سريع وغير مؤلم.
-
نتائج فحص DEXA:
يتم التعبير عن النتائج في شكلين رئيسيين:
-
درجة T (T-score):
تقارن كثافة عظامك بمتوسط كثافة عظام الشباب الأصحاء من نفس الجنس.
- -1.0 أو أعلى: كثافة عظام طبيعية.
- بين -1.0 و -2.5: انخفاض في كثافة العظام (هشاشة العظم أو Osteopenia)، وهي حالة سابقة لهشاشة العظام الكاملة.
- -2.5 أو أقل: هشاشة العظام (Osteoporosis).
- درجة Z (Z-score): تقارن كثافة عظامك بمتوسط كثافة عظام الأشخاص من نفس العمر والجنس والعرق. تُستخدم عادة في الأطفال، المراهقين، والبالغين الأصغر سناً لتحديد ما إذا كانت هناك حالة طبية أساسية تساهم في فقدان العظام.
-
درجة T (T-score):
تقارن كثافة عظامك بمتوسط كثافة عظام الشباب الأصحاء من نفس الجنس.
-
نتائج فحص DEXA:
يتم التعبير عن النتائج في شكلين رئيسيين:
-
الفحوصات المخبرية
قد يطلب الطبيب إجراء بعض تحاليل الدم والبول لاستبعاد الأسباب الثانوية لهشاشة العظام ولتقييم وظائف الجسم العامة:
*
مستويات الكالسيوم والفوسفور في الدم:
لتقييم توازن المعادن.
*
مستويات فيتامين د:
لتحديد ما إذا كان هناك نقص يتطلب مكملات.
*
هرمون الغدة الدرقية (TSH) وهرمون الغدد جارات الدرقية (PTH):
لتقييم وظائف الغدد التي تؤثر على صحة العظام.
*
فحوصات وظائف الكلى والكبد:
لاستبعاد الأمراض التي قد تؤثر على استقلاب العظام.
*
علامات تحول العظام (Bone Turnover Markers):
قد تُستخدم هذه الفحوصات لتقييم معدل تكسير وبناء العظام، وقد تساعد في مراقبة استجابة المريض للعلاج.
بخبرته الواسعة التي تتجاوز 20 عاماً، يضمن الأستاذ الدكتور محمد هطيف تشخيصاً دقيقاً وشاملاً باستخدام أحدث البروتوكولات التشخيصية. يؤكد الدكتور هطيف على أن التشخيص المبكر لا يقل أهمية عن العلاج نفسه في تقليل تأثير هشاشة العظام على حياة المرضى.
العلاج الشامل لهشاشة العظام: هل هو شفاء أم إدارة؟
كما ذكرنا سابقاً، لا يوجد "شفاء تام" لهشاشة العظام بالمعنى التقليدي الذي يعني استعادة العظام إلى حالتها قبل الإصابة بالمرض تماماً. ومع ذلك، يمكن إدارة هشاشة العظام بفعالية عالية لمنع المزيد من فقدان العظام، وزيادة كثافة العظام في بعض الحالات، والأهم من ذلك، تقليل خطر الكسور بشكل كبير. الهدف الرئيسي للعلاج هو الحفاظ على جودة حياة المريض واستقلاليته.
يضع الأستاذ الدكتور محمد هطيف خطط علاج شخصية تتناسب مع حالة كل مريض، مع الأخذ في الاعتبار عوامل الخطر، شدة المرض، والتاريخ الصحي العام. تتضمن هذه الخطط عادة نهجاً متعدد الأوجه يجمع بين التغييرات في نمط الحياة، التغذية، والتدخلات الدوائية، وفي بعض الحالات النادرة، التدخلات الجراحية لمضاعفاتها.
- النهج التحفظي (Conservative Approach)
يشكل النهج التحفظي حجر الزاوية في إدارة هشاشة العظام لمعظم المرضى.
- 1. التغذية السليمة: دعائم العظام القوية
الغذاء الصحي والمتوازن أمر بالغ الأهمية للحفاظ على صحة العظام والوقاية من هشاشتها:
*
الكالسيوم:
هو المعدن الأساسي لبناء العظام. يُنصح البالغون بتناول 1000-1200 ملغ من الكالسيوم يومياً.
*
مصادر طبيعية:
منتجات الألبان (الحليب، الزبادي، الجبن)، الخضروات الورقية الخضراء (السبانخ، الكرنب)، السردين، سمك السلمون، التوفو، الأطعمة المدعمة بالكالسيوم (بعض أنواع الحبوب وعصائر الفاكهة).
*
مكملات الكالسيوم:
قد تكون ضرورية إذا كان النظام الغذائي لا يوفر ما يكفي. يجب استشارة الطبيب لتحديد الجرعة المناسبة، حيث أن الجرعات الزائدة قد يكون لها آثار جانبية.
*
فيتامين د:
ضروري لامتصاص الكالسيوم في الأمعاء. يُنصح البالغون بتناول 800-1000 وحدة دولية (IU) من فيتامين د يومياً.
*
مصادر طبيعية:
التعرض لأشعة الشمس (10-15 دقيقة عدة مرات في الأسبوع)، الأسماك الدهنية (السلمون، الماكريل)، صفار البيض، الأطعمة المدعمة (الحليب، الزبادي، حبوب الإفطار).
*
مكملات فيتامين د:
غالباً ما تكون ضرورية، خاصة في المناطق ذات التعرض المحدود للشمس. يجب تحديد الجرعة بناءً على مستويات فيتامين د في الدم.
*
البروتين:
يعتبر البروتين عنصراً حيوياً لمصفوفة العظم. تأكد من الحصول على كميات كافية من البروتين من مصادر متنوعة مثل اللحوم الخالية من الدهون، الدواجن، الأسماك، البقوليات، والمكسرات.
*
المغذيات الأخرى:
المغنيسيوم، البوتاسيوم، وفيتامين ك تلعب أيضاً أدواراً مساعدة في صحة العظام.
-
2. نمط الحياة الصحي: حماية عظامك من الداخل والخارج
-
التمارين الرياضية المنتظمة: التمارين التي تحمل الوزن (مثل المشي، الركض الخفيف، الرقص، صعود السلالم) وتمارين القوة (رفع الأثقال) تحفز العظام على البناء وتقويتها. كما أن تمارين التوازن والمرونة (مثل اليوجا والتاي تشي) مهمة للوقاية من السقوط. يجب استشارة الدكتور هطيف أو أخصائي العلاج الطبيعي لتحديد البرنامج الرياضي الأنسب والآمن.
- الإقلاع عن التدخين: التدخين يضر بصحة العظام بشكل مباشر ويقلل من قدرة الجسم على امتصاص الكالسيوم. الإقلاع عن التدخين ضروري لصحة العظام العامة.
- الحد من استهلاك الكحول: الإفراط في تناول الكحول يمكن أن يؤدي إلى ضعف العظام وزيادة خطر السقوط.
-
الوقاية من السقوط: تعد الوقاية من السقوط أمراً بالغ الأهمية للمرضى الذين يعانون من هشاشة العظام. يمكن تحقيق ذلك من خلال:
- تعديلات المنزل (إزالة السجاد المتدلي، توفير إضاءة جيدة، تركيب قضبان الإمساك في الحمامات).
- فحص البصر بانتظام.
- مراجعة الأدوية مع الطبيب لتحديد أي أدوية قد تسبب الدوخة أو النعاس.
-
3. العلاجات الدوائية: استعادة التوازن البيولوجي
توجد مجموعة واسعة من الأدوية المتاحة لعلاج هشاشة العظام، وتعمل بطرق مختلفة لتقليل تكسير العظام أو زيادة تكوينها. يختار الدكتور هطيف الدواء الأنسب بناءً على شدة المرض، عوامل الخطر، التاريخ الطبي للمريض، وتحمل الآثار الجانبية.
-
مضادات الامتصاص (Anti-resorptive drugs): هذه الأدوية تبطئ عملية تكسير العظام.
-
البيسفوسفونات (Bisphosphonates):
هي الخط الأول للعلاج لمعظم المرضى. تعمل عن طريق الارتباط بسطح العظم وتقليل نشاط ناقضات العظم (الخلايا التي تكسر العظام).
- أمثلة: أليندرونات (Alendronate)، ريزيدرونات (Risedronate)، إيباندرونات (Ibandronate)، حمض الزوليدرونيك (Zoledronic Acid).
- طرق الإعطاء: أقراص فموية يومية، أسبوعية، أو شهرية؛ أو حقن وريدية كل 3 أشهر أو سنوياً.
- الآثار الجانبية المحتملة: حرقة في المعدة، آلام في العضلات والمفاصل. نادراً جداً، ارتشاف عظم الفك أو كسور الفخذ غير النمطية.
-
دينوسوماب (Denosumab - Prolia):
هو جسم مضاد وحيد النسيلة يُعطى عن طريق الحقن تحت الجلد كل 6 أشهر. يعمل على تثبيط بروتين معين ضروري لتكوين وعمل ناقضات العظم.
- الآثار الجانبية المحتملة: آلام في الظهر والعضلات، مستويات منخفضة من الكالسيوم. خطر مماثل لارتشاف عظم الفك وكسور الفخذ غير النمطية.
- العلاج الهرموني البديل (Hormone Replacement Therapy - HRT): الإستروجين (مع البروجستين للنساء اللاتي لم يستأصلن الرحم) يمكن أن يساعد في الحفاظ على كثافة العظام لدى النساء بعد انقطاع الطمث. عادة ما يستخدم للحالات الشديدة أو عندما لا تستطيع المريضة تحمل علاجات أخرى، نظراً للمخاطر المحتملة (جلطات الدم، سرطان الثدي، أمراض القلب).
-
رالوكسيفين (Raloxifene - Evista):
وهو مُعدِّل انتقائي لمستقبلات الإستروجين (SERM). يحاكي تأثير الإستروجين المفيد على العظام دون المخاطر المحتملة لبعض الأنسجة الأخرى.
- الآثار الجانبية المحتملة: هبات ساخنة، تشنجات في الساقين، وزيادة طفيفة في خطر جلطات الدم.
-
البيسفوسفونات (Bisphosphonates):
هي الخط الأول للعلاج لمعظم المرضى. تعمل عن طريق الارتباط بسطح العظم وتقليل نشاط ناقضات العظم (الخلايا التي تكسر العظام).
-
العوامل البانية للعظام (Anabolic agents): هذه الأدوية تحفز تكوين عظم جديد.
-
تيريباراتيد (Teriparatide - Forteo) وأبالوباراتيد (Abaloparatide - Tymlos): هي أدوية تُعطى عن طريق الحقن اليومي. تحاكي هرمون الغدة الدرقية الطبيعي (PTH) بجرعات منخفضة متقطعة لتحفيز بانيات العظم على بناء نسيج عظمي جديد. تُستخدم عادة للحالات الشديدة من هشاشة العظام أو عندما تفشل الأدوية الأخرى.
- الآثار الجانبية المحتملة: دوخة، غثيان، ألم في الساقين.
-
روموسوزوماب (Romosozumab - Evenity):
دواء أحدث يُعطى عن طريق الحقن الشهري لمدة 12 شهراً. يعمل عن طريق كل من زيادة تكوين العظام وتقليل تكسيرها.
- الآثار الجانبية المحتملة: آلام المفاصل، صداع. في حالات نادرة، قد يزيد من خطر مشاكل القلب والأوعية الدموية.
-
تيريباراتيد (Teriparatide - Forteo) وأبالوباراتيد (Abaloparatide - Tymlos): هي أدوية تُعطى عن طريق الحقن اليومي. تحاكي هرمون الغدة الدرقية الطبيعي (PTH) بجرعات منخفضة متقطعة لتحفيز بانيات العظم على بناء نسيج عظمي جديد. تُستخدم عادة للحالات الشديدة من هشاشة العظام أو عندما تفشل الأدوية الأخرى.
جدول 2: مقارنة بين فئات الأدوية الرئيسية لعلاج هشاشة العظام
| فئة الدواء | آلية العمل | أمثلة شائعة | طريقة الإعطاء | فوائد رئيسية | آثار جانبية محتملة شائعة |
|---|---|---|---|---|---|
| البيسفوسفونات (Bisphosphonates) | تثبيط ناقضات العظم، تقليل تكسير العظام. | أليندرونات، ريزيدرونات، إيباندرونات، حمض الزوليدرونيك | فموي (يومي/أسبوعي/شهري) أو حقن وريدي (سنوي/كل 3 أشهر) | فعالية عالية في تقليل جميع أنواع الكسور، متوفرة وسهلة الاستخدام. | حرقة المعدة، آلام عضلية/مفصلية، مشاكل في المريء (الفموية). |
| دينوسوماب (Denosumab) | جسم مضاد يثبط تكون ناقضات العظم ونشاطها. | بروليا (Prolia) | حقن تحت الجلد (كل 6 أشهر) | فعالية عالية في تقليل الكسور، مناسب لمن لا يتحمل البيسفوسفونات. | آلام الظهر/العضلات، انخفاض الكالسيوم، التهابات. |
| معدلات مستقبلات الإستروجين الانتقائية (SERMs) | يحاكي تأثير الإستروجين على العظام، يقلل من تكسير العظام. | رالوكسيفين (Raloxifene) | فموي (يومي) | يقلل من كسور العمود الفقري، قد يقلل من خطر سرطان الثدي. | هبات ساخنة، تشنجات في الساقين، زيادة طفيفة في خطر جلطات الدم. |
| التيريباراتيد/الأبالوباراتيد (Teriparatide/Abaloparatide) | يحفز بانيات العظم لتكوين عظم جديد. | فورتيو (Forteo)، تايملوس (Tymlos) | حقن تحت الجلد (يومي) | يزيد كثافة العظام بشكل كبير، فعال في الحالات الشديدة. | دوخة، غثيان، آلام في الساقين. |
| روموسوزوماب (Romosozumab) | يزيد من تكوين العظام ويقلل من تكسيرها. | إيفينيتي (Evenity) | حقن تحت الجلد (شهري لمدة 12 شهر) | تأثير مزدوج وقوي على كثافة العظام. | آلام المفاصل، صداع، قد يزيد خطر مشاكل القلب والأوعية الدموية. |
يؤكد الأستاذ الدكتور محمد هطيف على أن اختيار الدواء الأنسب يعتمد على تقييم دقيق لكل حالة على حدة، بما في ذلك التاريخ الطبي، الأدوية الأخرى التي يتناولها المريض، وتفضيلاته الشخصية. يتميز الدكتور هطيف بقدرته على تحديد أفضل مسار علاجي، مع الاستفادة من خبرته الواسعة ومعرفته بأحدث العلاجات المتاحة.
- التدخلات الجراحية (Surgical Interventions)
في معظم الحالات، لا تتطلب هشاشة العظام بحد ذاتها تدخلاً جراحياً مباشراً. ومع ذلك، عندما تؤدي هشاشة العظام إلى كسور خطيرة، تصبح الجراحة ضرورية لإصلاح الكسر واستعادة الوظيفة. الأستاذ الدكتور محمد هطيف، بصفته جراح عظام وعمود فقري ومفاصل متخصص، يتمتع بمهارة فائقة في معالجة هذه المضاعفات.
تشمل التدخلات الجراحية الأكثر شيوعاً الناتجة عن كسور هشاشة العظام:
-
كسور الورك:
تعد كسور الورك من أخطر مضاعفات هشاشة العظام وتتطلب جراحة فورية في معظم الحالات. يمكن أن تشمل الجراحة:
- التثبيت الداخلي: حيث يتم استخدام مسامير أو صفائح لتثبيت أجزاء العظم المكسورة معاً.
- استبدال جزئي أو كلي لمفصل الورك (Arthroplasty): في بعض الحالات، قد يكون من الضروري استبدال الجزء العلوي من عظم الفخذ أو مفصل الورك بالكامل بمكونات صناعية. يمتلك الدكتور هطيف خبرة واسعة في جراحات تبديل المفاصل، مما يضمن أفضل النتائج الممكنة للمرضى.
- كسور الرسغ: غالباً ما تتطلب كسور الرسغ إعادة تكييف العظم وتثبيته بجبيرة، وقد تتطلب جراحة لتثبيت العظم بأسياخ أو صفائح ومسامير، خاصة إذا كان الكسر معقداً.
-
كسور الانضغاط في العمود الفقري (Vertebral Compression Fractures):
هذه الكسور يمكن أن تسبب ألماً شديداً وتشوه في العمود الفقري. في حين أن معظمها يعالج بشكل تحفظي، قد تكون هناك حاجة لتدخل جراحي في بعض الحالات:
- رأب الفقرات (Vertebroplasty): يتم حقن مادة أسمنتية طبية في الفقرة المكسورة لتثبيتها وتخفيف الألم.
- رأب الحدب (Kyphoplasty): يتم إدخال بالون صغير في الفقرة المكسورة لإنشاء مساحة ثم نفخه لإعادة ارتفاع الفقرة جزئياً قبل حقن الأسمنت.
يستخدم الأستاذ الدكتور محمد هطيف أحدث التقنيات الجراحية، بما في ذلك الجراحة المجهرية (Microsurgery) للمزيد من الدقة، والمنظار الجراحي بجودة 4K (Arthroscopy 4K) للتدخلات الأقل توغلاً، لضمان أفضل النتائج للمرضى الذين يعانون من هذه الكسور. إن التزامه بالأمانة الطبية يضمن أن الجراحة هي الخيار الأخير بعد استنفاد جميع الخيارات التحفظية، وأنها تُنفذ بأقصى درجات الاحترافية.
خطوة بخطوة: دليل إعادة التأهيل والتعافي
التعافي من هشاشة العظام، أو من كسر ناجم عنها، لا ينتهي بانتهاء العلاج الدوائي أو الجراحي. بل هو عملية مستمرة تتطلب التزاماً ودعماً لضمان أفضل جودة حياة ممكنة. يشدد الأستاذ الدكتور محمد هطيف على أهمية برنامج إعادة التأهيل الشامل كجزء لا يتجزأ من خطة العلاج.
- بعد التشخيص وبدء العلاج
بمجرد تشخيص هشاشة العظام وبدء خطة العلاج، سواء كانت دوائية أو بعد جراحة لكسر، تبدأ مرحلة التعافي النشطة:
-
برامج العلاج الطبيعي:
يُعد العلاج الطبيعي جزءاً حاسماً. يعمل أخصائيو العلاج الطبيعي مع المرضى لوضع برامج تمرين مخصصة تهدف إلى:
- تقوية العضلات: عضلات قوية تدعم العظام وتقلل الحمل عليها، كما تحسن التوازن.
- تحسين المرونة ونطاق الحركة: يساعد في الحفاظ على المفاصل صحية وتقليل التيبس.
- تحسين التوازن: يقلل بشكل كبير من خطر السقوط، وهو أمر حيوي لمرضى هشاشة العظام.
- تقنيات حمل الوزن الآمنة: تعليم المرضى كيفية أداء الأنشطة اليومية بأمان لتجنب وضع ضغط مفرط على العظام الضعيفة.
- العلاج الوظيفي: يساعد أخصائيو العلاج الوظيفي المرضى على تكييف بيئتهم المنزلية والعملية لتكون أكثر أماناً، ويقدمون استراتيجيات لأداء المهام اليومية بأقل قدر من الجهد وبأمان، خاصة بعد كسر أو لمن يعانون من آلام مزمنة.
-
إدارة الألم: إذا كان هناك ألم مزمن بسبب كسور سابقة أو ضعف في العظام، فقد يضع الطبيب خطة لإدارة الألم تتضمن الأدوية المسكنة، العلاج الطبيعي، أو العلاجات التكميلية.
-
الوقاية من السقوط: الأولوية القصوى
تُعد الوقاية من السقوط أمراً بالغ الأهمية لمرضى هشاشة العظام، حيث أن السقوط هو السبب الرئيسي للكسور.
-
تعديلات المنزل:
- إزالة أي عوائق أو أسلاك متدلية.
- تثبيت السجاد بشكل آمن أو إزالته.
- توفير إضاءة جيدة في جميع أنحاء المنزل.
- تركيب قضبان الإمساك في الحمامات (بجوار المرحاض والدش).
- استخدام بساط حمام غير قابل للانزلاق.
- تجنب المشي على الأسطح الزلقة.
- فحص البصر والسمع بانتظام: ضعف البصر والسمع يزيدان من خطر السقوط.
- مراجعة الأدوية: بعض الأدوية قد تسبب الدوخة، النعاس، أو انخفاض ضغط الدم عند الوقوف، مما يزيد من خطر السقوط. يجب مراجعة جميع الأدوية مع الدكتور هطيف.
- ارتداء أحذية مناسبة: أحذية مريحة ذات نعل غير قابل للانزلاق.
-
الحذر عند المشي: استخدام العصا أو المشاية إذا لزم الأمر.
-
المتابعة الدورية: شريك في رحلة التعافي
المتابعة المنتظمة مع الأستاذ الدكتور محمد هطيف وفريقه الطبي هي مفتاح النجاح على المدى الطويل:
*
الالتزام بخطة العلاج:
من الضروري الالتزام الصارم بتناول الأدوية الموصوفة وتعديلات نمط الحياة.
*
فحوصات كثافة العظام الدورية (DEXA):
تُجرى هذه الفحوصات بانتظام (عادة كل 1-2 سنة) لمراقبة استجابة العظام للعلاج وتعديل الخطة إذا لزم الأمر.
*
الفحوصات المخبرية:
متابعة مستويات الكالسيوم وفيتامين د وعلامات تحول العظام لضمان فعالية العلاج.
*
التشاور المستمر:
لا تتردد في مناقشة أي مخاوف أو أعراض جديدة مع الدكتور هطيف.
يؤكد الدكتور هطيف على أن التعافي هو رحلة، وليس وجهة. فمن خلال الالتزام بالرعاية الشاملة والتوجيهات الطبية، يمكن للمرضى التمتع بحياة نشطة ومليئة مع هشاشة العظام.
قصص نجاح المرضى تحت رعاية الأستاذ الدكتور محمد هطيف
لطالما كانت القصص الحقيقية للمرضى مصدر إلهام وتأكيد على فعالية الرعاية الطبية المتقدمة والخبرة الجراحية. يُفخر الأستاذ الدكتور محمد هطيف وفريقه في صنعاء بالعديد من قصص النجاح التي شهدت تحولاً في حياة المرضى بعد معاناتهم مع هشاشة العظام ومضاعفاتها. هذه القصص ليست مجرد أرقام، بل هي شهادات على التزامه بالأمانة الطبية الصارمة، خبرته التي تتجاوز 20 عاماً، والاستخدام المتقن لأحدث التقنيات.
قصة نجاح 1: السيدة فاطمة (68 عاماً) - استعادة الحركة بعد كسر الورك
"كنت أعتقد أن السقوط البسيط الذي تعرضت له في المنزل كان مجرد حظ سيئ، لكنه انتهى بكسر في الورك وشعور عميق باليأس"، تقول السيدة فاطمة. "قبلها، لم أكن أدرك خطورة هشاشة العظام التي كنت أعاني منها. بعد نقلي إلى المستشفى، أوصى الجميع بضرورة إجراء جراحة عاجلة. وهنا جاء دور الدكتور محمد هطيف. لقد شرح لي بكل هدوء وشفافية طبيعة الكسر، وخيارات العلاج، بما في ذلك جراحة تبديل مفصل الورك. كنت خائفة جداً، لكن ثقته وخبرته طمأنتا قلبي.
أجرى الدكتور هطيف الجراحة باستخدام تقنيات متطورة، وبعدها بدأت رحلة التعافي. لم يكن الأمر سهلاً، لكن توجيهاته الواضحة ودعمه المستمر، بالإضافة إلى برنامج العلاج الطبيعي المكثف، أعادت لي الأمل. بعد بضعة أشهر، أستطيع المشي الآن باستخدام مشاية، وأنا أستعيد قوتي يوماً بعد يوم. إن الدكتور هطيف ليس مجرد جراح ماهر، بل هو إنسان يحمل ضميراً حياً، وقد غير حياتي للأفضل."
قصة نجاح 2: السيد أحمد (72 عاماً) - نهاية الألم المزمن بفضل التشخيص الدقيق
كان السيد أحمد يعاني من آلام ظهر مزمنة وموهنة لسنوات، مما أثر بشكل كبير على قدرته على ممارسة أنشطته اليومية. "كنت أظنها مجرد آلام شيخوخة، وقد وصف لي عدة أطباء مسكنات لم تُجدِ نفعاً كبيراً"، يقول السيد أحمد. "عندما سمعت عن خبرة الدكتور محمد هطيف في العمود الفقري، قررت أن أزوره. في أول زيارة، أجرى الدكتور هطيف فحصاً دقيقاً للغاية وطلب مني فحوصات متخصصة لكثافة العظام وتصوير متقدم.
اكتشف الدكتور أنني أعاني من عدة كسور انضغاطية في فقرات العمود الفقري ناجمة عن هشاشة عظام شديدة لم يتم تشخيصها من قبل. لقد شرح لي بلطف ووضوح أن الآلام ليست مجرد 'شيخوخة' بل هي نتيجة مباشرة لضعف العظام. وضع لي خطة علاج شاملة شملت أدوية قوية لهشاشة العظام، بالإضافة إلى برنامج تمرينات مخصصة لتقوية عضلات ظهري وتحسين وضعيتي. كان الدكتور هطيف صريحاً معي حول أهمية تغيير نمط حياتي. اليوم، بعد أشهر من العلاج والمتابعة الدقيقة، اختفت آلامي المزمنة تقريباً. لقد أعاد لي الدكتور هطيف حياتي النشطة وحريتي في الحركة، وأنا ممتن لخبرته وأمانته الطبية."
قصة نجاح 3: السيدة ليلى (55 عاماً) - الوقاية الذكية والوعي الصحي
لم تكن السيدة ليلى تعاني من أعراض واضحة، لكنها كانت قلقة بشأن تاريخ عائلتها مع هشاشة العظام. "علمت أن والدتي وجدتي عانتا من كسور خطيرة بسبب هشاشة العظام، لذلك قررت ألا أنتظر حتى أُصاب بالمرض"، تشرح السيدة ليلى. "ذهبت لزيارة الدكتور محمد هطيف بناءً على توصية من صديقة، وقد أُعجبت جداً بأسلوبه الشامل.
أجرى الدكتور هطيف تقييماً شاملاً لعوامل الخطر لدي، وطلب فحص DEXA. كشفت النتائج عن إصابتي بهشاشة العظم (Osteopenia)، وهي المرحلة التي تسبق هشاشة العظام الكاملة. بدلاً من الانتظار، وضع الدكتور هطيف خطة وقائية قوية لي شملت تعديلات غذائية (التركيز على الكالسيوم وفيتامين د)، برنامجاً رياضياً منتظماً، ومكملات غذائية. لقد شدد على أهمية المتابعة الدورية. بفضل توجيهاته وخبرته التي تمتد لأكثر من عقدين، تمكنت من الحفاظ على كثافة عظامي وحتى تحسينها قليلاً. أنا الآن في صحة عظام أفضل بكثير، وأعلم أنني أتلقى أفضل رعاية ممكنة في صنعاء بفضل الدكتور هطيف الذي يمثل قمة الأمانة والخبرة في مجاله."
تُظهر هذه القصص كيف أن التدخل المبكر، التشخيص الدقيق، خطط العلاج الشخصية، والخبرة الجراحية عندما تتطلب الحاجة، يمكن أن تحدث فرقاً هائلاً في حياة المرضى. يلتزم الأستاذ الدكتور محمد هطيف بتقديم أعلى مستويات الرعاية باستخدام أحدث التقنيات مثل Microsurgery و Arthroscopy 4K و Arthroplasty، مع الحفاظ على مبدأ الأمانة الطبية لضمان أفضل النتائج لجميع مرضاه.
أسئلة شائعة حول هشاشة العظام (FAQ)
في هذا القسم، نجيب على بعض الأسئلة الأكثر شيوعاً حول هشاشة العظام، مستندين إلى المعرفة والخبرة الواسعة لخبراء مثل الأستاذ الدكتور محمد هطيف.
- س1: هل يمكن للرجال الإصابة بهشاشة العظام؟
ج1: نعم، يمكن للرجال الإصابة بهشاشة العظام، على الرغم من أنها أكثر شيوعاً لدى النساء. يُقدر أن واحداً من كل أربعة رجال فوق سن الخمسين سيتعرض لكسر مرتبط بهشاشة العظام في حياته. غالباً ما تحدث هشاشة العظام لدى الرجال بسبب عوامل ثانوية مثل انخفاض مستويات هرمون التستوستيرون، أو استخدام الكورتيكوستيرويدات، أو أمراض الكلى، أو مشاكل في الجهاز الهضمي. التشخيص والعلاج المبكر ضروريان للرجال أيضاً.
- س2: ما هي الأطعمة الغنية بالكالسيوم التي يجب تناولها؟
ج2:
تشمل الأطعمة الغنية بالكالسيوم ما يلي:
*
منتجات الألبان:
الحليب، الزبادي، الجبن (خاصة الصلبة مثل البارميزان).
*
الخضروات الورقية الخضراء الداكنة:
السبانخ، الكرنب، البروكلي.
*
الأسماك:
السردين والسلمون (مع العظام).
*
البقوليات والمكسرات:
اللوز، الفول، العدس.
*
الأطعمة المدعمة:
بعض أنواع الحبوب، عصائر البرتقال، حليب الصويا أو اللوز المدعم بالكالسيوم.
- س3: هل التعرض للشمس يكفي لتوفير فيتامين د؟
ج3: على الرغم من أن التعرض لأشعة الشمس هو مصدر رئيسي لفيتامين د، إلا أنه قد لا يكون كافياً للجميع. تعتمد كمية فيتامين د التي ينتجها الجسم من الشمس على عدة عوامل، بما في ذلك لون البشرة، الوقت من اليوم، الموسم، والموقع الجغرافي. في العديد من المناطق، وخصوصاً في فصل الشتاء أو للأشخاص الذين يقضون معظم وقتهم في الأماكن المغلقة، قد لا يكون التعرض للشمس كافياً. لذلك، غالباً ما يُنصح بمكملات فيتامين د، خاصة بعد استشارة الطبيب لتحديد مستوياته في الجسم.
- س4: ما هي الآثار الجانبية لأدوية هشاشة العظام؟
ج4:
تختلف الآثار الجانبية باختلاف نوع الدواء:
*
البيسفوسفونات (مثل أليندرونات):
قد تسبب حرقة في المعدة، آلاماً في العضلات والمفاصل، وصعوبة في البلع. نادراً جداً، قد تسبب مشاكل خطيرة مثل ارتشاف عظم الفك أو كسور الفخذ غير النمطية.
*
دينوسوماب (بروليا):
قد يسبب آلاماً في الظهر والأطراف، ويزيد من خطر الالتهابات.
*
العوامل البانية للعظام (مثل تيريباراتيد):
قد تسبب دوخة، غثياناً، وصداعاً.
من المهم مناقشة جميع الآثار الجانبية المحتملة مع الأستاذ الدكتور محمد هطيف، الذي يمكنه مساعدتك في اختيار الدواء الأنسب مع أقل مخاطر للآثار الجانبية.
- س5: متى يجب أن أبدأ فحص كثافة العظام؟
ج5:
وفقاً للتوصيات الطبية، يُنصح عادة بإجراء فحص كثافة العظام (DEXA) في الحالات التالية:
* جميع النساء في سن 65 عاماً فما فوق.
* جميع الرجال في سن 70 عاماً فما فوق.
* النساء بعد انقطاع الطمث الأصغر سناً (50-64 عاماً) والرجال في سن 50-69 عاماً إذا كانت لديهم عوامل خطر لهشاشة العظام.
* أي شخص تعرض لكسر هشاشة (كسر نتيجة إصابة طفيفة).
* أي شخص يتناول أدوية معينة أو يعاني من حالات طبية تزيد من خطر هشاشة العظام.
يجب استشارة الأستاذ الدكتور محمد هطيف لتحديد الوقت المناسب لبدء الفحص بناءً على تاريخك الصحي الشخصي وعوامل الخطر لديك.
- س6: هل هشاشة العظام مؤلمة؟
ج6: في حد ذاتها، هشاشة العظام لا تسبب الألم عادةً. الألم يحدث عادةً عندما تؤدي هشاشة العظام إلى كسر. كسور الانضغاط في العمود الفقري هي سبب شائع لآلام الظهر الحادة والمزمنة. قد يكون هناك أيضاً ألم في مناطق أخرى مثل الورك أو الرسغ بعد حدوث كسر.
- س7: هل يمكن ممارسة الرياضة بأمان مع هشاشة العظام؟
ج7: نعم، ممارسة الرياضة بانتظام ضرورية لتقوية العظام والعضلات وتحسين التوازن، مما يقلل من خطر السقوط والكسور. ومع ذلك، من المهم اختيار التمارين المناسبة والآمنة. يوصي الدكتور هطيف بالتركيز على التمارين الحاملة للوزن (مثل المشي السريع، الرقص، صعود السلالم)، تمارين تقوية العضلات، وتمارين التوازن والمرونة. يجب تجنب التمارين التي تتضمن ثني العمود الفقري بقوة، أو القفز العنيف، أو الحركات التي تزيد من خطر السقوط. يجب استشارة طبيب أو أخصائي علاج طبيعي لوضع برنامج تمرينات آمن ومناسب لحالتك.
- س8: ما هو الفرق بين هشاشة العظام ولين العظام (Osteomalacia)؟
ج8:
*
هشاشة العظام (Osteoporosis):
تعني أن لديك نقصاً في كمية ونوعية العظم. العظام تصبح مسامية وأكثر عرضة للكسر. المشكلة هي في كثافة العظم.
*
لين العظام (Osteomalacia):
تعني أن العظام لا تتكلس بشكل صحيح وتصبح لينة وضعيفة، وعادة ما يكون ذلك بسبب نقص فيتامين د الشديد أو مشكلة في استقلاب الفوسفات. المشكلة هنا هي في نوعية تمعدن العظم.
على الرغم من أن كلتا الحالتين تسببان ضعف العظام، إلا أن أسبابهما وآليات علاجهما تختلف.
- س9: ما هي التطورات الحديثة في علاج هشاشة العظام؟
ج9: شهد علاج هشاشة العظام تطورات كبيرة. بالإضافة إلى أدوية البيسفوسفونات التقليدية، لدينا الآن أدوية قوية مثل دينوسوماب (بروليا) الذي يُعطى على شكل حقن كل ستة أشهر، والعوامل البانية للعظام مثل تيريباراتيد وأبالوباراتيد التي تحفز تكوين العظم الجديد بشكل مباشر، بالإضافة إلى روموسوزوماب (إيفينيتي) الذي يعمل بآلية مزدوجة. كما يتم تطوير علاجات بيولوجية واعدة أخرى تستهدف مسارات محددة في استقلاب العظام. هذه التطورات تتيح للأطباء مثل الدكتور محمد هطيف تقديم خيارات علاجية أكثر فعالية وتخصيصاً لكل مريض.
- س10: لماذا يعتبر الأستاذ الدكتور محمد هطيف الخيار الأفضل لعلاج هشاشة العظام في اليمن؟
ج10:
يُعتبر الأستاذ الدكتور محمد هطيف الخيار الأفضل لعلاج هشاشة العظام ومضاعفاتها في صنعاء واليمن لعدة أسباب رئيسية:
*
الخبرة الواسعة:
يمتلك الدكتور هطيف خبرة تتجاوز 20 عاماً في جراحة العظام والعمود الفقري والمفاصل، مما يمنحه فهماً عميقاً وشاملاً لأمراض العظام، بما في ذلك هشاشة العظام.
*
الرتبة الأكاديمية والبحثية:
بصفته أستاذاً في جامعة صنعاء، يظل الدكتور هطيف في طليعة التطورات الطبية والعلمية، مما يضمن أن مرضاه يتلقون أحدث وأفضل الرعاية القائمة على الأدلة.
*
التقنيات الحديثة:
يستخدم الدكتور هطيف أحدث التقنيات في التشخيص والعلاج، مثل الجراحة المجهرية (Microsurgery)، المنظار الجراحي بجودة 4K (Arthroscopy 4K)، وجراحات تبديل المفاصل (Arthroplasty) لمعالجة الكسور المعقدة الناتجة عن هشاشة العظام.
*
النهج الشامل والمتكامل:
لا يركز الدكتور هطيف فقط على العلاج الدوائي أو الجراحي، بل يتبنى نهجاً شمولياً يشمل التغذية، نمط الحياة، إعادة التأهيل، والوقاية من السقوط، لضمان أفضل النتائج طويلة الأمد للمريض.
*
الأمانة الطبية الصارمة:
يُعرف الدكتور هطيف بالتزامه الشديد بالأخلاقيات المهنية والأمانة الطبية، حيث يقدم للمرضى تقييمات صادقة وواضحة لخياراتهم العلاجية، ويضمن أن الجراحة هي الملاذ الأخير فقط عند الضرورة القصوى.
*
الرعاية الشخصية والتعاطف:
يشتهر بأسلوبه الودود والمتعاطف مع المرضى، مما يساعد على بناء الثقة وتوفير بيئة علاجية داعمة.
لهذه الأسباب، يُعد الأستاذ الدكتور محمد هطيف الخبير الأمثل والموثوق به لمعالجة هشاشة العظام وتوفير رعاية عالية الجودة في المنطقة.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك