هشاشة العظام والكسور الهشة: دليل شامل للمرضى في اليمن مع الأستاذ الدكتور محمد هطيف

الخلاصة الطبية
هشاشة العظام مرض صامت يضعف العظام تدريجياً، مما يجعلها عرضة للكسور الهشة حتى من إصابات طفيفة. تشمل الأعراض آلام الظهر وفقدان الطول، ويُعد التشخيص المبكر عبر قياس كثافة العظام والعلاج الدوائي والجراحي للكسور أساسياً للحفاظ على جودة الحياة.
الخلاصة الطبية: هشاشة العظام مرض صامت يضعف العظام تدريجياً، مما يجعلها عرضة للكسور الهشة حتى من إصابات طفيفة. تشمل الأعراض آلام الظهر وفقدان الطول، ويُعد التشخيص المبكر عبر قياس كثافة العظام والعلاج الدوائي والجراحي للكسور أساسياً للحفاظ على جودة الحياة.
1. مقدمة شاملة حول هشاشة العظام والكسور الهشة
تُعد هشاشة العظام، أو ما يُعرف بالمرض الصامت، حالة طبية مزمنة تتسم بضعف تدريجي في بنية العظام، مما يجعلها أكثر عرضة للكسور حتى من أبسط الإصابات أو الصدمات التي قد لا تؤثر على العظام السليمة. هذه الكسور، التي تُعرف بالكسور الهشة، تمثل التعبير السريري الأكثر خطورة لهشاشة العظام، وتحدث عادةً في مناطق معينة مثل العمود الفقري، الورك، والمعصم. إن فهم هذه الحالة ليس مجرد مسألة طبية بحتة، بل هو ضرورة حيوية للمرضى وأسرهم، خاصة في مجتمعاتنا التي قد تفتقر إلى الوعي الكافي بمخاطرها وتداعياتها بعيدة المدى. تتجلى خطورة هشاشة العظام في كونها لا تظهر أعراضًا واضحة في مراحلها المبكرة، مما يؤخر التشخيص والعلاج حتى تحدث الكارثة، وهي الكسر. وعندما يحدث الكسر، فإن تداعياته تتجاوز الألم الجسدي لتشمل تحديات كبيرة في الحركة، الاستقلالية، ونوعية الحياة بشكل عام، وقد تصل في بعض الحالات إلى زيادة معدلات الوفيات، خاصةً بعد كسور الورك.
إن هشاشة العظام ليست مجرد مشكلة صحية فردية، بل هي عبء مجتمعي واقتصادي كبير. فمع تقدم السكان في العمر، يزداد عدد المصابين بهذا المرض، وتزداد معه الحاجة إلى الرعاية الصحية المتخصصة، سواء للوقاية أو للعلاج وإعادة التأهيل بعد الكسور. في اليمن، حيث قد تكون الموارد محدودة والوعي الصحي متفاوتًا، يصبح دور التثقيف الصحي والتوعية بأهمية التشخيص المبكر والعلاج الفعال أكثر إلحاحًا. يهدف هذا الدليل الشامل إلى تسليط الضوء على كافة جوانب هشاشة العظام والكسور الهشة، بدءًا من فهم طبيعة المرض وأسبابه، مرورًا بأعراضه وطرق تشخيصه، وصولًا إلى خيارات العلاج المتاحة، سواء التحفظية أو الجراحية، بالإضافة إلى أهمية التعافي وإعادة التأهيل.
يُعد الأستاذ الدكتور محمد هطيف، بصفته أحد أبرز خبراء جراحة العظام في صنعاء واليمن، مرجعًا أساسيًا في هذا المجال. فخبرته الواسعة ومعرفته العميقة بأحدث التقنيات العلاجية والتشخيصية، بالإضافة إلى التزامه بتقديم رعاية صحية عالية الجودة، تجعله القائد الأول في مساعدة المرضى على فهم هذه الحالة المعقدة وإدارتها بفعالية. إن نهجه الشامل يدمج بين الفهم الدقيق للميكانيكا الحيوية للعظام، وفسيولوجيا العظم، واستخدام الأدوية الحديثة، لتقديم خطط علاجية مخصصة تلبي احتياجات كل مريض. إن التشخيص المبكر لهشاشة العظام يمثل حجر الزاوية في الوقاية من الكسور الهشة، فكلما تم اكتشاف المرض في مراحله الأولى، زادت فرص التدخل الفعال لمنع تدهور كثافة العظام والحفاظ على قوتها. هذا الدليل هو دعوة لكل فرد، وخاصة كبار السن والنساء بعد انقطاع الطمث، ليكونوا على دراية بالمخاطر، وأن يتخذوا خطوات استباقية للحفاظ على صحة عظامهم، وأن يطلبوا المشورة الطبية المتخصصة عند الحاجة، معتمدين على خبرة قامات طبية مثل الأستاذ الدكتور محمد هطيف الذي يقدم رعاية متكاملة وشاملة في هذا المجال الحيوي.
2. التشريح المبسط لفهم المشكلة
لفهم هشاشة العظام والكسور الهشة، من الضروري أن نلقي نظرة مبسطة على بنية العظام وكيفية عملها. العظام ليست مجرد هياكل صلبة تدعم الجسم، بل هي أنسجة حية وديناميكية تتجدد باستمرار. يتكون العظم بشكل أساسي من نوعين رئيسيين: العظم القشري (أو الكثيف) والعظم التربيقي (أو الإسفنجي). العظم القشري هو الطبقة الخارجية الصلبة والكثيفة التي تشكل حوالي 80% من كتلة الهيكل العظمي، وتوفر القوة والحماية. أما العظم التربيقي، فهو شبكة داخلية مسامية تشبه الإسفنج، توجد بشكل خاص في نهايات العظام الطويلة وداخل الفقرات، وتوفر المرونة وتساعد في توزيع الأحمال. هذه البنية المعقدة هي التي تمنح العظام قدرتها على تحمل الضغوط والقوى الميكانيكية المختلفة التي يتعرض لها الجسم يوميًا.
تتجدد العظام باستمرار من خلال عملية تسمى "إعادة تشكيل العظم" (Bone Remodeling)، وهي عملية حيوية تتضمن هدم العظم القديم وبناء عظم جديد. يقوم بذلك نوعان رئيسيان من الخلايا: بانيات العظم (Osteoblasts) التي تبني العظم الجديد، وناقضات العظم (Osteoclasts) التي تهدم العظم القديم. في مرحلة الشباب والبلوغ، تكون عملية البناء أسرع من الهدم، مما يؤدي إلى زيادة كثافة العظام وقوتها. تصل كثافة العظام إلى ذروتها في أواخر العشرينات أو أوائل الثلاثينات من العمر. بعد ذلك، تبدأ عملية الهدم في التفوق على عملية البناء بشكل تدريجي، مما يؤدي إلى فقدان بطيء في كثافة العظام. في حالة هشاشة العظام، يختل هذا التوازن بشكل كبير، حيث تصبح عملية الهدم أسرع بكثير من عملية البناء، مما يؤدي إلى فقدان سريع ومفرط في كثافة العظام، وتصبح العظام أضعف وأكثر مسامية. هذا الضعف يؤثر بشكل خاص على العظم التربيقي، مما يجعله هشًا وعرضة للكسور.
تلعب العديد من العناصر الغذائية والهرمونات دورًا حاسمًا في صحة العظام. الكالسيوم هو المكون الأساسي للعظام، وفيتامين د ضروري لامتصاص الكالسيوم من الأمعاء. كما أن الهرمونات مثل الإستروجين والتستوستيرون وهرمون الغدة الدرقية وهرمون الغدة الجار درقية تؤثر بشكل مباشر على عملية إعادة تشكيل العظم. عندما يحدث نقص في هذه العناصر أو اختلال في مستويات الهرمونات، تتأثر قدرة الجسم على بناء عظم قوي وصحي. المناطق الأكثر عرضة للكسور الهشة هي تلك التي تحتوي على نسبة عالية من العظم التربيقي، مثل فقرات العمود الفقري، وعنق عظم الفخذ (الورك)، وعظم الكعبرة في المعصم. إن فهم كيف تؤثر الميكانيكا الحيوية (Biomechanics) على العظام، أي كيفية تفاعل القوى الخارجية مع الهيكل العظمي، يصبح أمرًا حيويًا. ففي العظم السليم، يمكن للعظم أن يتحمل قوى معينة دون أن ينكسر. ولكن في العظم الهش، حتى القوى البسيطة التي تنتج عن سقوط طفيف أو حتى حركة مفاجئة قد تكون كافية لإحداث كسر، وذلك بسبب ضعف البنية الداخلية للعظم وعدم قدرته على امتصاص الصدمات بفعالية. هذا الفهم المبسط للتشريح والفسيولوجيا يمهد الطريق لاستيعاب أسباب المرض وأعراضه وطرق علاجه.
3. الأسباب وعوامل الخطر
تتعدد الأسباب وعوامل الخطر المؤدية إلى هشاشة العظام، وهي تتراوح بين العوامل الوراثية والفسيولوجية التي لا يمكن التحكم بها، إلى العوامل المتعلقة بنمط الحياة التي يمكن تعديلها. فهم هذه العوامل أمر بالغ الأهمية للوقاية والتشخيص المبكر. يمكن تقسيم الأسباب بشكل عام إلى هشاشة العظام الأولية والثانوية. هشاشة العظام الأولية هي الأكثر شيوعًا وتحدث عادةً مع التقدم في العمر، وتشمل هشاشة العظام بعد انقطاع الطمث وهشاشة العظام المرتبطة بالشيخوخة. أما هشاشة العظام الثانوية فتحدث نتيجة لحالات طبية أخرى أو استخدام بعض الأدوية.
أولاً: عوامل الخطر غير القابلة للتعديل (لا يمكن تغييرها):
- الجنس: النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال، خاصة بعد انقطاع الطمث، بسبب الانخفاض الحاد في مستويات هرمون الإستروجين الذي يلعب دورًا حاسمًا في الحفاظ على كثافة العظام.
- العمر: يزداد خطر الإصابة بهشاشة العظام مع التقدم في العمر، حيث تتراجع قدرة الجسم على تجديد العظام بشكل فعال.
- التاريخ العائلي: وجود تاريخ عائلي للإصابة بهشاشة العظام أو كسور الورك يزيد من خطر الإصابة، مما يشير إلى وجود مكون وراثي قوي.
- العرق: الأشخاص من أصول قوقازية وآسيوية لديهم خطر أعلى للإصابة بهشاشة العظام.
- صغر حجم الجسم ونحافته: الأشخاص ذوو البنية الصغيرة ووزن الجسم المنخفض لديهم كتلة عظمية أقل في الأساس، مما يجعلهم أكثر عرضة لفقدان كثافة العظام.
- انقطاع الطمث المبكر: النساء اللواتي يعانين من انقطاع الطمث قبل سن 45 عامًا، أو اللواتي خضعن لاستئصال المبيضين، يفقدن الإستروجين مبكرًا، مما يزيد من خطر الإصابة.
ثانياً: عوامل الخطر القابلة للتعديل (يمكن تغييرها أو إدارتها):
-
النظام الغذائي:
- نقص الكالسيوم: عدم الحصول على كمية كافية من الكالسيوم على مدار الحياة يضعف العظام.
- نقص فيتامين د: فيتامين د ضروري لامتصاص الكالسيوم، ونقصه يؤثر سلبًا على صحة العظام.
- النظام الغذائي السيئ بشكل عام: نقص البروتين والمغذيات الأخرى يمكن أن يؤثر على صحة العظام.
-
نمط الحياة:
- الخمول البدني: قلة النشاط البدني وعدم ممارسة التمارين التي تحمل وزن الجسم تضعف العظام.
- التدخين: يضر التدخين بالعظام بشكل مباشر ويقلل من مستويات الإستروجين لدى النساء.
- الإفراط في تناول الكحول: يمكن أن يعيق الكحول امتصاص الكالسيوم وفيتامين د، ويؤثر على الخلايا العظمية.
- الوزن الزائد أو النقص الشديد: السمنة يمكن أن تؤثر على الهرمونات، والنحافة المفرطة تقلل من الكتلة العظمية.
-
الحالات الطبية:
- أمراض الغدة الدرقية: فرط نشاط الغدة الدرقية يمكن أن يزيد من معدل فقدان العظام.
- أمراض الغدة الجار درقية: فرط نشاط الغدة الجار درقية يؤدي إلى سحب الكالسيوم من العظام.
- أمراض الجهاز الهضمي: مثل مرض كرون، الداء الزلاقي، والتهاب القولون التقرحي، التي تؤثر على امتصاص العناصر الغذائية.
- أمراض الكلى المزمنة: تؤثر على استقلاب فيتامين د والكالسيوم.
- التهاب المفاصل الروماتويدي: الالتهاب المزمن والأدوية المستخدمة لعلاجه يمكن أن تضعف العظام.
- بعض أنواع السرطان: مثل المايلوما المتعددة.
-
الأدوية:
- الكورتيكوستيرويدات (الكورتيزون): الاستخدام طويل الأمد لهذه الأدوية يقلل بشكل كبير من كثافة العظام.
- بعض أدوية الصرع: يمكن أن تتداخل مع استقلاب فيتامين د.
- مثبطات مضخة البروتون (PPIs): الاستخدام طويل الأمد قد يؤثر على امتصاص الكالسيوم.
- بعض أدوية علاج السرطان: مثل مثبطات الأروماتاز المستخدمة في سرطان الثدي.
إن إدراك هذه العوامل يمكّن الأفراد من اتخاذ خطوات استباقية للوقاية من هشاشة العظام، أو على الأقل إبطاء تقدمها. يُشدد الأستاذ الدكتور محمد هطيف دائمًا على أهمية الفحص الدوري، خاصةً لمن لديهم عوامل خطر متعددة، لتقييم صحة العظام ووضع خطة وقائية أو علاجية مبكرة.
| عوامل الخطر القابلة للتعديل | عوامل الخطر غير القابلة للتعديل |
|---|---|
| نقص الكالسيوم وفيتامين د في النظام الغذائي | الجنس (النساء أكثر عرضة) |
| الخمول البدني وقلة ممارسة الرياضة | التقدم في العمر |
| التدخين | التاريخ العائلي للإصابة بهشاشة العظام أو كسور الورك |
| الإفراط في تناول الكحول | العرق (القوقازي والآسيوي) |
| النحافة المفرطة أو السمنة الشديدة | صغر حجم الجسم والبنية النحيفة |
| استخدام بعض الأدوية لفترات طويلة (مثل الكورتيكوستيرويدات) | انقطاع الطمث المبكر أو استئصال المبيضين |
| بعض الحالات الطبية المزمنة (مثل أمراض الغدة الدرقية والكلى) |
4. الأعراض والعلامات التحذيرية
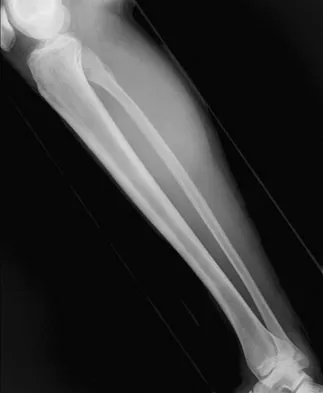
تُعرف هشاشة العظام بأنها "المرض الصامت" لسبب وجيه: في معظم الحالات، لا تظهر عليها أي أعراض واضحة في مراحلها المبكرة. يمكن أن تتدهور كثافة العظام بشكل كبير على مدى سنوات دون أن يشعر المريض بأي ألم أو إزعاج، مما يجعل التشخيص المبكر تحديًا كبيرًا. غالبًا ما يكون أول مؤشر على الإصابة بهشاشة العظام هو حدوث كسر هش، والذي يحدث نتيجة لسقوط بسيط أو حتى من حركة عادية لا تسبب كسرًا في العظام السليمة. هذا الكسر المفاجئ هو بمثابة جرس إنذار متأخر، يشير إلى أن العظام قد وصلت إلى درجة متقدمة من الضعف.
ومع ذلك، هناك بعض العلامات والأعراض التي قد تشير إلى وجود هشاشة العظام، خاصة في المراحل المتقدمة أو عند حدوث كسور صغيرة غير ملحوظة في العمود الفقري:
- آلام الظهر المزمنة: قد تكون آلام الظهر، خاصة في منطقة منتصف الظهر أو أسفله، علامة على كسور انضغاطية في الفقرات. هذه الكسور تحدث عندما تنهار الفقرات الضعيفة تحت وزن الجسم أو نتيجة لحركة مفاجئة. قد يكون الألم حادًا ومفاجئًا في البداية، ثم يتحول إلى ألم مزمن ومزعج يؤثر على الأنشطة اليومية. قد يزداد الألم عند الوقوف أو المشي ويتحسن عند الاستلقاء.
- فقدان الطول تدريجيًا: مع مرور الوقت، يمكن أن تتسبب كسور الانضغاط المتعددة في الفقرات في انحناء العمود الفقري وفقدان تدريجي في الطول. قد يلاحظ الشخص أنه أصبح أقصر مما كان عليه في السابق، أو أن ملابسه أصبحت أطول. هذا الفقدان في الطول قد يصل إلى عدة سنتيمترات على مدى سنوات.
- تغير في وضعية الجسم (الحدب): يمكن أن تؤدي كسور الفقرات إلى انحناء الظهر العلوي بشكل مفرط، وهي حالة تُعرف بالحدب أو "ظهر الأرملة". هذا التحدب لا يؤثر فقط على المظهر الجمالي، بل يمكن أن يسبب صعوبات في التنفس، مشاكل في الجهاز الهضمي، وآلامًا مزمنة بسبب الضغط على الأعضاء الداخلية والعضلات.
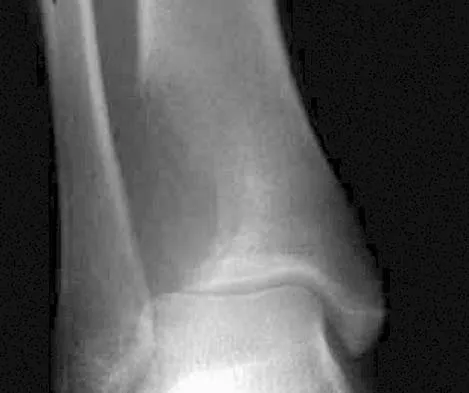
- سهولة حدوث الكسور: هذه هي العلامة الأكثر وضوحًا وخطورة. قد يتعرض الشخص لكسر في العظم نتيجة لسقوط بسيط من ارتفاع الوقوف، أو حتى من أنشطة يومية مثل الانحناء، رفع شيء خفيف، أو حتى السعال أو العطس بقوة. أكثر المواقع شيوعًا لهذه الكسور هي الورك، العمود الفقري، والمعصم. كسر الورك على وجه الخصوص يُعد من أخطر أنواع الكسور الهشة، حيث يتطلب غالبًا جراحة وقد يؤدي إلى فقدان الاستقلالية وزيادة معدلات الوفيات.
- ألم في العظام أو المفاصل: على الرغم من أن هشاشة العظام نفسها لا تسبب ألمًا مباشرًا في العظام، إلا أن الكسور الدقيقة أو التغيرات في بنية العظام قد تؤدي إلى شعور عام بالألم أو عدم الراحة في العظام والمفاصل، خاصة عند الحركة أو بعد فترات طويلة من الوقوف.
- صعوبة في أداء الأنشطة اليومية: قد يجد المرضى صعوبة في أداء مهام بسيطة مثل الانحناء لربط الحذاء، رفع الأغراض، أو حتى المشي لمسافات طويلة بسبب الألم أو الخوف من السقوط والكسر. هذا يؤثر بشكل كبير على جودة حياتهم واستقلاليتهم.
يؤكد الأستاذ الدكتور محمد هطيف على أن أي شخص يلاحظ هذه العلامات، خاصة إذا كان لديه عوامل خطر للإصابة بهشاشة العظام، يجب عليه طلب المشورة الطبية فورًا. فالتدخل المبكر يمكن أن يوقف تقدم المرض ويقلل بشكل كبير من خطر حدوث كسور مدمرة. إن الوعي بهذه الأعراض، حتى لو كانت خفيفة، هو الخطوة الأولى نحو الحفاظ على صحة العظام والوقاية من المضاعفات الخطيرة.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لهشاشة العظام والكسور الهشة على مجموعة من الفحوصات والتقييمات التي تهدف إلى تحديد كثافة العظام، وتقييم خطر الكسور، واستبعاد الأسباب الثانوية. يُعد التشخيص المبكر أمرًا حيويًا للبدء في العلاج المناسب ومنع تدهور الحالة. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم اتباع بروتوكولات تشخيصية شاملة لضمان أفضل النتائج للمرضى.
-
التاريخ الطبي والفحص السريري:
- التاريخ الطبي: يبدأ التشخيص بجمع معلومات مفصلة عن التاريخ الطبي للمريض، بما في ذلك أي كسور سابقة، تاريخ عائلي لهشاشة العظام، استخدام أدوية معينة (خاصة الكورتيكوستيرويدات)، وجود حالات طبية مزمنة، وعادات نمط الحياة (التدخين، الكحول، النشاط البدني، النظام الغذائي). يتم أيضًا السؤال عن أعراض مثل آلام الظهر، فقدان الطول، أو تغيرات في وضعية الجسم.
- الفحص السريري: يقوم الطبيب بتقييم وضعية الجسم، قياس الطول (لملاحظة أي فقدان)، فحص العمود الفقري بحثًا عن أي تحدب، وتقييم قوة العضلات والتوازن، وهو أمر مهم لتقييم خطر السقوط.
-
قياس كثافة المعادن في العظام (BMD) باستخدام فحص DEXA:
- يُعد فحص امتصاص الأشعة السينية ثنائي الطاقة (DEXA - Dual-energy X-ray Absorptiometry) المعيار الذهبي لتشخيص هشاشة العظام. إنه فحص غير مؤلم وسريع يستخدم جرعات منخفضة جدًا من الإشعاع لقياس كثافة العظام في مناطق رئيسية مثل الورك والعمود الفقري والمعصم.
-
النتائج:
يتم تفسير نتائج DEXA باستخدام مقياسين:
- درجة T (T-score): تقارن كثافة عظام المريض بمتوسط كثافة عظام الشباب
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك