هشاشة العظام: دليلك الشامل للوقاية والعلاج مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
هشاشة العظام هي حالة طبية تتميز بضعف العظام وفقدان كثافتها، مما يجعلها أكثر عرضة للكسور حتى من الإصابات الطفيفة. غالبًا ما تكون صامتة بدون أعراض واضحة حتى يحدث كسر. يشمل العلاج تغييرات نمط الحياة، المكملات الغذائية، والأدوية التي تقوي العظام وتقلل من خطر الكسور.
الخلاصة الطبية: هشاشة العظام هي حالة طبية تتميز بضعف العظام وفقدان كثافتها، مما يجعلها أكثر عرضة للكسور حتى من الإصابات الطفيفة. غالبًا ما تكون صامتة بدون أعراض واضحة حتى يحدث كسر. يشمل العلاج تغييرات نمط الحياة، المكملات الغذائية، والأدوية التي تقوي العظام وتقلل من خطر الكسور.
1. مقدمة شاملة حول هشاشة العظام
تُعد هشاشة العظام، أو ما يُعرف بـ"المرض الصامت"، حالة طبية مزمنة تتسم بضعف تدريجي في بنية العظام وفقدان كثافتها المعدنية، مما يجعلها هشة للغاية وأكثر عرضة للكسور حتى من أبسط الصدمات أو السقوط الذي قد لا يؤثر على العظام السليمة. هذا المرض لا يقتصر تأثيره على كبار السن فحسب، بل يمكن أن يصيب الأفراد في مراحل عمرية مبكرة، وإن كان أكثر شيوعًا بعد سن الخمسين، خاصة لدى النساء بعد انقطاع الطمث. تُقدر الإحصائيات العالمية أن ملايين الأشخاص حول العالم يعانون من هشاشة العظام، وتتزايد هذه الأرقام باستمرار مع ارتفاع متوسط العمر المتوقع للسكان. في اليمن، وعلى الرغم من نقص الإحصائيات الدقيقة، إلا أن عوامل الخطر المنتشرة مثل سوء التغذية ونقص فيتامين د ونمط الحياة قليل الحركة، تُشير إلى أن هشاشة العظام تمثل تحديًا صحيًا كبيرًا يستدعي اهتمامًا خاصًا.
تكمن خطورة هشاشة العظام في طبيعتها الصامتة، حيث غالبًا ما تتطور دون ظهور أي أعراض واضحة لسنوات عديدة، ولا يتم اكتشافها إلا بعد حدوث كسر مؤلم، والذي قد يكون كسرًا في العمود الفقري، أو الورك، أو الرسغ. هذه الكسور لا تسبب ألمًا شديدًا فحسب، بل يمكن أن تؤدي إلى مضاعفات خطيرة تشمل الإعاقة الدائمة، وفقدان القدرة على الحركة والاستقلالية، وحتى زيادة خطر الوفاة، خاصة في حالات كسور الورك لدى كبار السن. إن تأثير هذه الكسور يتجاوز الجانب الجسدي ليشمل الجانب النفسي والاجتماعي، حيث يفقد المريض ثقته بنفسه ويصبح معتمدًا على الآخرين في أداء أبسط المهام اليومية، مما يؤثر سلبًا على جودة حياته بشكل عام.
لذلك، فإن الوعي المبكر بأهمية صحة العظام، وفهم عوامل الخطر، والتشخيص المبكر لهشاشة العظام، يُعد أمرًا بالغ الأهمية للوقاية من هذه المضاعفات المدمرة. إن التدخل في المراحل الأولى من المرض، حتى قبل حدوث أي كسور، يمكن أن يُحدث فرقًا هائلاً في مسار المرض ويُقلل بشكل كبير من خطر الإصابة بالكسور المستقبلية. من خلال الفحوصات الدورية وتغيير نمط الحياة وتبني عادات صحية، يمكن الحفاظ على قوة العظام ومرونتها. في هذا السياق، يبرز دور الخبراء المتخصصين في جراحة العظام والمفاصل، مثل الأستاذ الدكتور محمد هطيف في صنعاء، الذي يُعد مرجعًا رائدًا في تشخيص وعلاج أمراض العظام، بما في ذلك هشاشة العظام، ويقدم رعاية طبية متكاملة لمرضاه، مستخدمًا أحدث التقنيات والبروتوكولات العلاجية لضمان أفضل النتائج الممكنة. إن استشارته المبكرة يمكن أن تكون خطوتك الأولى نحو حماية عظامك والحفاظ على جودة حياتك.
2. التشريح المبسط لفهم المشكلة
لفهم هشاشة العظام بشكل مبسط، يجب أن ندرك أولاً أن العظام ليست مجرد هياكل صلبة جامدة، بل هي أنسجة حية ديناميكية تتجدد باستمرار طوال حياتنا. تتكون العظام بشكل أساسي من مصفوفة بروتينية (معظمها كولاجين) تتصلب وتتقوى بواسطة ترسب معادن الكالسيوم والفوسفات، مما يمنحها صلابتها وقوتها. يمكن تقسيم العظم إلى نوعين رئيسيين: العظم القشري (المكتنز)، الذي يشكل الطبقة الخارجية الكثيفة والصلبة للعظم ويمنحه القوة الهيكلية، والعظم التربيقي (الإسفنجي)، الذي يوجد داخل العظم القشري ويتكون من شبكة معقدة من الصفائح العظمية الرقيقة (الترابيق) التي تشبه الإسفنج، وتوفر مساحة كبيرة لتخزين نخاع العظم وتساهم في امتصاص الصدمات. في هشاشة العظام، يتأثر كلا النوعين، ولكن العظم التربيقي يكون أكثر عرضة للتلف بسبب طبيعته المسامية.
تخضع العظام لعملية مستمرة تُعرف باسم "إعادة تشكيل العظم" (Bone Remodeling)، وهي عملية حيوية تضمن تجديد العظم القديم التالف واستبداله بعظم جديد وقوي. هذه العملية تتوازن بين نوعين رئيسيين من الخلايا: بانيات العظم (Osteoblasts)، وهي الخلايا المسؤولة عن بناء العظم الجديد وتكوين المصفوفة العظمية، وهادمات العظم (Osteoclasts)، وهي الخلايا المسؤولة عن تكسير وامتصاص العظم القديم أو التالف. في مرحلة الشباب والبلوغ، تكون عملية البناء أسرع من عملية الهدم، مما يؤدي إلى زيادة كثافة العظام والوصول إلى ذروة الكتلة العظمية في أواخر العشرينات أو أوائل الثلاثينات من العمر. بعد هذه المرحلة، تبدأ عملية الهدم في التفوق تدريجيًا على عملية البناء، مما يؤدي إلى فقدان بطيء في كثافة العظام.
في حالة هشاشة العظام، يختل هذا التوازن الدقيق بشكل كبير. تصبح هادمات العظم أكثر نشاطًا أو بانيات العظم أقل كفاءة، أو كليهما، مما يؤدي إلى تسارع في فقدان الكتلة العظمية. تصبح العظام أكثر مسامية، وتتدهور بنية العظم التربيقي، وتصبح الطبقة القشرية أرق وأضعف. هذا التدهور في البنية الدقيقة للعظم هو ما يجعله هشًا وعرضة للكسور. تلعب الهرمونات دورًا حاسمًا في تنظيم هذه العملية؛ على سبيل المثال، هرمون الإستروجين لدى النساء يلعب دورًا وقائيًا للعظام، وعند انخفاض مستوياته بعد انقطاع الطمث، تتسارع عملية فقدان العظام بشكل كبير. كما أن الكالسيوم وفيتامين د ضروريان لصحة العظام، فالكالسيوم هو المكون الأساسي للعظم، وفيتامين د يساعد الجسم على امتصاص الكالسيوم من الأمعاء وتنظيمه في الدم. أي نقص في هذه العناصر أو اختلال في التوازن الهرموني يمكن أن يؤدي إلى تفاقم هشاشة العظام. إن فهم هذه الآليات الأساسية يُمكننا من تقدير أهمية التدخلات العلاجية والوقائية التي تهدف إلى استعادة التوازن في عملية إعادة تشكيل العظم.
3. الأسباب وعوامل الخطر
تُعد هشاشة العظام نتيجة لتفاعل معقد بين مجموعة واسعة من العوامل الوراثية، الهرمونية، الغذائية، ونمط الحياة. لا يوجد سبب واحد ومحدد للمرض في معظم الحالات، بل هو حصيلة لتراكم عدة عوامل تزيد من احتمالية ضعف العظام بمرور الوقت. يمكن تقسيم هذه الأسباب وعوامل الخطر إلى فئتين رئيسيتين: عوامل قابلة للتعديل (يمكن التحكم فيها أو تغييرها) وعوامل غير قابلة للتعديل (لا يمكن تغييرها).
الأسباب والعوامل غير القابلة للتعديل:
- العمر: يُعد التقدم في العمر هو عامل الخطر الأهم والأكثر شيوعًا. مع التقدم في السن، تتراجع كفاءة عملية إعادة تشكيل العظم، حيث تصبح خلايا بناء العظم (بانيات العظم) أقل نشاطًا، بينما تستمر خلايا هدم العظم (هادمات العظم) في عملها، مما يؤدي إلى فقدان تدريجي في كثافة العظام.
- الجنس: النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال، خاصة بعد انقطاع الطمث. يعود ذلك بشكل أساسي إلى الانخفاض الحاد في مستويات هرمون الإستروجين، الذي يلعب دورًا حيويًا في حماية العظام.
- التاريخ العائلي: وجود تاريخ عائلي للإصابة بهشاشة العظام أو كسور الورك لدى الوالدين يزيد بشكل كبير من خطر الإصابة بالمرض. هذا يشير إلى وجود مكون وراثي قوي يؤثر على ذروة الكتلة العظمية وكفاءة عملية إعادة تشكيل العظم.
- العرق: الأشخاص من أصول قوقازية (بيضاء) وآسيوية لديهم خطر أعلى للإصابة بهشاشة العظام مقارنة بالأشخاص من أصول أفريقية أو لاتينية.
- صغر حجم الجسم والنحافة المفرطة: الأشخاص ذوو البنية العظمية الصغيرة والوزن المنخفض (مؤشر كتلة الجسم أقل من 19) لديهم كتلة عظمية أولية أقل، مما يجعلهم أكثر عرضة لفقدان العظام بشكل أسرع.
-
بعض الحالات الطبية:
- اضطرابات الغدد الصماء: فرط نشاط الغدة الدرقية (Hyperthyroidism)، فرط نشاط الغدة الجار درقية (Hyperparathyroidism)، متلازمة كوشينغ (Cushing's syndrome)، السكري من النوع الأول والثاني.
- أمراض الجهاز الهضمي: مرض الاضطرابات الهضمية (Celiac disease)، مرض كرون (Crohn's disease)، التهاب القولون التقرحي (Ulcerative colitis)، جراحات السمنة (Bariatric surgery) التي تؤثر على امتصاص العناصر الغذائية.
- أمراض الروماتيزم: التهاب المفاصل الروماتويدي (Rheumatoid arthritis)، التهاب الفقار اللاصق (Ankylosing spondylitis).
- أمراض الدم: المايلوما المتعددة (Multiple myeloma)، اللوكيميا (Leukemia)، الليمفوما (Lymphoma).
- أمراض الكلى المزمنة: تؤثر على استقلاب فيتامين د والكالسيوم.
- أمراض الكبد المزمنة.
- نقص هرمون التستوستيرون لدى الرجال.
الأسباب والعوامل القابلة للتعديل:
-
النظام الغذائي غير الصحي:
- نقص الكالسيوم: عدم تناول كميات كافية من الكالسيوم من خلال الغذاء (منتجات الألبان، الخضروات الورقية الخضراء) يؤدي إلى سحب الكالسيوم من العظام للحفاظ على مستوياته في الدم، مما يضعف العظام.
- نقص فيتامين د: فيتامين د ضروري لامتصاص الكالسيوم من الأمعاء. نقص التعرض لأشعة الشمس أو عدم تناول الأطعمة الغنية بفيتامين د (الأسماك الدهنية، الأطعمة المدعمة) يؤدي إلى نقص هذا الفيتامين الحيوي.
-
نمط الحياة:
- قلة النشاط البدني: العظام تحتاج إلى التحميل والضغط من خلال التمارين الرياضية (خاصة تمارين تحمل الوزن والمقاومة) لتحفيز عملية البناء. الخمول البدني يؤدي إلى ضعف العظام.
- التدخين: النيكوتين والمواد الكيميائية الأخرى في التبغ تضر بخلايا العظم، وتقلل من تدفق الدم إلى العظام، وتعيق امتصاص الكالسيوم، وتؤثر سلبًا على مستويات الهرمونات.
- الإفراط في تناول الكحول: يؤثر الكحول على قدرة الجسم على امتصاص الكالسيوم وفيتامين د، ويضر بخلايا بناء العظم، ويزيد من خطر السقوط.
- الاستهلاك المفرط للكافيين: قد يؤثر على امتصاص الكالسيوم، على الرغم من أن التأثير عادة ما يكون طفيفًا إذا كان تناول الكالسيوم كافيًا.
-
بعض الأدوية:
- الكورتيكوستيرويدات (Corticosteroids): مثل البريدنيزون، المستخدمة لعلاج العديد من الأمراض الالتهابية والمناعية، تُعد من الأسباب الرئيسية لهشاشة العظام الثانوية، حيث تزيد من تكسير العظم وتقلل من تكوينه.
- مثبطات مضخة البروتون (Proton Pump Inhibitors - PPIs): المستخدمة لعلاج حموضة المعدة، قد تؤثر على امتصاص الكالسيوم على المدى الطويل.
- بعض مضادات الاختلاج (Anticonvulsants).
- بعض أدوية علاج السرطان (مثل مثبطات الأروماتاز).
- الهيبارين (Heparin) بجرعات عالية ولفترات طويلة.
إن فهم هذه العوامل يُمكن الأفراد من اتخاذ خطوات استباقية للوقاية من هشاشة العظام أو إدارتها بفعالية. يُشدد الأستاذ الدكتور محمد هطيف على أهمية التقييم الشامل لكل مريض لتحديد عوامل الخطر الفردية ووضع خطة وقائية أو علاجية مخصصة، خاصة في مجتمع مثل اليمن حيث قد تكون بعض هذه العوامل أكثر انتشارًا.
| عوامل الخطر القابلة للتعديل (Modifiable Risks) | عوامل الخطر غير القابلة للتعديل (Non-modifiable Risks) |
|---|---|
| نقص الكالسيوم وفيتامين د في النظام الغذائي | التقدم في العمر (فوق 50 عامًا) |
| قلة النشاط البدني والخمول | الجنس (النساء أكثر عرضة) |
| التدخين النشط أو السلبي | التاريخ العائلي للإصابة بهشاشة العظام أو الكسور |
| الإفراط في تناول الكحول | العرق (القوقازي والآسيوي أكثر عرضة) |
| النحافة المفرطة أو صغر حجم البنية العظمية | انقطاع الطمث المبكر (قبل 45 عامًا) |
| الاستخدام طويل الأمد لبعض الأدوية (مثل الكورتيزون) | بعض الأمراض المزمنة (مثل الروماتويد، السكري، الكلى) |
| بعض العادات الغذائية السيئة (مثل الإفراط في الكافيين) | بعض الاضطرابات الهرمونية (مثل فرط نشاط الغدة الدرقية) |
4. الأعراض والعلامات التحذيرية
تُعرف هشاشة العظام بـ"المرض الصامت" لسبب وجيه، وهو أنها غالبًا ما تتطور دون ظهور أي أعراض واضحة لسنوات عديدة. في المراحل المبكرة، قد لا يشعر الشخص بأي ألم أو يلاحظ أي تغييرات في جسده، مما يجعل التشخيص المبكر تحديًا كبيرًا. هذا الصمت هو ما يجعلها خطيرة، حيث لا يتم اكتشافها في كثير من الأحيان إلا بعد أن تكون قد تقدمت بشكل كبير وتسببت في ضرر للعظام، وغالبًا ما يكون أول مؤشر على وجودها هو حدوث كسر. ومع ذلك، عندما تتطور الحالة وتصبح العظام أضعف بشكل ملحوظ، قد تبدأ بعض العلامات والأعراض في الظهور، والتي يجب الانتباه إليها جيدًا.
أبرز الأعراض والعلامات التحذيرية لهشاشة العظام تشمل:
- آلام الظهر المزمنة: تُعد آلام الظهر من الأعراض الشائعة، خاصة إذا كانت ناجمة عن كسور انضغاطية في فقرات العمود الفقري. قد يشعر المريض بألم حاد ومفاجئ في الظهر بعد حركة بسيطة مثل الانحناء أو رفع شيء خفيف، أو قد يكون الألم مزمنًا وخفيفًا في البداية ثم يتفاقم تدريجيًا. هذه الكسور قد تحدث دون صدمة كبيرة، فقط نتيجة لضعف العظم الذي لا يستطيع تحمل وزن الجسم الطبيعي. في الحياة اليومية، قد يجد المريض صعوبة في الجلوس أو الوقوف لفترات طويلة، وقد يزداد الألم مع الأنشطة التي تضع ضغطًا على العمود الفقري.
- فقدان الطول بمرور الوقت: مع تقدم المرض، يمكن أن تتسبب كسور الانضغاط المتعددة في فقرات العمود الفقري في تقصير القامة تدريجيًا. قد يلاحظ الشخص أنه أصبح أقصر ببضع سنتيمترات عما كان عليه في شبابه. هذا الفقدان في الطول قد يكون بطيئًا وغير ملحوظ في البداية، لكنه يصبح أكثر وضوحًا مع مرور السنوات. قد يلاحظ المريض أن ملابسه أصبحت أطول أو أن الأشياء التي كان يصل إليها بسهولة أصبحت بعيدة المنال.
- تغير في وضعية الجسم (الحدب): تُعرف هذه الحالة أيضًا بـ"حدبة الأرملة" أو "الحداب"، وتحدث نتيجة لانهيار الفقرات العظمية في الجزء العلوي من الظهر، مما يؤدي إلى انحناء الظهر بشكل مفرط وتكوين انحناء أمامي واضح. هذا التغير في وضعية الجسم لا يؤثر على المظهر الجمالي فحسب، بل يمكن أن يسبب أيضًا مشاكل في التنفس والهضم بسبب الضغط على الأعضاء الداخلية. قد يجد المريض صعوبة في الوقوف بشكل مستقيم ويشعر بعدم الراحة المستمرة.
-
الكسور التي تحدث بسهولة غير متوقعة:
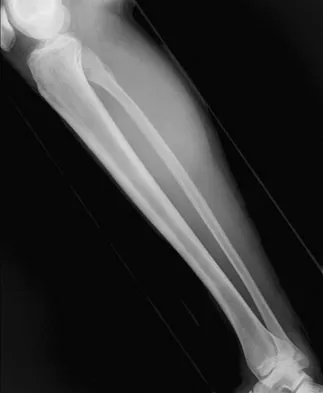
هذا هو العرض الأكثر شيوعًا والأكثر خطورة لهشاشة العظام. الكسر الهش هو كسر يحدث نتيجة لصدمة خفيفة لا تكفي عادة لكسر عظم سليم، مثل السقوط من ارتفاع الوقوف أو أقل، أو حتى مجرد السعال أو العطس في حالات نادرة. المواقع الأكثر شيوعًا لهذه الكسور هي:
- كسور الورك: تُعد من أخطر أنواع الكسور، وغالبًا ما تتطلب جراحة وتؤدي إلى فقدان كبير في الاستقلالية، وقد تزيد من معدل الوفيات لدى كبار السن.
- كسور الرسغ: غالبًا ما تحدث عندما يحاول الشخص الساقط حماية نفسه بمد يديه، مما يؤدي إلى كسر في عظم الكعبرة.
- كسور العمود الفقري (الفقرات): قد تكون مؤلمة جدًا أو قد لا تسبب ألمًا ملحوظًا في بعض الحالات، ولكنها تؤدي إلى فقدان الطول وتغير في وضعية الجسم.
- تراجع اللثة: قد يكون تراجع اللثة علامة على فقدان العظام في الفك، حيث أن العظام التي تدعم الأسنان قد تكون ضعيفة.
- ضعف قوة القبضة: بعض الدراسات تشير إلى أن ضعف قوة القبضة قد يكون مؤشرًا على انخفاض كثافة العظام بشكل عام.
- تقصف الأظافر: على الرغم من أنه ليس عرضًا محددًا لهشاشة العظام، إلا أن بعض الأشخاص الذين يعانون من ضعف العظام قد يلاحظون أن أظافرهم أصبحت أكثر هشاشة وتقصفًا.
من المهم جدًا عدم تجاهل أي من هذه العلامات، خاصة إذا كان الشخص لديه عوامل خطر للإصابة بهشاشة العظام. يُنصح بشدة بالبحث عن استشارة طبية فورية عند ملاحظة أي من هذه الأعراض. الأستاذ الدكتور محمد هطيف، بخبرته الواسعة في أمراض العظام، يمكنه تقييم هذه الأعراض بدقة، وإجراء الفحوصات اللازمة، وتقديم التشخيص والعلاج المناسبين لمنع تفاقم الحالة وتجنب المضاعفات الخطيرة.
5. طرق التشخيص الدقيقة
نظرًا للطبيعة الصامتة لهشاشة العظام، فإن التشخيص المبكر والدقيق أمر بالغ الأهمية للوقاية من الكسور والمضاعفات الخطيرة. يعتمد التشخيص على مجموعة من الفحوصات السريرية والمخبرية والتصويرية التي تُمكن الأطباء من تقييم كثافة العظام وتحديد مدى ضعفها. يتبع الأستاذ الدكتور محمد هطيف في صنعاء بروتوكولات تشخيصية شاملة لضمان الحصول على صورة كاملة لحالة المريض.
أبرز طرق التشخيص الدقيقة لهشاشة العظام تشمل:
-
الفحص السريري الشامل:
- يبدأ التشخيص بأخذ تاريخ مرضي مفصل من المريض، يشمل الاستفسار عن أي آلام في العظام أو المفاصل، تاريخ الكسور السابقة، التاريخ العائلي لهشاشة العظام، نمط الحياة (النظام الغذائي، النشاط البدني، التدخين، الكحول)، وتناول أي أدوية قد تؤثر على صحة العظام (مثل الكورتيكوستيرويدات).
- يقوم الطبيب بقياس طول المريض ووزنه، ومراقبة أي تغير في الطول بمرور الوقت.
- يتم تقييم وضعية الجسم بحثًا عن علامات الحدب أو انحناء العمود الفقري.
- يُجرى فحص للعمود الفقري والأطراف بحثًا عن أي تشوهات أو نقاط ألم.
- يُمكن أن يُجري الطبيب اختبارات بسيطة لتقييم التوازن وقوة العضلات، حيث أن ضعف العضلات ومشاكل التوازن تزيد من خطر السقوط وبالتالي الكسور.
-
قياس كثافة العظام (Bone Mineral Density - BMD) باستخدام جهاز DEXA:
- يُعد فحص امتصاص الأشعة السينية
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك