حارب هشاشة العظام: أسرار الوقاية والعلاج لعظام حديدية

الخلاصة الطبية
في هذا المقال نناقش بالتفصيل موضوع حارب هشاشة العظام: أسرار الوقاية والعلاج لعظام حديدية، هشاشة العظام هي حالة مرضية تتميز بانخفاض كثافة العظام وتدهور بنيتها الدقيقة، مما يجعلها هشة وعرضة للكسر بسهولة حتى من إصابات طفيفة. تُعرف بـ "المرض الصامت" وتؤثر سلبًا على جودة الحياة والاستقلالية. الوقاية والكشف المبكر والعلاج الفعال ضروريان للحفاظ على صحة العظام وتقليل المخاطر الصحية.
حارب هشاشة العظام: أسرار الوقاية والعلاج لعظام حديدية
هشاشة العظام، أو ترقق العظام، ليست مجرد مشكلة صحية عابرة، بل هي حالة مرضية صامتة تتسلل إلى بنية عظامنا تدريجياً، محولة إياها من هياكل قوية ومرنة إلى هياكل هشة وضعيفة، سهلة الكسر. هذا التدهور في كثافة العظام وتدهور بنيتها الدقيقة يجعل العظام عرضة للكسور حتى من أبسط الصدمات أو السقوط، وهو ما قد لا يؤثر عادة على العظام السليمة. تخيل أن العظام التي تحمل وزنك وتسمح لك بالحركة بحرية تصبح مثل قطعة من الطباشير، سهلة التكسر والتشقق. هذه الحالة تُعرف بـ "المرض الصامت" لأن فقدان العظام يحدث ببطء وبدون أعراض واضحة في مراحله المبكرة، وقد لا يدرك الشخص أنه مصاب إلا بعد تعرضه لكسر مؤلم ومفاجئ.
تعتبر الكسور الناتجة عن هشاشة العظام مشكلة صحية خطيرة وذات أبعاد متعددة، خاصة لكبار السن. يمكن أن تؤدي هذه الكسور إلى آلام مزمنة، إعاقة شديدة، فقدان الاستقلالية، وتدهور كبير في نوعية الحياة، وفي بعض الحالات النادرة، قد تكون مهددة للحياة. إن حجم هذه المشكلة يبرز أهمية معالجة هشاشة العظام بشكل استباقي وفعال، ليس فقط لتقليل الألم والمعاناة، ولكن للحفاظ على استقلالية الأفراد وكرامتهم وقدرتهم على ممارسة الأنشطة اليومية. إن الوقاية والكشف المبكر والعلاج المناسب يمثل استثمارًا حيويًا في صحة الأفراد ورفاهية المجتمع ككل.
في ظل هذه التحديات، تبرز الحاجة الماسة إلى الخبرة الطبية المتقدمة والتشخيص الدقيق والعلاج الشامل. هنا يأتي دور الأستاذ الدكتور محمد هطيف، البروفيسور في جراحة العظام والعمود الفقري والمفاصل، الذي يتمتع بخبرة تزيد عن 20 عامًا في هذا المجال. كأحد أبرز الخبراء في اليمن، يقدم الأستاذ الدكتور محمد هطيف منهجًا متكاملاً للتعامل مع هشاشة العظام، بدءًا من التثقيف والوقاية وصولاً إلى التدخلات العلاجية والجراحية الأكثر تطوراً. إن فهم هذه الحالة المعقدة والتعامل معها يتطلب معرفة عميقة ومهارات فائقة، وهو ما يميز الرعاية التي يقدمها الدكتور هطيف، مع التزامه الراسخ بالصدق والأمانة الطبية.
تشريح العظام: فهم عميق لبنيتنا الأساسية
لفهم هشاشة العظام بشكل كامل، يجب أن نبدأ بفهم بنية العظام نفسها وكيف تعمل. العظام ليست مجرد هياكل صلبة ثابتة، بل هي نسيج حي، ديناميكي، يتجدد باستمرار طوال حياتنا. تتكون العظام بشكل أساسي من طبقتين:
- العظم القشري (Cortical Bone): وهي الطبقة الخارجية الصلبة والكثيفة التي تشكل حوالي 80% من كتلة الهيكل العظمي. توفر هذه الطبقة القوة والمتانة وتحمي الأجزاء الداخلية من العظم.
- العظم التربيقي (Trabecular Bone): أو العظم الإسفنجي، وهو نسيج داخلي أقل كثافة وذو بنية شبكية مسامية. يوجد هذا النسيج بشكل خاص في نهايات العظام الطويلة وداخل الفقرات. على الرغم من كونه أقل كثافة، إلا أنه يلعب دورًا حيويًا في امتصاص الصدمات وتوفير المرونة، كما أنه موقع رئيسي لعملية تجديد العظام.
عملية تجديد العظام (Bone Remodeling):
هذه العملية هي مفتاح فهم هشاشة العظام. خلال حياتنا، تخضع عظامنا لعملية مستمرة من الهدم والبناء. هناك نوعان رئيسيان من الخلايا المسؤولة عن هذه العملية:
- ناقضات العظم (Osteoclasts): وهي خلايا تقوم بهدم وإزالة النسيج العظمي القديم أو التالف.
- بانيات العظم (Osteoblasts): وهي خلايا تقوم ببناء نسيج عظمي جديد ليحل محل النسيج الذي تمت إزالته.
في الشباب، تكون عملية بناء العظم أسرع من عملية الهدم، مما يؤدي إلى زيادة كثافة العظام. تصل كتلة العظام إلى ذروتها عادة في أوائل العشرينات إلى منتصف الثلاثينات. بعد هذه المرحلة، تبدأ عملية الهدم في التفوق تدريجيًا على عملية البناء. في حالة هشاشة العظام، يصبح هذا الخلل أكثر وضوحًا: إما أن تزداد سرعة هدم العظام بشكل كبير، أو يتباطأ بناء العظام الجديدة، أو كلاهما، مما يؤدي إلى فقدان تدريجي في كثافة العظام وتدهور في بنيتها الدقيقة. تصبح الفراغات داخل العظم التربيقي أكبر وتتدهور جودة العظم القشري، مما يجعل العظام ضعيفة وهشة للغاية.
الأسباب وعوامل الخطر لهشاشة العظام: فهم شامل
هشاشة العظام هي حالة معقدة تنتج عن تضافر مجموعة من الأسباب والعوامل، بعضها لا يمكن السيطرة عليه وبعضها الآخر يمكن التحكم فيه. إن فهم هذه العوامل ضروري للوقاية والعلاج الفعال.
أسباب رئيسية وعوامل خطر لا يمكن تغييرها:
- العمر (Age): التقدم في العمر هو عامل الخطر الأكبر. مع تقدمنا في السن، يتباطأ معدل تجديد العظام بشكل طبيعي، وتصبح عملية هدم العظام أسرع من عملية البناء، مما يؤدي إلى فقدان تدريجي في كثافة العظام.
- الجنس (Sex): النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال، خاصة بعد انقطاع الطمث (سن اليأس).
- سن اليأس (Menopause): يعتبر انقطاع الطمث عند النساء سببًا رئيسيًا بسبب الانخفاض الحاد في مستويات هرمون الإستروجين. يلعب الإستروجين دورًا حاسمًا في حماية العظام، وانخفاضه يؤدي إلى تسارع فقدان العظام.
- التاريخ العائلي (Family History): إذا كان أحد الوالدين أو الأشقاء قد أصيب بهشاشة العظام، خاصة إذا تعرضوا لكسور في الورك، فهذا يزيد من خطر الإصابة لديك.
- الحجم الجسماني الصغير (Small Body Frame): الأشخاص ذوو الأجسام الصغيرة والنحيلة لديهم كتلة عظمية أقل بشكل عام، مما يجعلهم أكثر عرضة للإصابة عند فقدان العظام.
- العرق (Race): الأشخاص من أصول قوقازية وآسيوية هم الأكثر عرضة للإصابة بهشاشة العظام.
أسباب ثانوية وعوامل خطر قابلة للتغيير:
-
المشاكل الهرمونية (Hormonal Imbalances):
- فرط نشاط الغدة الدرقية (Hyperthyroidism): يؤدي إلى تسريع عملية تجديد العظام، مما يزيد من معدل فقدانها.
- فرط نشاط الغدد جارات الدرقية (Hyperparathyroidism): يؤدي إلى سحب الكالسيوم من العظام.
- انخفاض مستويات هرمون التستوستيرون لدى الرجال (Low Testosterone): يلعب التستوستيرون دورًا في الحفاظ على كثافة العظام لدى الرجال.
-
النظام الغذائي (Dietary Factors):
- نقص الكالسيوم (Calcium Deficiency): الكالسيوم هو المعدن الرئيسي في تكوين العظام. عدم الحصول على كمية كافية منه يضر بصحة العظام.
- نقص فيتامين د (Vitamin D Deficiency): فيتامين د ضروري لامتصاص الكالسيوم في الأمعاء. نقصه يؤثر سلبًا على استقلاب الكالسيوم.
- الوزن المنخفض للغاية (Being Underweight): قد يؤدي إلى نقص في مستويات الإستروجين، خاصة عند النساء.
-
بعض الحالات الطبية (Certain Medical Conditions):
- أمراض الجهاز الهضمي (Gastrointestinal Diseases): مثل مرض الاضطرابات الهضمية (Celiac disease) ومرض كرون (Crohn's disease) والتهاب القولون التقرحي (Ulcerative colitis)، التي يمكن أن تعيق امتصاص الكالسيوم وفيتامين د.
- أمراض الكلى والكبد المزمنة (Chronic Kidney and Liver Diseases).
- التهاب المفاصل الروماتويدي (Rheumatoid Arthritis).
- التليف الكيسي (Cystic Fibrosis).
- بعض أنواع السرطان.
-
الأدوية (Certain Medications):
- الكورتيكوستيرويدات (Corticosteroids): الاستخدام طويل الأمد لجرعات عالية من الكورتيكوستيرويدات الفموية أو الوريدية يمكن أن يضر بالعظام بشكل كبير.
- أدوية علاج الصرع (Antiepileptic Drugs).
- بعض مثبطات مضخة البروتون (Proton Pump Inhibitors - PPIs): المستخدمة لعلاج حرقة المعدة والقرحة.
- أدوية علاج السرطان (Cancer Medications): مثل بعض الأدوية المستخدمة لعلاج سرطان الثدي والبروستاتا التي تؤثر على مستويات الهرمونات.
-
نمط الحياة (Lifestyle Factors):
- الخمول البدني (Sedentary Lifestyle): قلة النشاط البدني، وخاصة تمارين تحمل الأوزان، تضعف العظام.
- التدخين (Smoking): يضر بالعظام ويزيد من خطر الإصابة بالكسور.
- الاستهلاك المفرط للكحول (Excessive Alcohol Consumption): يؤثر سلبًا على امتصاص الكالسيوم وفيتامين د وقد يؤثر على بانيات العظم.
- الكافيين الزائد (Excessive Caffeine Intake): قد يزيد من فقدان الكالسيوم من الجسم.
إن التعرف على هذه العوامل والتاريخ المرضي الخاص بك هو الخطوة الأولى نحو الوقاية والتشخيص المبكر. يشدد الأستاذ الدكتور محمد هطيف على أهمية أخذ تاريخ مرضي مفصل لكل مريض، حيث يمكن أن يكشف ذلك عن عوامل خطر رئيسية تسمح بوضع خطة علاجية مخصصة وفعالة.
الأعراض والتشخيص الدقيق: الكشف عن "المرض الصامت"
تكمن صعوبة هشاشة العظام في طبيعتها "الصامتة"؛ فهي غالبًا ما تتقدم دون أعراض واضحة حتى تقع الكارثة. ومع ذلك، هناك بعض العلامات التي قد تشير إلى وجود المشكلة.
الأعراض المبكرة والمتأخرة:
-
الأعراض المبكرة:
- عادة ما تكون هشاشة العظام بدون أعراض في مراحلها المبكرة.
- قد لا يشعر الشخص بأي ألم أو تغيرات ملحوظة.
-
الأعراض المتأخرة (التي تظهر بعد فقدان كبير في العظام أو بعد حدوث كسر):
- آلام الظهر: غالبًا ما تكون ناجمة عن كسر أو انضغاط في الفقرات. يمكن أن تتراوح من ألم خفيف إلى ألم شديد ومفاجئ.
- فقدان الطول بمرور الوقت: بسبب انضغاط الفقرات وتغير شكل العمود الفقري.
- تقوس الظهر (حدبة الظهر - Kyphosis): نتيجة لكسور متعددة في الفقرات التي تسبب انحناء العمود الفقري للأمام.
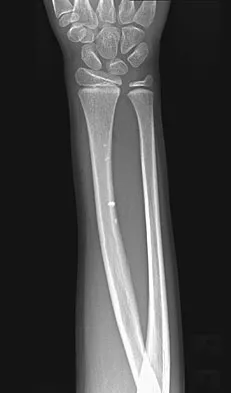
- الكسور: وهي العلامة الأكثر شيوعًا والأكثر إيلامًا لهشاشة العظام. تحدث هذه الكسور غالبًا في الرسغ، العمود الفقري (كسور انضغاطية)، والورك، ويمكن أن تحدث حتى مع إصابات طفيفة مثل السقوط من وضع الوقوف.
- صعوبة في أداء الأنشطة اليومية: بسبب الألم أو الإعاقة الناتجة عن الكسور.
الخطوات التشخيصية الدقيقة:
يعتمد التشخيص الدقيق لهشاشة العظام على مزيج من التقييم السريري والفحوصات التصويرية والمخبرية. يتميز الأستاذ الدكتور محمد هطيف بخبرته العميقة في هذا المجال، حيث يتبع منهجًا منهجيًا وشاملاً لضمان التشخيص الصحيح وتحديد مدى تقدم المرض.
-
التاريخ المرضي والفحص السريري:
- التاريخ المرضي: يسأل الدكتور هطيف عن التاريخ العائلي للإصابة بهشاشة العظام أو الكسور، الأدوية التي يتناولها المريض، نمط حياته (النظام الغذائي، النشاط البدني، التدخين، الكحول)، وتاريخه الطبي العام بما في ذلك أي أمراض مزمنة أو مشاكل هرمونية.
- الفحص السريري: قد يكشف عن فقدان الطول، تقوس الظهر، أو آلام عند الضغط على مناطق معينة من العمود الفقري.
-
فحص كثافة العظام (Bone Mineral Density - BMD) باستخدام جهاز DEXA (Dual-energy X-ray Absorptiometry):
- يُعد هذا الفحص المعيار الذهبي لتشخيص هشاشة العظام وتقدير خطر الكسور. يستخدم جهاز DEXA أشعة سينية بجرعة منخفضة جدًا لقياس كثافة العظام في الورك، العمود الفقري، والرسغ.
-
مؤشر T-score:
تقارن نتائج DEXA بكثافة عظام شاب سليم من نفس الجنس والعرق.
- T-score -1.0 أو أعلى: كثافة عظام طبيعية.
- T-score بين -1.0 و -2.5: تُشير إلى هشاشة العظام المبكرة (Osteopenia)، وهي مرحلة سابقة لهشاشة العظام الكاملة.
- T-score -2.5 أو أقل: تُشير إلى هشاشة العظام.
- مؤشر Z-score: يُقارن بكثافة عظام أشخاص من نفس العمر والجنس والعرق، ويُستخدم في حالات الأطفال والشباب والأشخاص الذين لديهم حالات طبية قد تؤثر على العظام.
-
تحاليل الدم والبول المخبرية:
-
تُستخدم هذه التحاليل لتحديد الأسباب الثانوية لهشاشة العظام أو استبعادها، ولتقييم مستويات العناصر الحيوية:
- مستويات الكالسيوم والفوسفور في الدم: لتقييم استقلاب المعادن.
- مستويات فيتامين د (25-hydroxyvitamin D): لتحديد نقص الفيتامين الحيوي.
- وظائف الكلى والكبد: لاستبعاد الأمراض التي قد تؤثر على صحة العظام.
- مستويات هرمون الغدة الدرقية وهرمون الغدد جارات الدرقية (PTH): للكشف عن أي خلل هرموني.
- مؤشرات تجديد العظام (Bone turnover markers): مثل (P1NP) أو (CTX)، والتي يمكن أن تعطي فكرة عن سرعة هدم وبناء العظام.
-
تُستخدم هذه التحاليل لتحديد الأسباب الثانوية لهشاشة العظام أو استبعادها، ولتقييم مستويات العناصر الحيوية:
-
الأشعة السينية (X-rays):
- تُستخدم عادة للكشف عن الكسور الموجودة بالفعل في العمود الفقري أو العظام الأخرى، ولا تستخدم لتشخيص هشاشة العظام بشكل مباشر. قد تظهر الأشعة السينية علامات هشاشة العظام المتقدمة مثل فقدان كثافة العظام، ولكن جهاز DEXA أكثر دقة بكثير.
إن الخبرة الطويلة للأستاذ الدكتور محمد هطيف، البروفيسور في جامعة صنعاء، تمكنه من تفسير هذه الفحوصات بدقة متناهية، وربط النتائج السريرية والمخبرية معًا لتحديد خطة علاجية مخصصة وفعالة لكل مريض. التزامه بالدقة التشخيصية هو حجر الزاوية في تقديم أفضل رعاية ممكنة لمرضى هشاشة العظام.
خيارات العلاج الشاملة: من الوقاية إلى التدخل الجراحي
تتطلب هشاشة العظام نهجًا علاجيًا متعدد الأوجه يهدف إلى إبطاء فقدان العظام، تقوية العظام المتبقية، تقليل خطر الكسور، ومعالجة أي كسور تحدث. يتبنى الأستاذ الدكتور محمد هطيف هذا النهج الشامل، معتمدًا على أحدث التوصيات الطبية والتقنيات المتطورة لتقديم رعاية متميزة.
أولاً: العلاج التحفظي والوقاية (Conservative Treatment & Prevention)
الوقاية هي أفضل علاج، وفي حالة هشاشة العظام، يمكن للتعديلات في نمط الحياة والأدوية أن تحدث فرقًا كبيرًا.
-
التعديلات الغذائية:
-
الكالسيوم:
ضروري لبناء العظام والحفاظ عليها.
- المصادر: منتجات الألبان (الحليب، الزبادي، الجبن)، الخضروات الورقية الخضراء (السبانخ، الكرنب)، السلمون، السردين، الأطعمة المدعمة بالكالسيوم (بعض أنواع الحبوب والعصائر).
- الكمية الموصى بها: للبالغين، حوالي 1000-1200 ملغ يوميًا، وقد تزيد مع تقدم العمر أو في حالات خاصة.
-
فيتامين د:
يساعد الجسم على امتصاص الكالسيوم من الأمعاء.
- المصادر: التعرض لأشعة الشمس، الأسماك الدهنية (السلمون، الماكريل)، صفار البيض، الأطعمة المدعمة بفيتامين د.
- الكمية الموصى بها: 600-800 وحدة دولية يوميًا، وقد تكون أعلى في حالات النقص أو لكبار السن.
- المكملات الغذائية: قد يصف الدكتور هطيف مكملات الكالسيوم وفيتامين د إذا كان النظام الغذائي لا يوفر الكميات الكافية، أو في حالات النقص المؤكد.
-
الكالسيوم:
ضروري لبناء العظام والحفاظ عليها.
-
نمط الحياة الصحي:
-
التمارين الرياضية المنتظمة:
مهمة لتقوية العظام والعضلات وتحسين التوازن، مما يقلل من خطر السقوط.
- تمارين تحمل الأوزان (Weight-bearing exercises): مثل المشي، الرقص، الجري الخفيف، صعود الدرج.
- تمارين المقاومة (Resistance exercises): مثل رفع الأثقال الخفيفة، استخدام أشرطة المقاومة، وتمارين وزن الجسم.
- تمارين التوازن والمرونة: مثل التاي تشي، اليوغا، التي تساعد على منع السقوط.
- الإقلاع عن التدخين: يؤثر التدخين سلبًا على كثافة العظام ويزيد من خطر الكسور.
- الحد من استهلاك الكحول والكافيين: الاستهلاك المفرط يمكن أن يضر بصحة العظام.
-
التمارين الرياضية المنتظمة:
مهمة لتقوية العظام والعضلات وتحسين التوازن، مما يقلل من خطر السقوط.
-
الأدوية الوقائية والعلاجية:
يتم اختيار الدواء بناءً على شدة الحالة، العمر، الجنس، وجود أمراض أخرى، وتفضيل المريض، ويكون ذلك بقرار من الأستاذ الدكتور محمد هطيف بعد تقييم دقيق وشامل.-
مضادات الامتصاص (Anti-resorptive Medications): تعمل على إبطاء عملية هدم العظام.
-
البايفوسفونيت (Bisphosphonates):
هي الأدوية الأكثر شيوعًا وفعالية. تتوفر على شكل حبوب يومية أو أسبوعية أو شهرية (مثل أليندرونات، ريسيدرونات، إيباندرونات)، أو حقن وريدية سنوية (مثل حمض الزوليدرونيك).
- آلية العمل: تلتصق بسطح العظم وتبطئ نشاط ناقضات العظم.
- الآثار الجانبية المحتملة: مشاكل في الجهاز الهضمي، آلام في العظام والمفاصل، وفي حالات نادرة جدًا، تنخر عظم الفك أو كسور الفخذ غير النمطية.
-
الدينوسوماب (Denosumab - Prolia):
حقنة تحت الجلد كل 6 أشهر.
- آلية العمل: يستهدف بروتينًا يسمى RANKL، وهو ضروري لتكوين وعمل ناقضات العظم.
- الاستخدام: غالبًا ما يُستخدم للمرضى الذين لا يستطيعون تحمل البايفوسفونيت أو في حالات متقدمة.
-
معدلات مستقبلات الإستروجين الانتقائية (SERMs - Raloxifene):
- آلية العمل: تعمل مثل الإستروجين في العظام لزيادة كثافتها، ولكنها لا تملك التأثيرات الأخرى للإستروجين على الأنسجة الأخرى.
- الاستخدام: غالبًا ما تُستخدم للنساء بعد انقطاع الطمث.
-
العلاج بالهرمونات البديلة (Hormone Replacement Therapy - HRT):
- الاستخدام: يمكن أن يساعد الإستروجين في الحفاظ على كثافة العظام لدى النساء بعد انقطاع الطمث، ولكن عادة ما يُنظر فيه بعناية بسبب المخاطر المحتملة (جلطات الدم، بعض أنواع السرطان) ويُستخدم في حالات مختارة ولمدة قصيرة.
-
البايفوسفونيت (Bisphosphonates):
هي الأدوية الأكثر شيوعًا وفعالية. تتوفر على شكل حبوب يومية أو أسبوعية أو شهرية (مثل أليندرونات، ريسيدرونات، إيباندرونات)، أو حقن وريدية سنوية (مثل حمض الزوليدرونيك).
-
منشطات بناء العظام (Anabolic Agents): تعمل على تحفيز تكوين عظم جديد.
-
التيريباراتايد (Teriparatide - Forteo):
حقنة يومية تحت الجلد.
- آلية العمل: هو شكل اصطناعي من هرمون الغدد جارات الدرقية، يحفز بانيات العظم لتكوين عظم جديد.
- الاستخدام: يُستخدم للحالات الشديدة من هشاشة العظام وذات الخطورة العالية للكسور، ولمدة محدودة (عادة سنتين).
-
روموسوزوماب (Romosozumab - Evenity):
حقنة شهرية.
- آلية العمل: يعمل بطريقتين: يزيد من تكوين العظام ويقلل من هدم العظام.
- الاستخدام: أحدث أنواع العلاج للحالات الشديدة، ويُستخدم لفترة محدودة (عام واحد).
-
التيريباراتايد (Teriparatide - Forteo):
حقنة يومية تحت الجلد.
-
ثانياً: التدخل الجراحي للكسور الناتجة عن الهشاشة (Surgical Intervention for Osteoporotic Fractures)
في حال حدوث كسر، يصبح التدخل الجراحي ضروريًا لاستعادة وظيفة العظم، تخفيف الألم، والسماح للمريض بالعودة إلى الحركة في أسرع وقت ممكن. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في جراحة الكسور المرتبطة بهشاشة العظام، ويستخدم أحدث التقنيات لضمان أفضل النتائج.
-
كسور العمود الفقري الانضغاطية (Vertebral Compression Fractures):
- تُعد هذه الكسور شائعة جدًا وتسبب آلامًا شديدة وتشوهات في العمود الفقري.
-
رأب الفقرات (Vertebroplasty):
- الإجراء: يتم حقن مادة إسمنتية عظمية خاصة في الفقرة المكسورة من خلال إبرة رفيعة موجهة بالتصوير.
- الهدف: تثبيت الفقرة، تخفيف الألم بشكل سريع، ومنع المزيد من الانهيار.
-
تقويم الفقرات (Kyphoplasty):
- الإجراء: مشابه لرأب الفقرات، ولكن يتم إدخال بالون صغير أولاً إلى الفقرة المكسورة ونفخه لإنشاء مساحة ورفع الفقرة لاستعادة جزء من ارتفاعها قبل حقن الإسمنت.
- الهدف: بالإضافة إلى تثبيت الفقرة وتخفيف الألم، يهدف إلى استعادة ارتفاع الفقرة وتقليل التشوه الناتج عن الكسر.
- دور الأستاذ الدكتور محمد هطيف: يتقن الدكتور هطيف هذه الإجراءات طفيفة التوغل، مما يقلل من فترة التعافي والمخاطر المرتبطة بالجراحة المفتوحة.
-
كسور الورك (Hip Fractures):
- من أخطر كسور هشاشة العظام، وغالبًا ما تتطلب جراحة فورية.
-
التثبيت الداخلي (Internal Fixation):
- الإجراء: إذا كان الكسر في جزء من عظم الفخذ يسمح بالترميم (مثل عنق الفخذ)، يتم استخدام مسامير أو ألواح معدنية لتثبيت أجزاء العظم المكسورة معًا.
-
استبدال المفصل (Arthroplasty) - الجزئي أو الكلي:
- الإجراء: في حالات الكسور الشديدة أو عندما يكون التثبيت الداخلي غير مجدٍ (خاصة في حالات كبار السن أو تلف الغضاريف)، يتم استبدال جزء من مفصل الورك (نصف المفصل) أو المفصل بالكامل بمفصل اصطناعي.
- تميز الدكتور هطيف في استبدال المفاصل: يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في جراحات المفاصل، بما في ذلك جراحات استبدال مفصل الورك باستخدام أحدث التقنيات وأجود المواد لضمان أفضل نتائج وظيفية وطويلة الأمد للمرضى.
-
كسور الرسغ والعظام الطويلة الأخرى:
- الإجراء: يتم تثبيت هذه الكسور عادةً باستخدام شرائح ومسامير معدنية، أسلاك، أو جبائر، اعتمادًا على نوع وموقع الكسر.
- الهدف: إعادة محاذاة العظم والسماح له بالشفاء بشكل صحيح.
الخبرة المتقدمة للأستاذ الدكتور محمد هطيف:
مع أكثر من عقدين من الخبرة كبروفيسور في جراحة العظام والعمود الفقري والمفاصل في جامعة صنعاء، يتميز الأستاذ الدكتور محمد هطيف بتبنيه لأحدث التقنيات الجراحية مثل الجراحة المجهرية (Microsurgery) و تنظير المفاصل 4K (Arthroscopy 4K) و جراحات استبدال المفاصل (Arthroplasty) . هذه التقنيات تسمح بإجراء عمليات دقيقة بأقل تدخل جراحي، مما يقلل من الألم، ويقلل من فترة التعافي، ويحسن النتائج الوظيفية للمرضى، خاصة أولئك الذين يعانون من هشاشة العظام والذين قد تكون قدرتهم على الشفاء محدودة. إن التزامه بالصدق والأمانة الطبية يعني أنه يختار دائمًا الخيار العلاجي الأمثل للمريض، مع الأخذ في الاعتبار أدنى المخاطر وأعلى معدلات النجاح.
جدول 1: مقارنة بين العلاجات الدوائية الشائعة لهشاشة العظام
| فئة الدواء | أمثلة شائعة | آلية العمل الرئيسية | طريقة الإعطاء والوتيرة | مزايا رئيسية | عيوب/آثار جانبية محتملة | ملاحظات هامة |
|---|---|---|---|---|---|---|
| مضادات الامتصاص (Anti-resorptive) | ||||||
| البايفوسفونيت (Bisphosphonates) | أليندرونات، ريسيدرونات، حمض الزوليدرونيك | تبطئ نشاط ناقضات العظم (خلايا هدم العظم) | فموي (يومي، أسبوعي، شهري) أو وريدي (سنوي/كل 3 أشهر) | فعالة جدًا في تقليل خطر الكسور، متوفرة على نطاق واسع | مشاكل في الجهاز الهضمي، ألم عضلي، نادرة: تنخر الفك، كسور فخذ غير نمطية | يجب أخذ الحبوب مع كوب كبير من الماء وعلى معدة فارغة، والامتناع عن الاستلقاء لمدة 30-60 دقيقة. |
| دينوسوماب (Denosumab) | بروليا (Prolia) | يمنع تكوين ناقضات العظم ونشاطها | حقنة تحت الجلد كل 6 أشهر | فعال للحالات الشديدة، مناسب لمرضى القصور الكلوي، لا يتأثر بمشاكل الامتصاص الهضمي | ألم عضلي، التهابات، نادرة: تنخر الفك، كسور فخذ غير نمطية، زيادة خطر الكسور بعد التوقف | يتطلب الالتزام بالجرعات لعدم زيادة خطر الكسور بعد التوقف. |
| معدلات مستقبلات الإستروجين الانتقائية (SERMs) | رالوكسيفين (Raloxifene) | يعمل كالإستروجين على العظام للحفاظ على كثافتها | فموي (يومي) | يقلل خطر كسور الفقرات، قد يقلل خطر سرطان الثدي | هبات ساخنة، تشنجات الساق، زيادة خطر جلطات الدم | يستخدم بشكل أساسي للنساء بعد انقطاع الطمث. |
| منشطات بناء العظام (Anabolic) | ||||||
| تيريباراتايد (Teriparatide) | فورتيو (Forteo) | يحفز بانيات العظم (خلايا بناء العظم) | حقنة تحت الجلد (يوميًا) | يزيد كثافة العظام بشكل ملحوظ، فعال للحالات الشديدة | دوخة، غثيان، ألم في الساق، قد يزيد من مستويات الكالسيوم في الدم | يستخدم لمدة محدودة (سنتين كحد أقصى) |
| روموسوزوماب (Romosozumab) | إيفينيتي (Evenity) | يزيد بناء العظم ويقلل هدمه | حقنة تحت الجلد (شهريًا) | تأثير مزدوج وقوي على كثافة العظام، فعال للحالات الشديدة | ألم مفصلي، صداع، نادرة: نوبات قلبية/سكتات دماغية، تنخر الفك | يستخدم لمدة محدودة (عام واحد كحد أقصى)، يتطلب مراقبة. |
جدول 2: أعراض هشاشة العظام وتأثيراتها المحتملة
| الأعراض والعلامات | الوصف | التأثيرات المحتملة على الحياة اليومية | متى يجب استشارة الأستاذ الدكتور محمد هطيف؟ |
|---|---|---|---|
| غياب الأعراض المبكرة | "المرض الصامت" - لا توجد علامات واضحة في المراحل الأولى من فقدان العظام. | لا يوجد تأثير ملحوظ في البداية، مما يجعل التشخيص المتأخر شائعًا. | إذا كنت ضمن عوامل الخطر (امرأة بعد انقطاع الطمث، تاريخ عائلي، استخدام أدوية معينة، تقدم في العمر). |
| آلام الظهر المزمنة أو الحادة | غالبًا ما تكون نتيجة لكسور انضغاطية في الفقرات، تتراوح من ألم خفيف مستمر إلى ألم شديد ومفاجئ. | تحد من القدرة على الحركة، الجلوس، الوقوف، النوم، مما يؤثر على جودة الحياة والإنتاجية. | عند الشعور بألم ظهر جديد، حاد، أو مستمر، خاصة إذا كنت مصابًا بهشاشة العظام أو لديك عوامل خطر. |
| فقدان الطول تدريجيًا | بسبب انضغاط الفقرات وتغير شكل العمود الفقري مع مرور الوقت. | قد تلاحظ أن ملابسك أصبحت أطول، أو أنك أقصر من ذي قبل. يؤثر على المظهر الجسدي والثقة بالنفس. | إذا لاحظت فقدانًا ملحوظًا في طولك (أكثر من 2-3 سم) على مر السنين. |
| تقوس الظهر (حدبة الظهر) | انحناء العمود الفقري العلوي للأمام (Kyphosis)، ناتج عن كسور انضغاطية متعددة في الفقرات. | يؤثر على التوازن، التنفس، تناول الطعام (صعوبة في البلع)، ويسبب آلامًا مزمنة، وتغيرًا في المظهر. | عند ملاحظة انحناء غير طبيعي في الجزء العلوي من الظهر. |
| كسور العظام من صدمة طفيفة | تحدث الكسور (خاصة في الرسغ، الورك، العمود الفقري) نتيجة سقوط بسيط أو صدمة لا تسبب كسرًا عادةً في العظام السليمة. | ألم شديد، فقدان الحركة، الإعاقة، الحاجة إلى الجراحة، قد تؤدي إلى فقدان الاستقلالية والحاجة إلى رعاية طويلة الأمد. | بعد أي كسر يحدث من سقوط بسيط أو صدمة خفيفة، يجب تقييم هشاشة العظام على الفور. |
| تراجع اللثة وفقدان الأسنان | على الرغم من أنها ليست عرضًا مباشرًا، إلا أن هشاشة العظام قد تؤثر على عظم الفك وتزيد من خطر فقدان الأسنان. | مشاكل في الأكل والكلام، تأثير على صحة الفم العامة. | عند ملاحظة تراجع غير مبرر في اللثة أو فقدان أسنان دون سبب واضح، خاصة مع عوامل خطر هشاشة العظام. |
برنامج إعادة التأهيل الشامل: استعادة القوة والاستقلالية
بعد تشخيص هشاشة العظام أو بعد التعرض لكسر، يصبح برنامج إعادة التأهيل جزءًا لا يتجزأ من خطة العلاج الشاملة. الهدف هو استعادة القوة، تحسين التوازن، تخفيف الألم، ومنع الكسور المستقبلية، وبالتالي استعادة أقصى قدر ممكن من الاستقلالية ونوعية الحياة. يشرف الأستاذ الدكتور محمد هطيف على برامج إعادة التأهيل لمرضاه، غالبًا بالتعاون مع أخصائيي العلاج الطبيعي والوظيفي.
-
أهمية إعادة التأهيل بعد الكسور:
- تخفيف الألم: من خلال العلاج الطبيعي وتقنيات تخفيف الألم.
- استعادة الحركة والوظيفة: مساعدة المريض على استعادة مدى حركة المفاصل وقوة العضلات المتأثرة.
- تقوية العضلات: العضلات القوية تدعم العظام وتقلل من الضغط عليها.
- تحسين التوازن والتنسيق: تقليل خطر السقوط الذي قد يؤدي إلى كسور جديدة.
- استعادة الثقة: مساعدة المريض على التغلب على الخوف من السقوط والحركة.
-
برامج العلاج الطبيعي (Physical Therapy):
- تمارين التقوية: تستهدف العضلات المحيطة بالعمود الفقري، الوركين، والرسغين لتقديم الدعم وحماية العظام.
- تمارين تحمل الأوزان الخفيفة: لتعزيز كثافة العظام وزيادة قوتها.
- تمارين التوازن: مثل الوقوف على ساق واحدة، المشي على كعب القدم وأصابعها، استخدام ألواح التوازن. هذه التمارين ضرورية لتقليل خطر السقوط.
- تمارين المرونة ومدى الحركة: للحفاظ على ليونة المفاصل والعضلات، مثل تمارين الإطالة اللطيفة.
- العلاج اليدوي: قد يستخدم أخصائي العلاج الطبيعي تقنيات يدوية لتخفيف الألم وتحسين الحركة.
- التعليم: تثقيف المريض حول وضعيات الجسم الصحيحة، كيفية رفع الأشياء بأمان، والأنشطة التي يجب تجنبها.
-
العلاج الوظيفي (Occupational Therapy):
- يركز على مساعدة المريض على التكيف مع البيئة المنزلية وممارسة الأنشطة اليومية بأمان.
- تكييف البيئة المنزلية: إزالة المخاطر مثل السجاد الزائد، تحسين الإضاءة، تركيب قضبان الإمساك في الحمام، ورفع مقاعد المرحاض.
- تدريب على استخدام مساعدات الحركة: مثل المشايات أو العكازات، لزيادة الاستقرار وتقليل خطر السقوط.
- تقنيات الحفاظ على الطاقة: تعليم المريض كيفية أداء المهام بطرق تقلل من الضغط على العظام وتحافظ على الطاقة.
-
الدور المستمر للتغذية:
- يستمر التركيز على نظام غذائي غني بالكالسيوم وفيتامين د والبروتين لدعم شفاء العظام والحفاظ على صحتها.
-
الدعم النفسي:
- قد يواجه مرضى هشاشة العظام، خاصة بعد الكسور، القلق، الاكتئاب، والخوف من السقوط.
- توفير الدعم النفسي، من خلال الاستشارة الفردية أو مجموعات الدعم، يمكن أن يكون حيويًا لتحسين الحالة المزاجية وتعزيز الثقة بالنفس.
يؤكد الأستاذ الدكتور محمد هطيف أن الشفاء من هشاشة العظام والكسور المرتبطة بها هو رحلة تتطلب الصبر والالتزام. بفضل توجيهاته، يمكن للمرضى اتباع خطة إعادة تأهيل مصممة بعناية لمساعدتهم على استعادة جودة حياتهم وتحقيق أقصى قدر من التعافي.
قصص نجاح مرضى الأستاذ الدكتور محمد هطيف
تجسد قصص النجاح التالية التزام الأستاذ الدكتور محمد هطيف بالتميز والصدق الطبي، وخبرته الواسعة في مساعدة المرضى على استعادة صحتهم وحركتهم، حتى في أصعب حالات هشاشة العظام.
قصة نجاح 1: السيدة فاطمة والعودة إلى الاستقلالية
التحدي: السيدة فاطمة (72 عامًا)، امرأة نشيطة كانت تعتمد على نفسها بشكل كامل، أصيبت بكسر مؤلم في الورك الأيمن إثر سقوط بسيط داخل منزلها. كشفت الفحوصات أن لديها هشاشة عظام شديدة. كانت تعاني من ألم شديد وعدم قدرة على الحركة، وكانت حالتها النفسية متدهورة بسبب اعتمادها المفاجئ على أسرتها.
التدخل والعلاج: بعد تقييم دقيق من قبل الأستاذ الدكتور محمد هطيف، والذي تضمن فحوصات DEXA شاملة وتحاليل دم، أوصى الدكتور هطيف بإجراء جراحة استبدال جزئي لمفصل الورك، نظرًا لشدة الكسر وحالة العظام الهشة. قام الأستاذ الدكتور هطيف بإجراء العملية باستخدام تقنيات جراحية حديثة ودقيقة، مع التركيز على تقليل التدخل الجراحي وتسريع الشفاء. حرص الدكتور هطيف على إطلاع السيدة فاطمة وعائلتها على كافة تفاصيل الإجراء والمخاطر والفوائد بشفافية تامة.
النتيجة: بفضل مهارة الأستاذ الدكتور محمد هطيف ورعايته الشاملة، تمكنت السيدة فاطمة من الوقوف والمشي بمساعدة في غضون أيام قليلة بعد الجراحة. تابعت برنامجًا مكثفًا لإعادة التأهيل تحت إشراف الدكتور هطيف وفريقه. اليوم، وبعد بضعة أشهر، استعادت السيدة فاطمة قدرتها على المشي دون مساعدة، وعادت لممارسة أنشطتها اليومية التي كانت تحبها، مثل الاعتناء بحديقتها. تقول السيدة فاطمة: "لقد أعاد لي الدكتور محمد هطيف حياتي. لم أكن أتصور أنني سأتمكن من المشي بهذه السرعة بعد ما حدث. خبرته وشغفه بمهنته لا تقدر بثمن."
قصة نجاح 2: الأستاذ أحمد والتخلص من آلام الظهر المزمنة
التحدي: الأستاذ أحمد (68 عامًا)، أستاذ جامعي متقاعد، كان يعاني من آلام ظهر مزمنة وشديدة، تفاقمت خلال الأشهر الماضية لدرجة أنه أصبح يجد صعوبة في الجلوس والقراءة، وهي هوايته المفضلة. كشفت الأشعة عن وجود كسور انضغاطية متعددة في فقرات العمود الفقري، ناتجة عن هشاشة العظام التي لم يتم تشخيصها سابقًا.
التدخل والعلاج: بعد تقييم شامل لعموده الفقري وفحوصات دقيقة، أوصى الأستاذ الدكتور محمد هطيف بإجراء تقويم للفقرات (Kyphoplasty) لفقرتين رئيسيتين متضررتين، بالإضافة إلى خطة علاج دوائي مكثف لهشاشة العظام. قام الدكتور هطيف بإجراء العملية بنجاح باستخدام تقنية دقيقة للغاية، والتي تضمنت إعادة ارتفاع الفقرات وحقن الإسمنت العظمي لتثبيتها. شدد الدكتور هطيف على أهمية العلاج الدوائي المتابع وتعديلات نمط الحياة لمنع كسور مستقبلية.
النتيجة: شعر الأستاذ أحمد بتحسن كبير وفوري في آلام الظهر بعد العملية. بفضل برنامج إعادة التأهيل الذي شمل تمارين لتقوية عضلات الظهر وتحسين التوازن، استعاد قدرته على الجلوس والقراءة لساعات دون ألم. يقول الأستاذ أحمد: "كنت يائسًا من آلام ظهري، ولكن بفضل الله ثم خبرة الأستاذ الدكتور محمد هطيف، عدت إلى حياتي الطبيعية. لقد كانت رعايته واهتمامه بالتفاصيل استثنائية."
تؤكد هذه القصص الدور الحيوي الذي يلعبه الأستاذ الدكتور محمد هطيف، كبروفيسور وخبير رائد في مجال جراحة العظام في صنعاء واليمن، في تقديم الرعاية الصحية بمعايير عالمية، باستخدام أحدث التقنيات مثل الجراحة المجهرية وتنظير المفاصل 4K، مع التزامه الصارم بالصدق والأمانة الطبية لضمان أفضل النتائج لمرضاه.
الأسئلة الشائعة حول هشاشة العظام (FAQ)
معرفتك بهشاشة العظام تساعدك على اتخاذ خطوات استباقية للحفاظ على صحة عظامك. إليك إجابات عن بعض الأسئلة الشائعة التي يطرحها المرضى على الأستاذ الدكتور محمد هطيف:
1. من هم الأشخاص الأكثر عرضة للإصابة بهشاشة العظام؟
الأكثر عرضة للإصابة هم النساء بعد انقطاع الطمث، كبار السن من الجنسين، الأشخاص ذوو التاريخ العائلي للإصابة، أصحاب الأجسام النحيفة والصغيرة، ومن يعانون من نقص في الكالسيوم وفيتامين د، أو يتناولون أدوية معينة مثل الكورتيكوستيرويدات لفترة طويلة، أو لديهم أمراض مزمنة تؤثر على العظام.
2. هل يمكن علاج هشاشة العظام تمامًا؟
لا يمكن "علاج" هشاشة العظام بالمعنى الشافي للكلمة واستعادة كثافة العظام بالكامل كما كانت في الشباب. ومع ذلك، يمكن إبطاء فقدان العظام بشكل كبير، وتقوية العظام المتبقية، وتقليل خطر الكسور بشكل فعال من خلال الأدوية، التعديلات الغذائية، نمط الحياة الصحي، والتمارين الرياضية. الهدف هو إدارة الحالة ومنع تفاقمها.
3. ما هي الأطعمة التي يجب تناولها أو تجنبها للحفاظ على عظام قوية؟
تناول:
*
مصادر الكالسيوم:
منتجات الألبان (حليب، زبادي، جبن)، خضروات ورقية داكنة (سبانخ، كرنب)، أسماك (سلمون، سردين)، أطعمة مدعمة بالكالسيوم.
*
مصادر فيتامين د:
الأسماك الدهنية، صفار البيض، الأطعمة المدعمة، والتعرض لأشعة الشمس باعتدال.
*
البروتين:
اللحوم، الدواجن، الأسماك، البقوليات، المكسرات.
تجنب/الحد من:
* الملح الزائد: يزيد من إفراز الكالسيوم.
* الكافيين الزائد: قد يزيد من فقدان الكالسيوم.
* الكحول: يؤثر سلبًا على امتصاص الكالسيوم وتكوين العظام.
* المشروبات الغازية: بعض الدراسات تشير إلى علاقة محتملة بضعف العظام.
4. ما هي أفضل أنواع التمارين الرياضية لمرضى هشاشة العظام؟
أفضل التمارين هي تلك التي تحمل وزن الجسم (مثل المشي، الرقص، صعود الدرج، الجري الخفيف) وتمارين المقاومة (مثل رفع الأثقال الخفيفة، أشرطة المقاومة) لتقوية العظام والعضلات. تمارين التوازن (مثل التاي تشي، اليوغا) ضرورية لتقليل خطر السقوط. يجب دائمًا استشارة طبيبك أو أخصائي علاج طبيعي قبل البدء في أي برنامج رياضي، خاصة إذا كنت تعاني من هشاشة عظام شديدة أو كسور سابقة.
5. هل يصاب الرجال بهشاشة العظام؟
نعم، يصاب الرجال بهشاشة العظام، على الرغم من أنها أكثر شيوعًا لدى النساء. حوالي 1 من كل 5 رجال فوق سن الخمسين سيتعرض لكسر بسبب هشاشة العظام. غالبًا ما تكون الأسباب مرتبطة بانخفاض مستويات هرمون التستوستيرون، أمراض مزمنة، أو استخدام أدوية معينة.
6. ما الفرق بين هشاشة العظام وهشاشة العظام المبكرة (Osteopenia)؟
- هشاشة العظام المبكرة (Osteopenia): هي مرحلة تسبق هشاشة العظام الكاملة، حيث تكون كثافة العظام أقل من الطبيعي ولكنها ليست منخفضة بما يكفي لتصنيفها على أنها هشاشة عظام. تشير إلى مؤشر T-score بين -1.0 و -2.5. هذه المرحلة هي فرصة للتدخل المبكر ومنع تطور الحالة.
- هشاشة العظام (Osteoporosis): هي حالة تتميز بانخفاض كبير في كثافة العظام وتدهور في بنيتها الدقيقة، مما يجعلها هشة وعرضة للكسور. تشير إلى مؤشر T-score -2.5 أو أقل.
7. متى يجب أن أبدأ فحص كثافة العظام (DEXA scan)؟
توصي معظم الإرشادات بفحص كثافة العظام للنساء فوق سن 65 عامًا، وللرجال فوق سن 70 عامًا. ومع ذلك، قد يوصي الأستاذ الدكتور محمد هطيف بالفحص في سن مبكرة إذا كنت تعاني من عوامل خطر عالية (مثل كسر سابق بعد سن الخمسين، استخدام طويل الأمد للكورتيكوستيرويدات، تاريخ عائلي قوي).
8. ما هي الآثار الجانبية الشائعة لأدوية هشاشة العظام؟
تختلف الآثار الجانبية باختلاف نوع الدواء. البايفوسفونيت قد تسبب مشاكل في الجهاز الهضمي (حرقة، غثيان)، وآلام في العضلات والمفاصل. الدينوسوماب قد يسبب آلامًا في العضلات والعظام وزيادة خطر الالتهابات. الأدوية البانية للعظام قد تسبب دوخة أو غثيان أو ارتفاعًا مؤقتًا في مستويات الكالسيوم. الآثار الجانبية النادرة مثل تنخر الفك أو كسور الفخذ غير النمطية تحدث في حالات قليلة جدًا. من الضروري مناقشة جميع الآثار الجانبية المحتملة مع الأستاذ الدكتور محمد هطيف قبل بدء أي علاج.
9. كيف أمنع السقوط إذا كنت مصابًا بهشاشة العظام؟
منع السقوط أمر بالغ الأهمية. يمكنك تحقيق ذلك عن طريق:
* تحسين إضاءة المنزل.
* إزالة العوائق والسجاد المتحرك.
* تركيب درابزين في الحمامات وعلى الدرج.
* ارتداء أحذية مريحة وغير قابلة للانزلاق.
* ممارسة تمارين التوازن بانتظام.
* الحفاظ على نظارات طبية مناسبة وفحص البصر بانتظام.
* مراجعة الأدوية مع طبيبك لتقليل تلك التي قد تسبب الدوخة.
10. هل هناك أي علاجات طبيعية لهشاشة العظام؟
لا يوجد علاج "طبيعي" مثبت يمكن أن يحل محل العلاج الدوائي المعتمد لهشاشة العظام، خاصة في الحالات المتقدمة. ومع ذلك، فإن تبني نمط حياة صحي غني بالكالسيوم وفيتامين د، وممارسة التمارين الرياضية بانتظام، والإقلاع عن التدخين، والحد من الكحول، كلها "علاجات طبيعية" أساسية تدعم صحة العظام وتعد جزءًا لا يتجزأ من أي خطة علاجية شاملة. يجب دائمًا مناقشة أي مكملات غذائية أو علاجات بديلة مع الأستاذ الدكتور محمد هطيف لضمان سلامتها وفعاليتها وعدم تعارضها مع الأدوية الأخرى.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك