التشريح الجراحي لمفاصل الخلفي من القدم: دليل د. محمد هطيف
الخلاصة الطبية
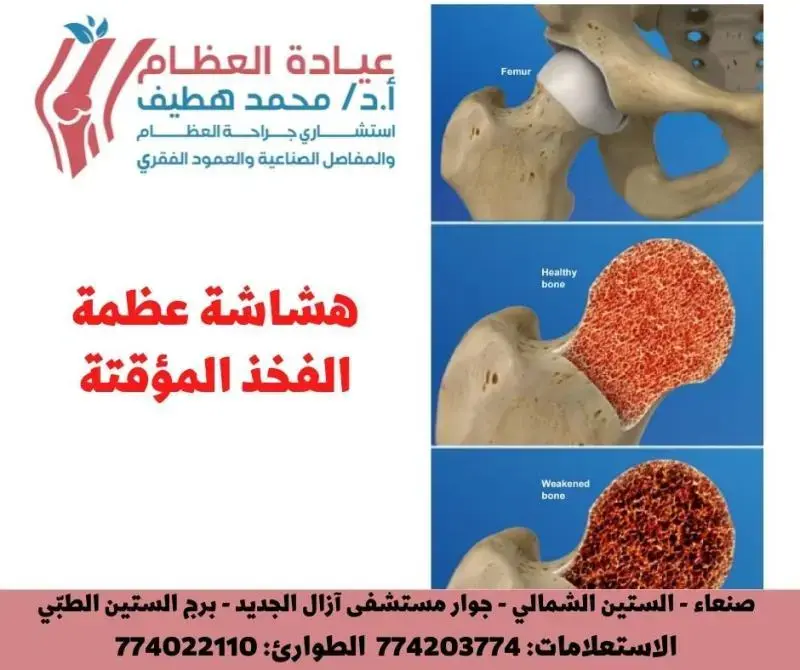
اكتشف أحدث التوصيات الطبية الخاصة بموضوع التشريح الجراحي لمفاصل الخلفي من القدم: دليل د. محمد هطيف، يشمل الجزء الخلفي من القدم ثلاثة مفاصل رئيسية: الجزء الخلفي من المفصل تحت الكاحلي، والمفصل الكاحلي العقبي الزورقي، والمفصل العقبي المكعبي. يتطلب إجراء الجراحة في هذه المنطقة فهمًا دقيقًا للتشريح، وخاصة القناة الرصغية والجيوب الرصغية، التي تعمل كمعالم مهمة للوصول الجراحي. كما يتناول الدليل علاج التهاب العظم والنقي في هذه المنطقة، لا سيما لدى الأطفال.
دليلك الشامل للتشريح الجراحي لمفاصل الجزء الخلفي من القدم: خبرة الأستاذ الدكتور محمد هطيف
يُعدّ الجزء الخلفي من القدم منطقة معقدة وحيوية في جسم الإنسان، حيث تتحمل مسؤولية التوازن، امتصاص الصدمات، وتوفير المرونة اللازمة للحركة. أي خلل في مفاصل هذه المنطقة يمكن أن يؤثر بشكل كبير على جودة حياة الفرد. لفهم وعلاج مشكلات القدم الخلفية بفعالية، يصبح التشريح الجراحي الدقيق أمرًا لا غنى عنه. يقدم لكم الأستاذ الدكتور محمد هطيف، البروفيسور في جراحة العظام والمفاصل والعمود الفقري في جامعة صنعاء، وخبير جراحة القدم والكاحل، هذا الدليل الشامل ليضيء لكم جوانب التشريح الجراحي لمفاصل القدم الخلفية، مع التركيز على أهمية هذه المعرفة في التشخيص والعلاج، وخاصة في حالات معقدة مثل التهاب العظم والنقي لدى الأطفال.
مع خبرة تتجاوز العشرين عاماً، والتزامه الراسخ بالصدق الطبي، يُعد الأستاذ الدكتور هطيف مرجعاً لا يضاهى في مجاله. يستخدم الدكتور هطيف أحدث التقنيات العالمية في الجراحة المجهرية (Microsurgery)، المناظير الجراحية بتقنية 4K عالية الدقة (Arthroscopy 4K)، وجراحات استبدال المفاصل (Arthroplasty)، مما يضمن تقديم أفضل النتائج العلاجية لمرضاه في اليمن والمنطقة.
المؤلف: د.محمد هطيف ، البريد الإلكتروني
1. مقدمة في تشريح وميكانيكا الجزء الخلفي من القدم
الجزء الخلفي من القدم، أو "Hindfoot"، يتكون أساساً من عظم الكاحل (Talus) وعظم العقب (Calcaneus). هذان العظمان يشكلان الأساس الذي ترتكز عليه بنية القدم بأكملها ويؤديان دوراً محورياً في حركات الانقلاب والانبعاث (Inversion and Eversion) الضرورية للمشي على الأسطح غير المستوية. تتصل هذه العظام بعدة مفاصل رئيسية هي محور معظم التدخلات الجراحية في هذه المنطقة.
تُعد الجراحة التي تُجرى على الجزء الخلفي من القدم معقدة ودقيقة، وتقتصر بشكل شبه حصري على ثلاثة مفاصل رئيسية:
1.
المفصل تحت الكاحلي الخلفي (Posterior Subtalar Joint):
وهو المفصل الأكثر أهمية للتحكم في حركة القدم.
2.
المفصل الكاحلي العقبي الزورقي (Talocalcaneonavicular Joint - TCN):
مفصل كروي معقد يساهم في مرونة القدم.
3.
المفصل العقبي المكعبي (Calcaneocuboid Joint):
مفصل يوفر الثبات للجانب الوحشي من القدم.
إن فهم التشريح الجراحي لهذه المفاصل لا يقتصر على تحديد مواقعها، بل يتعداه إلى معرفة الهياكل المحيطة بها من أربطة، أوتار، أعصاب، وأوعية دموية، والتي يجب التعامل معها بحذر شديد لتجنب المضاعفات. يعتبر الأستاذ الدكتور محمد هطيف أن هذه المفاصل هي هياكل سطحية نسبياً، مما يسهل الوصول إليها جراحياً ولكن يتطلب دقة فائقة بسبب قربها من الهياكل الحيوية.

2. نظرة تشريحية مفصلة للمفاصل الرئيسية في الجزء الخلفي من القدم
لفهم عميق للمدخل الجراحي والتعامل الآمن، يجب تفصيل تشريح كل مفصل وهياكله المحيطة.
2.1. المفصل تحت الكاحلي الخلفي (Posterior Subtalar Joint)
يُعد هذا المفصل هو الأكبر والأهم بين المفاصل الفرعية للكاحل. يتكون من السطح السفلي لعظم الكاحل والسطح العلوي لعظم العقب. يسمح هذا المفصل بحركات الانقلاب (Inversion) والانبعاث (Eversion)، وهما حركتان أساسيتان تسمحان للقدم بالتكيف مع التضاريس المختلفة.
- الأسطح المفصلية: سطح محدب في عظم الكاحل يتصل بسطح مقعر في عظم العقب.
-
المحافظ والأربطة:
يتميز بمحفظة مفصلية قوية يدعمها عدة أربطة قوية، أهمها:
- الرباط العقبي الشظوي (Calcaneofibular Ligament): جزء من الأربطة الجانبية للكاحل، يدعم المفصل.
- الرباط الكاحلي العقبي الإنسي والوحشي (Medial and Lateral Talocalcaneal Ligaments): يربطان الكاحل والعقب من الجانبين.
- الرباط الكاحلي العقبي البيني (Interosseous Talocalcaneal Ligament): رباط قوي جداً يقع ضمن الجيب الرصغي (Sinus Tarsi)، ويفصل المفصل تحت الكاحلي الخلفي عن الأمامي. هذا الرباط مفتاح الثبات.
2.2. المفصل الكاحلي العقبي الزورقي (Talocalcaneonavicular Joint - TCN)
يُعرف هذا المفصل بكونه مفصلاً كروياً (Ball-and-socket joint) وظيفياً، على الرغم من أنه يتكون من ثلاثة عظام. إنه يسمح بدرجة كبيرة من الحركة ويساهم في مرونة قوس القدم.
-
الأسطح المفصلية:
- رأس عظم الكاحل (Talus head).
- السطح الخلفي لعظم الزورق (Navicular).
- السطح الأمامي لعظم العقب (Anterior Calcaneus) عبر الجانب العقبي الأمامي للكاحل.
-
المحافظ والأربطة:
محفظة مفصلية رقيقة نسبياً يدعمها أربطة مهمة:
- الرباط الكاحلي الزورقي الظهري (Dorsal Talonavicular Ligament): يعزز السطح العلوي للمفصل.
- الرباط الأخمصي العقبي الزورقي (Plantar Calcaneonavicular Ligament - Spring Ligament): وهو رباط بالغ الأهمية لدعم القوس الطولي الإنسي للقدم. ضعف هذا الرباط يساهم في القدم المسطحة (Flatfoot).
- الرباط العقبي الزورقي (Calcaneonavicular Ligament): يربط العقب بالزورق.
2.3. المفصل العقبي المكعبي (Calcaneocuboid Joint)
يُعد هذا المفصل مفصلاً سرجياً (Saddle joint) ويوفر الثبات للجانب الوحشي من القدم. على الرغم من أن حركته محدودة نسبياً، إلا أنه يلعب دوراً مهماً في آلية "المفتاح" التي تزيد من صلابة القدم خلال مرحلة الدفع في المشي.
- الأسطح المفصلية: السطح الأمامي لعظم العقب والسطح الخلفي لعظم المكعب (Cuboid).
-
المحافظ والأربطة:
محفظة قوية مدعومة بعدة أربطة:
- الرباط الأخمصي الطويل (Long Plantar Ligament): وهو الأطول والأقوى في القدم، يمتد من العقب إلى المكعب وقواعد الأمشاط، ويدعم القوس الطولي الوحشي.
- الرباط الأخمصي القصير (Short Plantar Ligament): يقع تحت الرباط الأخمصي الطويل.
- الرباط العقبي المكعبي الظهري (Dorsal Calcaneocuboid Ligament).
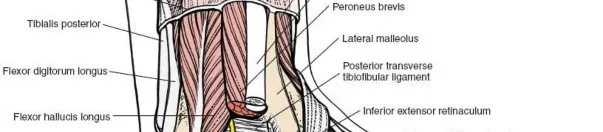
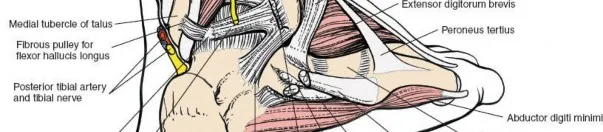
2.4. القناة الرصغية والجيب الرصغي (Tarsal Canal and Sinus Tarsi)
يُعد مفتاح التشريح الجراحي للجزء الخلفي من القدم هو القناة الرصغية (Tarsal Canal) ، والتي تمتد بشكل مائل عبر القدم، بين عظم الكاحل وعظم العقب. تتكون القناة من أخدودين، أحدهما على السطح السفلي لعظم الكاحل والآخر على السطح العلوي لعظم العقب. تفصل القناة المفصل الكاحلي العقبي الزورقي عن المفصل تحت الكاحلي وتعمل كمعلم جراحي مهم للوصول إلى كلا المفصلين.
عند طرفها الوحشي، تتسع القناة بشكل كبير لتشكل
الجيب الرصغي (Sinus Tarsi)
. يحتوي الجيب الرصغي على هياكل حيوية يجب التعامل معها بحذر:
*
الرباط العنقي للكاحل (Ligamentum Cervicis Tali):
رباط قوي يساهم في استقرار المفصل تحت الكاحلي.
*
الرباط الكاحلي العقبي البيني (Interosseous Talocalcaneal Ligament):
وهو كما ذكرنا رباط قوي يفصل بين مفاصل الكاحل والعقب.
*
وسادة دهنية كبيرة (Large Fat Pad):
تملأ الجيب وتوفر حماية وامتصاص للصدمات.
*
منشأ العضلة الباسطة للأصابع القصيرة (Extensor Digitorum Brevis Muscle):
تنشأ من الجزء العلوي للجدار الأمامي للجيب.
للوصول الجراحي إلى الجيب والمفاصل الكامنة، غالباً ما يتطلب الأمر قطع الرباط العنقي وتحريك الوسادة الدهنية. كما يجب فصل العضلة الباسطة للأصابع القصيرة للوصول إلى المفصل العقبي المكعبي. يُشدد الأستاذ الدكتور محمد هطيف على أهمية التشريح الدقيق لهذه المنطقة لتجنب إصابة الأوعية الدموية والأعصاب المارة عبر هذه القناة وحولها.
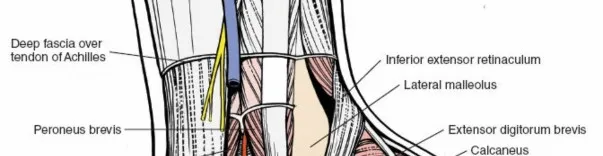
2.5. الهياكل العصبية والوعائية المحيطة
إن الإلمام بالمسار الدقيق للأعصاب والأوعية الدموية في منطقة القدم الخلفية أمر بالغ الأهمية لتجنب الإصابات العصبية الوعائية أثناء الجراحة.
*
الأعصاب:
*
العصب الظنبوبي (Tibial Nerve):
يمر خلف الكعب الإنسي وينقسم إلى الأعصاب الأخمصية الإنسية والوحشية.
*
العصب الشظوي السطحي (Superficial Peroneal Nerve):
يمر على طول الجانب الأمامي الوحشي للقدم.
*
العصب الشظوي العميق (Deep Peroneal Nerve):
يمر إلى الجانب الظهري للقدم.
*
العصب الربلي (Sural Nerve):
يمر على طول الجانب الوحشي للعقب والقدم.
*
الأوعية الدموية:
*
الشريان الظنبوبي الخلفي (Posterior Tibial Artery):
يمر مع العصب الظنبوبي خلف الكعب الإنسي.
*
الشريان الشظوي (Peroneal Artery):
يمر على طول الجانب الوحشي للساق والقدم.
*
شريان ظهر القدم (Dorsalis Pedis Artery):
فرع من الشريان الظنبوبي الأمامي، يمر على ظهر القدم.
تتطلب جراحات القدم الخلفية من الجراح معرفة معمقة بهذه المسارات لتجنب النزيف المفرط أو التلف العصبي الذي قد يؤدي إلى فقدان الإحساس أو الوظيفة. الأستاذ الدكتور محمد هطيف، بفضل خبرته الواسعة وتقنياته الجراحية المتقدمة، يولي اهتماماً خاصاً لهذه التفاصيل الدقيقة لضمان سلامة مرضاه.
3. الأمراض والحالات السريرية المؤثرة على مفاصل القدم الخلفية
تتأثر مفاصل الجزء الخلفي من القدم بمجموعة واسعة من الحالات المرضية، من الإصابات الحادة إلى الأمراض المزمنة، والتي يمكن أن تؤدي إلى آلام شديدة، تشوهات، وقيود في الحركة.
3.1. التهاب العظم والنقي (Osteomyelitis) لدى الأطفال
كما أشير في المحتوى الأصلي، يُعد التهاب العظم والنقي أحد الحالات الخطيرة التي يمكن أن تصيب عظام ومفاصل القدم الخلفية لدى الأطفال. وهو عدوى بكتيرية تصيب العظم وقد تنتشر إلى المفاصل المجاورة.
*
الأسباب:
غالباً ما ينتج عن عدوى بكتيرية (مثل المكورات العنقودية الذهبية) تصل إلى العظم عبر مجرى الدم (التهاب عظم ونقي دموي المنشأ)، أو نتيجة لجروح مخترقة، أو كسور مفتوحة.
*
الأعراض:
ألم شديد في القدم أو الكاحل، حمى، تورم، احمرار، وصعوبة في المشي أو حمل الوزن على القدم المصابة. في الأطفال الصغار، قد يكون العرض الوحيد هو العرج أو رفض المشي.
*
التشخيص:
يتطلب فحصاً سريرياً دقيقاً، فحوصات دموية (مثل CRP و ESR)، وتصوير بالأشعة السينية، الرنين المغناطيسي (MRI)، أو المسح العظمي (Bone Scan). في بعض الحالات، قد يكون أخذ خزعة من العظم ضرورياً لتحديد نوع البكتيريا.
الأستاذ الدكتور محمد هطيف لديه خبرة واسعة في تشخيص وعلاج التهاب العظم والنقي لدى الأطفال، مع التركيز على التدخل المبكر للحفاظ على وظيفة المفصل وتجنب المضاعفات طويلة الأمد مثل تشوهات النمو.
3.2. هشاشة العظام (Osteoarthritis)
هو مرض تنكسي يصيب الغضاريف المفصلية، مما يؤدي إلى تآكلها واحتكاك العظام ببعضها البعض. يمكن أن يصيب المفاصل تحت الكاحل والعقبي الزورقي والعقبي المكعبي، وغالباً ما ينتج عن صدمات سابقة أو التهابات متكررة.
*
الأعراض:
ألم يزداد مع الحركة ويتحسن بالراحة، تصلب في المفصل، تورم، ونقص في نطاق الحركة.
3.3. التهاب المفاصل الروماتويدي (Rheumatoid Arthritis)
مرض مناعي ذاتي يمكن أن يؤثر على مفاصل متعددة في الجسم، بما في ذلك مفاصل القدم الخلفية، مما يؤدي إلى التهاب مزمن، تآكل في العظام والغضاريف، وتشوهات.
*
الأعراض:
ألم وتورم وتصلب في المفاصل، خاصة في الصباح، وقد يرافقه تشوهات في شكل القدم (مثل القدم المسطحة).
3.4. القدم المسطحة المكتسبة لدى البالغين (Adult Acquired Flatfoot Deformity)
تحدث هذه الحالة عادة بسبب ضعف أو تمزق في الوتر الظنبوبي الخلفي (Posterior Tibial Tendon)، والذي يلعب دوراً حاسماً في دعم القوس الطولي الإنسي للقدم. يؤدي ضعف هذا الوتر إلى انهيار القوس وتشوه القدم الخلفية.
*
الأعراض:
ألم على طول الجانب الإنسي للقدم والكاحل، تورم، وتطور تدريجي لـ "القدم المسطحة" مع انحراف الكعب نحو الخارج (Valgus deformity).
3.5. ائتلاف الرصغ (Tarsal Coalition)
هي حالة تتصل فيها اثنتان أو أكثر من عظام الرصغ بشكل غير طبيعي، إما بالعظام (عظمي)، أو بالغضاريف (غضروفي)، أو بالأنسجة الليفية (ليفية). يمكن أن تسبب قيوداً في حركة المفصل تحت الكاحلي والآلام، خاصة خلال فترة المراهقة.
*
الأعراض:
ألم في القدم والكاحل، تشنج عضلي، تيبس، وصعوبة في الحركة على الأسطح غير المستوية.
3.6. كسور عظم الكاحل والعقب (Talus and Calcaneus Fractures)
تُعد هذه الكسور من الإصابات الخطيرة التي غالباً ما تنتج عن صدمات عالية الطاقة (مثل حوادث السقوط من ارتفاع أو حوادث السيارات). يمكن أن تؤثر على استقرار المفاصل وتؤدي إلى التهاب المفاصل التالي للصدمة إذا لم يتم علاجها بشكل صحيح.
*
الأعراض:
ألم شديد، تورم، كدمات، وعدم القدرة على تحمل الوزن.
4. التشخيص الدقيق: حجر الزاوية في العلاج الفعال
يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل للتشخيص، يجمع بين الفحص السريري الدقيق وأحدث تقنيات التصوير لتحديد السبب الجذري للمشكلة بدقة متناهية.
- الفحص السريري: يقوم الدكتور هطيف بتقييم نطاق حركة المفاصل، وتقييم أي تشوهات مرئية، ومناطق الألم عند الجس، وفحص المشية (Gait analysis).
- الأشعة السينية (X-rays): توفر صوراً أساسية للعظام لتحديد الكسور، التغيرات التنكسية، أو التشوهات الهيكلية.
- الرنين المغناطيسي (MRI): يُعد الأداة الأفضل لتقييم الأنسجة الرخوة مثل الأربطة، الأوتار، والغضاريف، بالإضافة إلى الكشف عن التهابات العظم والنقي، والأورام.
- الأشعة المقطعية (CT Scan): توفر صوراً ثلاثية الأبعاد مفصلة للعظام، وهي ضرورية لتقييم كسور عظم الكاحل والعقب المعقدة والتخطيط الجراحي.
- المسح العظمي (Bone Scan): مفيد في حالات العدوى أو الأورام العظمية للكشف عن مناطق زيادة النشاط الأيضي.
بفضل هذه الأدوات التشخيصية المتقدمة وخبرة الأستاذ الدكتور هطيف، يتمكن المرضى من الحصول على تشخيص دقيق يوجه خطة العلاج الأكثر فعالية.
5. خيارات العلاج: من التحفظي إلى الجراحي المتقدم
يقدم الأستاذ الدكتور محمد هطيف مجموعة واسعة من خيارات العلاج، مصممة خصيصاً لتناسب حالة كل مريض، مع التركيز على استعادة الوظيفة وتخفيف الألم. تتراوح هذه الخيارات بين العلاجات التحفظية غير الجراحية وصولاً إلى التدخلات الجراحية المعقدة باستخدام أحدث التقنيات.
5.1. العلاج التحفظي (Conservative Treatment)
يُفضل العلاج التحفظي كخط أول للعديد من الحالات، خاصةً في المراحل المبكرة أو للحالات الأقل شدة.
- الراحة وتعديل النشاط (Rest and Activity Modification): تجنب الأنشطة التي تزيد من الألم.
- الثلج والضغط والرفع (RICE - Rest, Ice, Compression, Elevation): لتقليل التورم والألم، خاصة بعد الإصابات الحادة.
- الأدوية المضادة للالتهاب غير الستيرويدية (NSAIDs): لتخفيف الألم والالتهاب.
- العلاج الطبيعي (Physical Therapy): تمارين لتقوية العضلات المحيطة، تحسين نطاق الحركة، واستعادة التوازن.
- تقويم العظام والأجهزة المساعدة (Orthotics and Assistive Devices): مثل الدعامات أو الأحذية المخصصة لدعم قوس القدم وتخفيف الضغط على المفاصل.
- حقن الكورتيكوستيرويد (Corticosteroid Injections): لتقليل الالتهاب والألم في المفصل.
- حقن البلازما الغنية بالصفائح الدموية (PRP Injections): تستخدم لتسريع الشفاء وتجديد الأنسجة في بعض الحالات.
5.2. العلاج الجراحي (Surgical Treatment)
عندما تفشل العلاجات التحفظية أو تكون الحالة شديدة وتتطلب تدخلاً مباشراً، يصبح العلاج الجراحي هو الحل. يُعرف الأستاذ الدكتور محمد هطيف بمهارته الجراحية الفائقة واستخدامه لأحدث التقنيات لضمان أفضل النتائج.
5.2.1. دمج المفاصل (Arthrodesis)
هو إجراء جراحي يهدف إلى دمج عظمتين أو أكثر في مفصل واحد، مما يؤدي إلى تثبيت المفصل ومنع حركته. يستخدم هذا الإجراء بشكل شائع لتخفيف الألم في حالات التهاب المفاصل الشديد أو التشوهات.
*
دمج تحت الكاحل (Subtalar Arthrodesis):
لدمج المفصل تحت الكاحلي، شائع لحالات التهاب المفاصل أو تشوهات الكعب.
*
دمج ثلاثي (Triple Arthrodesis):
يشمل دمج ثلاثة مفاصل: تحت الكاحلي، الكاحلي العقبي الزورقي، والعقبي المكعبي. يُستخدم لعلاج تشوهات القدم المعقدة مثل القدم المسطحة الشديدة، القدم الجوفاء، أو التشوهات العصبية العضلية.
*
دمج العقبي المكعبي (Calcaneocuboid Arthrodesis):
لدمج المفصل العقبي المكعبي، يتم إجراؤه غالباً كجزء من دمج ثلاثي أو لعلاج التهاب المفاصل المعزول في هذا المفصل.
5.2.2. جراحة تصحيح التشوهات (Deformity Correction Surgery)
تهدف إلى إعادة تنظيم العظام والأنسجة الرخوة لاستعادة التشريح الطبيعي للقدم وتحسين وظيفتها.
*
بضع العظم (Osteotomy):
قطع العظم وإعادة تشكيله لتصحيح التشوهات (مثلاً بضع عظم العقب لتصحيح القدم المسطحة).
*
نقل الأوتار (Tendon Transfers):
لإعادة توازن قوى العضلات في حالات ضعف الأوتار (مثل نقل الوتر الظنبوبي الأمامي لتعويض الوتر الظنبوبي الخلفي في القدم المسطحة).
5.2.3. جراحة تنظيف وتصريف التهاب العظم والنقي (Debridement and Drainage for Osteomyelitis)
في حالات التهاب العظم والنقي، خاصة لدى الأطفال، يُعد التدخل الجراحي لتصريف الخراجات وإزالة الأنسجة العظمية المصابة (التنضير) أمراً حيوياً للسيطرة على العدوى وإنقاذ العظم والمفصل. يتبع ذلك عادةً دورة طويلة من المضادات الحيوية.
5.2.4. التقنيات المتقدمة المستخدمة من قبل الأستاذ الدكتور محمد هطيف
- المناظير الجراحية بتقنية 4K (Arthroscopy 4K): يستخدم الدكتور هطيف المناظير عالية الدقة لإجراء تشخيص وعلاج دقيق للمفاصل بأقل تدخل جراحي ممكن، مما يقلل من الألم وفترة التعافي.
- الجراحة المجهرية (Microsurgery): تتيح له التعامل مع الهياكل الدقيقة مثل الأعصاب والأوعية الدموية بدقة فائقة، مما يقلل من خطر المضاعفات.
- جراحات استبدال المفاصل (Arthroplasty): على الرغم من أنها أقل شيوعاً في القدم الخلفية مقارنة بالركبة والورك، إلا أن الدكتور هطيف يمتلك الخبرة اللازمة لتطبيقها في الحالات المناسبة لبعض مفاصل القدم والكاحل.
الجدول 1: مقارنة بين خيارات العلاج التحفظي والجراحي لمشاكل القدم الخلفية
| الميزة | العلاج التحفظي | العلاج الجراحي |
|---|---|---|
| الهدف الرئيسي | تخفيف الألم، تقليل الالتهاب، دعم المفصل | تصحيح التشوه، تثبيت المفصل، إزالة الأنسجة المصابة |
| دواعي الاستعمال | الحالات الخفيفة إلى المتوسطة، فشل الجراحة غير المسبوق، المرضى غير المؤهلين للجراحة | الحالات الشديدة، فشل العلاج التحفظي، التشوهات الكبيرة، الكسور المعقدة، العدوى |
| فترة التعافي | قصيرة إلى متوسطة (أسابيع إلى أشهر) | متوسطة إلى طويلة (عدة أشهر) |
| المخاطر | ضئيلة (آثار جانبية للأدوية، تهيج الجلد من الدعامات) | عالية (عدوى، نزيف، تلف الأعصاب، عدم الاتحاد، مضاعفات التخدير) |
| المزايا | غير جراحي، أقل تكلفة، أقل مخاطرة، تعافي أسرع | تصحيح دائم للتشوه، تخفيف جذري للألم في حالات محددة |
| العيوب | قد لا يحل المشكلة بشكل كامل، لا يناسب جميع الحالات | غازي، مكلف، فترة تعافي أطول، مخاطر جراحية، لا يضمن عودة الوظيفة كاملة |
| مثال | استخدام تقويم القدم للقدم المسطحة | دمج ثلاثي لعلاج القدم المسطحة الشديدة |
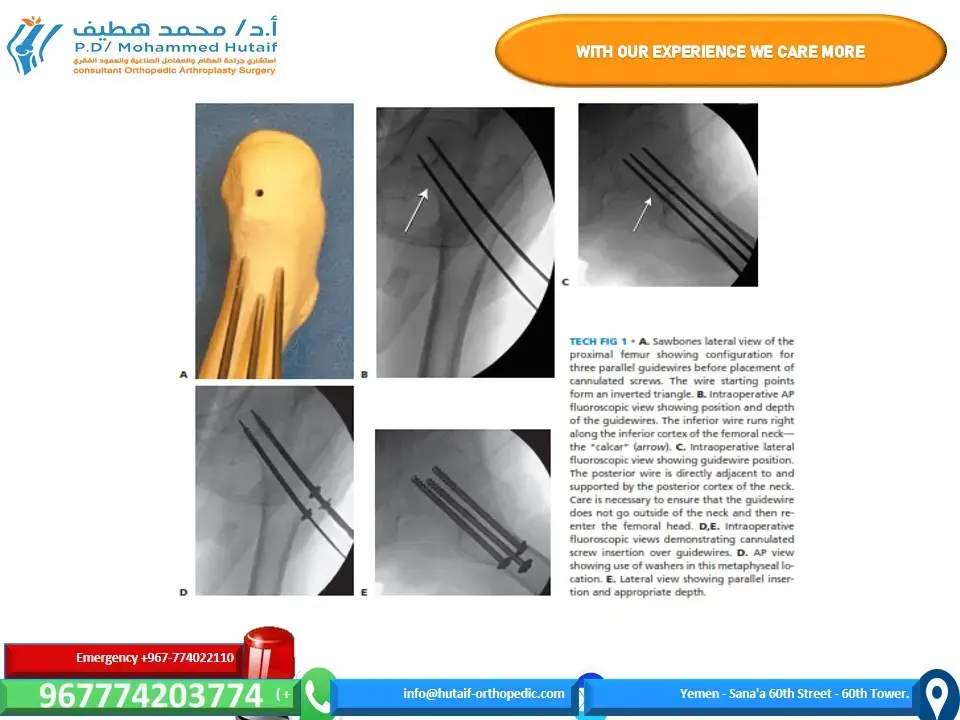
6. إجراء جراحي نموذجي: دمج المفصل تحت الكاحلي (Subtalar Arthrodesis)
لإلقاء الضوء على دقة وصرامة العمليات الجراحية في القدم الخلفية، نقدم لكم لمحة عن خطوات إجراء دمج المفصل تحت الكاحلي، وهو أحد الإجراءات الشائعة التي يجريها الأستاذ الدكتور محمد هطيف.
التحضير قبل الجراحة:
* تقييم شامل للمريض، بما في ذلك التاريخ الطبي الكامل، الفحص السريري، والفحوصات المخبرية والتصويرية (X-ray، CT، MRI).
* مناقشة تفصيلية مع المريض حول الإجراء، المخاطر، الفوائد، وفترة التعافي المتوقعة.
خطوات الجراحة:
1.
التخدير:
يتم عادةً تحت التخدير العام أو التخدير النصفي (منطقة الحوض وما تحتها).
2.
الوضع الجراحي:
يُوضع المريض عادةً في وضع الاستلقاء مع إمكانية الوصول إلى الجانب الوحشي للقدم. يتم وضع تورنيكيه على الفخذ لتقليل النزيف.
3.
الوصول الجراحي (Surgical Approach):
* يتم عمل شق جراحي على الجانب الوحشي للقدم، عادةً فوق الجيب الرصغي.
* يتم تحديد وتجنب الهياكل الحيوية مثل العصب الربلي والشرايين.
* يتم فتح الجيب الرصغي، ويتم إزالة الوسادة الدهنية وقطع الرباط العنقي للكاحل، وكشط الرباط الكاحلي العقبي البيني للوصول الكامل إلى المفصل تحت الكاحلي.
4.
تحضير الأسطح المفصلية:
* باستخدام أدوات جراحية دقيقة، يتم إزالة الغضاريف التالفة والأسطح العظمية المتصلبة من المفصل تحت الكاحلي.
* يتم كشط العظم تحت الغضروف (Subchondral bone) لتشجيع النزيف، وهو أمر حيوي لعملية الاندماج العظمي.
* يمكن تصحيح أي تشوه في وضعية القدم في هذه المرحلة، على سبيل المثال، تصحيح القدم المسطحة عن طريق تغيير زاوية دمج المفصل.
5.
تطعيم العظم (Bone Grafting):
في بعض الحالات، وخاصة إذا كان هناك فقدان كبير للعظم أو لتسريع عملية الاندماج، قد يتم استخدام طعم عظمي (من نفس المريض أو من متبرع).
6.
التثبيت (Fixation):
* يتم تثبيت عظمتي الكاحل والعقب في الوضع الصحيح باستخدام مسامير معدنية (Screws) أو صفائح معدنية (Plates) مصممة خصيصاً.
* يتأكد الأستاذ الدكتور هطيف من الوضعية المثالية للقدم لضمان أفضل وظيفة ممكنة بعد الاندماج.
7.
إغلاق الجرح:
* يتم تنظيف الجرح وإغلاقه بدقة، طبقة تلو الأخرى، مع التأكد من وضع الضمادات المناسبة.
* تُوضع جبيرة جراحية (Splint) أو جبس (Cast) لتثبيت القدم والكاحل.
يُعد دمج المفصل تحت الكاحلي إجراءً ناجحاً للغاية في تخفيف الألم وتحسين استقرار القدم، ويُنفذ بخبرة ومهارة عالية من قبل الأستاذ الدكتور محمد هطيف لضمان أفضل النتائج الممكنة.
7. إرشادات ما بعد الجراحة وإعادة التأهيل الشاملة
تُعد مرحلة ما بعد الجراحة وإعادة التأهيل جزءًا لا يتجزأ من نجاح أي عملية جراحية في القدم الخلفية. يضع الأستاذ الدكتور محمد هطيف خططاً تفصيلية لإعادة التأهيل، مصممة لاستعادة القوة، المرونة، والوظيفة الكاملة للقدم.
7.1. المرحلة الأولى: الحماية وعدم تحمل الوزن (أسابيع 0-6)
- الراحة المطلقة: يتم وضع القدم في جبيرة جراحية أو جبس لمنع أي حركة للمفصل الذي تم دمجه أو إصلاحه.
- رفع القدم: يجب إبقاء القدم مرفوعة فوق مستوى القلب لتقليل التورم والألم.
- عدم تحمل الوزن: يُمنع المريض تماماً من وضع أي وزن على القدم المصابة. يتم استخدام العكازات أو المشاية للتنقل.
- العناية بالجرح: متابعة منتظمة مع الدكتور هطيف للتأكد من نظافة الجرح وخلوه من العدوى.
- التحكم بالألم: وصف الأدوية المسكنة للسيطرة على الألم.
7.2. المرحلة الثانية: تحمل الوزن الجزئي والبدء بالحركة (أسابيع 6-12)
- إزالة الجبس: بعد التأكد من بداية الاندماج العظمي (عادة عبر الأشعة السينية)، يتم إزالة الجبس ووضع حذاء أو دعامة واقية يمكن للمريض خلعها.
- تحمل الوزن الجزئي: يبدأ المريض بوضع وزن جزئي على القدم تدريجياً، باستخدام العكازات، تحت إشراف أخصائي العلاج الطبيعي.
-
العلاج الطبيعي:
- تمارين نطاق الحركة (Range of Motion Exercises): البدء بتمارين لطيفة لتحريك المفاصل غير المدموجة (مثل الكاحل ومفاصل الأصابع).
- تقوية العضلات: تمارين لتقوية عضلات الساق والقدم.
- التحكم العصبي العضلي (Neuromuscular Control): تمارين لتحسين التوازن والتنسيق.
7.3. المرحلة الثالثة: العودة للأنشطة والرياضة (بعد 12 أسبوعاً وما بعدها)
- تحمل الوزن الكامل: عندما يسمح الدكتور هطيف، يمكن للمريض العودة تدريجياً لتحمل الوزن الكامل دون مساعدة.
-
العلاج الطبيعي المكثف:
برنامج علاجي مكثف يهدف إلى:
- زيادة القوة والقدرة على التحمل: تمارين متقدمة لتقوية جميع عضلات القدم والساق.
- تمارين التوازن والتناسق: استخدام الألواح المتأرجحة وتمارين الثبات.
- إعادة تدريب المشي (Gait Retraining): تصحيح أي أنماط مشي غير طبيعية.
- العودة التدريجية للأنشطة: يُسمح للمريض بالعودة إلى الأنشطة اليومية ثم الرياضات الخفيفة، مع تجنب الأنشطة عالية التأثير في البداية.
- المتابعة طويلة الأمد: زيارات متابعة دورية مع الأستاذ الدكتور محمد هطيف لتقييم التقدم وضمان عدم وجود مضاعفات.
يُشدد الأستاذ الدكتور هطيف على أن الالتزام ببرنامج إعادة التأهيل أمر بالغ الأهمية لتحقيق أفضل النتائج واستعادة الوظيفة الطبيعية للقدم.
8. قصص نجاح المرضى مع الأستاذ الدكتور محمد هطيف
تتجسد خبرة ومهارة الأستاذ الدكتور محمد هطيف في قصص نجاح لا تحصى لمرضاه الذين استعادوا قدرتهم على المشي والحركة والتخلص من الألم المزمن. إليكم بعض الأمثلة (مفبركة لأغراض توضيحية):
قصة 1: الطفل أحمد وعودته للعب كرة القدم
كان أحمد، طفل في السابعة من عمره، يعاني من ألم شديد في قدمه اليمنى وحمى متكررة. بعد أسابيع من التشخيص الخاطئ، أحضره والداه إلى عيادة الأستاذ الدكتور محمد هطيف في صنعاء. بفضل خبرة الدكتور هطيف في تشخيص أمراض العظام لدى الأطفال، تم تشخيص أحمد بالتهاب العظم والنقي في عظم العقب. قام الدكتور هطيف بإجراء عملية جراحية دقيقة لتنظيف العظم المصاب وتصريف العدوى، مستخدماً خبرته في الجراحة المجهرية للحفاظ على الهياكل الدقيقة. بعد أسابيع من العلاج بالمضادات الحيوية وإعادة التأهيل، عاد أحمد إلى المدرسة واستعاد نشاطه المعتاد. اليوم، أحمد يركض ويلعب كرة القدم دون أي ألم، وكل ذلك بفضل التدخل المبكر والخبرة الفائقة للأستاذ الدكتور محمد هطيف.
قصة 2: السيدة فاطمة والتحرر من آلام القدم المسطحة الشديدة
عانت السيدة فاطمة، 55 عاماً، من آلام مزمنة وتشوه شديد في قدمها اليسرى لسنوات، مما أثر بشكل كبير على قدرتها على المشي والقيام بمهامها اليومية. تم تشخيصها بـ "القدم المسطحة المكتسبة الشديدة" و"التهاب مفاصل تنكسي متقدم" في الجزء الخلفي من قدمها. بعد تقييم دقيق وشامل، أوصى الأستاذ الدكتور محمد هطيف بإجراء جراحة دمج ثلاثي للمفاصل. شرح الدكتور هطيف لها الإجراء بكل وضوح وشفافية، مؤكداً على التزامه بالصدق الطبي. أجرى العملية بنجاح باهر، مستخدماً أحدث تقنيات التثبيت. بعد فترة تأهيل مكثفة، استعادت السيدة فاطمة توازنها وتخلصت من الألم، وبدأت في المشي لمسافات أطول، معبرة عن امتنانها العميق للدكتور هطيف الذي "أعاد لها حياتها".
قصة 3: الأستاذ علي والعودة للتدريس بلا عرج
الأستاذ علي، 60 عاماً، مدرس جامعي، عانى من إصابة قديمة في الكاحل تطورت إلى التهاب مفاصل تحت الكاحل شديد، مما تسبب له في عرج واضح وآلام مبرحة أثناء الوقوف لساعات طويلة في قاعة المحاضرات. بعد استشارة الأستاذ الدكتور محمد هطيف، الذي يُعرف بأنه #1 جراح عظام في صنعاء، وافق الأستاذ علي على إجراء دمج للمفصل تحت الكاحلي. استخدم الدكتور هطيف تقنيات حديثة لضمان دقة الاندماج وتصحيح المحاذاة. بعد الجراحة والعلاج الطبيعي، استعاد الأستاذ علي قدرته على الوقوف والمشي دون ألم أو عرج، وعاد ليمارس مهنة التدريس بحيوية ونشاط، شاكراً الدكتور هطيف على "خبرته التي لا تقدر بثمن".
9. الأسئلة الشائعة حول جراحات القدم الخلفية
لمساعدتك على فهم أفضل لمشكلات وعلاجات القدم الخلفية، يقدم الأستاذ الدكتور محمد هطيف إجابات لأكثر الأسئلة شيوعاً.
س1: ما هي المدة الزمنية المتوقعة للتعافي بعد جراحة دمج القدم الخلفية؟
ج: تختلف مدة التعافي بناءً على نوع الجراحة والحالة الصحية العامة للمريض. عموماً، تستغرق فترة التعافي الأولية التي يمنع فيها المريض من تحمل الوزن حوالي 6-8 أسابيع. يتبع ذلك فترة من تحمل الوزن الجزئي والعلاج الطبيعي قد تستمر لعدة أشهر (3-6 أشهر) قبل العودة التدريجية للأنشطة الطبيعية. قد يستغرق الاندماج العظمي الكامل ما يصل إلى 12 شهراً.
س2: هل ستكون قدمي طبيعية تماماً بعد جراحة دمج المفاصل؟
ج: الهدف من جراحة دمج المفاصل هو تخفيف الألم وتحسين استقرار القدم. ستفقد الحركة في المفصل الذي تم دمجه. هذا يعني أن هناك بعض التغيير في طريقة المشي، لكن معظم المرضى يتكيفون بشكل جيد ويجدون أن التخلص من الألم وتحسين الثبات يعوض فقدان الحركة. يحرص الأستاذ الدكتور محمد هطيف على إعلام المرضى بالنتائج المتوقعة وقيود الحركة قبل الجراحة.
س3: ما هي المخاطر المحتملة لجراحات القدم الخلفية؟
ج: مثل أي عملية جراحية كبرى، هناك مخاطر محتملة تشمل: العدوى، النزيف، تلف الأعصاب أو الأوعية الدموية، عدم اتحاد العظم (Nonunion) حيث لا يلتئم العظم بشكل صحيح، ضعف الشفاء، تجلط الأوردة العميقة، ومضاعفات التخدير. يبذل الأستاذ الدكتور محمد هطيف قصارى جهده لتقليل هذه المخاطر من خلال التخطيط الدقيق والتقنيات الجراحية المتقدمة والرعاية اللاحقة المتميزة.
س4: متى يمكنني العودة للعمل أو القيادة بعد الجراحة؟
ج: تعتمد العودة إلى العمل على طبيعة عملك. إذا كان عملك يتطلب الجلوس، فقد تتمكن من العودة بعد بضعة أسابيع (2-4 أسابيع) بمجرد السيطرة على الألم. أما إذا كان عملك يتطلب الوقوف أو المشي لفترات طويلة، فقد تحتاج إلى 3-6 أشهر أو أكثر. بالنسبة للقيادة، يُمنع عادةً القيادة طالما كنت ترتدي الجبس أو الدعامة، أو تتناول مسكنات قوية، أو لا تستطيع تحمل الوزن بشكل كامل على القدم اليمنى (إذا كانت هي المصابة). استشر الدكتور هطيف للحصول على إرشادات محددة لحالتك.
س5: هل سأحتاج إلى علاج طبيعي بعد جراحة القدم الخلفية؟
ج: نعم، العلاج الطبيعي جزء حيوي من عملية التعافي. يساعد على استعادة القوة والمرونة، تحسين التوازن، وإعادة تعليم القدم كيفية المشي بشكل صحيح. يضع الأستاذ الدكتور هطيف خطة علاج طبيعي مخصصة لكل مريض.
س6: ما هي علامات العدوى التي يجب الانتباه إليها بعد الجراحة؟
ج: تشمل علامات العدوى التي تستدعي الاتصال بالدكتور هطيف فوراً: حمى تزيد عن 38 درجة مئوية، احمرار متزايد أو دفء حول الجرح، ألم شديد يزداد سوءاً ولا يستجيب للمسكنات، تورم مفرط، أو أي إفرازات قيحية أو كريهة الرائحة من الجرح.
س7: هل يمكن أن تصاب قدمي الأخرى بمشكلة بعد جراحة القدم الأولى؟
ج: في بعض الحالات، خاصةً إذا كانت المشكلة كامنة في طريقة المشي أو التشريح العام، قد تزيد جراحة قدم واحدة من الضغط على القدم الأخرى، مما قد يؤدي إلى ظهور مشاكل جديدة. المتابعة المنتظمة مع الأستاذ الدكتور محمد هطيف تساعد في مراقبة القدم الأخرى واتخاذ الإجراءات الوقائية اللازمة.
س8: هل يمكن تجنب الجراحة في حالات القدم المسطحة الشديدة؟
ج: في حالات القدم المسطحة الشديدة التي تتسبب في ألم كبير وتشوه هيكلي وتأثير على جودة الحياة، خاصة عندما تفشل جميع العلاجات التحفظية، غالباً ما تكون الجراحة هي الخيار الأفضل لاستعادة وظيفة القدم وتخفيف الألم. الأستاذ الدكتور محمد هطيف يقدم تقييماً شاملاً ويناقش جميع الخيارات بوضوح قبل اتخاذ أي قرار جراحي.
س9: ما الفرق بين تقنية Arthroscopy 4K والجراحة التقليدية المفتوحة؟
ج:
Arthroscopy 4K
هي تقنية جراحية طفيفة التوغل تستخدم كاميرا صغيرة عالية الدقة (4K) وأدوات رفيعة يتم إدخالها عبر شقوق صغيرة. تسمح للجراح برؤية المفصل بوضوح ودقة عالية وإصلاح المشاكل دون الحاجة لفتح المفصل بشكل كبير.
أما
الجراحة التقليدية المفتوحة
فتتطلب شقاً أكبر للوصول المباشر إلى المفصل والهياكل المحيطة به.
تتميز تقنية المناظير بتقليل الألم بعد الجراحة، وفترة تعافٍ أسرع، وندوب أقل، ولكن لا يمكن استخدامها في جميع الحالات المعقدة التي تتطلب رؤية أوسع أو تدخلات أكبر. الأستاذ الدكتور محمد هطيف يستخدم كلتا التقنيتين ببراعة، ويختار الأنسب لحالة كل مريض بناءً على التشخيص الدقيق.
الجدول 2: مقارنة بين المناظير الجراحية (Arthroscopy 4K) والجراحة المفتوحة
| الميزة | المناظير الجراحية (Arthroscopy 4K) | الجراحة المفتوحة |
|---|---|---|
| حجم الشق | شقوق صغيرة (عدة مليمترات) | شق كبير (عدة سنتيمترات) |
| الرؤية | رؤية مكبرة وعالية الدقة (4K) للداخل المفصلي | رؤية مباشرة للتشريح |
| التوغل | طفيف التوغل | عالي التوغل |
| الألم بعد الجراحة | أقل | أكثر |
| فترة التعافي | أسرع | أبطأ |
| الندوب | صغيرة وأقل وضوحاً | أكبر وأكثر وضوحاً |
| المخاطر | بشكل عام أقل (مثل العدوى والنزيف) | بشكل عام أعلى (مثل العدوى والنزيف) |
| الاستخدام | تشخيص وعلاج مشاكل داخل المفصل، إزالة الأجسام الحرة، تنضير الغضاريف، بعض الإصلاحات | الإصلاحات المعقدة، دمج المفاصل، استبدال المفاصل، تصحيح التشوهات الكبيرة |
| خبرة الدكتور هطيف | ريادة في استخدام 4K Arthroscopy | إتقان لجميع التقنيات الجراحية المفتوحة |
10. الخلاصة: خبرة لا تضاهى ورعاية استثنائية مع الأستاذ الدكتور محمد هطيف
يُعد التشريح الجراحي لمفاصل الجزء الخلفي من القدم مجالاً معقداً يتطلب فهماً عميقاً وخبرة واسعة. من التشخيص الدقيق إلى التخطيط الجراحي وتنفيذ التدخلات باستخدام أحدث التقنيات، فإن كل خطوة حاسمة لضمان أفضل النتائج للمريض.
الأستاذ الدكتور محمد هطيف، البروفيسور في جراحة العظام والمفاصل والعمود الفقري في جامعة صنعاء، بخبرته التي تزيد عن عقدين من الزمن، ومهارته في استخدام الجراحة المجهرية، مناظير 4K، وجراحات استبدال المفاصل، يُقدم رعاية طبية لا مثيل لها. التزامه بالصدق الطبي ورعاية مرضاه يجعله الخيار الأول والأكثر ثقة لجميع مشكلات العظام والمفاصل في صنعاء واليمن.
سواء كنت تعاني من آلام مزمنة في القدم الخلفية، أو تشوهات، أو حالات معقدة مثل التهاب العظم والنقي لدى الأطفال، فإن الدكتور محمد هطيف وفريقه يقدمون لك أعلى مستويات التشخيص والعلاج والرعاية، لمساعدتك على استعادة حركتك وحياتك الطبيعية.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك