كسر العظم الزورقي في الرسغ: دليل شامل للمريض نحو الشفاء التام مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
كسر العظم الزورقي هو كسر شائع في الرسغ، يحدث عادة بسبب السقوط على يد ممدودة. يُعالج إما بالتثبيت بجبيرة للحالات المستقرة أو بالتدخل الجراحي بالتثبيت عن طريق الجلد للحالات الأكثر تعقيدًا لضمان الشفاء الفعال وتجنب المضاعفات.
إجابة سريعة (الخلاصة): كسر العظم الزورقي هو كسر شائع في الرسغ، يحدث عادة بسبب السقوط على يد ممدودة. يُعالج إما بالتثبيت بجبيرة للحالات المستقرة أو بالتدخل الجراحي بالتثبيت عن طريق الجلد للحالات الأكثر تعقيدًا لضمان الشفاء الفعال وتجنب المضاعفات.
مقدمة من الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والمفاصل الأول في صنعاء، اليمن.
كسر العظم الزورقي في الرسغ: دليلك الشامل نحو فهم أعمق وشفاء أفضل
كسر العظم الزورقي هو إصابة شائعة في الرسغ، قد تبدو في البداية مجرد التواء بسيط، لكنها في الواقع تتطلب اهتمامًا طبيًا متخصصًا لتجنب مضاعفات خطيرة قد تؤثر على وظيفة يدك مدى الحياة. هذا الدليل الشامل مخصص ليوفر لك كل المعلومات التي تحتاجها، من فهم ماهية هذا العظم وأهميته، إلى أسباب الكسر وأعراضه، وصولًا إلى أحدث طرق العلاج والتعافي، وذلك وفقًا لأحدث الممارسات الطبية وأفضل الخبرات المتوفرة على مستوى المنطقة، وعلى رأسها خبرة الأستاذ الدكتور محمد هطيف، الذي يُعد المرجع الأول في جراحة العظام والمفاصل في اليمن.
نحن ندرك أن تلقي تشخيص بكسر يمكن أن يكون مقلقًا، خاصة عندما يتعلق الأمر بعظم دقيق مثل الزورقي. لذلك، سعينا لتقديم هذه المعلومات بلغة واضحة ومبسطة، مع التركيز على طمأنتك وتوجيهك خطوة بخطوة نحو الشفاء التام واستعادة وظيفة يدك بشكل كامل. سواء كنت رياضيًا، عاملًا، أو شخصًا تعرض لسقوط مفاجئ، فإن فهمك لهذه الإصابة هو خطوتك الأولى نحو اتخاذ قرارات علاجية مستنيرة.
ما هو العظم الزورقي؟ ولماذا هو مهم جدًا؟
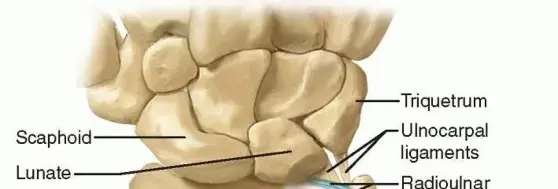
يُعد العظم الزورقي (Scaphoid Bone) واحدًا من العظام الثمانية الصغيرة التي تُكوّن رسغ اليد، ويقع تحديدًا في الصف القريب من عظام الرسغ، أي الأقرب إلى الذراع. يلعب هذا العظم دورًا محوريًا وحيويًا كجسر يربط بين صفي عظام الرسغ القريب والبعيد، مما يجعله عنصرًا أساسيًا في حركة الرسغ ومرونته واستقراره. تخيل يدك بدون هذا العظم الصغير؛ ستفقد قدرًا كبيرًا من القوة والمرونة والدقة في الحركات اليومية.
بسبب موقعه وأهميته، يُعد العظم الزورقي الأكثر عرضة للكسر بين جميع عظام الرسغ. ففي الولايات المتحدة وحدها، يُسجل حوالي 345,000 حالة كسر في العظم الزورقي سنويًا، ويُمثل هذا النوع من الكسور حوالي 1 من كل 100,000 زيارة لغرف الطوارئ، مما يؤكد مدى شيوع هذه الإصابة.
إن الفهم العميق لأهمية هذا العظم ليس فقط أمرًا حيويًا للأطباء، بل للمرضى أيضًا، لتقدير مدى جدية الإصابة وأهمية الالتزام بالخطة العلاجية المقترحة من قِبَل الأستاذ الدكتور محمد هطيف وفريقه الطبي.
نظرة مبسطة على تشريح العظم الزورقي: فهم أساسي لرحلة الشفاء
لفهم لماذا تُعد كسور العظم الزورقي ذات طبيعة خاصة وتتطلب اهتمامًا دقيقًا، من الضروري أن نلقي نظرة مبسطة على تشريحه.
شكل العظم الزورقي وموقعه
يُوصف العظم الزورقي غالبًا بأن له "هندسة ثلاثية الأبعاد معقدة"، ويُشبه "الفول السوداني الملتوي". ينقسم تشريحيًا إلى ثلاثة مناطق رئيسية:
- القطب القريب (Proximal Pole): الجزء الأقرب إلى الساعد.
- الخصر (Waist): الجزء الأوسط، وهو أضيق جزء في العظم وأكثر عرضة للكسر.
- القطب البعيد (Distal Pole): الجزء الأبعد عن الساعد، باتجاه الأصابع.
يتصل العظم الزورقي بالعديد من العظام الأخرى في الرسغ: عظم الكعبرة (الزند)، العظم الهلالي، العظم الكبير، العظم المربعي، والعظم شبه المنحرف. هذا الارتباط المعقد يجعله جزءًا أساسيًا من النظام الميكانيكي للرسغ. ولذلك، فإن سطحه مغطى بالكامل تقريبًا بغضروف مفصلي أملس، مما يسمح بحركة سلسة بين العظام.
تحديات خاصة في العظم الزورقي: لماذا يُعد الشفاء صعبًا؟
تُفسر بعض الخصائص التشريحية للعظم الزورقي سبب صعوبة شفائه وأهمية التدخل العلاجي الصحيح:
-
الإمداد الدموي المحدود: على عكس معظم العظام التي تتلقى إمدادًا دمويًا غنيًا من عدة اتجاهات، يعتمد العظم الزورقي بشكل كبير على إمداد دموي واحد يدخل إليه من القطب البعيد ويتجه نحو القطب القريب. هذا يعني أن جزءًا كبيرًا من العظم، وخاصة القطب القريب، قد يتلقى إمدادًا دمويًا ضعيفًا أو ينقطع إمداده تمامًا في حالة الكسر. يُعرف هذا بـ "الإمداد الدموي الارتجاعي". إذا انقطع هذا الإمداد الدموي، يمكن أن يؤدي ذلك إلى "النخر اللاوعائي" (Avascular Necrosis)، حيث تموت خلايا العظم بسبب نقص الأكسجين والمغذيات، مما يعيق الشفاء ويزيد من خطر عدم الالتئام.
-
غياب السمحاق (Periosteum): السمحاق هو غشاء يغطي معظم العظام ويحتوي على أوعية دموية وخلايا مسؤولة عن نمو العظام وإصلاحها. على الرغم من أن السمحاق موجود على جزء صغير من العظم الزورقي، إلا أن معظم سطحه مغطى بالغضروف، مما يعني غياب هذا الغشاء الحيوي في مناطق واسعة. يؤدي غياب السمحاق إلى:
- شفاء العظم الأولي (Primary Bone Healing): بدلًا من تكوين الكالوس (النسيج العظمي الجديد الذي يلتئم حول الكسر)، يعتمد العظم الزورقي على شفاء مباشر وأولي للعظم. هذا الشفاء ينتج عنه نسيج عظمي ضئيل جدًا في المراحل المبكرة، مما يجعل منطقة الكسر ضعيفة ميكانيكيًا ويُعرضها لخطر إعادة الكسر أو عدم الالتئام.
- بطء الشفاء: السمحاق يلعب دورًا رئيسيًا في تسريع عملية الشفاء. غيابه يعني أن عملية الالتئام ستكون أبطأ وأكثر تعقيدًا.
-
الاختلافات بين الجنسين: تُظهر الدراسات أن أبعاد العظم الزورقي تختلف بين الذكور والإناث؛ فعادة ما يكون العظم الزورقي لدى الذكور أطول وأعرض. هذا الاختلاف قد يؤثر على اختيار حجم مسامير التثبيت المستخدمة في الجراحة، حيث قد تكون المسامير القياسية المتوفرة أكبر من القطب القريب للعظم الزورقي لدى الإناث. هذا التفصيل الدقيق يوضح مدى الخبرة المطلوبة لتحديد العلاج الأمثل لكل حالة.
هذه العوامل التشريحية تجعل كسر العظم الزورقي إصابة فريدة تتطلب تشخيصًا دقيقًا وعلاجًا متخصصًا لضمان أفضل النتائج وتجنب المضاعفات. ولذلك، فإن الاستعانة بخبرة استشاري متخصص مثل الأستاذ الدكتور محمد هطيف هي خطوة حاسمة في رحلة العلاج.
الأسباب والأعراض: كيف تحدث كسور العظم الزورقي وما هي إشاراتها؟
تُعد كسور العظم الزورقي من الإصابات الشائعة، لكن فهم أسبابها وأعراضها يُمكن أن يُساعد في التشخيص المبكر والعلاج الفعال.
الأسباب الشائعة لكسور العظم الزورقي
يحدث كسر العظم الزورقي عادة نتيجة لقوة خارجية مفاجئة ومركزة على الرسغ. الأسباب الأكثر شيوعًا تشمل:
-
السقوط على يد ممدودة (FOOSH - Fall On Outstretched Hand): هذا هو السبب الأكثر شيوعًا. عندما يسقط الشخص ويحاول حماية نفسه بمد يده إلى الأمام لامتصاص الصدمة، تنتقل القوة عبر الكف والرسغ، وتتركز غالبًا على العظم الزورقي، مما يؤدي إلى كسره. هذا النوع من السقوط يمكن أن يحدث في مجموعة واسعة من الأنشطة، مثل:
- الرياضات: كرة القدم، كرة السلة، التزلج، ركوب الدراجات، التزلج على الجليد.
- الأنشطة اليومية: التعثر على الدرج، السقوط على أرضية مبللة، فقدان التوازن.
- حوادث السيارات أو الدراجات النارية حيث يضع الراكب يده لامتصاص الصدمة.
-
المرونة الزائدة للرسغ باتجاه باطن اليد (Forced Palmar Flexion): في بعض الحالات الأقل شيوعًا، قد يحدث الكسر نتيجة ثني الرسغ بقوة مفرطة باتجاه باطن اليد.
-
التحميل المحوري على الرسغ المثني (Axial Loading of the Flexed Wrist): يمكن أن يحدث هذا النوع من الإصابات أثناء لكمة قوية أو أي نشاط يتضمن دفعًا قويًا مع الرسغ المثني. على سبيل المثال، قد يُصيب الرياضيون المشاركون في الفنون القتالية أو الملاكمة بهذه الطريقة.
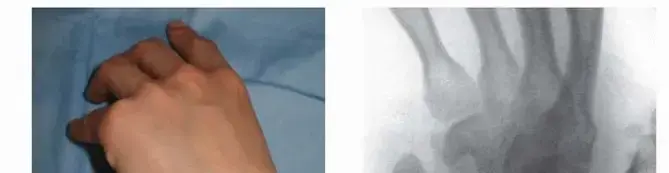
الأعراض: كيف تعرف أنك قد تكون مصابًا بكسر في العظم الزورقي؟
تكمن صعوبة تشخيص كسر العظم الزورقي في أن أعراضه قد تكون خفيفة في البداية، وقد تُشبه أعراض الالتواء البسيط للرسغ. هذا يمكن أن يؤدي إلى تأخر في التشخيص، مما يزيد من خطر المضاعفات. لذلك، من الضروري الانتباه لأي من الأعراض التالية بعد إصابة الرسغ:
-
الألم:
- ألم في جانب الإبهام من الرسغ: هذا هو العرض الأكثر شيوعًا. يكون الألم عادةً في المنطقة الواقعة بين وترين يمتدان إلى الإبهام، تُعرف بـ "علبة السعوط التشريحية" (Anatomical Snuffbox). الشعور بالألم عند الضغط الخفيف على هذه المنطقة هو علامة قوية على كسر العظم الزورقي.
- ألم يزداد مع الحركة: خصوصًا عند محاولة الإمساك بالأشياء، أو تحريك الرسغ لأعلى أو لأسفل، أو عند الدوران.
- ألم خفيف إلى متوسط: قد لا يكون الألم شديدًا جدًا في البداية، مما يخدع المريض ويعتقد أنه مجرد التواء.
-
التورم والكدمات: قد يظهر تورم خفيف في منطقة الرسغ المصابة، وقد يصاحبه كدمات (تغير في لون الجلد)، لكنهما ليسا دائمين وقد لا يكونان واضحين في جميع الحالات.
-
محدودية الحركة وضعف الإمساك:
- قد تجد صعوبة في تحريك رسغك بالكامل.
- قد تشعر بضعف في قوة الإمساك، مما يجعل المهام اليومية صعبة.
- صعوبة في الإمساك بالأشياء الصغيرة أو الدقيقة.
-
ألم عند تحميل الوزن: أي ضغط أو وزن على اليد المصابة، مثل محاولة رفع شيء أو الاتكاء على اليد، يزيد من الألم.
متى يجب عليك زيارة الطبيب؟
نظرًا لأن أعراض كسر العظم الزورقي قد تكون خفية ومضللة، فمن الضروري جدًا زيارة الطبيب فورًا إذا تعرضت لإصابة في الرسغ وشعرت بأي من الأعراض المذكورة أعلاه، حتى لو كان الألم خفيفًا. التأخر في التشخيص والعلاج يمكن أن يؤدي إلى:
- عدم الالتئام (Nonunion): فشل العظم في الالتئام بشكل صحيح.
- النخر اللاوعائي (Avascular Necrosis): موت جزء من العظم بسبب نقص الإمداد الدموي.
- التهاب المفاصل التنكسي (Degenerative Arthritis): تآكل الغضاريف المفصلية على المدى الطويل، مما يسبب ألمًا مزمنًا ومحدودية في الحركة.
لا تتردد في طلب المشورة الطبية المتخصصة من الأستاذ الدكتور محمد هطيف لضمان الحصول على التشخيص الدقيق والعلاج المناسب في الوقت المناسب.
التشخيص: رحلة الكشف عن كسر العظم الزورقي بدقة
يُعد التشخيص الدقيق لكسر العظم الزورقي حجر الزاوية في خطة العلاج الناجحة. نظرًا للطبيعة الخفية للأعراض في بعض الأحيان، يتطلب الأمر نهجًا منهجيًا وشاملًا للوصول إلى التشخيص الصحيح. الأستاذ الدكتور محمد هطيف وفريقه يعتمدون على مجموعة من الفحوصات لضمان الدقة:
-
الفحص السريري:
- يبدأ الطبيب بسؤالك عن كيفية حدوث الإصابة وتاريخك الطبي.
- يقوم بفحص يدك ورسغك بعناية، بحثًا عن أي تورم أو كدمات.
- يُجري اختبارات خاصة، مثل الضغط على "علبة السعوط التشريحية" (المنطقة الغائرة عند قاعدة الإبهام)، وتحريك الرسغ في اتجاهات مختلفة لتقييم مدى الألم ومحدودية الحركة.
-
التصوير بالأشعة السينية (X-rays):
- تُعد الأشعة السينية هي الخطوة الأولى في التصوير. ومع ذلك، غالبًا ما يكون كسر العظم الزورقي صعب الرؤية على الأشعة السينية التقليدية مباشرة بعد الإصابة، خاصة إذا كان الكسر دقيقًا.
- في بعض الحالات، قد لا يظهر الكسر إلا بعد 10-14 يومًا، حيث يبدأ الجسم في امتصاص بعض العظم المكسور، مما يجعل خط الكسر أكثر وضوحًا. لذلك، قد يطلب الطبيب أشعة سينية متكررة بعد فترة.
-
التصوير بالرنين المغناطيسي (MRI):
- يُعد التصوير بالرنين المغناطيسي أكثر حساسية في الكشف عن كسور العظم الزورقي التي لا تظهر في الأشعة السينية، خاصة الكسور الصغيرة أو "الخفية" (occult fractures).
- يُمكنه أيضًا الكشف عن إصابات الأنسجة الرخوة المحيطة والأضرار التي لحقت بالإمداد الدموي للعظم.
-
التصوير المقطعي المحوسب (CT Scan):
- يُستخدم التصوير المقطعي المحوسب لتوفير صور تفصيلية ثلاثية الأبعاد للعظم، وهو مفيد جدًا لتحديد مدى الكسر، والتفتت، ومقدار إزاحة القطع المكسورة، مما يساعد في التخطيط الجراحي.
- يُستخدم أيضًا لتقييم التئام العظم بعد الجراحة.
باستخدام هذه الأدوات التشخيصية مجتمعة، يُمكن للأستاذ الدكتور محمد هطيف تحديد طبيعة الكسر وموقعه بدقة، مما يُمكّنه من وضع خطة علاجية مُخصصة وفعالة.
خيارات العلاج: من الجبيرة إلى الجراحة الدقيقة بالحد الأدنى للتدخل
بعد التشخيص الدقيق، سيوصي الأستاذ الدكتور محمد هطيف بالخطة العلاجية الأنسب لحالتك، والتي تعتمد على عدة عوامل، بما في ذلك نوع الكسر، موقعه، مدى إزاحة القطع المكسورة، وتاريخ الإصابة.
1. العلاج غير الجراحي (التحفظي):
يُستخدم العلاج غير الجراحي للحالات المستقرة من كسور العظم الزورقي، أي عندما تكون قطع العظم المكسورة غير مُزاحة بشكل كبير.
-
التثبيت بالجبيرة (Casting/Splinting):
- النوع: عادةً ما تُستخدم جبيرة طويلة تُغطي الإبهام والرسغ وجزءًا من الساعد، وأحيانًا تُمد لتشمل الكوع (Long Arm Thumb Spica Cast). الهدف هو تثبيت العظم ومنع حركته تمامًا للسماح له بالالتئام.
- المدة: تتراوح مدة الجبيرة عادةً من 6 أسابيع إلى 6 أشهر، وفي بعض الحالات قد تستغرق وقتًا أطول. يُمكن أن يكون هذا مطولًا نظرًا لتحديات الإمداد الدموي للعظم الزورقي وعدم وجود السمحاق الذي يُسرع الشفاء.
- المراقبة: يتم إجراء أشعة سينية دورية لتقييم مدى التئام الكسر.
- المزايا: تجنب مخاطر الجراحة، تكلفة أقل.
- العيوب: فترة تثبيت طويلة، قد تُعيق الأنشطة اليومية، خطر عدم الالتئام إذا لم يُشخص الكسر بشكل صحيح أو إذا كانت حالة الكسر تتطلب جراحة.
2. العلاج الجراحي: التثبيت عن طريق الجلد (Percutaneous Fixation)
يُعتبر التثبيت عن طريق الجلد خيارًا علاجيًا مفضلًا للعديد من كسور العظم الزورقي، خاصةً عندما تكون القطع المكسورة مُزاحة، أو عندما لا تُظهر الجبيرة نتائج جيدة، أو إذا كان الكسر في منطقة ذات إمداد دموي ضعيف. يُفضل الأستاذ الدكتور محمد هطيف هذا النهج بصفته جراحًا رائدًا، لتقديم أفضل النتائج للمرضى.
-
مفهوم الجراحة بالحد الأدنى للتدخل:
- "عن طريق الجلد" (Percutaneous) تعني أن الجراحة تتم من خلال شقوق صغيرة جدًا في الجلد، دون الحاجة إلى فتح جراحي كبير. هذا يُقلل من الصدمة على الأنسجة المحيطة ويُسرع عملية التعافي.
- تُجرى هذه العملية باستخدام جهاز خاص يُسمى "منظار المفصل" (arthroscope) أو تحت توجيه الأشعة السينية المباشر (fluoroscopy) لضمان الدقة المتناهية.
-
إجراء الجراحة (بتبسيط):
- التخدير: تُجرى الجراحة تحت التخدير الموضعي أو الكلي، حسب تفضيل الجراح وحالة المريض.
- التوجيه: يستخدم الجراح جهاز الأشعة السينية (C-arm fluoroscopy) لمراقبة العظم في الوقت الحقيقي وتوجيه الأدوات بدقة.
- إعادة تقويم الكسر: يقوم الجراح بإعادة القطع المكسورة إلى وضعها الصحيح إذا كانت مُزاحة.
- إدخال المسامير: يتم إدخال دليل سلكي رفيع (guide wire) عبر شق صغير جدًا إلى العظم الزورقي، ثم يتم إدخال مسمار خاص (scaphoid screw)، غالبًا ما يكون من النوع الخالي من الرأس (headless compression screw)، على طول هذا الدليل. يُصمم هذا المسمار لضغط قطع الكسر معًا، مما يُوفر استقرارًا فوريًا ويُحفز الالتئام.
- الإغلاق: تُغلق الشقوق الصغيرة بالغرز أو الشرائط اللاصقة.
-
مزايا التثبيت عن طريق الجلد:
- أقل تدخلاً: شقوق صغيرة، مما يعني ندوبًا أقل وألمًا أقل بعد الجراحة.
- تعافي أسرع: غالبًا ما يُمكن البدء بالعلاج الطبيعي والحركة المبكرة للرسغ مقارنةً بالجبيرة الطويلة.
- استقرار أفضل: المسمار يُوفر تثبيتًا قويًا للكسر، مما يزيد من فرص الالتئام.
- انخفاض مخاطر المضاعفات: يُقلل من خطر عدم الالتئام والنخر اللاوعائي، خاصةً في الحالات المعقدة.
- عودة أسرع للأنشطة: يُمكن للمرضى العودة إلى أنشطتهم اليومية والعمل بشكل أسرع.
3. خيارات جراحية أخرى (في حالات نادرة ومعقدة):
في بعض الحالات المعقدة جدًا، مثل الكسور المتفتتة أو كسور عدم الالتئام المزمنة، قد تكون هناك حاجة إلى إجراءات جراحية إضافية مثل:
- التثبيت الداخلي المفتوح (Open Reduction Internal Fixation - ORIF): يتضمن شقًا أكبر للوصول المباشر إلى العظم وإعادة تقويمه وتثبيته بمسامير أو صفائح.
- تطعيم العظم (Bone Grafting): إذا كان هناك نقص في العظم أو إذا كان الكسر لم يلتئم بشكل صحيح، فقد يتم استخدام عظم من جزء آخر من الجسم (عادةً من الرسغ نفسه أو عظم الحوض) للمساعدة في عملية الالتئام.
مقارنة بين خيارات العلاج الرئيسية:
| الميزة/العيب | العلاج غير الجراحي (الجبيرة) | التثبيت عن طريق الجلد (الجراحة بالحد الأدنى للتدخل) |
|---|---|---|
| **نوع الكسر المناسب** | كسور مستقرة، غير مُزاحة، خاصة في القطب البعيد. | كسور مُزاحة، كسور خصر العظم الزورقي، فشل الجبيرة، الرغبة في تعافٍ أسرع. |
| **مدة التثبيت/التعافي الأولي** | طويلة جدًا (6 أسابيع - 6 أشهر). | أقصر (قد يُسمح بالحركة المبكرة بعد الجراحة مع التزام بالخطة العلاجية). |
| **الألم بعد الإجراء** | عادةً ما يكون خفيفًا ويُسيطر عليه بمسكنات الألم. | ألم معتدل يُسيطر عليه بمسكنات الألم، يُقلل بفضل طبيعة الجراحة طفيفة التوغل. |
| **مخاطر المضاعفات** | خطر أعلى لعدم الالتئام والنخر اللاوعائي إذا كان الكسر غير مناسب للجبيرة أو تأخر التشخيص. | مخاطر جراحية عامة (عدوى، نزيف)، ولكنها أقل مقارنة بالجراحة المفتوحة؛ خطر ضئيل لإصابة الأعصاب/الأوعية الدموية. |
| **الندوب** | لا توجد ندوب. | ندوب صغيرة جدًا (عادةً أقل من سنتيمتر واحد). |
| **العودة إلى الأنشطة** | أبطأ بشكل عام، تتطلب إزالة الجبيرة ثم العلاج الطبيعي. | أسرع غالبًا، مع برنامج علاج طبيعي مُكثف. |
يعمل الأستاذ الدكتور محمد هطيف على تقييم كل حالة بعناية فائقة، مع الأخذ في الاعتبار عوامل مثل عمر المريض، مستوى نشاطه، ونمط حياته، لتوصية بالخيار العلاجي الذي يُقدم أفضل فرصة للشفاء الكامل والعودة إلى الحياة الطبيعية.
التعافي وإعادة التأهيل والعلاج الطبيعي: طريقك نحو استعادة كامل وظيفة اليد
لا يقل برنامج إعادة التأهيل والعلاج الطبيعي أهمية عن الجراحة نفسها في رحلة الشفاء من كسر العظم الزورقي. الهدف ليس فقط التئام العظم، بل استعادة كامل نطاق حركة الرسغ، قوته، ومرونته، والقدرة على أداء الأنشطة اليومية والمهنية والرياضية دون ألم أو قيود. يحرص الأستاذ الدكتور محمد هطيف على وضع خطة تعافٍ شاملة ومتابعتها عن كثب مع أخصائيي العلاج الطبيعي.
تختلف مدة وطبيعة برنامج إعادة التأهيل بناءً على نوع العلاج (جراحي أو غير جراحي)، وموقع الكسر، ومدى تعقيده، واستجابة جسم المريض.
1. المرحلة المبكرة: الحماية والتحكم في الألم والتورم (عادة 0-6 أسابيع)
- بعد الجبيرة (غير جراحي): يظل الرسغ في الجبيرة طوال هذه الفترة. التركيز ينصب على الحفاظ على حركة الأصابع والمرفق والكتف لمنع التيبس، والتحكم في الألم.
-
بعد الجراحة (جراحة التثبيت عن طريق الجلد):
- التثبيت الأولي: قد يُوضع رسغك في جبيرة صغيرة أو جبيرة قابلة للإزالة أو دعامة بعد الجراحة لبضعة أسابيع لتوفير الحماية.
- التحكم في الألم والتورم: استخدام الأدوية الموصوفة للتحكم في الألم، ورفع اليد فوق مستوى القلب لتقليل التورم، وتطبيق الكمادات الباردة (مع الحرص على عدم تبلل الجرح إذا لم يكن مغلقًا بالكامل).
- حركة الأصابع: يُشجع على تحريك الأصابع بلطف وبشكل متكرر للمحافظة على مرونتها ومنع التيبس.
- العناية بالجرح: الحفاظ على نظافة وجفاف موقع الجراحة وتغيير الضمادات وفقًا لتعليمات الطبيب.
2. المرحلة المتوسطة: استعادة نطاق الحركة (عادة 6-12 أسبوعًا)
بمجرد إزالة الجبيرة (إذا كنت قد خضعت لعلاج غير جراحي) أو عندما يسمح الطبيب بذلك بعد الجراحة، يبدأ العلاج الطبيعي المكثف:
-
تمارين نطاق الحركة اللطيفة:
- ثني وبسط الرسغ: تحريك الرسغ ببطء ولطف لأعلى ولأسفل.
- الدوران (Pronation/Supination): تدوير
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك