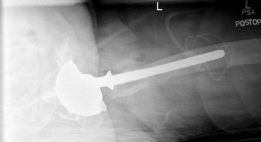
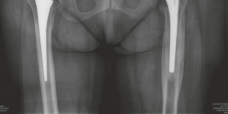
تطعيم عظم الحُق لترميم مفصل الورك الصناعي وعلاج فقدان العظم الشديد
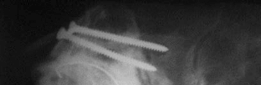
الخلاصة الطبية
تطعيم عظم الحُق هو إجراء جراحي حيوي لترميم مفصل الورك الصناعي، يعالج فقدان العظم الشديد في تجويف الحُق باستخدام طعوم عظمية مجهرية. تهدف التقنية إلى استعادة بنية العظم، مركز دوران الورك، وثبات المفصل الصناعي على المدى الطويل.
تُعد جراحة ترميم مفصل الورك الصناعي باستخدام تطعيم عظم الحُق إجراءً طبيًا دقيقًا ومعقدًا، يهدف إلى استعادة الوظيفة والثبات لمفصل الورك بعد فشل عملية استبدال سابقة، أو في حالات فقدان العظم الشديد في تجويف الحُق (Acetabulum). في اليمن، يقف الأستاذ الدكتور محمد هطيف، الأستاذ في جامعة صنعاء بخبرة تتجاوز 20 عامًا، كقائد ورائد في هذا المجال، مطبقًا أحدث التقنيات الجراحية مثل الجراحة المجهرية (Microsurgery) وتنظير المفاصل بتقنية 4K (Arthroscopy 4K) وجراحات استبدال المفاصل (Arthroplasty)، مع التزامه الصارم بالنزاهة الطبية لتقديم أفضل النتائج لمرضاه.

مقدمة شاملة حول ترميم مفصل الورك وتطعيم عظم الحُق
مفصل الورك هو أحد أكبر المفاصل وأكثرها تحملًا للوزن في جسم الإنسان، ويسمح بنطاق واسع من الحركة الضرورية للمشي والجلوس والعديد من الأنشطة اليومية. عندما يتلف هذا المفصل بشكل لا رجعة فيه، غالبًا ما يكون الحل الأمثل هو جراحة استبدال مفصل الورك الكلي (Total Hip Arthroplasty - THA). ومع التقدم في تقنيات الجراحة والمواد المستخدمة، أصبحت هذه العمليات ذات معدلات نجاح عالية وتوفر تحسنًا كبيرًا في جودة حياة المرضى.
ولكن، مع ازدياد متوسط العمر المتوقع للمرضى، وتوسع دواعي استخدام جراحة استبدال مفصل الورك الأولية، وتحسن بقاء الغرسات الصناعية على المدى الطويل، شهدنا ارتفاعًا متناسبًا في معدل الحاجة إلى جراحات المراجعة والترميم (Revision THA). هذه الجراحات أكثر تعقيدًا بكثير من الجراحة الأولية، خاصة عندما يكون هناك فقدان كبير للعظم حول المفصل، وهو ما يُعرف بـ "نقص مخزون العظم".
في سياق جراحات المراجعة، يُعد فقدان العظم في تجويف الحُق تحديًا كبيرًا. تجويف الحُق هو الجزء الذي يستقبل رأس عظم الفخذ ويشكل مفصل الورك. إذا تآكل العظم في هذه المنطقة، لا يمكن للكأس الصناعي الجديد أن يثبت بشكل فعال، مما يؤدي إلى عدم استقرار المفصل أو فشله المبكر. هنا تبرز الحاجة الماسة إلى تقنيات ترميم العظم، وأبرزها "تطعيم عظم الحُق".
تُعد تقنية تطعيم عظم الحُق بالضغط (Acetabular Impaction Grafting - AIG) باستخدام طعوم عظمية مجزأة (morselized allograft bone) إحدى التقنيات البيولوجية الترميمية الراسخة التي تهدف إلى استعادة مخزون العظم الناقص في الحُق. هذه التقنية، التي طورها "لينغ" و"جي" في ثمانينيات القرن الماضي، تعتمد على مبادئ التوصيل العظمي (osteoconduction) والتكامل العظمي (osteointegration). يتم فيها ضغط العظم الإسفنجي المجزأ بقوة داخل العيب العظمي لإنشاء قاعدة ثابتة ونشطة بيولوجيًا لتثبيت الكأس الصناعي اللاحق، سواء كان مثبتًا بالأسمنت أو بدون أسمنت.
تتطلب هذه الجراحات خبرة جراحية فائقة وفهمًا عميقًا لبيولوجيا العظم والميكانيكا الحيوية للمفصل. في اليمن، يُعتبر الأستاذ الدكتور محمد هطيف مرجعًا أساسيًا في هذه الجراحات المعقدة، بفضل سنوات خبرته الطويلة، ودراساته المستمرة لأحدث التطورات العالمية، وتطبيقه لأحدث التقنيات التي تضمن للمرضى أفضل فرص الشفاء والعودة إلى حياة طبيعية نشطة.


تشريح مفصل الورك وأهمية تجويف الحُق
لفهم أهمية تطعيم عظم الحُق، يجب أولاً استعراض التشريح الأساسي لمفصل الورك. يتكون مفصل الورك من التقاء رأس عظم الفخذ (Femoral Head)، وهو جزء كروي الشكل، مع تجويف في عظم الحوض يُعرف بالحُق (Acetabulum)، وهو تجويف عميق يشبه الكأس. يُغطى كلا السطحين بغضروف مفصلي أملس يسمح بحركة انزلاقية سلسة.
الحُق ليس مجرد تجويف بسيط؛ بل هو هيكل عظمي معقد يتكون من اتحاد ثلاثة عظام حوضية رئيسية: الحرقفة (Ilium)، والعانة (Pubis)، والإسك (Ischium). تُشكل هذه العظام معًا حلقة قوية ومرنة تُعرف بالحوض، وتوفر نقاط ارتكاز قوية للعضلات والأربطة التي تدعم مفصل الورك وتسمح بحركته.
يُعد مركز دوران الورك (Hip Rotation Center) داخل الحُق أمرًا بالغ الأهمية لوظيفة المفصل الطبيعية وتوزيع الأحمال. أي تغيير في هذا المركز بسبب فقدان العظم يمكن أن يؤدي إلى اختلالات ميكانيكية حيوية، وزيادة الإجهاد على المكونات الصناعية، وبالتالي فشل المفصل.
تلعب سلامة العظم المحيط بالحُق، بما في ذلك أعمدة الحوض الأمامية والخلفية (Anterior and Posterior Columns)، دورًا حيويًا في توفير الدعم الهيكلي للكأس الصناعي. عندما يحدث فقدان للعظم في هذه المناطق، يصبح من المستحيل تثبيت الكأس بشكل آمن دون إعادة بناء العظم المفقود.
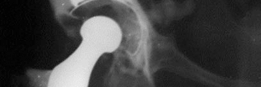
الأسباب العميقة لفقدان العظم الشديد في الحُق
فقدان العظم في تجويف الحُق هو المشكلة الرئيسية التي يتصدى لها تطعيم العظم. يمكن أن ينجم هذا الفقدان عن مجموعة واسعة من الأسباب، وكل منها يتطلب فهمًا دقيقًا لتخطيط العلاج.
1. التفكك غير الإنتاني (Aseptic Loosening)
هو السبب الأكثر شيوعًا لفشل مفصل الورك الصناعي. يحدث هذا عندما يفقد المكون الصناعي (الكأس الحقي أو الجذع الفخذي) ارتباطه بالعظم المحيط به دون وجود عدوى بكتيرية. يمكن أن يكون نتيجة ل:
* التآكل الميكانيكي: مع مرور الوقت والاستخدام، يمكن أن يؤدي الإجهاد المتكرر إلى تآكل الواجهة بين الغرسة والعظم.
* التكامل العظمي غير الكافي: في بعض الحالات، قد لا يحدث اندماج كامل بين الغرسة والعظم بعد الجراحة الأولية.
2. انحلال العظم حول المفصل (Periprosthetic Osteolysis)
هذه حالة تتميز بتآكل العظم المحيط بالغرسة الصناعية استجابةً لجزيئات التآكل الدقيقة التي تنطلق من المفصل الصناعي.
* تآكل البولي إيثيلين (Polyethylene Wear): يُعد هذا السبب الأكثر شيوعًا. تنطلق جزيئات البولي إيثيلين الدقيقة نتيجة الاحتكاك بين رأس الفخذ الصناعي والبطانة البولي إيثيلينية للحُق. تستجيب الخلايا المناعية لهذه الجزيئات كأجسام غريبة، مما يؤدي إلى استجابة التهابية تُحفز خلايا تآكل العظم (Osteoclasts) على امتصاص العظم المحيط بالغرسة.
* معادن على معادن (Metal-on-Metal): في بعض أنواع المفاصل، يمكن أن يؤدي تآكل سطح المعدن على المعدن إلى إطلاق أيونات معدنية وجزيئات صغيرة تُسبب أيضًا استجابة التهابية وانحلالًا عظميًا.
* سيراميك على سيراميك (Ceramic-on-Ceramic): على الرغم من ندرتها، إلا أن تآكل السيراميك يمكن أن يحدث أيضًا.
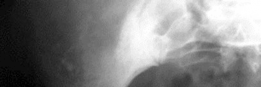
3. العدوى حول المفصل الصناعي (Periprosthetic Joint Infection - PJI)
تُعد العدوى من أخطر المضاعفات، حيث يمكن للبكتيريا أن تُسبب تدميرًا واسعًا للعظم والأنسجة الرخوة حول المفصل الصناعي، مما يؤدي إلى فشل التثبيت وفقدان كبير للعظم. تتطلب العدوى غالبًا إزالة المفصل الصناعي، وتنظيف المنطقة، وعلاجًا مكثفًا بالمضادات الحيوية، قبل إعادة زراعة مفصل جديد.
4. الإصابات الرضية (Trauma)
يمكن أن تؤدي الكسور حول المفصل الصناعي (Periprosthetic Fractures) إلى فقدان العظم، خاصة إذا كانت الكسور متعددة الشظايا أو لم تُعالج بشكل صحيح. يمكن أن تؤثر الصدمات الشديدة أيضًا على سلامة العظم المحيط.
5. استئصال الأورام (Tumor Resection)
في حالات معينة، قد يكون فقدان العظم ناتجًا عن استئصال أورام عظمية (حميدة أو خبيثة) في منطقة الحُق، مما يترك عيوبًا عظمية كبيرة تتطلب إعادة بناء معقدة.
6. عيوب النمو الخلقية أو المكتسبة
مثل خلل التنسج الحُقي (Acetabular Dysplasia) الذي لم يُعالج بشكل كافٍ في الجراحة الأولية، أو حالات مثل مرض باجيت (Paget's Disease) الذي يؤثر على بنية العظم.
7. عوامل أخرى
مثل هشاشة العظام الشديدة، أو استخدام الستيرويدات لفترات طويلة، أو الفشل المبكر للمكونات بسبب مشاكل في التصميم أو التثبيت الأولي.
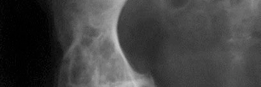
الأعراض والعلامات التي تستدعي ترميم مفصل الورك
تتطور أعراض فشل مفصل الورك الصناعي وفقدان العظم تدريجيًا في معظم الحالات، ولكنها قد تظهر بشكل مفاجئ في حالات معينة مثل العدوى الحادة أو الكسور.
1. الألم (Pain)
- الألم المزمن: هو العرض الأكثر شيوعًا. قد يكون ألمًا عميقًا في الفخذ أو الأربية، يزداد مع النشاط البدني ويتحسن مع الراحة.
- الألم الميكانيكي: غالبًا ما يرتبط بالحركة أو تحمل الوزن، ويشير إلى عدم استقرار المكونات.
- الألم الليلي أو ألم الراحة: قد يشير إلى التهاب أو عدوى.
2. عدم استقرار المفصل (Instability)
- الشعور بالخلع أو "الخروج من مكانه": يمكن أن يشعر المريض بأن المفصل غير مستقر أو أنه على وشك الخلع.
- الخلع المتكرر: في الحالات الشديدة، قد يحدث خلع للمفصل الصناعي بشكل متكرر، مما يستدعي تدخلًا جراحيًا عاجلاً.
3. العرج (Limp)
- يُعد العرج علامة شائعة على ضعف العضلات المحيطة بالورك أو الألم أو اختلاف طول الساقين.
4. انخفاض نطاق الحركة (Decreased Range of Motion)
- صعوبة في ثني الورك، أو تدويره، أو مده بالكامل.
5. اختلاف طول الساقين (Leg Length Discrepancy)
- يمكن أن يؤدي فقدان العظم في الحُق إلى ارتفاع الكأس الصناعي، مما يؤدي إلى تقصير الساق المصابة.
6. التورم والحرارة والاحمرار (Swelling, Warmth, Redness)
- هذه الأعراض، خاصة إذا كانت مصحوبة بالحمى، تشير بقوة إلى وجود عدوى.
7. أصوات غير طبيعية (Abnormal Sounds)
- قد يسمع المريض صوت "طقطقة" أو "صرير" أو "احتكاك" من المفصل، مما يشير إلى تآكل المكونات أو عدم استقرارها.
8. ضعف وظيفي (Functional Impairment)
- صعوبة في أداء الأنشطة اليومية مثل المشي، صعود الدرج، أو الوقوف لفترات طويلة.
يعتمد التشخيص الدقيق على الفحص السريري الشامل، والتاريخ المرضي، ومجموعة من الفحوصات التصويرية والمخبرية. يُولي الأستاذ الدكتور محمد هطيف اهتمامًا خاصًا للتقييم الأولي لكل مريض، مستخدمًا خبرته الواسعة لتحديد السبب الجذري للمشكلة ووضع خطة علاجية مخصصة.
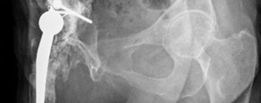
التشخيص الدقيق لفقدان العظم الحُقي
يتطلب التشخيص الدقيق لفقدان العظم في الحُق اتباع نهج منهجي يشمل الفحص السريري والتصوير المتقدم والفحوصات المخبرية.
1. الفحص السريري والتاريخ المرضي
- يُجري الأستاذ الدكتور محمد هطيف فحصًا دقيقًا للورك لتقييم نطاق الحركة، وقوة العضلات، والاستقرار، ووجود ألم عند تحريك المفصل.
- يُسأل المريض عن تاريخه الطبي، والجراحات السابقة، ونوع المفصل الصناعي المزروع، وتاريخ ظهور الأعراض، وطبيعة الألم.
2. الفحوصات التصويرية
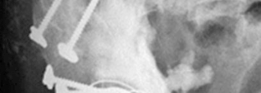
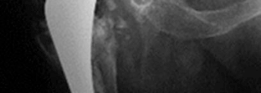
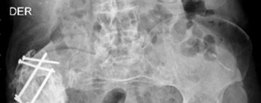
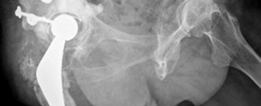
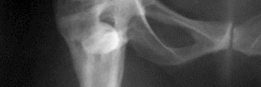
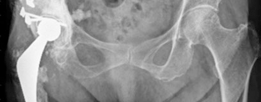
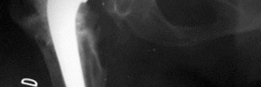
- الأشعة السينية (X-rays): تُعد الأشعة السينية التقليدية (AP Pelvis, Lateral Hip) هي الخطوة الأولى والأكثر أهمية. تُظهر هذه الأشعة علامات التفكك (مثل مناطق التنوير حول الغرسة)، وفقدان العظم، وتغير موضع الغرسة، وكسور حول المفصل.

- الأشعة المقطعية (CT Scan): توفر صورًا ثلاثية الأبعاد مفصلة للعظم، مما يسمح بتقييم دقيق لحجم وشكل عيوب العظم في الحُق. هذه المعلومات حيوية لتخطيط الجراحة.
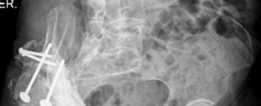
- التصوير بالرنين المغناطيسي (MRI): يُستخدم لتقييم الأنسجة الرخوة، والبحث عن السوائل أو الكيسات، واستبعاد الأورام، وفي بعض الحالات للكشف عن العدوى.
- مسح العظام (Bone Scan): يمكن أن يُساعد في تحديد مناطق النشاط الأيضي المتزايد في العظم، مما قد يشير إلى تفكك، عدوى، أو كسور.
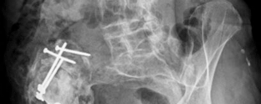
- تصنيف عيوب الحُق (Acetabular Defect Classification): يُعد نظام تصنيف Paprosky الأكثر استخدامًا لتقييم مدى فقدان العظم في الحُق. يقسم هذا النظام العيوب إلى أنواع I, IIA, IIB, IIC, III A, IIIB بناءً على سلامة أعمدة الحوض، ومركز دوران الورك، ووجود عيوب في القبة. هذا التصنيف يوجه الجراح في اختيار أفضل تقنية لإعادة البناء.
- Paprosky Type I: عيب بسيط في القبة، مع أعمدة سليمة.
- Paprosky Type II:
- IIA: عيب في القبة مع أعمدة سليمة وتلف خفيف.
- IIB: عيب في القبة مع بعض التلف في أعمدة الحوض.
- IIC: عيب في القبة مع تلف كبير في أعمدة الحوض.
- Paprosky Type III:
- IIIA: فقدان كبير للعظم في القبة العلوية الخارجية، مع أعمدة سليمة نسبيًا.
- IIIB: فقدان واسع للعظم يشمل القبة والأعمدة، مع هجرة الكأس إلى الأعلى والداخل (Protrusio Acetabuli).
3. الفحوصات المخبرية
- تحاليل الدم: مثل سرعة ترسب كريات الدم الحمراء (ESR) والبروتين المتفاعل C (CRP) للبحث عن علامات الالتهاب أو العدوى.
- سحب سائل المفصل (Aspiration): في حال الاشتباه في العدوى، يتم سحب سائل من المفصل وإرساله للزراعة وتحليل الخلايا للبحث عن البكتيريا وخلايا الدم البيضاء.
- خزعة العظم (Bone Biopsy): في بعض الحالات المعقدة، قد تكون الخزعة ضرورية لتأكيد وجود عدوى أو استبعاد أورام.
يُعد التخطيط المسبق الدقيق باستخدام هذه الأدوات التشخيصية أمرًا بالغ الأهمية لنجاح جراحة المراجعة، ويُعرف الأستاذ الدكتور محمد هطيف بخبرته في تفسير هذه النتائج ووضع استراتيجيات جراحية مُحكمة.
خيارات العلاج: من التحفظي إلى الجراحي المتقدم
عندما يتعلق الأمر بفقدان العظم الشديد في تجويف الحُق، تكون الخيارات التحفظية محدودة للغاية وغير كافية لمعالجة المشكلة الأساسية. ومع ذلك، من المهم فهم الدور الذي يمكن أن تلعبه هذه الخيارات في المراحل الأولية أو كجزء من رعاية ما بعد الجراحة.
1. العلاج التحفظي (Conservative Treatment)
- مسكنات الألم ومضادات الالتهاب: قد تُستخدم لتخفيف الألم، ولكنها لا تعالج السبب الجذري لفقدان العظم أو عدم استقرار المفصل.
- العلاج الطبيعي: قد يُساعد في تقوية العضلات المحيطة بالورك وتحسين نطاق الحركة، ولكنه لا يمكن أن يعوض العظم المفقود.
- المساعدات على المشي: مثل العكازات أو المشايات، لتقليل الحمل على المفصل المتضرر وتخفيف الألم.
- تعديل نمط الحياة: تجنب الأنشطة التي تزيد من الإجهاد على المفصل.
لماذا العلاج التحفظي غير كافٍ لفقدان العظم الشديد؟
ببساطة، لأن فقدان العظم الشديد هو مشكلة هيكلية وميكانيكية. لا يمكن للعلاج التحفظي إعادة بناء العظم المفقود أو تثبيت المكونات الصناعية المتفككة. في هذه الحالات، يكون التدخل الجراحي ضروريًا وحتميًا لاستعادة وظيفة المفصل ومنع المزيد من التدهور.
2. العلاج الجراحي (Surgical Treatment)
يُعد العلاج الجراحي هو الحل الوحيد الفعال لفقدان العظم الشديد في الحُق. هناك العديد من التقنيات الجراحية المتاحة، ويعتمد اختيار التقنية على حجم ونوع عيب العظم، وعمر المريض، وحالته الصحية العامة.
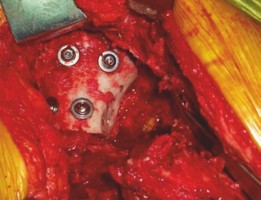
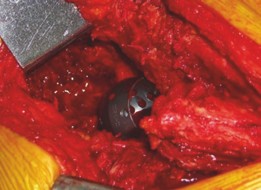
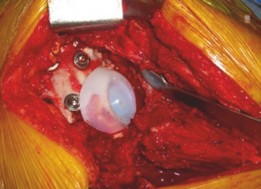
أ. تطعيم عظم الحُق بالضغط (Acetabular Impaction Grafting - AIG)
- المبدأ: تُعد هذه التقنية، التي طورها Ling و Gie، حجر الزاوية في علاج فقدان العظم الحُقي. تعتمد على استخدام طعوم عظمية مجزأة (عادةً طعم خيفي من بنك العظام) يتم ضغطها بقوة داخل العيب العظمي لإنشاء قاعدة عظمية صلبة وفعالة بيولوجيًا.
- الأهداف:
- استعادة مخزون العظم المفقود.
- إعادة إنشاء مركز دوران الورك التشريحي.
- توفير دعم هيكلي ثابت للكأس الصناعي الجديد.
- تعزيز التكامل العظمي على المدى الطويل.
- الطعوم العظمية المستخدمة:
- الطعوم الخيفية المجزأة (Morselized Allograft): الأكثر شيوعًا. تُعالج هذه الطعوم لتقليل خطر انتقال الأمراض وتحسين التوصيل العظمي.
- الطعوم الذاتية (Autograft): تُؤخذ من جسم المريض نفسه (مثل عظم الحرقفة)، وتُعد مثالية لخصائصها البيولوجية (تحتوي على خلايا عظمية حية)، ولكنها محدودة الكمية وقد تُسبب ألمًا إضافيًا في موقع الأخذ.
- الطعوم الهيكلية (Structural Allograft): تُستخدم لملء عيوب عظمية كبيرة جدًا أو لدعم مناطق تحمل الوزن. قد تكون على شكل كتل عظمية كبيرة.
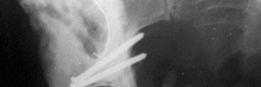
ب. تقنيات إعادة البناء الأخرى
- الكؤوس المعززة (Reinforced Cages/Rings): تُستخدم لتوفير دعم ميكانيكي فوري في حالات فقدان العظم الشديد، خاصةً عندما تكون الأعمدة الحوضية متضررة. تُثبت هذه الكؤوس بالبراغي في العظم السليم المتبقي.
- المكونات المعدنية المسامية (Porous Metal Components / Trabecular Metal): تُصنع هذه الكؤوس من مواد ذات مسامية عالية تُحاكي بنية العظم الإسفنجي، مما يسمح بنمو العظم داخلها وتثبيت بيولوجي ممتاز.
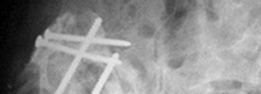
- الطعوم العظمية الهيكلية (Structural Bone Grafts): تُستخدم لملء عيوب كبيرة جدًا، مثل عيوب جدار الحُق أو عيوب الأعمدة.
- المكونات المخصصة للمريض (Custom Triflang Components): في حالات فقدان العظم المعقدة للغاية، يمكن تصنيع مكونات حُقية مخصصة بناءً على التصوير ثلاثي الأبعاد للحوض، لتناسب تمامًا العيب العظمي للمريض.
- الكؤوس المزدوجة الحركة (Dual Mobility Cups): تُستخدم لتقليل خطر خلع المفصل، خاصة في المرضى الذين يعانون من ضعف في العضلات أو عدم استقرار سابق.
يُعد اختيار التقنية المناسبة قرارًا يتخذه الجراح بناءً على تقييم شامل لحالة المريض. الأستاذ الدكتور محمد هطيف، بصفته جراحًا رائدًا في جراحة العظام، يُتقن جميع هذه التقنيات ويُطبق الأنسب لكل حالة، مع التركيز على استخدام أحدث ما توصلت إليه التكنولوجيا لضمان أفضل النتائج.
مقارنة بين أنواع الطعوم العظمية المستخدمة في تطعيم الحُق
| الخاصية / نوع الطعم | الطعم الذاتي (Autograft) | الطعم الخيفي المجزأ (Morselized Allograft) | الطعم الخيفي الهيكلي (Structural Allograft) |
|---|---|---|---|
| المصدر | من جسم المريض نفسه | من متبرع (بنك العظام) | من متبرع (بنك العظام) |
| الخصائص البيولوجية | ممتاز (حي، يحتوي على خلايا) | جيد (توصيل عظمي، لا يحتوي على خلايا حية) | ضعيف (توصيل عظمي، لا يحتوي على خلايا حية) |
| التوافر | محدود الكمية | متوفر بكميات كبيرة | متوفر بأشكال وأحجام متنوعة |
| مخاطر الرفض/العدوى | لا يوجد رفض، خطر عدوى موقع الجراحة | خطر رفض منخفض، خطر عدوى منخفض جدًا | خطر رفض منخفض، خطر عدوى منخفض جدًا |
| موقع أخذ الطعم | يتطلب جراحة إضافية (ألم) | لا يتطلب (لا ألم إضافي) | لا يتطلب (لا ألم إضافي) |
| الاستخدام الرئيسي | عيوب صغيرة إلى متوسطة | عيوب متوسطة إلى كبيرة (Paprosky II, IIIA) | عيوب كبيرة جدًا، دعم هيكلي (Paprosky IIIB) |
| التكامل العظمي | سريع وممتاز | جيد، يتطلب وقتًا أطول | بطيء، وقد لا يندمج بالكامل |
| القوة الميكانيكية | جيدة (بعد الاندماج) | جيدة (بعد الاندماج بالضغط) | ممتازة (يوفر دعمًا فوريًا) |
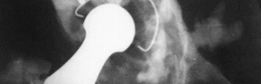

خطوات الإجراء الجراحي: تطعيم عظم الحُق بالضغط (AIG)
تُعد جراحة تطعيم عظم الحُق بالضغط عملية معقدة تتطلب تخطيطًا دقيقًا وتنفيذًا ماهرًا. يتبع الأستاذ الدكتور محمد هطيف بروتوكولات صارمة لضمان أعلى مستويات الأمان والفعالية.
1. التخطيط قبل الجراحة (Pre-operative Planning)
- التقييم الشامل: يشمل مراجعة مفصلة للتاريخ الطبي، والفحص السريري، وجميع الفحوصات التصويرية (الأشعة السينية، الأشعة المقطعية ثلاثية الأبعاد) لتحديد حجم وشكل عيب العظم وتصنيفه (مثل Paprosky).
- تخطيط التصوير (Templating): يستخدم الجراح قوالب خاصة لتحديد حجم الكأس الصناعي الجديد، وموضع مركز الدوران، وتحديد كمية ونوع الطعم العظمي المطلوب.
- تحضير المريض: يشمل تحسين الحالة الصحية العامة للمريض، وإدارة أي حالات مزمنة، والتأكد من عدم وجود عدوى نشطة. قد يُطلب من المريض التوقف عن بعض الأدوية قبل الجراحة.
- تحضير الطعم العظمي: يتم طلب الطعم الخيفي المجزأ من بنك العظام قبل الجراحة.
2. التخدير والوصول الجراحي (Anesthesia and Surgical Approach)
- التخدير: يُجرى التخدير العام عادةً، مع إمكانية استخدام التخدير الموضعي أو فوق الجافية.
- الوصول الجراحي: يختار الجراح أفضل وصول جراحي (مثل الوصول الخلفي أو الأمامي الجانبي) بناءً على تفضيلاته وخبرته، وحجم عيب العظم، ووجود تشوهات أخرى. يُحرص الأستاذ الدكتور محمد هطيف على اختيار الوصول الذي يوفر رؤية ممتازة مع أقل تداخل ممكن بالأنسجة.
3. إزالة المكونات الفاشلة وتنظيف المنطقة (Removal of Failed Components and Debridement)
- يتم إزالة الكأس الحقي والجذع الفخذي الفاشلين بعناية فائقة لتجنب المزيد من فقدان العظم.
- يتم تنظيف التجويف الحُقي من أي نسيج
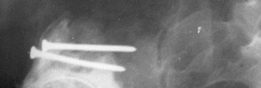
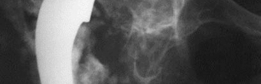


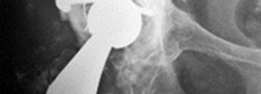
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك