الدليل الشامل لعلاج كسور الكاحل جراحيا والتعافي منها
الخلاصة الطبية
كسر الكاحل هو إصابة خطيرة تؤثر على العظام والأربطة المحيطة بالمفصل. يتطلب العلاج غالبا تدخلا جراحيا لإعادة العظام إلى وضعها التشريحي الدقيق باستخدام الشرائح والمسامير، مما يمنع خشونة المفصل المبكرة ويضمن استعادة القدرة على المشي والحركة بشكل طبيعي وبدون ألم.
الخلاصة الطبية السريعة: كسر الكاحل هو إصابة خطيرة تؤثر على العظام والأربطة المحيطة بالمفصل. يتطلب العلاج غالبا تدخلا جراحيا لإعادة العظام إلى وضعها التشريحي الدقيق باستخدام الشرائح والمسامير، مما يمنع خشونة المفصل المبكرة ويضمن استعادة القدرة على المشي والحركة بشكل طبيعي وبدون ألم.
مقدمة شاملة عن كسور الكاحل
تعتبر إصابات ومفصل الكاحل من أكثر الإصابات العظمية شيوعا التي يواجهها أطباء جراحة العظام. لا تقتصر هذه الإصابات على تدمير البنية العظمية فحسب، بل تمتد لتشمل الأربطة والأنسجة الرخوة المحيطة بالمفصل والتي تلعب دورا حيويا في استقراره. مفصل الكاحل هو مفصل محوري يتحمل وزن الجسم بالكامل، ولذلك فإن أي تغيير طفيف في بنيته التشريحية قد يؤدي إلى عواقب وخيمة على المدى الطويل.
أثبتت الدراسات الطبية الحيوية الكلاسيكية أن انزياح عظمة الكاحل (عظمة الثالوس) بمقدار ملليمتر واحد فقط للخارج يؤدي إلى تقليل مساحة التلامس داخل المفصل بنسبة تصل إلى اثنين وأربعين بالمائة. هذا النقص الهائل في مساحة التلامس يضاعف من الضغط الواقع على غضاريف المفصل، مما يؤدي إلى تآكل سريع وظهور خشونة المفصل المبكرة بعد الصدمة. لذلك، فإن الهدف الأساسي من أي تدخل طبي أو جراحي هو استعادة التشريح الطبيعي للمفصل بدقة متناهية لضمان أفضل النتائج الوظيفية للمريض.

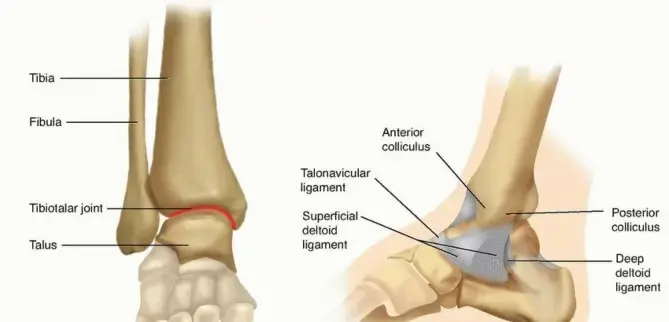
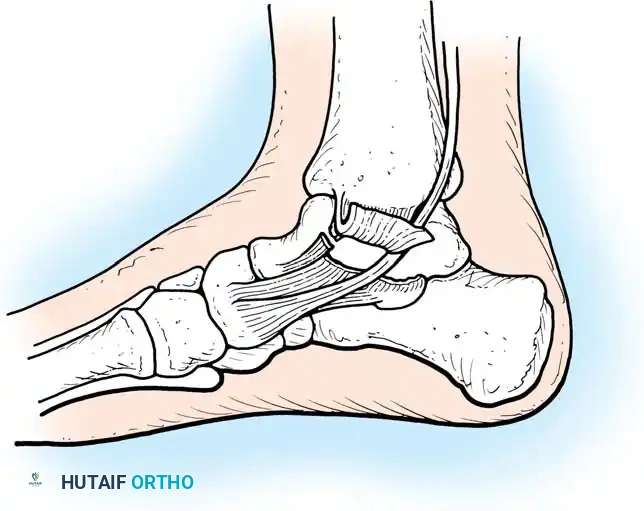
تشريح مفصل الكاحل وأهميته
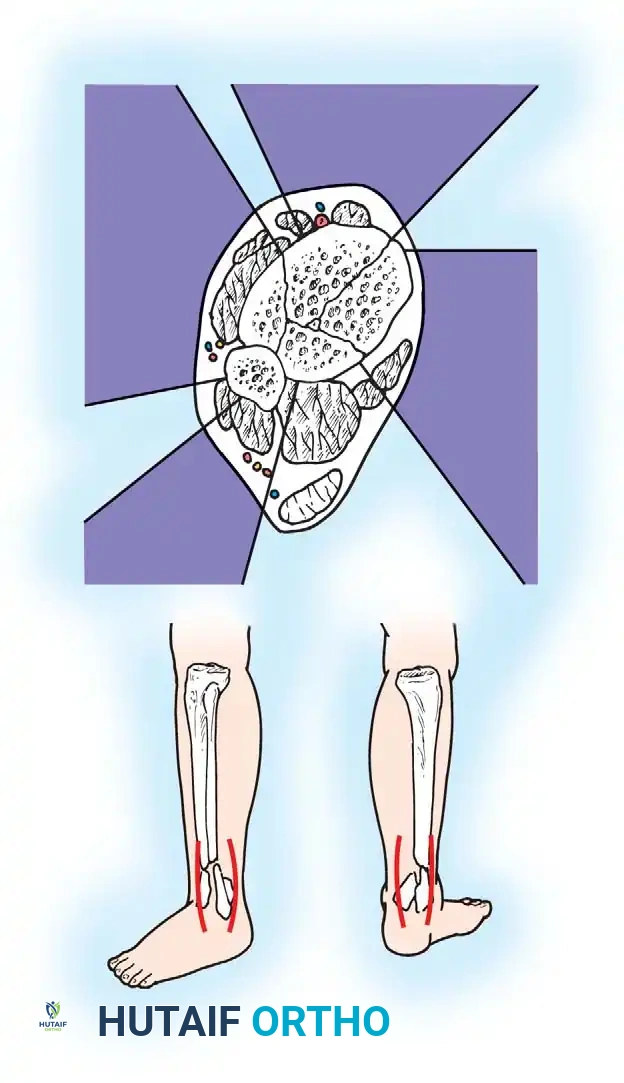
لفهم طبيعة كسور الكاحل وكيفية علاجها، يجب أولا التعرف على البنية التشريحية لهذا المفصل المعقد. يتكون مفصل الكاحل من التقاء ثلاث عظام رئيسية:
* عظمة القصبة (الظنبوب): وهي العظمة الكبيرة في الساق، ويشكل الجزء السفلي الداخلي منها ما يعرف باسم "الكعب الإنسي".
* عظمة الشظية: وهي العظمة الرفيعة الموجودة في الجزء الخارجي من الساق، ويشكل الجزء السفلي منها ما يعرف باسم "الكعب الوحشي".
* عظمة الكاحل (الثالوس): وهي العظمة التي تقع بين عظام الساق وعظام القدم، وتعمل كمفصلة تسمح بحركة القدم لأعلى ولأسفل.
ترتبط هذه العظام ببعضها البعض من خلال شبكة قوية من الأربطة التي توفر الاستقرار وتمنع الحركات غير الطبيعية. أهم هذه الأربطة هو "المرتكز الليفي" (Syndesmosis) الذي يربط بين نهايتي عظمة القصبة والشظية، بالإضافة إلى الأربطة الجانبية والأربطة الداخلية (الرباط الدالي).
أسباب كسور الكاحل وعوامل الخطر
تحدث كسور الكاحل عادة نتيجة لتعرض المفصل لقوة تفوق قدرة العظام والأربطة على التحمل. تتنوع الأسباب وتختلف من شخص لآخر، ولكن من أبرزها:
- الالتواء الشديد: الانقلاب المفاجئ للقدم للداخل أو الخارج أثناء المشي أو الجري، وخاصة على الأسطح غير المستوية.
- الإصابات الرياضية: الرياضات التي تتطلب تغييرات مفاجئة في الاتجاه أو القفز، مثل كرة القدم، كرة السلة، والتنس.
- الحوادث والصدمات: مثل حوادث السيارات أو الدراجات النارية التي تسبب صدمة مباشرة وقوية للمفصل.
- السقوط من ارتفاع: الهبوط بقوة على القدمين يمكن أن يسبب كسورا انضغاطية شديدة في الكاحل.
هناك عوامل خطر تزيد من احتمالية التعرض لهذه الكسور، مثل التقدم في العمر، الإصابة بهشاشة العظام، التدخين الذي يضعف كثافة العظام، والمشاركة في رياضات عنيفة دون ارتداء الأحذية الداعمة والمناسبة.
أعراض كسر الكاحل وعلامات التحذير
عند حدوث كسر في الكاحل، تظهر مجموعة من الأعراض التي تختلف في شدتها بناء على نوع الكسر ومدى تضرر الأنسجة المحيطة. من أهم هذه الأعراض:
- ألم حاد ومفاجئ: يتركز الألم في منطقة الكاحل وقد يمتد إلى الساق أو القدم، ويزداد بشكل ملحوظ عند محاولة تحريك القدم أو الوقوف عليها.
- تورم ملحوظ: يحدث التورم بسرعة نتيجة النزيف الداخلي وتراكم السوائل حول منطقة الإصابة.
- كدمات وتغير في لون الجلد: تظهر الكدمات باللون الأزرق أو الأرجواني حول الكاحل، وهي دليل على تمزق الأوعية الدموية الدقيقة.
- تشوه في شكل المفصل: في حالات الكسور المنزاحة أو الخلع، قد يبدو الكاحل ملتويا أو في وضع غير طبيعي تماما.
- عدم القدرة على تحمل الوزن: يجد المريض صعوبة بالغة أو استحالة في المشي أو وضع أي وزن على القدم المصابة.
- ظهور بثور جلدية: في الكسور الشديدة المصحوبة بتورم هائل، قد تظهر فقاعات ممتلئة بالسوائل على الجلد (بثور الكسر).
كيفية تشخيص كسور الكاحل بدقة
التشخيص الدقيق هو حجر الأساس لوضع خطة علاجية ناجحة. يبدأ الطبيب المختص بأخذ التاريخ الطبي المفصل ومعرفة كيفية حدوث الإصابة، ثم يقوم بفحص سريري لتقييم التورم، نقاط الألم، الدورة الدموية، وحالة الأعصاب في القدم.
للتأكد من وجود الكسر وتحديد نوعه وموقعه بدقة، يتم الاعتماد على الفحوصات الإشعاعية التالية:
- الأشعة السينية: هي الفحص الأساسي والأهم. يتم التقاط صور من زوايا متعددة (أمامية، جانبية، ومائلة) لتقييم العلاقة بين عظام الكاحل والتأكد من عدم وجود أي انزياح.
- الأشعة المقطعية: تُطلب في حالات الكسور المعقدة أو المفتتة للحصول على صور ثلاثية الأبعاد تساعد الجراح في التخطيط الدقيق للعملية.
- التصوير بالرنين المغناطيسي: يستخدم لتقييم حالة الأربطة والأنسجة الرخوة والغضاريف التي لا تظهر بوضوح في الأشعة السينية.
يجب على الطبيب التأكد من ثلاثة شروط أساسية في الأشعة بعد إعادة العظام لوضعها: استعادة العلاقة الطبيعية لمفصل الكاحل، أن يكون خط تحمل الوزن عموديا على المحور الطولي للساق، وأن تكون خطوط الأسطح المفصلية ناعمة ومتطابقة تماما.
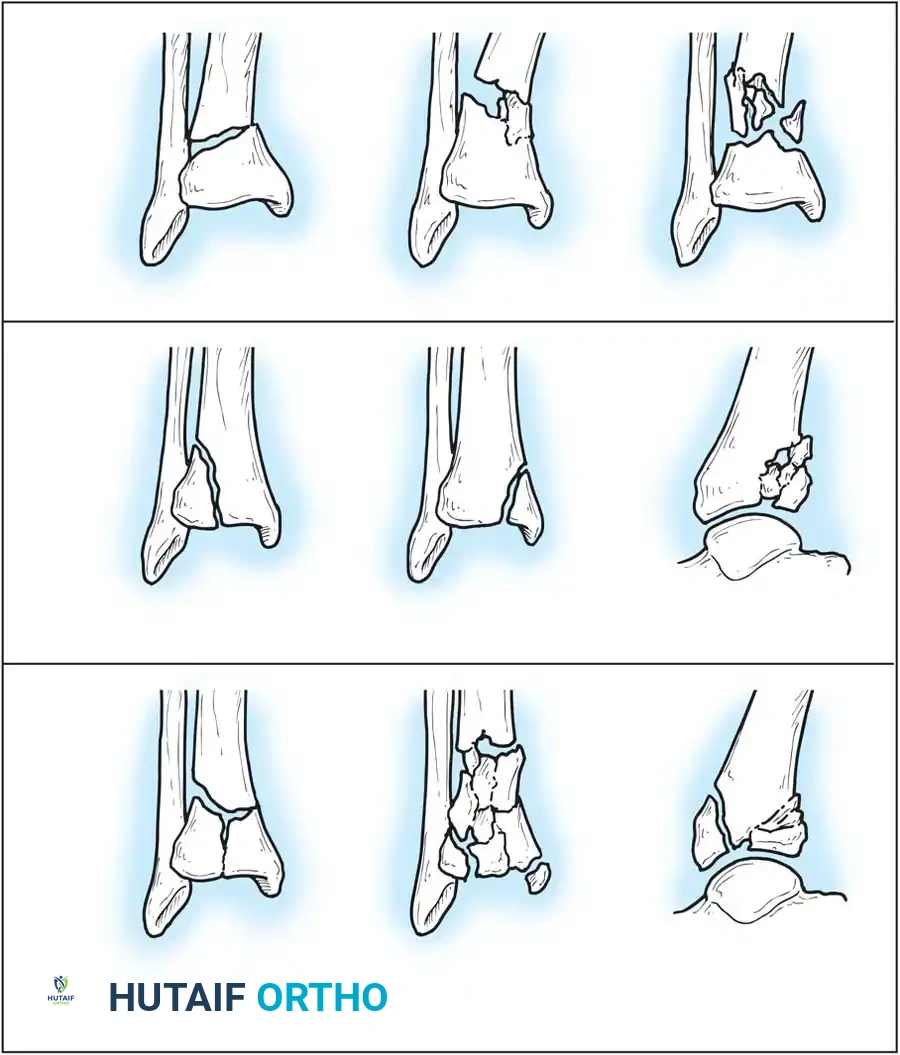
تصنيف كسور الكاحل طبيا
يستخدم أطباء جراحة العظام أنظمة تصنيف عالمية لفهم شكل الكسر وآلية حدوثه، مما يساعدهم بشكل كبير في التخطيط للعملية الجراحية واختيار نوع التثبيت المناسب. أشهر هذه الأنظمة هي تصنيف لاوج هانسن وتصنيف دانيس ويبر.
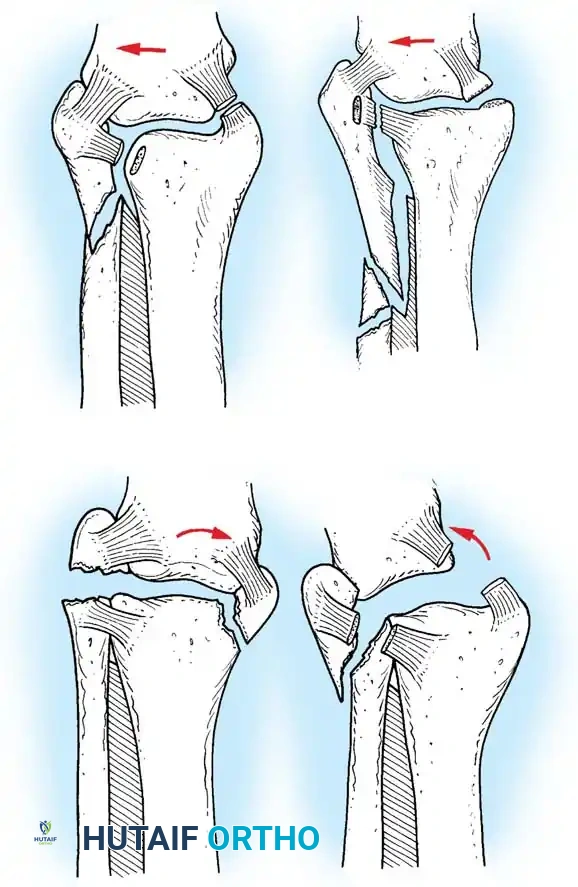
تصنيف ويبر
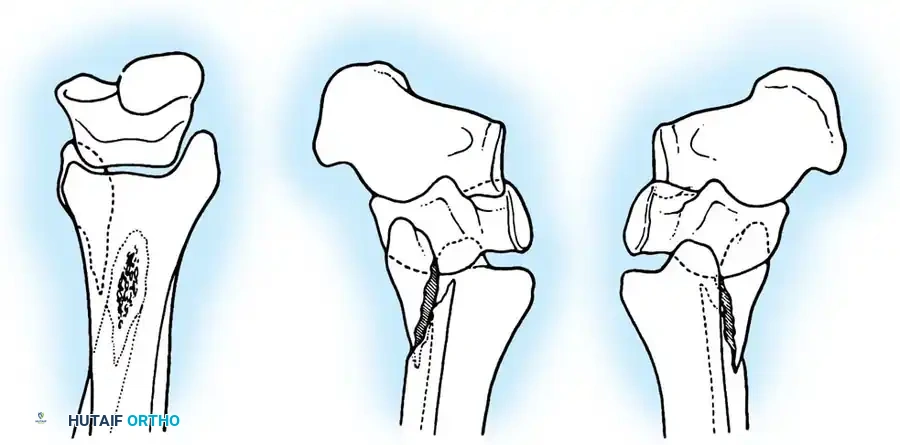
يعتمد تصنيف دانيس ويبر بشكل أساسي على الموقع التشريحي لكسر عظمة الشظية (الكعب الوحشي) بالنسبة للرباط الذي يربط بين الساق والشظية (المرتكز الليفي). هذا التصنيف عملي جدا لتحديد مدى استقرار المفصل:
- النوع الأول: كسر الشظية تحت مستوى الرباط. غالبا ما يكون الرباط سليما والمفصل مستقرا.
- النوع الثاني: كسر الشظية في نفس مستوى الرباط. قد يكون الرباط ممزقا أو سليما، ويمثل هذا النوع الغالبية العظمى من كسور الكعب الوحشي.
- النوع الثالث: كسر الشظية فوق مستوى الرباط. في هذه الحالة، يكون الرباط ممزقا حتما، ويعتبر المفصل غير مستقر ويحتاج لتدخل جراحي.
تصنيف لاوج هانسن
يعتمد هذا التصنيف المعقد على وضعية القدم لحظة حدوث الإصابة (استلقاء أو كب) واتجاه القوة المسببة للكسر. يساعد هذا النظام الجراحين في فهم تسلسل تمزق الأربطة وكسر العظام، مما يوجههم للخطوات الدقيقة أثناء الجراحة لإصلاح كل الأضرار بالترتيب العكسي لحدوثها.
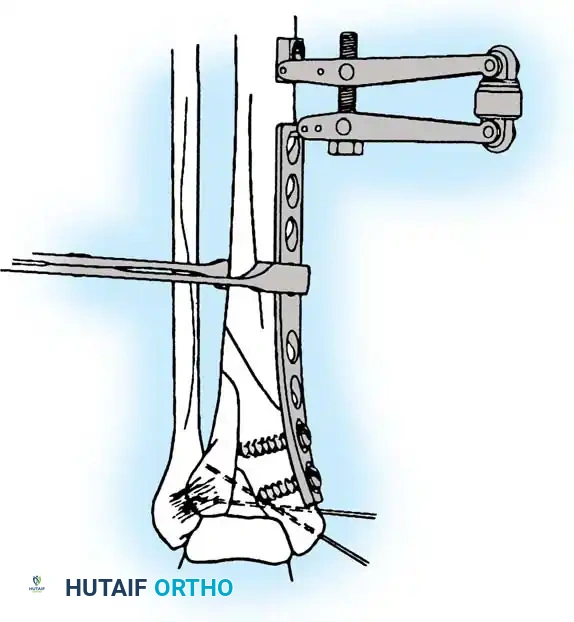
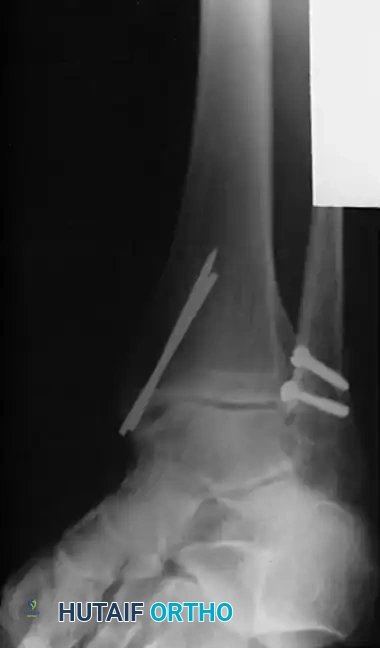
خيارات العلاج الجراحي لكسور الكاحل
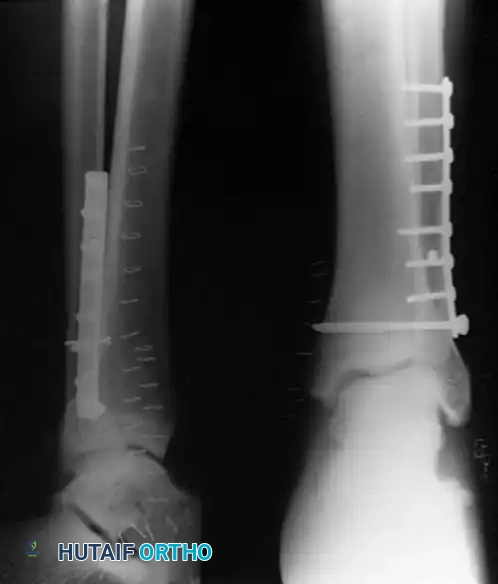
في حين أن الكسور المستقرة وغير المنزاحة يمكن علاجها تحفظيا باستخدام الجبس أو الأحذية الطبية الداعمة، فإن الرد المفتوح والتثبيت الداخلي هو المعيار الذهبي لعلاج الكسور غير المستقرة. يضمن التدخل الجراحي استعادة التشريح الدقيق للمفصل، توفير استقرار قوي للعظام، والسماح للمريض ببدء تحريك المفصل في وقت مبكر لمنع التيبس.
جراحة الكعب الوحشي
على الرغم من شيوع كسور الكعب الوحشي (عظمة الشظية)، إلا أن قرار إجراء الجراحة يعتمد على مدى انزياح الكسر واستقرار المفصل. يقبل معظم الجراحين انزياحا يتراوح بين اثنين إلى ثلاثة ملليمترات كحد أقصى، بناء على متطلبات المريض الحركية.
إذا كان استقرار الكسر غير مؤكد، يطلب الطبيب أشعة سينية تحت تأثير الجاذبية أو الضغط. إذا أظهرت الأشعة اتساعا في المسافة الداخلية للمفصل لأكثر من أربعة ملليمترات، فهذا يدل على تمزق الرباط الداخلي العميق، مما يستوجب التدخل الجراحي الفوري.
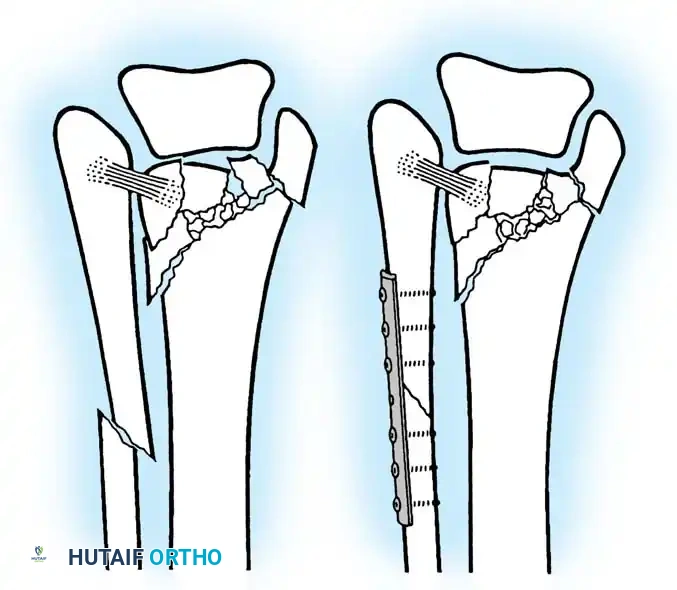
عندما تكون الجراحة ضرورية، تتوفر عدة تقنيات:
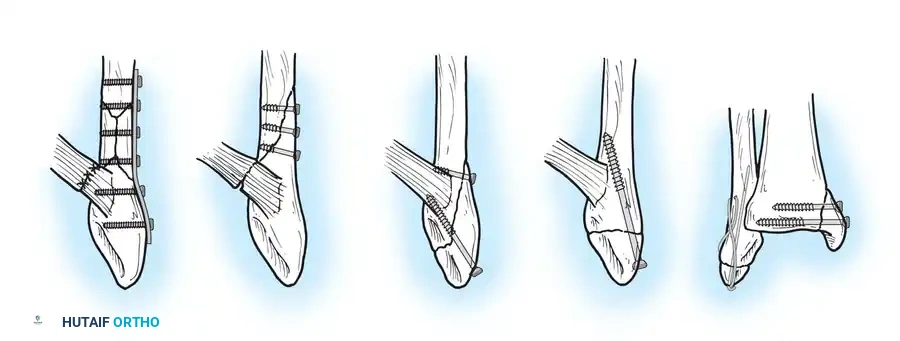
* التثبيت بالشريحة الجانبية: يتم إرجاع الكسر لوضعه الطبيعي بدقة، ثم يوضع مسمار ضاغط عمودي على خط الكسر، تليه شريحة معدنية توضع على الجانب الخارجي للشظية لتثبيت الكسر وحمايته.
* التثبيت بالشريحة الخلفية المضادة للانزلاق: توضع الشريحة في الجزء الخلفي من العظمة، وهي تقنية تقاوم انزياح الكسر للخلف وتقلل من الشعور ببروز الشريحة تحت الجلد.
* التثبيت بالمسامير فقط: للشباب ذوي جودة العظام الممتازة والكسور البسيطة، يمكن استخدام مسمارين فقط دون الحاجة لشريحة، مما يقلل من تهيج الأنسجة الرخوة.
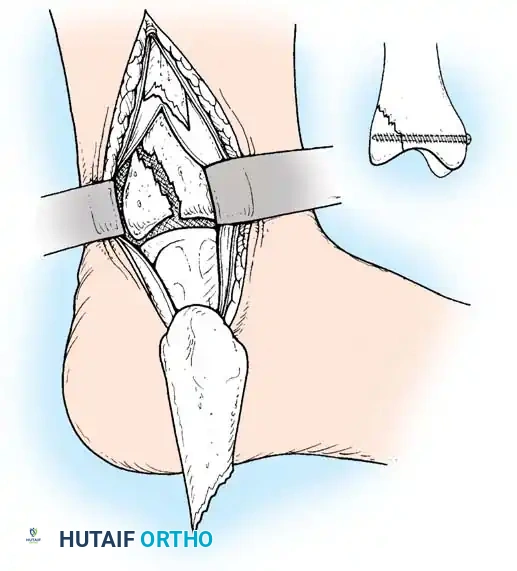
جراحة الكعب الإنسي
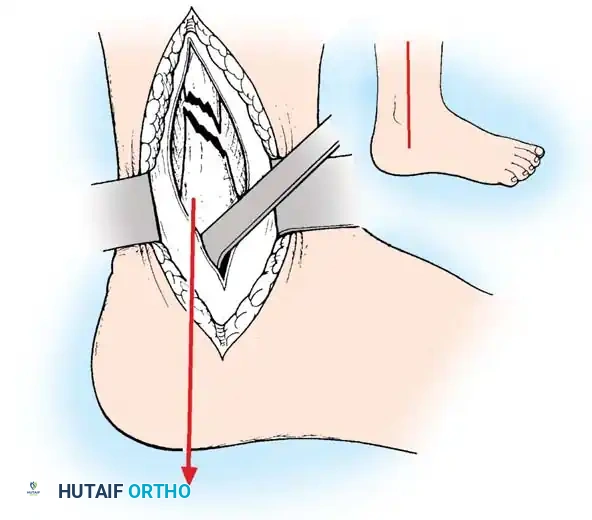
نادرا ما تحدث كسور الكعب الإنسي (الجزء السفلي من عظمة القصبة) بمفردها، بل تكون غالبا جزءا من إصابة دورانية معقدة. استعادة الوضع التشريحي الدقيق لهذا الجزء أمر بالغ الأهمية للحفاظ على الزاوية الداخلية لمفصل الكاحل.
يتم إجراء الجراحة عبر شق طولي أو منحني قليلا فوق الكعب الداخلي، مع الحرص الشديد على حماية الوريد والعصب الصافن. يتم تنظيف موقع الكسر من أي أنسجة متداخلة أو شظايا عظمية وغضروفية.
تشمل تقنيات التثبيت:
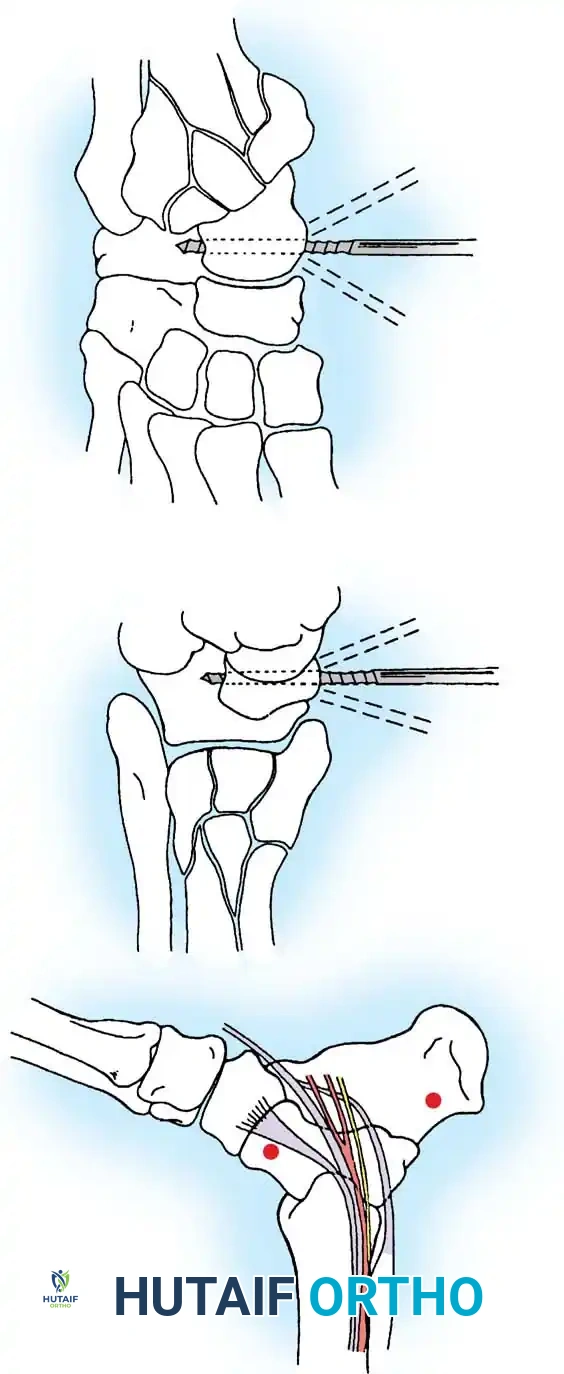
* التثبيت بالمسامير الضاغطة: وهو الخيار الأكثر شيوعا، حيث يتم استخدام مسمارين معدنيين لضغط شقي الكسر معا.
* التثبيت بأسلاك كيرشنر وشريط الشد: يستخدم للكسور المفتتة أو الشظايا الصغيرة جدا التي لا تتحمل المسامير، حيث يتم تحويل قوى الشد إلى قوى ضغط تساعد على التئام الكسر.
* الشرائح الداعمة: تستخدم في الكسور العمودية لمنع انزلاق العظمة لأعلى.
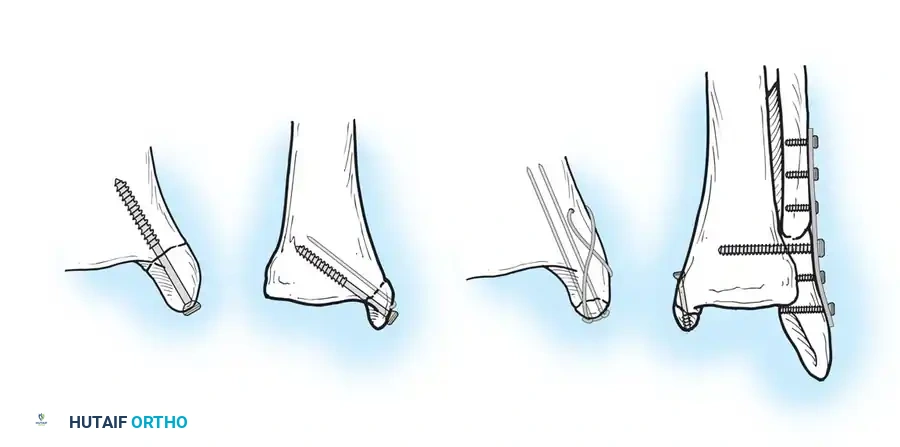
في بعض الحالات، يتم دراسة استخدام الغرسات القابلة للامتصاص الحيوي لتجنب الحاجة لعملية ثانية لإزالة المسامير المعدنية المزعجة تحت الجلد. ومع ذلك، لا يزال التثبيت المعدني هو المعيار الذهبي نظرا لبعض المضاعفات الالتهابية الموضعية المرتبطة بالمواد القابلة للامتصاص.

جراحة الكسور ثنائية الكعب
الكسور ثنائية الكعب تعني كسر الكعبين الإنسي والوحشي معا، مما يدمر الهياكل الداعمة الداخلية والخارجية لمفصل الكاحل. يؤدي انزياح هذه الكسور إلى تقليل مساحة التلامس داخل المفصل بشكل جذري وتغيير ميكانيكا الحركة.
تشير التوصيات الطبية الحديثة إلى ضرورة التدخل الجراحي المفتوح والتثبيت الداخلي لكلا الكعبين في معظم حالات الكسور المزدوجة المنزاحة لمنع حدوث خشونة المفصل لاحقا، خاصة وأن العلاج التحفظي قد يؤدي إلى عدم التئام الكسر في نسبة تصل إلى عشرة بالمائة من الحالات.
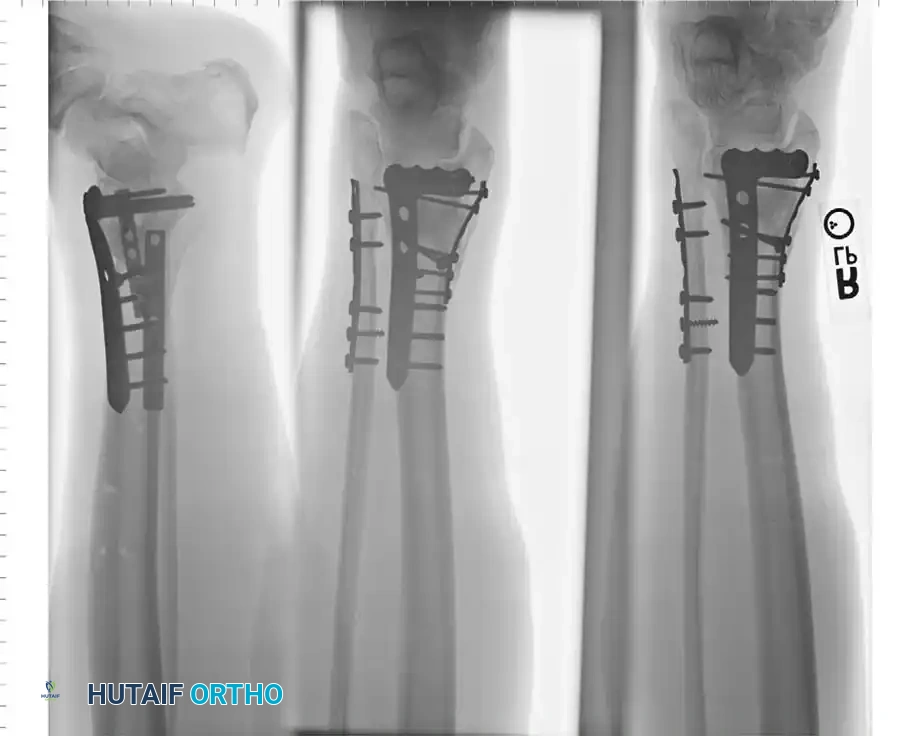
تتم الجراحة وفق تسلسل دقيق:
1. الجانب الخارجي أولا: يتم إصلاح عظمة الشظية لاستعادة طول ودوران العمود الخارجي، مما يساعد غالبا في إعادة عظمة الكاحل لوضعها الطبيعي ويسهل إصلاح الجانب الداخلي.
2. الجانب الداخلي ثانيا: بعد استقرار الجانب الخارجي، يتم رد وتثبيت الكعب الإنسي مباشرة.
3. تقييم الرباط الليفي: بعد تثبيت الكعبين، يجب اختبار استقرار الرباط الذي يربط بين الساق والشظية. إذا كان هناك اتساع، يتم استخدام مسامير خاصة أو أزرار خياطة مرنة لتثبيته.
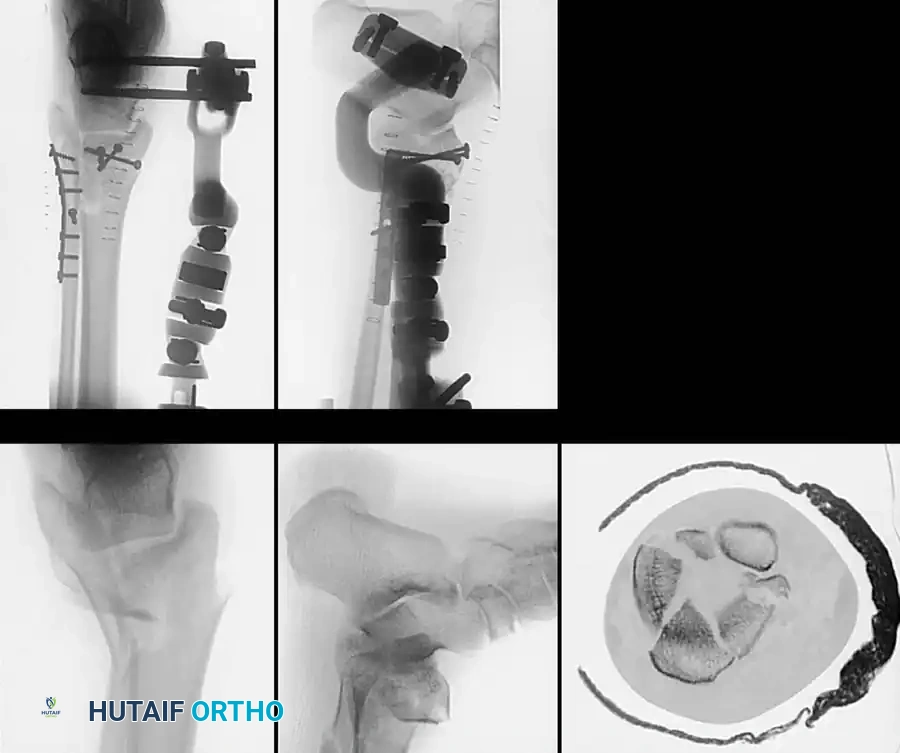
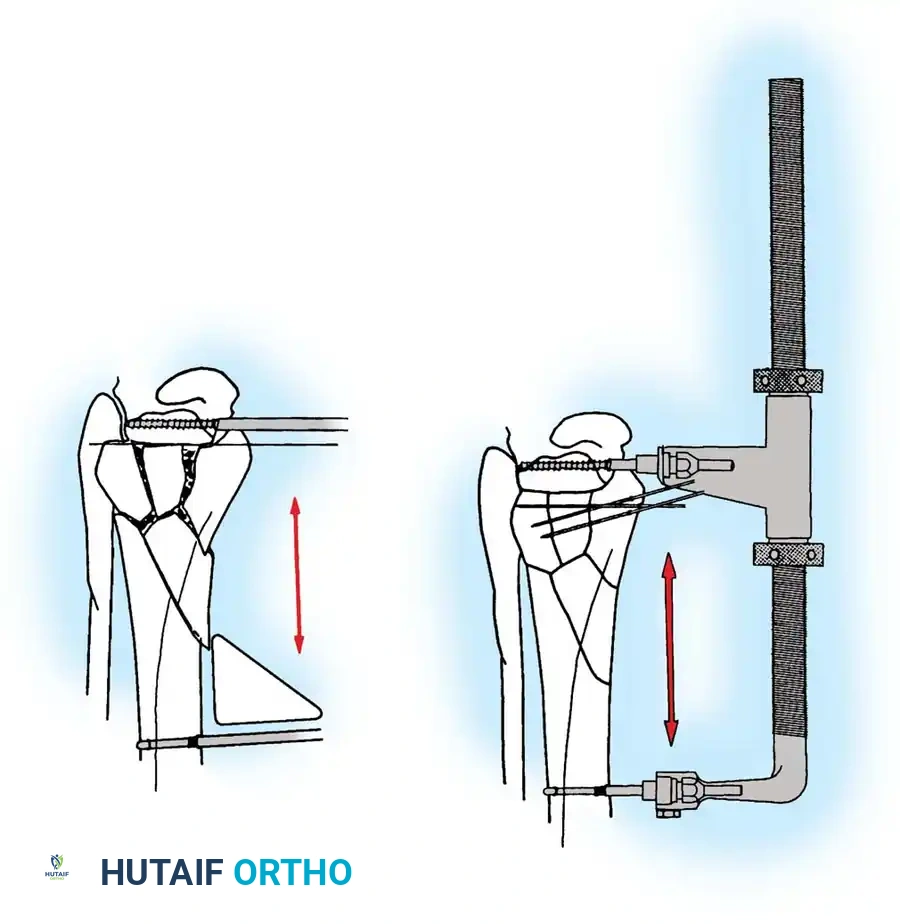
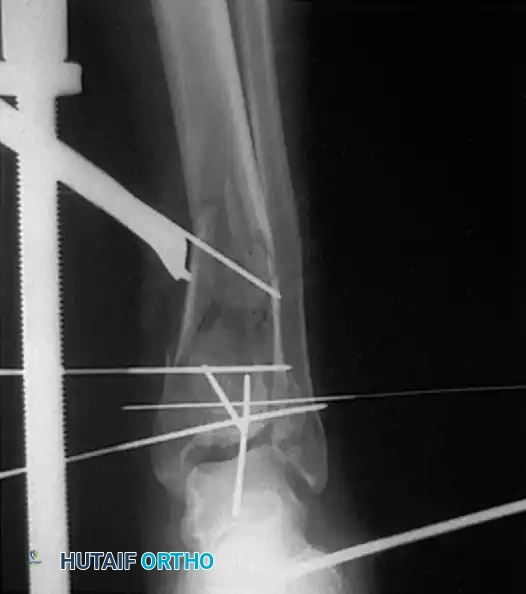
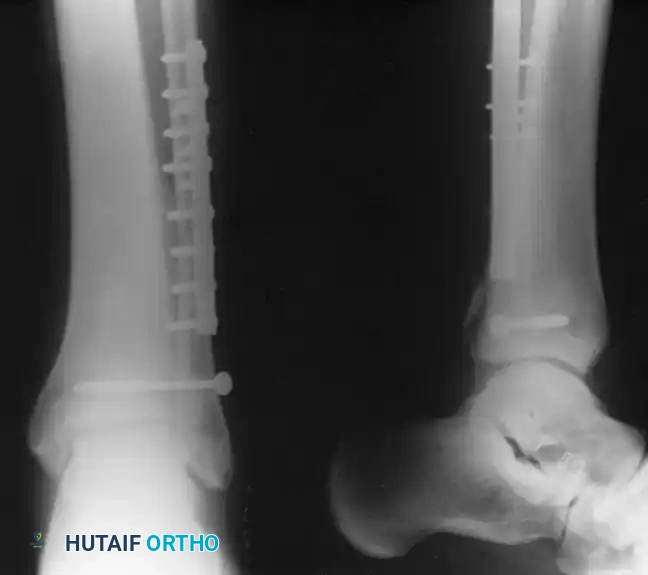
التثبيت الخارجي للكسور المعقدة
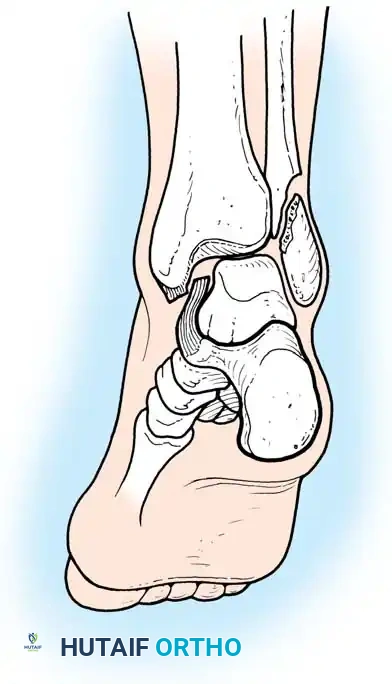
في حالات الكسور الشديدة المصحوبة بتضرر بالغ في الأنسجة الرخوة (مثل التورم الهائل، بثور الكسر، أو الكسور المفتوحة)، يمنع إجراء التثبيت الداخلي الفوري بسبب ارتفاع خطر فشل التئام الجرح والعدوى العميقة.
في هذه السيناريوهات، يتم اللجوء إلى استراتيجية "السيطرة على الأضرار". يتم تركيب مثبت خارجي يمتد عبر المفصل لاستعادة طول الساق والمحاذاة والدوران، مع إعطاء الأنسجة الرخوة والجلد فرصة للتعافي وتخفيف التورم.
بمجرد ظهور "علامة التجعد" على الجلد (والتي تحدث عادة بعد سبعة إلى أربعة عشر يوما من الإصابة)، مما يدل على زوال التورم، يعود المريض إلى غرفة العمليات لإزالة المثبت الخارجي وإجراء التثبيت الداخلي النهائي بالشرائح والمسامير.
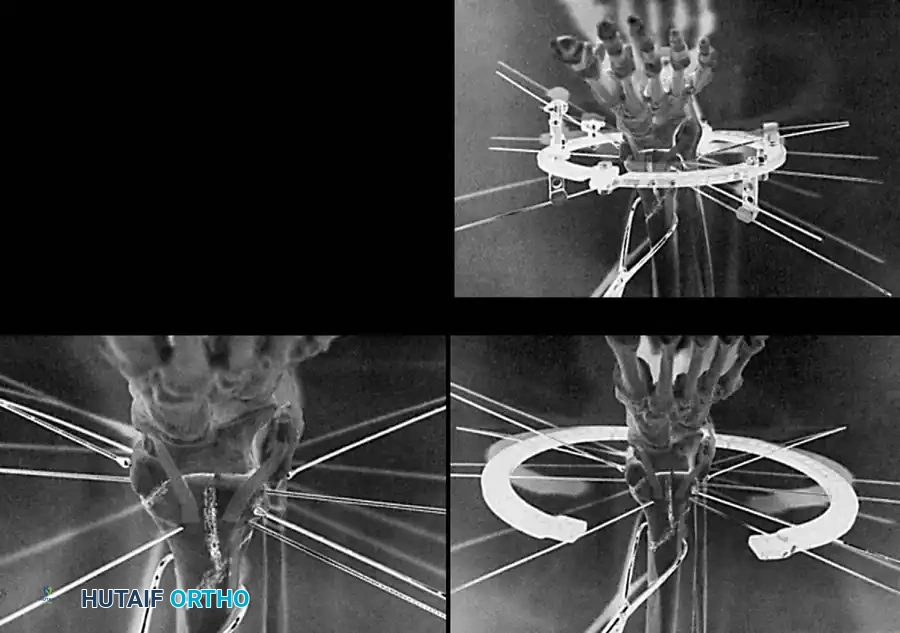
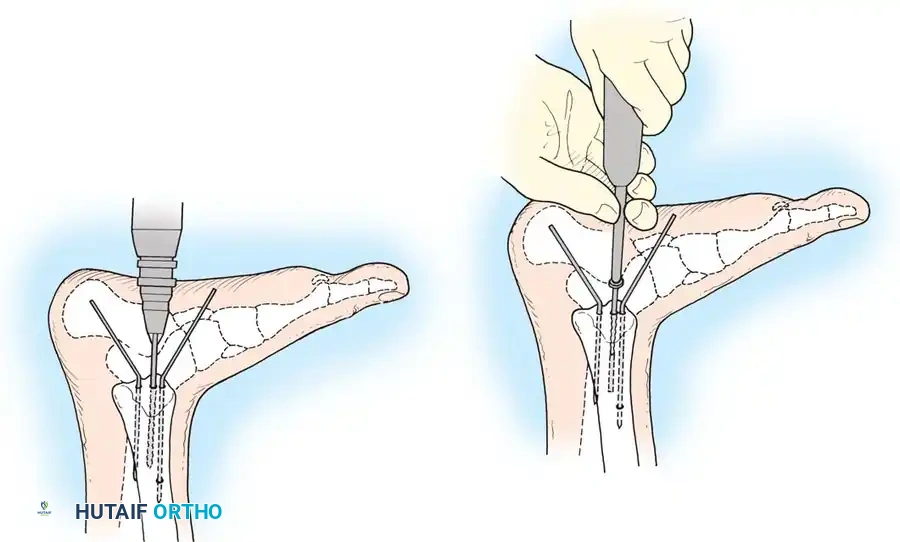
كسور الإجهاد في الكاحل لدى الرياضيين
كسور الإجهاد في الكعب الإنسي هي حالات فريدة تظهر بشكل رئيسي لدى الرياضيين الذين يمارسون رياضات الجري أو القفز بكثافة. يعاني المريض من ألم موضعي، تورم، وألم عند الضغط على الكاحل الداخلي، وغالبا ما يصاحب ذلك ارتشاح في المفصل.
تعتبر هذه الكسور عالية الخطورة لأنها عرضة للتطور إلى كسر كامل، أو تأخر الالتئام، أو عدم الالتئام تماما. قد لا تظهر هذه الكسور في الأشعة السينية الأولية، ويتطلب التشخيص غالبا التصوير بالرنين المغناطيسي أو الأشعة المقطعية.
يتطلب العلاج التحفظي تقييدا صارما للأنشطة المجهدة لمدة تتراوح بين أربعة إلى خمسة أشهر. العودة المبكرة للرياضة تؤدي غالبا إلى انتكاسة. أما بالنسبة للرياضيين المحترفين أو الحالات التي لا تستجيب للعلاج التحفظي، فإن التدخل الجراحي باستخدام مسامير دقيقة يضمن التئاما موثوقا وعودة أسرع للملاعب.
مراحل التعافي وإعادة التأهيل بعد الجراحة
يعتمد نجاح جراحة كسر الكاحل بشكل كبير على الرعاية الدقيقة بعد العملية والالتزام ببرنامج إعادة التأهيل. ينقسم التعافي إلى ثلاث مراحل أساسية:
المرحلة الأولى
تستمر هذه المرحلة من يوم الجراحة وحتى أسبوعين. يتم تثبيت الكاحل في جبيرة خلفية مبطنة جيدا في وضع محايد. يمنع المريض تماما من تحميل أي وزن على القدم المصابة. يعتبر رفع الساق فوق مستوى القلب أمرا بالغ الأهمية لتقليل التورم وتخفيف الألم.
المرحلة الثانية
تبدأ من الأسبوع الثاني وتستمر حتى الأسبوع السادس. يتم إزالة الغرز الجراحية بعد أسبوعين. ينتقل المريض لاستخدام حذاء المشي الطبي القابل للإزالة. يتم البدء بتمارين نطاق الحركة الإيجابية (ثني وفرد الكاحل) لمنع تيبس المفصل. يعتمد قرار السماح بتحميل الوزن على استقرار الكسر وجودة العظام، ولكن غالبا ما يستمر المريض في عدم تحميل الوزن أو يسمح له بملامسة الأرض بخفة فقط.
المرحلة الثالثة
تبدأ من الأسبوع السادس وحتى الأسبوع الثاني عشر وما بعده. يتم إجراء أشعة سينية في الأسبوع السادس لتقييم تكون الكالس العظمي (مؤشر التئام الكسر). إذا كان الالتئام يسير بشكل جيد، يتم التدرج في تحميل الوزن بالكامل باستخدام الحذاء الطبي، ثم الانتقال تدريجيا إلى حذاء رياضي داعم. يركز العلاج الطبيعي في هذه المرحلة على تقوية العضلات، استعادة التوازن، وتطبيع طريقة المشي.
| مرحلة التعافي | الإطار الزمني | حالة تحميل الوزن | الأهداف الرئيسية |
|---|---|---|---|
| المرحلة الأولى | 0 - 2 أسبوع | يمنع تحميل الوزن تماما | حماية الجرح، تقليل التورم، التحكم في الألم |
| المرحلة الثانية | 2 - 6 أسابيع | ملامسة خفيفة أو بدون وزن | إزالة الغرز، بدء تحريك المفصل لمنع التيبس |
| المرحلة الثالثة | 6 - 12 أسبوع | تحميل تدريجي حتى الوزن الكامل | تقوية العضلات، استعادة التوازن، المشي الطبيعي |
الأسئلة الشائعة حول كسور الكاحل
متى يمكنني المشي بشكل طبيعي بعد جراحة كسر الكاحل؟
يختلف الأمر من مريض لآخر بناء على شدة الكسر، ولكن بشكل عام، يبدأ المريض في تحميل الوزن تدريجيا بعد 6 أسابيع من الجراحة. الوصول إلى المشي الطبيعي تماما بدون عرج قد يستغرق من 3 إلى 6 أشهر مع الالتزام بجلسات العلاج الطبيعي.
هل يجب إزالة الشرائح والمسامير بعد التئام الكسر؟
في معظم الحالات، تترك الشرائح والمسامير في مكانها مدى الحياة ولا تسبب أي مشاكل. ومع ذلك، إذا كان المريض يعاني من نحافة شديدة وشعر ببروز المعدن تحت الجلد مما يسبب ألما عند ارتداء الأحذية، يمكن إجراء جراحة بسيطة لإزالتها بعد مرور عام على الأقل من العملية والتأكد من الالتئام التام.
هل عملية كسر الكاحل مؤلمة؟
تتم الجراحة تحت تأثير التخدير (نصفي أو كلي) ولن تشعر بأي ألم أثناءها. بعد الجراحة، من الطبيعي الشعور بالألم والتورم، ولكن يتم السيطرة عليه بفعالية باستخدام الأدوية المسكنة الموصوفة ورفع الساق المستمر.
متى يمكنني العودة لقيادة السيارة؟
إذا كان الكسر في القدم اليمنى، لا ينصح بالقيادة حتى يسمح لك الطبيب بتحميل الوزن بالكامل وتستعيد قوة الدوس على الدواسات (غالبا بعد 9 إلى 12 أسبوعا). أما إذا كان الكسر في القدم اليسرى وسيارتك أوتوماتيكية، فقد تتمكن من القيادة بمجرد التوقف عن تناول المسكنات القوية والشعور بالراحة.
ما هي مضاعفات إهمال علاج كسر الكاحل؟
إهمال العلاج أو الاعتماد على العلاج الشعبي يؤدي إلى التئام العظام في وضع خاطئ، مما يسبب تشوها في شكل القدم، ألما مزمنا، عدم استقرار في المفصل، والأخطر من ذلك هو التطور السريع لخشونة المفصل (التهاب المفاصل العظمي) الذي قد يتطلب جراحات معقدة لاحقا مثل دمج المفصل.
هل العلاج الطبيعي ضروري بعد الجراحة؟
نعم، العلاج الطبيعي جزء لا يتجزأ من رحلة الشفاء. الجراحة تصلح العظام، ولكن العلاج الطبيعي هو ما يعيد للمفصل مرونته، ويقوي العضلات التي ضعفت بسبب الجبيرة، ويعيد تدريب الأعصاب على التوازن لمنع تكرار الإصابة.
كيف يمكنني تقليل التورم بعد العملية؟
أهم خطوة هي إبقاء الساق مرفوعة فوق مستوى القلب (باستخدام وسائد) لأطول فترة ممكنة خلال الأسابيع الأولى. كما يساعد تحريك أصابع القدم باستمرار وتطبيق الكمادات الباردة (خلف الركبة أو حسب توجيهات الطبيب) في تنشيط الدورة الدموية وتقليل التورم.
هل يمكن أن ينكسر الكاحل مرة أخرى في نفس المكان؟
بمجرد التئام الكسر تماما (بعد عدة أشهر)، تعود العظمة لقوتها الطبيعية، ووجود الشرائح المعدنية يضيف دعما إضافيا. احتمالية الكسر في نفس المكان نادرة ما لم تتعرض لحادث أو صدمة قوية جدا.
ما الفرق بين التواء الكاحل وكسر الكاحل؟
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك