اتقن مسامير النخاع العظمي: دليلك الذهبي لنجاح FRCS (Tr & Orth)
الخلاصة الطبية
تعرف معنا على تفاصيل اتقن مسامير النخاع العظمي: دليلك الذهبي لنجاح FRCS (Tr & Orth)، "اتقن مسمار النخاع: دليلك الذهبي لاجتياز FRCS (Tr & Orth)" يشرح مسامير النخاع العظمي كدعامات حيوية بجراحة العظام لتثبيت كسور العظام الطويلة (كالفخذ والساق). تعمل كجبائر داخلية توفر الدعم والاستقرار، ومشاركة الأحمال لتعزيز التئام الكسر الطبيعي. تصنع غالبًا من التيتانيوم لخواصها الممتازة وتوافقها الحيوي، مما يقلل مخاطر المضاعفات.
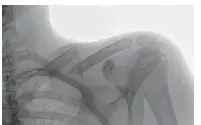
تُعد مسامير النخاع العظمي (Intramedullary nails - IM nails) ركيزة أساسية وحجر زاوية في جراحة العظام الحديثة، لا سيما في معالجة كسور العظام الطويلة، مثل عظام الفخذ والساق والذراع. تتجلى أهمية هذه المسامير في قدرتها على توفير تثبيت داخلي قوي وموثوق، يعمل بمثابة جبيرة داخلية تعيد الاستقرار للعظم المكسور، مما يمهد الطريق لالتئامه الطبيعي واستعادة وظيفته الكاملة. إن إتقان تقنيات استخدام هذه المسامير ليس مجرد مهارة جراحية، بل هو فن وعلم يتطلبان فهمًا عميقًا للتشريح، وميكانيكا حيوية، ومبادئ التئام العظام، وهو ما يمثل جزءًا لا يتجزأ من المناهج المتقدمة في الزمالات مثل FRCS (Tr & Orth).
يُقدم هذا الدليل الشامل فهمًا معمقًا لمسار النخاع العظمي، بدءًا من مبادئه الأساسية وصولًا إلى أدق تفاصيله الجراحية والسريرية، مع تسليط الضوء على دوره الحيوي في استعادة جودة حياة المرضى. سنستعرض وظائفها، آليات عملها، أنواعها، مؤشرات استخدامها، التحديات المحتملة، وأحدث التطورات فيها، مسترشدين بالخبرة العملية والعلمية المتقدمة التي يمتلكها قادة هذا المجال.
مفهوم مسمار النخاع العظمي: دعامة داخلية للاستقرار والالتئام
تخيل نظامًا داخليًا متطورًا يُمكنه دعم العظم المكسور من الداخل، ليسمح له بالشفاء في بيئة مستقرة ومتحكم بها. هذا هو الدور الجوهري لمسمار النخاع العظمي. تُصمم هذه المسامير لتُدخل داخل القناة النخاعية (medullary canal) – وهي التجويف المركزي داخل العظم الطويل – لتقدم دعمًا محوريًا للعظم. بدلاً من تثبيت الكسر من الخارج بألواح وبراغي، يتم التثبيت من داخل العظم، مما يحافظ على الأنسجة الرخوة المحيطة ويقلل من الاضطراب البيولوجي في موقع الكسر.
التشريح الوظيفي للعظام الطويلة والقناة النخاعية
لفهم عميق لعمل مسامير النخاع العظمي، يجب أن نراجع التشريح الأساسي للعظام الطويلة. تتكون العظمة الطويلة من:
*
الجسم (Diaphysis):
الجزء الأسطواني الأوسط، والذي يحتوي على القناة النخاعية.
*
المشاش (Epiphysis):
الأطراف البعيدة والقريبة للعظم، والتي تشكل المفاصل.
*
الكردوس (Metaphysis):
المنطقة بين الجسم والمشاش.
تُبطن القناة النخاعية بالسمحاق الداخلي (endosteum) وتحتوي على نخاع العظم. تُعد هذه القناة بيئة مثالية لإدخال المسمار، حيث يوفر جدار العظم الكثيف (القشرة العظمية) دعمًا هيكليًا للمسمار، بينما يحافظ المسمار على محاذاة العظم وطوله. يُعد هذا التفاعل بين المسمار والعظم أمرًا بالغ الأهمية لنجاح عملية الالتئام.
التطور التاريخي لمسامير النخاع العظمي
يعود تاريخ مسامير النخاع العظمي إلى أوائل القرن العشرين، لكن التقدم الحقيقي بدأ مع جيرهارد كونشر (Gerhard Küntscher) في ثلاثينيات القرن الماضي. لقد أحدثت ابتكاراته ثورة في علاج كسور العظام الطويلة خلال الحرب العالمية الثانية. منذ ذلك الحين، تطورت المواد، والتصاميم، وتقنيات التثبيت بشكل كبير، مما أدى إلى زيادة فعالية وسلامة هذه الأجهزة، وأصبحت الآن جزءًا لا يتجزأ من ترسانة جراح العظام.
وظيفة مسمار النخاع العظمي وآلية عمله: الاستقرار النسبي وتقاسم الأحمال
تُعد مسامير النخاع العظمي فريدة في آليتها التي تجمع بين توفير الاستقرار وتقاسم الأحمال، وهما مفهومان أساسيان لالتئام العظام الأمثل.
التثبيت الداخلي: الجبيرة الداخلية للعظام
تعمل مسامير النخاع العظمي كمثبتات داخلية للعظام المكسورة. يتم إدخال المسمار داخل قناة النخاع العظمي، ويتم تثبيته في مكانه باستخدام براغي تثبيت (locking screws) تمر عبر العظم والمسمار، مما يمنع حركة العظم المكسور ويسمح بالتئام الكسر. هذا التثبيت الداخلي يوفر استقرارًا نسبيًا (relative stability)، وهو مبدأ حيوي في بيولوجيا التئام العظام. يسمح الاستقرار النسبي بحدوث حركة دقيقة ومضبوطة بين قطعتي العظم المكسور، مما يحفز تكوين الكالس (callus) – وهو نسيج عظمي جديد يتكون حول الكسر – وهي الخطوة الأولى والأساسية في عملية التئام العظام الثانوية. يختلف هذا عن التثبيت المطلق (absolute stability) الذي توفره الألواح والبراغي في بعض الحالات، والذي يهدف إلى منع أي حركة لتحقيق التئام أولي مباشر.
تقاسم الأحمال: دور المسمار في توزيع القوى
تُصنف مسامير النخاع العظمي بشكل مثالي كأجهزة تقاسم للأحمال (load-sharing devices). هذا يعني أن المسمار يتقاسم القوى والضغوط الواقعة على العظم مع العظم نفسه. عندما يتحمل المريض وزنه أو يحرك الطرف المصاب، يتم توزيع جزء من هذه القوة على المسمار وجزء آخر على العظم. هذا يسمح للعظم بالشفاء تحت ضغط طبيعي وفسيولوجي، مما يحفز تكوين الكالس ويحسن عملية الالتئام. في المقابل، تُعد الألواح العظمية في الغالب أجهزة حمل أحمال (load-bearing devices)، حيث تتحمل اللوحة الجزء الأكبر من الحمل، مما قد يؤدي إلى ظاهرة "الإجهاد الوقائي" (stress shielding) حيث لا يتعرض العظم لضغط كافٍ لتحفيز الالتئام، مما يضعف العظم بعد إزالة اللوحة.
ومع ذلك، في بعض الحالات، خاصة في الكسور المتفتتة (comminuted fractures) حيث يكون العظم مكسورًا إلى عدة قطع، قد يعمل المسمار بشكل أقرب إلى جهاز "حمل أحمال" حتى يلتئم الكسر وتعود القدرة على تقاسم الأحمال. تُظهر هذه المرونة في الأداء تفوق مسامير النخاع العظمي في مجموعة واسعة من سيناريوهات الكسور.
مؤشرات ودواعي استخدام مسامير النخاع العظمي: متى يكون الخيار الأفضل؟
تُعد مسامير النخاع العظمي الخيار المفضل لتثبيت العديد من كسور العظام الطويلة، نظرًا لفعاليتها البيولوجية والميكانيكية. يُعد الأستاذ الدكتور محمد هطيف ، بخبرته التي تتجاوز 20 عامًا كأستاذ لجراحة العظام في جامعة صنعاء، مرجعًا رئيسيًا في تحديد المؤشرات الدقيقة لهذه الجراحة، مع التركيز على تحقيق أفضل النتائج للمرضى في صنعاء واليمن.
أنواع الكسور الشائعة التي تعالج بالمسامير النخاعية:
-
كسور عظم الفخذ (Femoral Fractures):
- كسور جسم عظم الفخذ (Femoral Shaft Fractures): هي المؤشر الأكثر شيوعًا، وتستجيب بشكل ممتاز للتثبيت بالمسامير النخاعية نظرًا لسهولة الوصول إلى القناة النخاعية وتوفير استقرار قوي.
- كسور تحت المدور (Subtrochanteric Fractures): كسور معقدة تحدث أسفل المدورين، وتتطلب مسامير نخاعية مصممة خصيصًا (مثل مسمار غاما Gamma Nail أو مسامير الفخذ المعقوفة) لتوفير ثبات جيد.
- كسور فوق اللقمة القريبة للفخذ (Proximal Supracondylar Femoral Fractures): يمكن تثبيتها بمسامير نخاعية رجعية (retrograde nails) تُدخل من خلال الركبة.
-
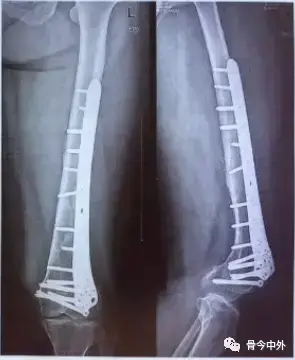
كسور عظم الساق (Tibial Fractures):
- كسور جسم عظم الساق (Tibial Shaft Fractures): تُعد المؤشر الثاني الأكثر شيوعًا. تتميز الساق بوجود قشرة عظمية سميكة وقناة نخاعية مناسبة لمعظم المسامير.
- كسور الساق القريبة والبعيدة (Proximal and Distal Tibial Fractures): يمكن استخدام مسامير نخاعية مصممة خصيصًا لهذه المناطق، والتي تحتوي على خيارات تثبيت إضافية بالقرب من المفاصل.
-
كسور عظم العضد (Humeral Fractures):
- كسور جسم عظم العضد (Humeral Shaft Fractures): على الرغم من أن الصفائح تُستخدم أيضًا، إلا أن المسامير النخاعية تُقدم خيارًا جيدًا، خاصة في الكسور المتفتتة أو تلك التي تصيب الجزء الأوسط من العظم.
-
كسور العظام المرضية (Pathological Fractures):
- تحدث هذه الكسور في العظام التي أضعفها مرض كامن (مثل السرطان المنتشر أو هشاشة العظام الشديدة). توفر المسامير النخاعية استقرارًا فوريًا وتخفيفًا للألم، وغالبًا ما تُستخدم بشكل وقائي في الآفات التي تُظهر خطرًا كبيرًا للكسر.
المزايا الرئيسية لمسامير النخاع العظمي
تُقدم المسامير النخاعية عدة مزايا تفاضلية تجعلها الخيار الأمثل في العديد من الحالات:
*
الحفاظ على الأنسجة الرخوة:
نظرًا لإدخالها من داخل العظم، فإنها تقلل إلى حد كبير من التضرر بالأنسجة الرخوة المحيطة (العضلات والأوعية الدموية والأعصاب)، مما يقلل من النزيف ويُحسن من تدفق الدم إلى موقع الكسر، ويسرع الشفاء.
*
معدلات عدوى منخفضة:
خاصة في الكسور المغلقة، نظرًا للمحافظة على غلاف الأنسجة الرخوة.
*
التئام أسرع:
مبدأ تقاسم الأحمال والاستقرار النسبي يُحفز التئام الكالس، مما يؤدي إلى التئام أسرع مقارنة ببعض طرق التثبيت الأخرى.
*
العودة المبكرة للوظيفة:
تسمح بتأهيل مبكر وتحمل جزئي للوزن، مما يقلل من تصلب المفاصل وضمور العضلات.
*
قوة ميكانيكية فائقة:
توفر ثباتًا ممتازًا ضد قوى الانحناء والالتواء.
| نوع الكسر | العظم المصاب | المؤشر الرئيسي | ميزات العلاج بالمسامير النخاعية |
|---|---|---|---|
| كسور الجسم | الفخذ، الساق، العضد | الكسور المتفتتة، المائلة، الحلزونية، العرضية | استقرار قوي، تقاسم للأحمال، الحفاظ على الأنسجة الرخوة، التئام سريع |
| كسور تحت المدور | الفخذ | كسور المنطقة تحت المدورية المعقدة | ثبات ممتاز ضد قوى الدوران والانحناء، إعادة بناء الأطراف |
| كسور فوق اللقمة | الفخذ (القريب) | كسور الجزء العلوي من الفخذ بالقرب من مفصل الركبة | إمكانية استخدام مسامير رجعية لتقليل التدخل الجراحي |
| كسور مرضية | أي عظم طويل | كسور ناجمة عن أمراض (أورام، هشاشة) أو للوقاية منها | تخفيف الألم الفوري، استقرار وقائي، دعم هيكلي |
أنواع مسامير النخاع العظمي: تصاميم مبتكرة لتلبية احتياجات متنوعة
تطورت مسامير النخاع العظمي بشكل كبير، وتتوفر الآن بتصاميم ومواد مختلفة لتناسب أنواعًا ومواقعًا متعددة من الكسور. يختار الجراح الماهر، مثل الأستاذ الدكتور محمد هطيف ، النوع الأنسب بناءً على طبيعة الكسر، عمر المريض، نشاطه، وحالته الصحية العامة.
1. المسامير النخاعية المقفلة (Interlocking Intramedullary Nails):
هذه هي الأنواع الأكثر شيوعًا وفعالية حاليًا. تتميز بوجود فتحات تسمح بإدخال براغي تثبيت (locking screws) عبر العظم والمسمار. هذه البراغي تمنع حركة الدوران والتغير في طول العظم، مما يوفر استقرارًا ممتازًا.
*
التثبيت الديناميكي (Dynamic Locking):
يسمح ببعض الحركة المحورية للعظم، مما يحفز الالتئام.
*
التثبيت الثابت (Static Locking):
يمنع الحركة المحورية، ويوفر أقصى درجات الثبات.
2. المسامير النخاعية غير المقفلة (Non-Interlocking Nails):
تُستخدم هذه المسامير في حالات أقل تعقيدًا حيث يمكن للعظم أن يوفر ثباتًا طبيعيًا. تُعتمد على الاحتكاك بين المسمار وجدار القناة النخاعية، وتكون أقل استخدامًا في العصر الحديث مقارنة بالمسامير المقفلة.
3. المسامير النخاعية المفتوحة والقسطرة (Reamed vs. Unreamed Nails):
- المسامير المفتوحة (Reamed Nails): تتضمن توسيع القناة النخاعية باستخدام مبشرة (reamer) قبل إدخال المسمار. يسمح هذا بإدخال مسمار أوسع وأقوى، مما يوفر استقرارًا ميكانيكيًا أكبر وتلامسًا أفضل مع جدار العظم، ويُحفز التئام العظم. ومع ذلك، قد تزيد عملية الكشط من خطر إصابة الأوعية الدموية في القناة النخاعية، مما قد يؤثر مؤقتًا على إمداد الدم للعظم.
- المسامير غير المفتوحة (Unreamed Nails): تُدخل دون توسيع مسبق للقناة. تُستخدم عادة في الكسور المفتوحة أو الحالات التي يُخشى فيها من اضطراب تدفق الدم. قد تكون أقل قوة ميكانيكيًا لكنها تحافظ بشكل أفضل على بيولوجيا القناة النخاعية.
4. مسامير خاصة (Specialized Nails):
- مسمار غاما (Gamma Nail) ومسمار إعادة الإعمار (Recon Nail): تُصمم هذه المسامير خصيصًا لكسور الفخذ القريبة (مثل كسور تحت المدور والمدور)، وتتميز بتصاميم خاصة للرأس تسمح بتثبيت متعدد الأبعاد.
- المسامير الرجعية (Retrograde Nails): تُدخل من الجزء السفلي للعظم (مثل الركبة للفخذ أو الكاحل للساق)، وتُستخدم في كسور معينة مثل كسور الفخذ فوق اللقمة.
- مسامير الأطفال (Pediatric Nails): تُصمم بأحجام ومواد خاصة لتناسب العظام النامية للأطفال، مع الحرص على عدم إتلاف صفائح النمو.
| نوع المسمار | آلية التثبيت | مؤشرات الاستخدام | مزايا | عيوب محتملة |
|---|---|---|---|---|
| مقفلة (Interlocking) | براغي تثبيت تمنع الدوران والتغير في الطول | معظم كسور العظام الطويلة | استقرار ممتاز، تحكم كامل بالكسر | تتطلب دقة جراحية عالية |
| غير مقفلة (Non-Interlocking) | الاحتكاك بين المسمار والعظم | كسور بسيطة، نادرة الاستخدام الآن | أقل تعقيدًا جراحيًا | ثبات أقل، خطر الدوران |
| مفتوحة (Reamed) | توسيع القناة النخاعية قبل الإدخال | كسور الجسم، الحاجة لقوة ميكانيكية عالية | قوة ميكانيكية أكبر، تلامس أفضل مع العظم | خطر أكبر لإصابة الأوعية الدموية، متلازمة الضائقة الدهنية |
| غير مفتوحة (Unreamed) | تُدخل دون توسيع القناة | الكسور المفتوحة، الحفاظ على تدفق الدم | تحافظ على بيولوجيا القناة النخاعية | قوة ميكانيكية أقل، خطر إدخال صعب |
| خاصة (مثال: Gamma Nail) | تصميم خاص للرأس وتثبيت متعدد الأبعاد | كسور الفخذ القريبة (تحت المدور، المدور) | ثبات فائق في المناطق المعقدة | أكثر تعقيدًا في الإدخال |
التحضير لجراحة مسمار النخاع العظمي: خطة شاملة للنجاح
تُعد الجراحة الناجحة نتيجة لتخطيط دقيق وتقييم شامل. يُكرس الأستاذ الدكتور محمد هطيف وفريقه اهتمامًا بالغًا لكل خطوة من خطوات التحضير لضمان أفضل النتائج لمرضاه.
1. التقييم السريري الشامل:
- التاريخ المرضي: جمع معلومات عن صحة المريض العامة، الأمراض المزمنة (السكري، ارتفاع ضغط الدم)، الأدوية التي يتناولها (خاصة مميعات الدم)، الحساسية، والعمليات الجراحية السابقة.
- الفحص البدني: تقييم حالة الطرف المصاب، وجود أي إصابات جلدية، حالة الدورة الدموية والأعصاب، ووجود متلازمة الحجرات (compartment syndrome) في بعض الحالات.
2. التصوير التشخيصي:
- الأشعة السينية (X-rays): صور في مستويين (أمامي خلفي وجانبي) للكسر، وللمفصلين أعلاه وأسفله، وللطرف المقابل لقياس طول المسمار وقطره. تُستخدم لتحديد نوع الكسر، درجته، ومقدار التفتت.
- التصوير المقطعي المحوسب (CT Scan): يُفيد في الكسور المعقدة، وكسور المفاصل، وتقييم حجم القناة النخاعية بشكل دقيق ثلاثي الأبعاد.
- الرنين المغناطيسي (MRI): نادرًا ما يُستخدم للكسور الحادة، ولكن قد يكون ضروريًا لتقييم إصابات الأنسجة الرخوة المصاحبة أو استبعاد الأمراض الكامنة.
3. التخطيط الجراحي الدقيق:
- اختيار المسمار: يختار الجراح نوع المسمار (مقفلة/غير مقفلة، مفتوحة/غير مفتوحة، نوع خاص) وطوله وقطره بناءً على قياسات الطرف المقابل ونوع الكسر.
- تحديد وضعية المريض: تُعد وضعية المريض على طاولة العمليات أمرًا بالغ الأهمية لسهولة الوصول للكسر، واستخدام جهاز الأشعة السينية المحمول (C-arm) بشكل فعال.
- اختيار نقطة الدخول (Entry Point): تُعد هذه الخطوة حاسمة لتجنب مضاعفات سوء المحاذاة. تختلف نقاط الدخول باختلاف العظم (مثل المدور الكبير للفخذ، النتوء الظنبوبي للساق).
- إدارة المخاطر: مناقشة المخاطر المحتملة مع المريض، مثل العدوى، عدم الالتئام، إصابة الأعصاب/الأوعية الدموية، الانصمام الدهني.
4. التحضير للمريض:
- الصيام: عادة ما يُطلب من المريض الصيام لعدة ساعات قبل الجراحة.
- الأدوية: مراجعة الأدوية وتعديلها (خاصة مميعات الدم) بالتنسيق مع طبيب التخدير.
- مضادات حيوية وقائية: تُعطى قبل الجراحة لتقليل خطر العدوى.
- توعية المريض: شرح تفاصيل الإجراء، التوقعات، ومراحل ما بعد الجراحة للمريض وعائلته.
الإجراء الجراحي لمسمار النخاع العظمي: خطوات دقيقة تحت يد خبيرة
تُعد جراحة مسمار النخاع العظمي إجراءً يتطلب دقة ومهارة عالية، وهي من العمليات التي يبرع فيها الأستاذ الدكتور محمد هطيف وفريقه الطبي المتقدم، حيث يستخدمون أحدث التقنيات الجراحية مثل الميكروسرجري ومناظير 4K لضمان أعلى مستويات الدقة والأمان.
1. التخدير ووضع المريض:
- بعد التخدير (عام أو نصفي)، يتم وضع المريض بعناية على طاولة الجراحة. تختلف الوضعية حسب العظم المصاب (على الظهر، على الجانب، أو على البطن).
- يتم تعديل الوضعية للسماح بالوصول الجراحي الأمثل للكسر، واستخدام جهاز الأشعة السينية المحمول (C-arm) لتصوير الكسر وتوجيه الجراحة.
2. التعقيم والشق الجراحي:
- يتم تعقيم المنطقة الجراحية بدقة لتقليل خطر العدوى.
- يتم عمل شق جراحي صغير (incision) عند نقطة الدخول المحددة (مثل أعلى الفخذ لكسور الفخذ، أو أسفل الركبة لكسور الساق).
3. فتح القناة النخاعية (Entry Point):
- باستخدام أداة خاصة (Awl أو Drill)، يتم فتح القشرة العظمية عند نقطة الدخول للسماح بإدخال المسمار. تُعد هذه الخطوة حاسمة للحفاظ على محاذاة العظم الصحيحة.
- يتم التحقق من نقطة الدخول باستخدام الأشعة السينية.
4. إدخال السلك الدليلي (Guide Wire Insertion):
- يتم إدخال سلك رفيع ومرن (Guide Wire) بعناية عبر نقطة الدخول وعبر موقع الكسر وصولاً إلى الجزء البعيد من العظم.
- يُعد وضع السلك الدليلي بشكل صحيح أمرًا بالغ الأهمية لضمان مسار آمن للمسمار وتجنب تلف الأنسجة.
5. الكشط (Reaming) (إذا لزم الأمر):
- إذا تقرر استخدام مسمار مفتوح (Reamed Nail)، تُستخدم مبشرات (Reamers) ذات أحجام متزايدة تدريجيًا لتوسيع القناة النخاعية. تُنفذ هذه الخطوة بعناية لتجنب تضرر العظم أو إصابة الأوعية الدموية.
- تُجهز القناة لاستقبال المسمار الأنسب والأكثر استقرارًا.
6. إدخال المسمار النخاعي (Nail Insertion):
- يتم توصيل المسمار النخاعي بجهاز إدخال خاص، ثم يُدخل بعناية عبر السلك الدليلي وعبر القناة النخاعية.
- يُدفع المسمار برفق عبر موقع الكسر حتى يصل إلى موضعه النهائي. تُراقب هذه الخطوة باستمرار باستخدام الأشعة السينية لضمان المحاذاة الصحيحة وطول العظم.
7. التثبيت بالبراغي (Locking Screws):
- التثبيت القريب (Proximal Locking): يتم تحديد موقع الفتحات العلوية للمسمار، ثم تُدخل براغي التثبيت عبر العظم والمسمار. تُستخدم أدلة خاصة وجهاز الأشعة السينية لضمان دقة وضع البراغي.
- التثبيت البعيد (Distal Locking): تُعد هذه الخطوة هي الأكثر تحديًا وغالبًا ما تتطلب استخدام تقنية "التثبيت الحر" (Freehand Technique) أو أجهزة توجيه معقدة بالاستعانة بالأشعة السينية. تُدخل براغي التثبيت عبر العظم والمسمار في الجزء البعيد.
- توفر براغي التثبيت الثبات الدوراني والمحوري، وتمنع الكسر من الدوران أو الانضغاط/التمدد.
8. فحص المحاذاة والالتفاف:
- بعد إدخال المسمار وتثبيته، يتم فحص الطرف المصاب بدقة للتأكد من المحاذاة الصحيحة (alignment) وعدم وجود أي دوران غير طبيعي (malrotation) في العظم. تُعد هذه خطوة حاسمة لمنع المضاعفات الوظيفية على المدى الطويل.
- تُجرى أشعة سينية نهائية من زوايا متعددة للتأكد من الوضع الأمثل للمسمار والبراغي.
9. إغلاق الجرح:
- يتم شطف الجرح بمحلول ملحي، ثم يتم إغلاق الأنسجة الرخوة والجلد بالغرز.
- تُوضع ضمادة معقمة على الجرح.
خلال كل هذه المراحل، تُظهر خبرة الأستاذ الدكتور محمد هطيف وبراعته الجراحية، حيث يتم التعامل مع كل حالة ببالغ الدقة والاهتمام بالتفاصيل، مع الالتزام بأعلى معايير الأمان الطبي والنزاهة، مستفيدًا من أحدث التقنيات المتوفرة في غرفة العمليات.
المضاعفات المحتملة وكيفية إدارتها: نهج استباقي للسلامة
على الرغم من أن جراحة مسمار النخاع العظمي آمنة وفعالة بشكل عام، إلا أنه لا تخلو أي عملية جراحية من بعض المخاطر والمضاعفات المحتملة. يُدرك الأستاذ الدكتور محمد هطيف هذه المخاطر جيدًا ويطبق استراتيجيات وقائية وعلاجية صارمة لإدارتها بفعالية.
1. المضاعفات المبكرة (Early Complications):
-
العدوى (Infection):
رغم ندرتها في الكسور المغلقة، إلا أنها تبقى من أخطر المضاعفات. يمكن أن تحدث عدوى سطحية أو عميقة.
- الإدارة: استخدام مضادات حيوية وقائية، تقنيات تعقيم صارمة، وإذا حدثت العدوى، قد تتطلب الغسيل الجراحي وإعطاء مضادات حيوية وريدية.
-
النزيف (Hemorrhage) والتورم (Swelling):
قد يحدث بعض النزيف والتورم حول موقع الجراحة.
- الإدارة: الضغط، رفع الطرف، وفي حالات نادرة، قد يتطلب التدخل الجراحي لإيقاف النزيف.
-
إصابة الأوعية الدموية/الأعصاب (Vascular/Nerve Injury):
نادرة الحدوث ولكنها خطيرة، خاصة أثناء إدخال السلك الدليلي أو البراغي.
- الإدارة: الدقة الجراحية، المراقبة المستمرة، والتدخل الفوري عند الشك.
-
الانصمام الدهني (Fat Embolism Syndrome - FES):
جزيئات دهنية من نخاع العظم يمكن أن تنتقل إلى الرئتين أو الدماغ، خاصة بعد كشط القناة النخاعية.
- الإدارة: التهوية الجيدة، الحفاظ على استقرار الدورة الدموية، وفي الحالات الشديدة، الدعم التنفسي. تقنيات جراحية معينة (مثل عدم كشط القناة) تقلل من الخطر.
-
متلازمة الحجرات (Compartment Syndrome):
زيادة الضغط داخل الحجرات العضلية، مما يهدد الأنسجة.
- الإدارة: المراقبة الدقيقة بعد الجراحة، وفي حالة الشك، التدخل الجراحي الفوري (بضع اللفافة Fasciotomy).
2. المضاعفات المتأخرة (Late Complications):
-
عدم الالتئام (Non-union):
فشل الكسر في الالتئام بعد فترة زمنية معقولة (عادة 6-9 أشهر).
- الإدارة: قد يتطلب تدخلًا جراحيًا إضافيًا، مثل ترقيع العظم (bone grafting) أو إعادة التثبيت (revision nailing).
-
التئام غير طبيعي (Malunion):
التئام الكسر في وضعية غير صحيحة (تشوه، دوران، قصر).
- الإدارة: في بعض الحالات، قد يتطلب جراحة تصحيحية (osteotomy) خاصة إذا كان التشوه يؤثر على الوظيفة.
-
آلام الكسر (Fracture-site Pain):
قد يستمر الألم في موقع الكسر حتى بعد الالتئام الكامل.
- الإدارة: العلاج الطبيعي، الأدوية، وفي بعض الحالات قد يكون بسبب بروز المسمار أو البراغي، مما يتطلب إزالتها.
-
فشل الأجهزة (Hardware Failure):
قد ينكسر المسمار أو البراغي، خاصة إذا لم يلتئم الكسر.
- الإدارة: إزالة الأجهزة الفاشلة وإعادة التثبيت مع ترقيع العظم إذا لزم الأمر.
- تضيق القناة النخاعية (Stenosis of Medullary Canal): قد يؤدي إلى صعوبة في إزالة المسمار لاحقًا.
-
ألم في نقطة الدخول (Entry Point Pain):
ألم مستمر في مكان إدخال المسمار، خاصة في الفخذ.
- الإدارة: عادة ما يزول الألم بمرور الوقت، وإذا استمر، قد تتطلب إزالة المسمار.
تُعد الخبرة الطويلة والمهارة التي يتمتع بها الأستاذ الدكتور محمد هطيف حاسمة في تقليل مخاطر هذه المضاعفات وفي التعامل معها بفاعلية عند حدوثها، مما يعكس التزامه بالسلامة المطلقة لمرضاه.
دليل التأهيل والعلاج الطبيعي: استعادة الحركة والقوة
التأهيل والعلاج الطبيعي بعد جراحة مسمار النخاع العظمي لا يقل أهمية عن الجراحة نفسها. إنه المسار الذي يعيد للمريض القدرة على الحركة واستعادة القوة والوظيفة الكاملة للطرف المصاب. يُقدم هذا الدليل خطة شاملة للتأهيل، وهي تُفصل وتُخصص لكل مريض بشكل فردي تحت إشراف متخصصين.
المرحلة الأولى: ما بعد الجراحة مباشرة (الأيام الأولى إلى الأسبوعين)
الأهداف:
* تخفيف الألم والتورم.
* الحفاظ على نطاق حركة المفاصل المجاورة.
* منع المضاعفات مثل الجلطات الدموية.
* تعليم المريض حماية الطرف المصاب.
الأنشطة:
*
تخفيف الألم:
استخدام مسكنات الألم الموصوفة بانتظام.
*
إدارة التورم:
رفع الطرف المصاب، تطبيق الثلج (وفقًا لتوجيهات الطبيب)، واستخدام الجوارب الضاغطة.
*
تمارين الحركة المبكرة:
*
للساق والفخذ:
تمارين الكاحل (pump ankle exercises) لتحسين الدورة الدموية ومنع الجلطات، تمارين شد أوتار الركبة (quadriceps and hamstring sets) دون تحريك المفاصل.
*
للذراع:
تمارين خفيفة للمرفق والمعصم والأصابع.
*
تحمل الوزن:
يختلف حسب توجيهات الجراح:
*
عدم تحمل الوزن (Non-weight Bearing - NWB):
لا يُسمح بأي وزن على الطرف.
*
تحمل الوزن الجزئي (Partial Weight Bearing - PWB) أو تحمل وزن لمس الأصابع (Toe-touch Weight Bearing - TTWB):
يُسمح بضغط خفيف جدًا على الأرض.
*
تحمل الوزن حسب التحمل (Weight Bearing As Tolerated - WBAT):
يُسمح للمريض بتحمل الوزن بالقدر الذي يستطيع تحمله دون ألم شديد.
*
المساعدة على المشي:
استخدام العكازات أو مشاية المريض عند التحرك، مع التدريب على تقنيات المشي الصحيحة.
المرحلة الثانية: التعافي المتوسط (الأسبوع الثاني إلى الشهر الثالث)
الأهداف:
* زيادة نطاق حركة المفاصل.
* بدء تقوية العضلات حول الكسر.
* زيادة تحمل الوزن تدريجيًا.
* تحسين التوازن والثبات.
الأنشطة:
*
تمارين نطاق الحركة النشطة والمدعومة:
*
للساق والفخذ:
تمارين ثني وبسط الركبة والورك (مع مراعاة التوجيهات)، تمارين دوران الكاحل.
*
للذراع:
تمارين ثني وبسط المرفق والكتف والمعصم (باستخدام أشرطة المقاومة الخفيفة أو الأوزان الخفيفة).
*
تمارين تقوية العضلات:
*
للساق والفخذ:
رفع الساق المستقيمة (straight leg raises)، تمارين الجسر (bridges)، تمارين تقوية الفخذين الداخلية والخارجية.
*
للذراع:
تقوية الكتف (shoulder abduction/adduction)، تمارين البايسبس والترايسبس.
*
زيادة تحمل الوزن:
تدريجيًا حسب تقدم الالتئام وتوجيهات الطبيب، بالانتقال من TTWB إلى PWB ثم إلى WBAT.
*
تمارين التوازن:
الوقوف على قدم واحدة (مع الدعم)، تمارين الوقوف على السطوح غير المستقرة.
المرحلة الثالثة: التعافي المتقدم (الشهر الثالث وما بعده)
الأهداف:
* استعادة القوة العضلية الكاملة.
* تحسين القدرة على التحمل والوظيفة.
* العودة إلى الأنشطة اليومية، الرياضة، والعمل.
الأنشطة:
*
تمارين المقاومة المتقدمة:
استخدام الأوزان الثقيلة، أشرطة المقاومة، أجهزة الجيم.
*
تمارين البلايومتريكس (Plyometrics):
(للمرضى الشباب والرياضيين) مثل القفز الخفيف (بعد موافقة الطبيب).
*
تمارين التحمل:
المشي لمسافات أطول، ركوب الدراجات الثابتة، السباحة.
*
تمارين خاصة بالرياضة أو العمل:
تدريب مخصص لإعداد المريض للعودة إلى نشاطه المحدد.
*
المراقبة المستمرة:
تقييم تقدم المريض من قبل أخصائي العلاج الطبيعي والجراح للتأكد من الشفاء التام.
| المرحلة | الأهداف الرئيسية | أمثلة على الأنشطة | معايير تحمل الوزن |
|---|---|---|---|
| المرحلة الأولى: حادة (0-2 أسابيع) | تخفيف الألم والتورم، الحفاظ على حركة المفاصل المجاورة | تمارين الكاحل، شد أوتار الركبة، تمارين الأصابع | NWB أو TTWB |
| المرحلة الثانية: متوسطة (2-12 أسبوعًا) | زيادة نطاق الحركة، بدء تقوية العضلات، زيادة تحمل الوزن | ثني وبسط الركبة/الورك، رفع الساق المستقيمة، تمارين البايسبس | PWB ثم WBAT |
| المرحلة الثالثة: متقدمة (12+ أسابيع) | استعادة القوة الكاملة والوظيفة، العودة للأنشطة | تمارين المقاومة المتقدمة، تمارين البلايومتريكس، السباحة | WBAT كامل، العودة للأنشطة |
يُشدد الأستاذ الدكتور محمد هطيف على أهمية الالتزام الصارم ببرنامج العلاج الطبيعي، لأن هذا الالتزام هو مفتاح التعافي الناجح والكامل. يُقدم فريقه دعمًا وإرشادًا مستمرين للمرضى خلال رحلة التأهيل لضمان عودتهم إلى حياتهم الطبيعية بأسرع وقت وأكمل وجه ممكن.
قصص نجاح المرضى: شهادات حية على التميز الجراحي
في قلب كل إجراء جراحي تكمن قصة إنسانية، قصة عن الألم، ثم الأمل، والتعافي. تُعد قصص نجاح المرضى شهادات حية على الكفاءة العالية والرعاية المتفانية التي يقدمها الأستاذ الدكتور محمد هطيف وفريقه، وتجسد خبرته الممتدة لأكثر من 20 عامًا في جراحة العظام في صنعاء واليمن. هذه بعض الأمثلة عن كيف أُعيدت للمرضى القدرة على الحياة بكامل طاقتهم.
1. عودة الرياضي إلى الملعب: قصة سامي
كان سامي، شاب في الخامسة والعشرين، لاعب كرة قدم موهوبًا، تعرض لكسر حلزوني معقد في جسم عظم الفخذ الأيمن خلال مباراة. كان الكسر شديدًا ويهدد مسيرته الرياضية. بعد تقييم شامل، قرر الأستاذ الدكتور محمد هطيف إجراء جراحة تثبيت الكسر باستخدام مسمار نخاعي مقفل.
"لقد كنت خائفًا جدًا من أنني لن أعود للعب الكرة أبدًا"، يقول سامي. "ولكن الدكتور محمد طمأنني وشرح لي كل خطوة. الجراحة كانت دقيقة جدًا. في فترة التعافي، كان التزام الدكتور وفريقه بتأهيلي لا يصدق. مع العلاج الطبيعي المكثف والبرنامج التدريبي المصمم خصيصًا لي، تمكنت من استعادة قوة ساقي. بعد 10 أشهر، عدت إلى الملعب. اليوم، ألعب بقوة أفضل من ذي قبل. أنا مدين بالفضل للدكتور محمد هطيف على استعادته لحلمي."
2. استعادة الاستقلال: قصة الحاجة فاطمة
الحاجة فاطمة، سيدة تبلغ من العمر 78 عامًا، عانت من كسر في منطقة تحت المدور بعظم الفخذ الأيسر نتيجة لسقوط بسيط. بسبب عمرها وحالتها الصحية، كانت الجراحة تمثل تحديًا. كان هدف الأستاذ الدكتور محمد هطيف هو استعادة قدرتها على المشي بأسرع وقت ممكن لضمان استقلاليتها.
"بعد الكسر، شعرت وكأن عالمي قد انهار"، تروي الحاجة فاطمة. "لم أكن أستطيع الحركة، وكنت أخشى أن أصبح عبئًا على أبنائي. لكن الدكتور محمد طمأنني بأسلوبه الهادئ وابتسامته الواثقة. لقد استخدم مسمار غاما خاصًا بي. بعد الجراحة بيومين، كنت أتحرك بمساعدة المشاية، وبعد أسابيع قليلة، استعدت جزءًا كبيرًا من حركتي. الآن، أستطيع أن أعتني بنفسي وأمشي في حديقتي. إن براعة الدكتور محمد ليست فقط في يده الجراحية، بل في قلبه الكبير وعنايته الفائقة."
3. التحدي المعقد: قصة أحمد
أحمد، عامل بناء في الأربعينيات من عمره، تعرض لكسر مفتوح في جسم عظم الساق الأيمن في حادث عمل. كان الكسر متفتتًا ومعقدًا، مع إصابة في الأنسجة الرخوة، مما يزيد من خطر العدوى وعدم الالتئام. قرر الأستاذ الدكتور محمد هطيف استخدام مسمار نخاعي غير مفتوح لتقليل الضرر البيولوجي، مع إدارة دقيقة للجرح.
"كنت في حالة يأس شديد. الكسر كان سيئًا جدًا، وكنت أخشى أنني لن أستطيع العودة إلى عملي"، يقول أحمد. "لكن الدكتور محمد وفريقه تعاملوا مع حالتي بكل احترافية. الجراحة كانت ناجحة، وبعدها قاموا بمتابعة الجرح بعناية فائقة لمنع أي عدوى. بفضل خبرة الدكتور وتقنياته المتقدمة، التئم كسري بشكل جيد. استعدت قدرتي على المشي والعمل تدريجيًا. لقد أنقذ الدكتور محمد هطيف مسيرتي المهنية وأعاد لي الأمل."
تُبرز هذه القصص التزام الأستاذ الدكتور محمد هطيف بالتميز في جراحة العظام. إن خبرته في استخدام أحدث التقنيات مثل الميكروسرجري ومناظير 4K، بالإضافة إلى ممارسته التي تتسم بالصدق الطبي وتقديم أفضل الحلول العلاجية، جعلت منه الجراح الأول في مجال جراحة العظام والعمود الفقري والكتف في صنعاء واليمن. شهادات المرضى هذه ليست مجرد كلمات، بل هي دليل على الحياة التي أعادها لهم بفضل مهارته وعنايته الفائقة.
الأسئلة الشائعة حول مسامير النخاع العظمي (FAQ)
معرفة المزيد عن إجراء مسمار النخاع العظمي يمكن أن يُطمئن المرضى ويساعدهم على الاستعداد بشكل أفضل لرحلة التعافي. يجيب الأستاذ الدكتور محمد هطيف عن أبرز التساؤلات الشائعة بوضوح ودقة.
1. ما هو مسمار النخاع العظمي وما هي وظيفته الرئيسية؟
مسمار النخاع العظمي هو دعامة معدنية (عادة مصنوعة من التيتانيوم أو الفولاذ المقاوم للصدأ) تُدخل داخل القناة النخاعية المجوفة للعظم الطويل المكسور (مثل الفخذ أو الساق). وظيفته الرئيسية هي توفير تثبيت داخلي واستقرار نسبي للكسر، مما يسمح للعظم بالالتئام بشكل طبيعي مع الحفاظ على المحاذاة والطول الصحيحين. كما يعمل كجهاز لتقاسم الأحمال مع العظم، مما يحفز التئام الكالس.
2. ما هي المدة التي يستغرقها التئام الكسر بعد تركيب مسمار النخاع العظمي؟
تختلف مدة الالتئام باختلاف نوع الكسر، وموقع العظم، وعمر المريض، وحالته الصحية العامة. بشكل عام، تبدأ علامات الالتئام في الظهور بعد 6-12 أسبوعًا، وقد يستغرق الالتئام الكامل للعظم من 3 إلى 6 أشهر أو أكثر. خلال هذه الفترة، سيتم متابعة المريض بأشعة سينية منتظمة لتقييم تقدم الالتئام.
3. هل سأحتاج إلى إزالة مسمار النخاع العظمي لاحقًا؟
ليس بالضرورة. تُصمم معظم مسامير النخاع العظمي لتبقى في الجسم بشكل دائم. ومع ذلك، قد يوصي الطبيب بإزالتها في حالات معينة، مثل:
* إذا كانت تسبب ألمًا مستمرًا في موقع الدخول أو في الطرف.
* إذا كانت هناك علامات على العدوى.
* في بعض الحالات النادرة لكسور الأطفال حيث قد تؤثر على النمو.
* إذا كان المريض شابًا ونشطًا ويرغب في إزالتها بعد الالتئام الكامل.
قرار الإزالة يُتخذ دائمًا بالتشاور مع جراح العظام.
4. متى يمكنني البدء في المشي أو تحميل الوزن على الطرف المصاب؟
يعتمد ذلك بشكل كبير على نوع الكسر، موقع الكسر، نوع المسمار المستخدم، والتقييم الجراحي للثبات. في بعض حالات كسور الفخذ والساق، قد يُسمح بتحمل الوزن الجزئي (toe-touch weight bearing) بعد فترة قصيرة من الجراحة، بينما في حالات أخرى قد يتطلب الأمر عدم تحميل الوزن لعدة أسابيع. سيُقدم لك الأستاذ الدكتور محمد هطيف وفريقه إرشادات دقيقة حول جدول تحميل الوزن الخاص بحالتك، والذي سيتم تعديله بناءً على تقدم الالتئام.
5. هل ستؤثر مسامير النخاع العظمي على كاشفات المعادن (مثل المطارات)؟
نعم، معظم مسامير النخاع العظمي مصنوعة من معادن مثل التيتانيوم أو الفولاذ المقاوم للصدأ، والتي يمكن أن تتفاعل مع كاشفات المعادن في المطارات أو نقاط التفتيش الأمنية. قد يُقدم لك الطبيب شهادة طبية توضح أن لديك أجهزة معدنية مزروعة للمساعدة في هذه المواقف.
6. ما هي العلامات التي يجب أن أبحث عنها بعد الجراحة والتي تستدعي الاتصال بالطبيب؟
يجب عليك الاتصال بالطبيب فورًا إذا لاحظت أيًا من العلامات التالية:
* ألم شديد لا يستجيب للمسكنات.
* حمى أو قشعريرة.
* احمرار متزايد، تورم، دفء، أو خروج إفرازات من موقع الجرح.
* تنميل أو ضعف جديد في الطرف المصاب.
* صعوبة في التنفس أو ألم في الصدر (قد تكون علامة على الانصمام الرئوي).
7. هل يمكنني ممارسة الرياضة بعد التئام الكسر؟
بعد التئام الكسر واستكمال برنامج التأهيل والعلاج الطبيعي، يمكن لمعظم المرضى العودة تدريجيًا إلى ممارسة الأنشطة الرياضية التي كانوا يمارسونها من قبل. ومع ذلك، يجب أن يتم ذلك بالتشاور مع جراح العظام وأخصائي العلاج الطبيعي، الذين سيُقيمون قوة العظم واستعادته الكاملة. قد تُنصح بتجنب بعض الرياضات ذات التأثير العالي لفترة أطول.
8. ما هي التقنيات الحديثة التي يستخدمها الدكتور محمد هطيف في جراحة مسامير النخاع العظمي؟
الأستاذ الدكتور محمد هطيف
يُعرف بالتزامه بالتميز واستخدامه لأحدث التقنيات في جراحة العظام. يشمل ذلك:
*
الميكروسرجري (Microsurgery):
لزيادة الدقة وتقليل التدخل الجراحي.
*
مناظير 4K (Arthroscopy 4K):
لتقديم رؤية واضحة ومفصلة أثناء الإجراءات المرتبطة بالمفاصل.
*
تقنيات التصوير المتقدمة:
لاستخدام الأشعة السينية المحمولة (C-arm) بشكل دقيق جدًا لضمان الوضع الأمثل للمسمار والبراغي.
*
أحدث أجيال المسامير النخاعية:
باختيار المسامير ذات التصميمات والمواد الأكثر تطورًا لضمان أقصى درجات الثبات والالتئام.
9. هل هناك بدائل لمسمار النخاع العظمي في علاج كسور العظام الطويلة؟
نعم، هناك بدائل مثل التثبيت باستخدام الألواح والبراغي (plating)، أو التثبيت الخارجي (external fixation)، أو في بعض الحالات النادرة، الجبيرة التقليدية. ومع ذلك، تُعد مسامير النخاع العظمي الخيار المفضل للعديد من كسور العظام الطويلة نظرًا لمزاياها البيولوجية والميكانيكية. سيُقيم الأستاذ الدكتور محمد هطيف حالتك بعناية ويُناقش معك الخيار الأنسب لك.
10. هل يمكن أن يسبب المسمار النخاعي ألمًا مزمنًا؟
في معظم الحالات، لا يسبب المسمار ألمًا بعد التئام الكسر. ومع ذلك، قد يعاني بعض المرضى من ألم خفيف أو إزعاج في موقع الدخول أو حول المسمار، خاصة عند تغيرات الطقس أو النشاط البدني المجهد. إذا كان الألم شديدًا ومستمرًا، فقد تكون إزالة المسمار خيارًا، ولكن هذا ليس ضروريًا دائمًا.
يُقدم الأستاذ الدكتور محمد هطيف دائمًا تقييمًا دقيقًا وشخصيًا لكل مريض، ويُجيب على جميع استفساراتهم بشفافية كاملة، مؤكدًا على التزامه بالصدق الطبي وتقديم أفضل رعاية ممكنة لمرضاه في صنعاء واليمن.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك