ألم الساق المحير؟ اكتشف أسباب متلازمه الحيز الامامي وحلولها الفعالة
الخلاصة الطبية
موضوعنا اليوم يركز على ألم الساق المحير؟ اكتشف أسباب متلازمه الحيز الامامي وحلولها الفعالة، يقدم فهماً لأسباب ألم الجزء الأمامي من أسفل الساق. يشمل ذلك التهاب العظم في قصبة الساق (الحاد والمزمن)، وأورام العظام المتنوعة مثل الساركوما العظمية والورم الغضروفي العظمي. فهم هذه الحالات ضروري للتشخيص الدقيق والعلاج الفعال، مما يضمن صحة وسلامة عظم الظنبوب لديك.
معظم الأشخاص يعانون من آلام في الساق من حين لآخر، لكن ماذا لو كان هذا الألم غامضًا، متكررًا، أو يحد من قدرتك على الحركة؟ قد تشير هذه الآلام إلى حالة خطيرة تتطلب اهتمامًا طبيًا فوريًا، مثل متلازمة الحيز الأمامي (Anterior Compartment Syndrome)، أو قد تكون علامة على حالات أخرى شائعة ومعقدة. إن فهم الأسباب الكامنة وراء "ألم الساق المحير" أمر بالغ الأهمية للتشخيص الدقيق والعلاج الفعال. في هذه المقالة، سنغوص عميقًا في متلازمة الحيز الأمامي، وكيف تختلف عن الأسباب الشائعة الأخرى لألم الساق الأمامي، ونسلط الضوء على الحلول العلاجية المتاحة، مع التركيز على الخبرة الرائدة للأستاذ الدكتور محمد هطيف، الذي يُعد المرجع الأول في جراحة العظام والعمود الفقري والمفاصل في صنعاء، اليمن، بخبرته التي تتجاوز 20 عامًا واستخدامه لأحدث التقنيات الجراحية المجهرية والمنظارية 4K والمفاصل الصناعية، والتزامه بالنزاهة الطبية المطلقة.
فهم تشريح الساق الأمامية: مفتاح الألم المحير
لفهم متلازمة الحيز الأمامي والأسباب الأخرى لألم الساق، من الضروري أولاً استعراض التشريح المعقد للساق السفلية. تنقسم الساق إلى أربعة أحياز (compartments) رئيسية بواسطة أغشية ليفية قوية تسمى اللفافة (fascia). هذه الأحياز هي:
- الحيز الأمامي (Anterior Compartment): وهو الحيز الأكثر أهمية في سياق متلازمة الحيز الأمامي. يحتوي على عضلات مسؤولة عن ثني القدم للأعلى (dorsiflexion) وبسط أصابع القدم، مثل العضلة الظنبوبية الأمامية (tibialis anterior)، والعضلة الباسطة الطويلة للأصابع (extensor digitorum longus)، والعضلة الباسطة الطويلة لإبهام القدم (extensor hallucis longus). يمر عبر هذا الحيز أيضًا الشريان الظنبوبي الأمامي (anterior tibial artery) والعصب الشظوي العميق (deep fibular nerve).
- الحيز الجانبي (Lateral Compartment): يحتوي على عضلات مسؤولة عن قلب القدم للخارج (eversion)، مثل العضلة الشظوية الطويلة والقصيرة. يمر عبره العصب الشظوي السطحي.
- الحيز الخلفي السطحي (Superficial Posterior Compartment): يضم عضلات السمانة المسؤولة عن ثني القدم للأسفل (plantarflexion)، مثل العضلة التوأمية (gastrocnemius) والعضلة النعلية (soleus).
- الحيز الخلفي العميق (Deep Posterior Compartment): يحتوي على عضلات مسؤولة عن قلب القدم للداخل (inversion) وثني أصابع القدم، بالإضافة إلى الأوعية الدموية والأعصاب الرئيسية، مثل الشريان الظنبوبي الخلفي والعصب الظنبوبي.
تكمن المشكلة في أن هذه اللفافة المحيطة بالأحياز لا تتمدد بسهولة. إذا زاد الضغط داخل أي حيز نتيجة لتورم أو نزيف، فإنها يمكن أن تضغط على الأوعية الدموية والأعصاب والعضلات، مما يسبب الألم وتلف الأنسجة.
متلازمة الحيز الأمامي: الأسباب والأعراض والتشخيص
متلازمة الحيز الأمامي هي حالة طبية خطيرة تتميز بزيادة الضغط داخل الحيز الأمامي من الساق، مما يؤدي إلى ضعف تدفق الدم للعضلات والأعصاب في هذا الحيز. يمكن أن تكون هذه المتلازمة حادة (تحدث فجأة) أو مزمنة (تتطور مع مرور الوقت).
متلازمة الحيز الأمامي الحادة (Acute Anterior Compartment Syndrome)
تُعد حالة طارئة طبية تتطلب تدخلًا جراحيًا فوريًا لإنقاذ الأنسجة.
*
الأسباب الشائعة:
*
الصدمات الشديدة:
مثل الكسور المفتوحة أو المغلقة في عظم الساق (الظنبوب)، أو إصابات السحق (crush injuries).
*
النزيف:
نتيجة لإصابة الأوعية الدموية داخل الحيز.
*
إعادة التروية بعد نقص التروية:
بعد إصابة شريانية أو عملية جراحية لإعادة تدفق الدم.
*
الضمادات أو الجبائر الضيقة جدًا:
التي تضغط على الساق.
*
التمارين الرياضية الشديدة أو غير المعتادة:
خاصة لدى الأشخاص غير المدربين.
*
الأعراض (الخمسة P's):
وهي علامات تحذيرية كلاسيكية لهذه الحالة الطارئة:
1.
الألم (Pain):
ألم شديد وغير متناسب مع الإصابة الأولية، ويزداد سوءًا عند تمديد عضلات الحيز المتأثر (مثل ثني أصابع القدم للأسفل بشكل سلبي). لا يستجيب للمسكنات.
2.
الشحوب (Pallor):
جلد الساق يبدو شاحبًا أو لامعًا نتيجة لنقص تدفق الدم.
3.
فقدان الحس/التنميل (Paresthesia):
خدر أو تنميل في منطقة توزيع العصب الشظوي العميق (عادةً الفراغ بين إصبع القدم الأول والثاني).
4.
الشلل/الضعف (Paralysis):
ضعف أو عدم القدرة على تحريك القدم والأصابع (خاصةً ثني القدم للأعلى أو بسط أصابع القدم).
5.
فقدان النبض (Pulselessness):
علامة متأخرة جدًا وخطيرة جدًا، حيث يدل على نقص شديد في تدفق الدم. قد يكون النبض غائبًا أو ضعيفًا في الشريان الظنبوبي الأمامي أو الشريان الظهري للقدم.
*
ملاحظة هامة:
غياب النبض هو علامة خطيرة للغاية تشير إلى تلف شديد للأنسجة وقد يؤدي إلى بتر إذا لم يتم التدخل فوراً.
متلازمة الحيز الأمامي المزمنة (Chronic Exertional Compartment Syndrome - CE CS)
تُعرف أيضًا بمتلازمة الحيز الأمامي الإجهادية، وهي أكثر شيوعًا لدى الرياضيين.
*
الأسباب الشائعة:
*
الأنشطة المتكررة عالية التأثير:
مثل الجري لمسافات طويلة، كرة القدم، كرة السلة، والجمباز.
*
تضخم العضلات:
الذي يحدث أثناء ممارسة الرياضة، حيث تتمدد العضلات داخل الحيز الليفي الضيق، مما يزيد الضغط.
*
التشريح الخاص:
قد يكون لدى بعض الأفراد لفافة أكثر سمكًا أو أقل مرونة.
*
الأعراض:
*
الألم:
يحدث الألم بشكل نموذجي أثناء أو بعد دقائق قليلة من بدء النشاط البدني (الجري، المشي السريع)، ويخف بعد الراحة. يتراوح الألم من مجرد ضيق إلى ألم حاد ومُنهِك.
*
الشد أو التشنج:
شعور بالضيق أو الامتلاء في الساق.
*
التنميل أو الضعف:
قد يلاحظ المريض تنميلاً في القدم أو ضعفًا في رفع القدم.
*
التورم:
قد يكون هناك تورم خفيف في الساق بعد النشاط.
*
أعراض متكررة:
تظهر الأعراض بشكل متكرر عند ممارسة نفس النشاط وبنفس الشدة.
التشخيص لمتلازمة الحيز الأمامي
يعتمد التشخيص الدقيق على مزيج من التاريخ المرضي، الفحص السريري، وبعض الفحوصات المتخصصة.
*
التاريخ المرضي والفحص السريري:
* يسأل الأستاذ الدكتور محمد هطيف عن طبيعة الألم، متى بدأ، ما الذي يزيده سوءًا أو يحسنه، وهل هناك تاريخ للإصابات أو الأنشطة الرياضية.
* يتم فحص الساق لتقييم وجود تورم، حساسية، قوة العضلات، حساسية الجلد، والنبضات. يتم تقييم الألم عند تمديد عضلات الحيز المتأثر.
*
قياس ضغط الحيز (Compartment Pressure Measurement):
* هذا هو المعيار الذهبي لتشخيص متلازمة الحيز الأمامي، خاصة المزمنة. يتم إدخال إبرة رفيعة متصلة بجهاز قياس الضغط مباشرة إلى الحيز العضلي المتأثر قبل وأثناء وبعد النشاط البدني (للحالات المزمنة). يتم مقارنة قراءات الضغط بالقيم الطبيعية.
*
فحوصات التصوير:
*
الأشعة السينية (X-rays):
تستبعد الكسور أو أمراض العظام الأخرى.
*
التصوير بالرنين المغناطيسي (MRI):
قد يظهر تورم العضلات أو التغيرات في الأنسجة، ولكنه ليس حاسمًا لتشخيص الضغط مباشرة. يمكن أن يساعد في استبعاد الأسباب الأخرى لألم الساق.
*
التصوير بالموجات فوق الصوتية (Ultrasound):
يمكن أن يستخدم لتقييم تدفق الدم واستبعاد الجلطات الدموية (DVT).
التشخيص التفريقي: تمييز ألم الساق المحير
نظرًا لأن ألم الساق الأمامي يمكن أن يكون ناتجًا عن مجموعة واسعة من الحالات، فإن الأستاذ الدكتور محمد هطيف يحرص على إجراء تشخيص تفريقي شامل. هذا ضروري لضمان تلقي المريض للعلاج الصحيح.
| الحالة | الأعراض الرئيسية | الأسباب الشائعة | الفحص التشخيصي المميز |
|---|---|---|---|
| متلازمة الحيز الأمامي الحادة | ألم شديد غير متناسب، تنميل، ضعف، شحوب، وأحيانًا غياب النبض. | صدمات حادة (كسور، سحق)، نزيف داخلي، إعادة تروية بعد نقص التروية، جبائر ضيقة. | قياس ضغط الحيز العضلي (ضغط مرتفع)، الفحص السريري للعلامات الخمسة P's. |
| متلازمة الحيز الأمامي المزمنة | ألم عضلي يظهر أثناء النشاط البدني ويختفي بالراحة، شد، تنميل، ضعف. | الأنشطة المتكررة عالية التأثير (الجري، الرياضات)، تضخم العضلات. | قياس ضغط الحيز العضلي (ارتفاع الضغط أثناء النشاط)، الفحص السريري. |
| التهاب قصبة الساق الإجهادي ("Shin Splints") | ألم منتشر على طول الجزء الأوسط أو السفلي من قصبة الساق، يزداد مع النشاط ويتحسن بالراحة. | زيادة مفاجئة في شدة أو مدة التمارين، أحذية غير مناسبة، أقدام مسطحة، ضعف عضلات الساق. | الفحص السريري (ألم منتشر وليس موضعي)، استبعاد الكسور الإجهادية بالأشعة السينية أو الرنين المغناطيسي. |
| الكسر الإجهادي (Stress Fracture) | ألم موضعي محدد وحساسية عند اللمس على العظم (عادة قصبة الساق)، يزداد مع النشاط ويخف بالراحة. | الإفراط في التدريب، نقص الكالسيوم/فيتامين د، اضطرابات الأكل، أحذية غير مناسبة. | الأشعة السينية (قد تكون طبيعية في البداية)، التصوير بالرنين المغناطيسي (MRI)، مسح العظام (Bone Scan). |
| التهاب العظم في قصبة الساق (Osteitis of the Tibia) | ألم شديد، حساسية مفرطة عند اللمس في منطقة المشاشة، عدم القدرة على تحمل الوزن، حمى، تسارع ضربات القلب، قد يصاحبه ارتفاع كرات الدم البيضاء. شائع في الأطفال. | عدوى بكتيرية (عادة المكورات العنقودية الذهبية)، قد يسبقه صدمة أو التهاب في الحلق. | ارتفاع ESR وCRP، زراعة الدم، صور الأشعة السينية (تظهر التغيرات متأخرة)، MRI/CT (تظهر التغيرات مبكرًا)، تحليل الدم (ارتفاع كريات الدم البيضاء). |
| التهاب الأوتار (Tendonitis) | ألم موضعي حول الأوتار (مثل وتر الظنبوبي الأمامي)، يزداد بالحركة الخاصة بالوتر المصاب. | الإفراط في الاستخدام، إصابات متكررة. | الفحص السريري، الموجات فوق الصوتية (لتأكيد التهاب الوتر). |
| انحباس العصب (Nerve Entrapment) | ألم حارق أو خدر أو تنميل يتبع مسار العصب، ضعف عضلي في بعض الأحيان. | ضغط على العصب بسبب هياكل تشريحية (عضلات، أربطة). | اختبارات التوصيل العصبي (Nerve Conduction Studies)، تخطيط كهربية العضل (EMG). |
| تجلط الأوردة العميقة (Deep Vein Thrombosis - DVT) | ألم وتورم واحمرار في الساق، غالبًا ما يكون أحادي الجانب. | الجلوس لفترات طويلة، جراحة حديثة، حمل، اضطرابات تخثر الدم. | الموجات فوق الصوتية (Doppler Ultrasound)، اختبار D-dimer. |
تفصيل التهاب العظم في قصبة الساق (Osteitis of the Tibia)
كما ذُكر في المحتوى الأصلي، التهاب العظم في قصبة الساق هو حالة مرضية تصيب بشكل أساسي الأطفال، وقد يكون مصحوبًا أو غير مصحوب بتاريخ من الصدمات السابقة أو التهاب الحلق. يتميز هذا الالتهاب بألم شديد، وحساسية مفرطة عند اللمس تتركز في البداية في منطقة المشاشة (metaphyseal area)، بالإضافة إلى عدم القدرة على تحمل الوزن. غالبًا ما يصاحب ذلك اضطرابات جهازية تشمل الحمى وتسارع ضربات القلب، وفي كثير من الحالات (وليس دائمًا) ارتفاع عدد الخلايا البيضاء متعددة النوى (polymorph leukocytosis).
التشخيص التفصيلي لالتهاب العظم في قصبة الساق:
*
الفحوصات المخبرية:
عادة ما يكون معدل ترسيب كرات الدم الحمراء (ESR) وبروتين سي التفاعلي (C-reactive protein) مرتفعين في وقت مبكر، وهما مؤشران على وجود التهاب في الجسم. يتم إجراء زراعة الدم المتكررة لتحديد نوع البكتيريا المسببة للعدوى.
*
الفحوصات التصويرية:
*
الأشعة السينية لقصبة الساق:
قد تكون طبيعية في البداية، وغالبًا ما تتأخر ظهور أي تشوهات لمدة أسبوعين أو أكثر (مثل تآكل العظام أو تكوين عظم جديد).
*
التصوير بالرنين المغناطيسي (MRI) والتصوير المقطعي المحوسب (CT scans):
قد يظهران التغيرات في وقت أبكر بكثير من الأشعة السينية، مثل وذمة نخاع العظم وتجمع السوائل. يعتبر MRI فعالاً بشكل خاص في الكشف المبكر عن التهاب العظم.
علاج التهاب العظم في قصبة الساق:
عند الاشتباه في هذه الحالة، من المعتاد أن يقوم الأستاذ الدكتور محمد هطيف بتنسيق إعطاء مضاد حيوي واسع الطيف فعال ضد المكورات العنقودية (Staphylococcus)، بما في ذلك السلالات المقاومة للبنسلين (MRSA)، وبجرعات كبيرة لتحقيق مستويات كافية في العظام، وذلك قبل ظهور نتائج زراعة الدم. غالبًا ما يكون تثبيت المنطقة المصابة (باستخدام جبيرة أو دعامة) مفيدًا لتخفيف الألم وتقليل حركة المفصل. في الحالات المؤكدة، يتم إعطاء المضادات الحيوية لمدة 4 إلى 6 أسابيع، وقد يتم التحويل إلى مضادات حيوية عن طريق الفم بعد فترة العلاج الوريدي الأولية بمجرد استقرار حالة المريض. نادرًا ما يكون التصريف الجراحي ضروريًا ويتم تجنبه إلا في حالة عدم الاستجابة للمضادات الحيوية، أو السمية الشديدة، أو انتشار العدوى (مثل تكوين خراج تحت السمحاق أو داخل العظم)، حيث يتم فتح الحيز الجراحي لتصريف القيح وتنظيف الأنسجة المصابة.
استراتيجيات علاج آلام الساق المحيرة
يقدم الأستاذ الدكتور محمد هطيف خطط علاجية متكاملة ومخصصة لكل مريض، معتمدًا على أحدث الأبحاث والتقنيات لضمان أفضل النتائج. يعتمد اختيار العلاج على السبب الأساسي لألم الساق، سواء كانت متلازمة الحيز الأمامي (حادة أو مزمنة) أو أي حالة أخرى تم تشخيصها بدقة.
1. العلاج التحفظي (غير الجراحي)
يُفضل العلاج التحفظي عادةً للحالات الأقل خطورة أو كخطوة أولى لمتلازمة الحيز الأمامي المزمنة وغيرها من أسباب الألم مثل التهاب قصبة الساق الإجهادي والتهاب الأوتار.
*
الراحة وتعديل النشاط:
* تجنب الأنشطة التي تثير الألم.
* التحول إلى أنشطة منخفضة التأثير مثل السباحة أو ركوب الدراجات الثابتة.
* العودة التدريجية للأنشطة المعتادة بعد اختفاء الأعراض.
*
الثلج والضغط والرفع (RICE):
*
الثلج:
تطبيق أكياس الثلج لمدة 15-20 دقيقة عدة مرات في اليوم لتقليل الالتهاب والتورم.
*
الضغط:
استخدام ضمادة ضاغطة لدعم الساق وتقليل التورم (مع التأكد من أنها ليست ضيقة جدًا لمنع تفاقم متلازمة الحيز).
*
الرفع:
رفع الساق فوق مستوى القلب لتقليل التورم.
*
الأدوية:
*
مضادات الالتهاب غير الستيرويدية (NSAIDs):
مثل الإيبوبروفين أو النابروكسين لتقليل الألم والالتهاب.
*
المسكنات الموضعية:
كريمات أو جل لتخفيف الألم مباشرة على المنطقة المصابة.
*
المضادات الحيوية:
في حالة التهاب العظم، يصف الأستاذ الدكتور محمد هطيف المضادات الحيوية المناسبة بناءً على نتائج زراعة الدم أو الاشتباه السريري، وعادة ما تكون جرعات عالية ولفترة طويلة.
*
العلاج الطبيعي والتأهيل:
*
تمارين التمدد:
للمساعدة في زيادة مرونة العضلات وتقليل الضغط على الأنسجة المحيطة.
*
تقوية العضلات:
تمارين لتقوية عضلات الساق الأمامية والخلفية لتحسين التوازن وتقليل الإجهاد.
*
تحليل المشي (Gait Analysis):
لتقييم طريقة المشي أو الجري وتصحيح أي اختلالات ميكانيكية حيوية.
*
العلاج اليدوي:
تدليك الأنسجة الرخوة وتقنيات تحريك المفاصل لتحسين الدورة الدموية والمرونة.
*
الأجهزة التقويمية (Orthotics):
* استخدام دعامات القدم المخصصة أو الجاهزة لدعم قوس القدم وتصحيح اختلالات القدم التي قد تساهم في ألم الساق.
*
تغيير الأحذية:
* ارتداء أحذية مريحة توفر دعمًا جيدًا وامتصاصًا للصدمات.
2. العلاج الجراحي
يصبح العلاج الجراحي ضروريًا في حالات متلازمة الحيز الأمامي الحادة (كحالة طارئة) أو عندما يفشل العلاج التحفظي لمتلازمة الحيز الأمامي المزمنة. بصفته جراحًا رائدًا، يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في هذه الإجراءات.
| جانب المقارنة | العلاج التحفظي (للمزمنة) | العلاج الجراحي (للحادة والمزمنة المقاومة) |
|---|---|---|
| الهدف الرئيسي | تخفيف الأعراض، تحسين الأداء، منع التفاقم. | تخفيف الضغط فورًا لإنقاذ الأنسجة (حادة)؛ تخفيف الضغط الدائم لتحسين الأداء (مزمنة). |
| دواعي الاستخدام | متلازمة الحيز الأمامي المزمنة الخفيفة إلى المتوسطة، الحالات غير الطارئة الأخرى (Shin Splints، التهاب الأوتار). | متلازمة الحيز الأمامي الحادة (حالة طارئة). متلازمة الحيز الأمامي المزمنة التي لم تستجب للعلاج التحفظي لمدة 3-6 أشهر. |
| المدة الزمنية للعلاج | أسابيع إلى أشهر من الالتزام المنتظم. | إجراء سريع (عدة ساعات للجراحة) يليه فترة نقاهة وتأهيل (أسابيع إلى أشهر). |
| مخاطر | لا يوجد مخاطر جراحية؛ قد تحدث مخاطر إذا تم تأخير العلاج الجراحي الضروري. | مخاطر التخدير، العدوى، تلف الأعصاب/الأوعية الدموية، التندب، عدم الشفاء الكامل. |
| معدل النجاح | يختلف حسب الحالة ودرجة الالتزام. جيد للحالات الخفيفة. | مرتفع جدًا في الحالات الحادة عند التدخل المبكر. جيد إلى ممتاز للحالات المزمنة (70-90% تحسن). |
| فترة التعافي للعودة للنشاط | قد تستغرق أسابيع إلى أشهر، تعتمد على شدة الأعراض والتحمل. | أسابيع إلى أشهر، مع برنامج تأهيل مكثف. |
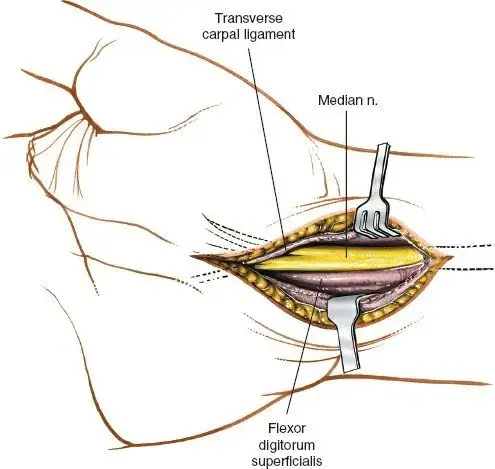
إجراء بضع اللفافة (Fasciotomy): الجراحة الحاسمة
بضع اللفافة هو الإجراء الجراحي الأساسي المستخدم لعلاج متلازمة الحيز الأمامي. يقوم الأستاذ الدكتور محمد هطيف بهذه العملية بدقة متناهية لضمان أفضل النتائج.
خطوات إجراء بضع اللفافة:
1.
التحضير قبل الجراحة:
* يتم تقييم المريض بشكل كامل من قبل الأستاذ الدكتور محمد هطيف، بما في ذلك المراجعة الشاملة للتاريخ الطبي والفحوصات.
* يُشرح للمريض الإجراء والمخاطر والفوائد المحتملة.
* يتم تحديد الساق المصابة والتحضير لها (تنظيف وتعقيم).
2.
التخدير:
* يتم إجراء الجراحة تحت التخدير العام أو التخدير الإقليمي (النخاعي أو فوق الجافية)، حسب تفضيل الجراح والمريض والحالة الصحية.
3.
الشق الجراحي:
*
للحالات الحادة:
غالبًا ما يتم استخدام شق جراحي واحد طويل (أو شقين أصغر) على طول الساق الأمامية أو الجانبية لفتح جميع الأحياز المتأثرة (الأمامي، الجانبي، وأحيانًا الخلفي) دفعة واحدة لتخفيف الضغط بشكل عاجل.
*
للحالات المزمنة:
غالبًا ما يستخدم الأستاذ الدكتور محمد هطيف شقين صغيرين (تقنية الشقين) أو شقًا واحدًا لفتح اللفافة المغلفة للحيز الأمامي والحيز الجانبي إذا لزم الأمر. الهدف هو تخفيف الضغط مع الحفاظ على أقل قدر ممكن من التوغل الجراحي.
4.
تحرير اللفافة:
* يقوم الجراح بقطع اللفافة السميكة التي تحيط بالحيز المتأثر (خاصة الحيز الأمامي) لفتحها وإفساح المجال للعضلات المتورمة للتمدد، مما يؤدي إلى انخفاض فوري في الضغط.
* يتأكد الجراح من تحرير اللفافة بالكامل على طول الحيز لمنع أي ضغط متبقي.
5.
إغلاق الجرح:
*
في الحالات الحادة:
قد لا يتم إغلاق الجلد فورًا إذا كان التورم شديدًا. يتم تغطية الجرح بضمادة معقمة ويمكن إغلاقه بعد عدة أيام (بالخياطة أو ترقيع الجلد) بمجرد انحسار التورم.
*
في الحالات المزمنة:
يتم إغلاق الجلد بالخياطة أو الدبابيس بعد تحرير اللفافة.
6.
الرعاية بعد الجراحة:
* يتم وضع ضمادة على الجرح ويُعطى المريض مسكنات للألم.
* يُشجع المريض على تحريك القدم والكاحل بلطف لتعزيز الدورة الدموية وتقليل التورم.
* تُعطى تعليمات محددة حول العناية بالجرح ومتى يمكن البدء في برنامج التأهيل.
برنامج التأهيل الشامل بعد الجراحة
يعتبر برنامج التأهيل بعد جراحة بضع اللفافة أمرًا حيويًا لتحقيق الشفاء الكامل واستعادة وظيفة الساق. يشرف الأستاذ الدكتور محمد هطيف على برامج تأهيل مصممة خصيصًا لكل مريض، بالتعاون مع أخصائيي العلاج الطبيعي.
المرحلة الأولى: الشفاء المبكر (أيام قليلة إلى أسبوعين)
- إدارة الألم: استخدام المسكنات الموصوفة والكمادات الباردة لتقليل الألم والتورم.
- العناية بالجرح: الحفاظ على الجرح نظيفًا وجافًا، واتباع تعليمات الأستاذ الدكتور محمد هطيف بشأن تغيير الضمادات وإزالة الغرز.
- حركة خفيفة: البدء في تمارين حركة الكاحل والقدم اللطيفة لتعزيز الدورة الدموية ومنع التصلب (مثل ثني وبسط القدم).
- رفع الساق: الاستمرار في رفع الساق لتقليل التورم.
- تحمل الوزن: قد يُسمح بتحمل الوزن الجزئي أو الكامل حسب توجيهات الجراح.
المرحلة الثانية: استعادة الحركة والقوة الأولية (2-6 أسابيع)
- تمارين التمدد: البدء بتمارين التمدد اللطيفة لعضلات الساق الأمامية والخلفية لاستعادة المرونة.
-
تمارين التقوية الخفيفة:
- تمارين مقاومة خفيفة لعضلات ثني القدم للأعلى وللأسفل (باستخدام أربطة المقاومة أو الأوزان الخفيفة).
- تمارين تقوية عضلات الساق الأساسية.
- تمارين التوازن والتناسق: البدء بتمارين الوقوف على ساق واحدة أو على سطح غير مستقر لتحسين التوازن.
- العلاج اليدوي: قد يستخدم أخصائي العلاج الطبيعي تقنيات التدليك لتحسين الدورة الدموية وتقليل التندب.
المرحلة الثالثة: العودة التدريجية للنشاط (6 أسابيع إلى 3-6 أشهر)
- التقوية المتقدمة: زيادة شدة تمارين التقوية، بما في ذلك تمارين السلسلة الحركية المغلقة (مثل القرفصاء والاندفاع).
- التمارين الوظيفية: دمج الحركات التي تحاكي الأنشطة اليومية أو الرياضية.
- برنامج المشي/الجري: البدء ببرنامج مشي تدريجي، ثم الانتقال إلى الجري الخفيف، مع مراقبة أي أعراض جديدة.
- التمارين الرياضية الخاصة بالرياضة: للرياضيين، سيتم تصميم تمارين تحاكي متطلبات رياضتهم، مع التركيز على تغيير الاتجاهات، والقفز، والتدريب على السرعة.
-
الوقاية من الانتكاس:
- الاستمرار في تمارين التمدد والتقوية.
- التحكم في شدة وحجم التدريب.
- اختيار الأحذية المناسبة.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية الالتزام الصارم ببرنامج التأهيل لتجنب المضاعفات ولضمان العودة الآمنة والفعالة إلى الأنشطة المعتادة.
قصص نجاح المرضى مع الأستاذ الدكتور محمد هطيف
يُعرف الأستاذ الدكتور محمد هطيف، الأستاذ بجامعة صنعاء وجراح العظام والعمود الفقري والمفاصل الأول في اليمن، بتميزه في تقديم رعاية شاملة تعيد الحياة الطبيعية لمرضاه. فيما يلي بعض قصص النجاح التي تبرز خبرته والتزامه بالنزاهة الطبية واستخدامه لأحدث التقنيات.
قصة أحمد: العودة إلى أرض الملعب بعد سنوات من الألم
كان أحمد، شاب في أوائل العشرينات من عمره، لاعب كرة قدم موهوبًا في أحد الأندية المحلية بصنعاء. لكن آلامًا غامضة وشديدة في الساق الأمامية كانت تلازمه أثناء وبعد كل حصة تدريبية، مما كان يجبره على التوقف. تزايدت الآلام لدرجة أنه لم يعد قادرًا على الجري لمسافات قصيرة دون الشعور بالخدر والضعف في قدمه. بعد زيارات متعددة لأطباء لم يتمكنوا من تشخيص حالته بشكل دقيق، تم توجيهه إلى الأستاذ الدكتور محمد هطيف.
بعد فحص شامل، بما في ذلك قياس ضغط الحيز العضلي، أكد الأستاذ الدكتور محمد هطيف أن أحمد يعاني من متلازمة الحيز الأمامي المزمنة. شرح له الأستاذ الدكتور بدقة الخيارات العلاجية، موضحًا أن العلاج التحفظي قد لا يكون كافيًا بالنظر إلى شدة أعراضه وطموحه الرياضي. أوصى بإجراء بضع اللفافة لتحرير الضغط.
بخبرته الواسعة وباستخدام التقنيات الجراحية الحديثة التي تشمل الشقوق الدقيقة، أجرى الأستاذ الدكتور محمد هطيف العملية بنجاح. بعد فترة تعافٍ وجيزة، دخل أحمد في برنامج تأهيلي مكثف تحت إشراف الدكتور وفريق العلاج الطبيعي. في غضون بضعة أشهر، عاد أحمد تدريجيًا إلى التدريب. يقول أحمد بامتنان: "لقد أعاد لي الأستاذ الدكتور محمد هطيف حياتي. كنت أظن أن مسيرتي الرياضية قد انتهت، لكن بفضله، عدت أقوى وأكثر ثقة. لم أشعر بهذا الارتياح في ساقي منذ سنوات. إنه حقًا أفضل جراح."
قصة ليلى: التعافي من إصابة خطيرة وإنقاذ الساق
ليلى، فتاة في العاشرة من عمرها، تعرضت لحادث سقوط سيارة أدى إلى إصابة سحق شديدة في ساقها اليسرى. وصل والدها بها إلى الأستاذ الدكتور محمد هطيف في حالة طوارئ، وكانت الساق متورمة بشدة وشاحبة، مع عدم قدرة ليلى على تحريك أصابع قدمها والشعور بالخدر. شك الأستاذ الدكتور محمد هطيف على الفور بمتلازمة الحيز الأمامي الحادة، وهي حالة تستدعي التدخل الفوري لإنقاذ الساق من التلف الدائم أو البتر.
بسرعة وحزم، اتخذ الأستاذ الدكتور محمد هطيف قرارًا بإجراء عملية بضع اللفافة الطارئة. باستخدام خبرته الدقيقة، قام بتحرير الضغط عن الأحياز المتورمة. كانت العملية حاسمة، ونجح الأستاذ الدكتور في استعادة تدفق الدم الطبيعي وإبعاد خطر البتر.
بعد الجراحة، تلقت ليلى رعاية مكثفة، وتابع الأستاذ الدكتور محمد هطيف حالتها شخصيًا. بفضل العناية الفائقة وبرنامج التأهيل المبكر، بدأت ليلى تستعيد حركة ساقها تدريجيًا. يقول والد ليلى: "لقد أنقذ الدكتور هطيف ساق ابنتي، بل وحياتها. عندما رأيت حالة ساقها، كنت أعتقد أننا سنفقدها. لكن الأستاذ الدكتور محمد كان شجاعًا ومهنيًا بشكل لا يصدق. إنه ملاك لهذه العائلة." اليوم، ليلى تمشي وتلعب بشكل طبيعي، وقد عادت ابتسامتها بفضل الخبرة الجراحية النادرة والتزام الدكتور هطيف بالنزاهة والتميز.
أسئلة شائعة حول ألم الساق ومتلازمة الحيز الأمامي
يقدم الأستاذ الدكتور محمد هطيف إجابات وافية لأكثر الأسئلة شيوعًا التي يطرحها المرضى حول ألم الساق ومتلازمة الحيز الأمامي، لتوفير فهم أعمق وراحة البال.
1. ما هو الفرق الرئيسي بين متلازمة الحيز الأمامي الحادة والمزمنة؟
الأستاذ الدكتور محمد هطيف: الفرق الجوهري يكمن في سرعة الظهور والخطورة. المتلازمة الحادة هي حالة طارئة تحدث فجأة، غالبًا بعد صدمة شديدة، وتتطلب تدخلًا جراحيًا فوريًا لإنقاذ الأنسجة. أما المتلازمة المزمنة فتتطور تدريجيًا مع مرور الوقت، وتظهر أعراضها عادةً أثناء أو بعد النشاط البدني، وتختفي بالراحة. وهي ليست حالة طارئة ولكنها تسبب إعاقة وظيفية.
2. هل يمكن أن تتحول متلازمة الحيز الأمامي المزمنة إلى حادة؟
الأستاذ الدكتور محمد هطيف: على الرغم من أنه أمر غير شائع، إلا أن هناك تقارير عن حالات نادرة حيث يمكن لمتلازمة الحيز المزمنة غير المعالجة أو التي تعرضت لإصابة إضافية أن تتفاقم إلى متلازمة حادة. لذا، من المهم جدًا تشخيص وعلاج المتلازمة المزمنة بشكل صحيح لتجنب أي مضاعفات محتملة.
3. ما مدى فاعلية العلاج التحفظي لمتلازمة الحيز الأمامي المزمنة؟
الأستاذ الدكتور محمد هطيف: العلاج التحفظي فعال لبعض المرضى، خاصةً أولئك الذين يعانون من أعراض خفيفة أو يمكنهم تعديل أنشطتهم بشكل كبير. يتضمن ذلك الراحة، العلاج الطبيعي، تغيير الأحذية، وتقليل الأنشطة المسببة للألم. ومع ذلك، إذا كانت الأعراض شديدة أو استمرت في التأثير على جودة الحياة بعد عدة أشهر من العلاج التحفظي الدقيق، فقد يكون العلاج الجراحي هو الخيار الأفضل.
4. هل جراحة بضع اللفافة آمنة؟ وما هي المخاطر؟
الأستاذ الدكتور محمد هطيف: جراحة بضع اللفافة، عندما يقوم بها جراح خبير مثلي، تعتبر آمنة وفعالة للغاية في تخفيف الضغط. كأي إجراء جراحي، هناك بعض المخاطر المحتملة، مثل العدوى، النزيف، تلف الأعصاب أو الأوعية الدموية (وهو نادر جدًا في أيدي الخبراء)، التندب، أو عدم الشفاء الكامل للأعراض. ومع ذلك، فإن فوائد تخفيف الضغط، خاصة في الحالات الحادة، تفوق بكثير المخاطر.
5. كم تستغرق فترة التعافي بعد جراحة بضع اللفافة؟
الأستاذ الدكتور محمد محمد هطيف: تختلف فترة التعافي من شخص لآخر. بشكل عام، يمكن لمعظم المرضى العودة إلى الأنشطة الخفيفة في غضون أسبوعين إلى أربعة أسابيع، والعودة إلى الأنشطة الرياضية الكاملة أو العمل الذي يتطلب جهدًا في غضون 3 إلى 6 أشهر، اعتمادًا على شدة الحالة قبل الجراحة، الالتزام ببرنامج التأهيل، وعوامل الشفاء الفردية. التأهيل جزء حيوي من العملية.
6. هل يمكن أن تعود متلازمة الحيز بعد الجراحة؟
الأستاذ الدكتور محمد هطيف: في معظم الحالات، توفر جراحة بضع اللفافة راحة دائمة. ومع ذلك، في حالات نادرة جدًا، يمكن أن تعود الأعراض إذا لم يتم تحرير اللفافة بشكل كامل، أو إذا حدث تندب كبير بعد الجراحة، أو إذا كانت هناك أسباب أخرى لم يتم معالجتها. لهذا السبب، أحرص دائمًا على إجراء تحرير شامل ودقيق.
7. ما هي العلامات التي يجب أن تدفعني لزيارة الأستاذ الدكتور محمد هطيف فوراً؟
الأستاذ الدكتور محمد هطيف: إذا كنت تعاني من ألم شديد ومفاجئ في الساق لا يخف بالراحة، تورم كبير، خدر أو ضعف في القدم أو الأصابع، أو صعوبة في تحريك القدم، فهذه علامات على متلازمة الحيز الأمامي الحادة وهي حالة طارئة تتطلب عناية طبية فورية. كل دقيقة لها ثمن في هذه الحالات. حتى في الحالات المزمنة، إذا كان الألم يزداد سوءًا ويؤثر بشكل كبير على حياتك، فلا تتردد في طلب استشارتي.
8. هل يؤثر العمر على نتائج العلاج؟
الأستاذ الدكتور محمد هطيف: بشكل عام، يميل المرضى الأصغر سنًا والأكثر لياقة بدنية إلى التعافي بشكل أسرع وأكثر اكتمالًا بعد الجراحة. ومع ذلك، العمر بحد ذاته ليس عائقًا أمام العلاج الناجح. إن صحة المريض العامة، التزامه ببرنامج التأهيل، وخبرة الجراح هي العوامل الأكثر أهمية في تحديد النتائج. أتعامل مع مرضى من جميع الأعمار وأقدم لهم أفضل رعاية ممكنة.
9. هل هناك أي نصائح للوقاية من متلازمة الحيز الأمامي المزمنة؟
الأستاذ الدكتور محمد هطيف: للرياضيين والأشخاص النشطين، الوقاية تبدأ بالتدريب التدريجي (زيادة شدة أو حجم التمرين ببطء)، ارتداء الأحذية المناسبة التي توفر دعمًا جيدًا، القيام بتمارين الإحماء والتمدد الكافية، وتقوية عضلات الساق الأساسية. الاستماع إلى جسدك وعدم تجاهل الألم هو المفتاح. إذا شعرت بألم متكرر، ابحث عن تقييم طبي مبكر.
10. ما الذي يميز رعاية الأستاذ الدكتور محمد هطيف في علاج متلازمة الحيز الأمامي؟
الأستاذ الدكتور محمد هطيف: ما يميز رعايتي هو نهجي الشامل والمركز على المريض. بفضل خبرتي التي تزيد عن 20 عامًا كأستاذ في جراحة العظام بجامعة صنعاء، وتخصصي الدقيق في العمود الفقري والمفاصل، بالإضافة إلى استخدام أحدث التقنيات مثل الجراحة المجهرية والمنظارية 4K والمفاصل الصناعية، أضمن تقديم أعلى مستويات التشخيص الدقيق والعلاج الفعال. ألتزم بالنزاهة الطبية المطلقة، وأحرص على شرح كافة الخيارات للمرضى بشفافية، وأضع مصلحة المريض وسلامته في المقام الأول. هدفي هو استعادة جودة حياة المريض بأسرع وأسلم طريقة ممكنة.
معالجة ألم الساق المحير تتطلب فهمًا عميقًا للتشريح، تشخيصًا دقيقًا، وخطة علاجية مخصصة. سواء كنت تعاني من متلازمة الحيز الأمامي أو أي حالة أخرى مسببة للألم، فإن الأستاذ الدكتور محمد هطيف يمثل الخيار الأمثل للحصول على الرعاية الأكثر كفاءة وتميزًا في اليمن. لا تتردد في طلب استشارته لضمان مستقبل خالٍ من الألم.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك