كسر عنق الفخذ: السر الطبي وراء تسميته بـ "كسر الموت" وكيفية النجاة منه (دليل 2026)
الخلاصة الطبية
تعرف معنا على تفاصيل كسر عنق الفخذ: السر وراء تسميته بكسر الموت وكيف تتجنبه، تعرف على سبب تسمية كسر عنق الفخذ بـ"كسر الموت"، وأنواعه وأعراضه، وكيفية التشخيص والعلاج، بالإضافة إلى نصائح لتسريع التعافي والوقاية منه، من خلال مقال شامل يشرح كل ما تحتاج لمعرفته عن كسر عنق الفخذ.
لماذا يسمى كسر عنق الفخذ بكسر الموت وما هي أنواعه؟
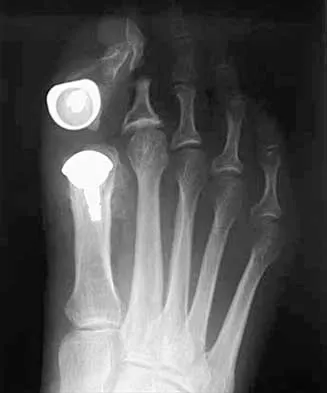
يُسمى كسر عنق الفخذ بـ "كسر الموت" لأنه يقطع التروية الدموية عن رأس عظمة الفخذ، مما يؤدي لموت العظمة (النخر اللاوعائي) وإلزام المريض الفراش، وهو ما يسبب مضاعفات مميتة كجلطات الرئة وتقرحات الفراش لكبار السن. ينقسم إلى ثلاثة أنواع رئيسية: 1. الكسر داخل المحفظة (Intracapsular) وهو الأخطر. 2. كسر منتصف العنق (Midcervical). 3. الكسر بين المدورين (Intertrochanteric) خارج المحفظة. التشخيص السريع والتدخل الجراحي الفوري (عبر تثبيت الكسر أو استبدال المفصل) هما السبيل الوحيد للنجاة والتعافي.
مقدمة: أضعف نقطة في أقوى عظام الجسم
تُعد عظمة الفخذ (Femur) أطول وأقوى عظمة في جسم الإنسان القائم، وهي مصممة هندسياً لتحمل أضعاف وزن الجسم أثناء القفز والجري. ومع ذلك، تمتلك هذه القلعة العظمية العظيمة "نقطة ضعف" تشريحية قاتلة:
عنق الفخذ (Femoral Neck)
.
عنق الفخذ هو ذلك الجسر العظمي الدقيق الذي يربط "الجسم الطويل" لعظمة الفخذ بـ "الرأس الكروي" الذي يستقر داخل تجويف الحوض ليُشكل مفصل الورك.
عندما يتقدم الإنسان في العمر وتغزو هشاشة العظام جسده، يتحول هذا الجسر المتين إلى زجاج هش. زلة قدم بسيطة، أو حتى التواء مفاجئ، قد يكون كافياً لكسر هذا العنق. وعندما ينكسر، فإنه لا يسبب مجرد ألم؛ بل يطلق سلسلة من التفاعلات البيولوجية الكارثية التي جعلت الأطباء عبر التاريخ يطلقون عليه اللقب المرعب: "كسر الموت" .
في هذا الدليل الطبي الشامل والموسع لعام 2026، والذي تمت مراجعته وإعداده تحت إشراف الأستاذ الدكتور محمد هطيف (استشاري جراحة العظام والمفاصل الصناعية في اليمن)، سنقوم بتشريح كسر عنق الفخذ علمياً. سنتعرف على السر التشريحي وراء خطورته، نفصل أنواعه الثلاثة بدقة، ونستعرض أحدث بروتوكولات التشخيص والعلاج الجراحي، وصولاً إلى خريطة طريق واضحة للتعافي والوقاية المطلقة.
الفصل الأول: فك شفرة "كسر الموت".. لماذا هذا الكسر بالذات؟
لفهم السر وراء تسمية كسر عنق الفخذ بـ "كسر الموت"، يجب أن ننظر إلى ما هو أبعد من مجرد "انكسار العظم". السر يكمن في تشريح الأوعية الدموية (Blood Supply) والتأثير الجهازي (Systemic Effect) على كبار السن.
-
**1. اللعنة التشريحية: انقطاع التروية الدموية (Avascular Necrosis)
**
رأس عظمة الفخذ (الكرة التي تدور داخل الحوض) لا يتلقى غذاءه ودمه من الأسفل عبر العظمة الطويلة كما يعتقد البعض. بل يتلقى دمه عبر أوعية دموية دقيقة تمر من خلال "عنق الفخذ". - عندما ينكسر عنق الفخذ (خاصة الكسور داخل المحفظة)، تتمزق هذه الأوعية الدموية الدقيقة فوراً.
- بدون دم، تموت الخلايا العظمية في رأس الفخذ خلال ساعات (حالة تُعرف بالنخر اللاوعائي أو موت العظم).
-
هذا الموت الموضعي للعظم يجعل التئام الكسر بشكل طبيعي (أو بالجبس) أمراً مستحيلاً طبياً.
-
**2. التفسير التاريخي والطبي لمصطلح "كسر الموت"
**
في فجر الطب الحديث، وقبل تطور تقنيات استبدال المفاصل، كان المريض الذي يُصاب بكسر عنق الفخذ يُحكم عليه بالبقاء مستلقياً في سريره لشهور في محاولة بائسة لالتئام العظم. هذا الاستلقاء الإجباري كان يؤدي إلى: - جلطات دموية مميتة (DVT): تتكون في الساق وتنتقل للرئة مسببة انسداداً رئوياً يقتل المريض فجأة.
- التهاب رئوي احتقاني (Pneumonia): نتيجة تجمع السوائل في الرئتين.
- تقرحات فراش عميقة (Bedsores): تتلوث بالبكتيريا وتسبب إنتان الدم (Sepsis).
- الصدمة الدهنية (Fat Embolism): في بعض الحالات الشديدة، تتسرب جزيئات الدهون من نخاع العظم المكسور إلى مجرى الدم وتصل إلى الرئة أو الدماغ، مما يؤدي إلى فشل تنفسي أو غيبوبة.
رغم تقدم الطب، إلا أن هذا الكسر لا يزال يحمل هذا اللقب، لأن التأخير في التدخل الجراحي لأكثر من 48 ساعة يعيد المريض فوراً إلى دائرة خطر "المضاعفات المميتة".
الفصل الثاني: التشريح والتصنيف.. أنواع كسور عنق الفخذ وأعراضها
لا يتعامل الدكتور هطيف مع جميع كسور الورك بنفس الطريقة. موقع الكسر الدقيق (بالملليمتر) يحدد نوع الجراحة ومستقبل الطرف. يُقسم كسر عنق الفخذ تشريحياً إلى ثلاثة أنواع رئيسية:
-
**1. كسر تحت رأس الفخذ / داخل المحفظة (Subcapital / Intracapsular Fracture)
** - الموقع: يحدث الكسر مباشرة تحت "رأس الفخذ" الكروي، داخل الكبسولة الزلالية المغلفة للمفصل.
- الخطورة: هو الأخطر على الإطلاق . لأنه يقطع بنسبة 100% الإمداد الدموي عن رأس الفخذ، مما يجعل فرصة التئام العظم معدومة تقريباً.
-
الأعراض الكلاسيكية: ألم حاد جداً وعميق في منطقة المغبن (أعلى الفخذ من الداخل)، قصر ملحوظ في الساق المصابة، ودوران القدم بالكامل نحو الخارج. العجز التام عن رفع الساق عن السرير.
-
**2. كسر منتصف العنق (Midcervical Fracture)
** - الموقع: يمر خط الكسر عبر منتصف "جسر" عنق الفخذ.
- الخطورة: شديد الخطورة أيضاً. يعتمد بقاء رأس الفخذ حياً على مقدار "الإزاحة" (Displacement). إذا تحركت العظام من مكانها، تتمزق الأوعية الدموية.
-
الأعراض: تورم موضعي (أقل وضوحاً لأن النزيف يكون محبوساً داخل كبسولة المفصل)، ألم لا يطاق عند محاولة الطبيب تدوير فخذ المريض، وعدم القدرة على تحمل الوزن.
-
**3. الكسر بين المدورين / خارج المحفظة (Intertrochanteric Fracture)
** - الموقع: يقع أسفل عنق الفخذ، في المنطقة العريضة بين النتوءات العظمية (المدور الأكبر والأصغر). وهو يقع "خارج" كبسولة المفصل.
- الخطورة: أقل خطورة من حيث التروية الدموية (لأن هذه المنطقة غنية جداً بالدم وقادرة على الالتئام بشراهة)، ولكنه أكثر إيلاماً وتورماً بسبب النزيف الغزير داخل العضلات المحيطة.
-
الأعراض: تورم هائل يظهر بسرعة أعلى الفخذ، كدمات زرقاء داكنة تظهر بعد ساعات، ألم مبرح، وتشوه بصري واضح في شكل الفخذ.
-
**جدول (1): الفروق السريرية بين كسور عنق الفخذ الداخلية والخارجية
**
| وجه المقارنة | الكسور داخل المحفظة (Intracapsular) | الكسور خارج المحفظة (Intertrochanteric) |
|---|---|---|
| التأثير على التروية الدموية | كارثي (انقطاع تام غالباً) | ممتاز (لا تتأثر التروية) |
| معدل التئام العظم الطبيعي | ضعيف جداً إلى معدوم | ممتاز جداً |
| ظهور التورم والكدمات | خفي (محبوس داخل المفصل) | واضح وكبير (نزيف في الأنسجة الرخوة) |
| الحل الجراحي المفضل | استبدال المفصل (صناعي) | التثبيت الداخلي (مسامير وشرائح معدنية) |
الفصل الثالث: عوامل الخطر المباشرة.. من هو الضحية القادمة؟
كسر عنق الفخذ نادراً ما يكون مجرد "حادث عابر". إنه نتيجة لتراكم عوامل ضعف صامتة لسنوات. من هم الأكثر عرضة في مجتمعنا؟
- النساء في مرحلة ما بعد انقطاع الطمث (Menopause): هن الضحية الأولى بلا منازع. الانخفاض الحاد في هرمون الإستروجين (الذي يحمي العظام) يؤدي إلى تسارع هائل في فقدان الكثافة العظمية. تصبح عظام المرأة هشة وضعيفة أسرع بكثير من الرجل.
- مرضى هشاشة العظام (Osteoporosis) غير المشخصين: نقص الكالسيوم والفيتامين د (الشائع في اليمن بسبب أنماط التغذية وعدم التعرض السليم للشمس)، يجعل العظام كـ "الإسفنج الجاف". يمكن أن ينكسر عنق الفخذ لمجرد نزول درجة سلم قوية أو الالتفاف السريع.
- الخمول البدني (Physical Inactivity): العظام تقوى بالضغط والجهد (قانون وولف). عدم ممارسة الرياضة يؤدي إلى ضعف العضلات المحيطة بالحوض (ممتصات الصدمات الطبيعية) وهشاشة العظام معاً.
- الأدوية المسببة للترنح: كبار السن الذين يتناولون أدوية منومة، أو أدوية ضغط تسبب دوخة مفاجئة عند الوقوف (Orthostatic Hypotension)، هم الأكثر عرضة للسقوط القاتل.
- ضعف الرؤية (Cataracts) والبيئة المنزلية: السجاد غير المثبت، الحمامات الزلقة، وضعف الإضاءة الليلية.
الفصل الرابع: التشخيص الدقيق مع البروفيسور هطيف (سباق مع الزمن)
عندما يصل مريض يُشتبه بإصابته بكسر في عنق الفخذ إلى قسم الطوارئ، يُعامل كـ "حالة إنقاذ حياة". يعتمد الدكتور هطيف على بروتوكول تشخيصي صارم ومتعدد الأبعاد:
-
**1. التاريخ الطبي والفحص السريري (الخطوة الصفرية)
** - كيف سقط المريض؟ هل تعثر وسقط، أم شعر بطقطقة في فخذه فسقط؟ (لتحديد الكسر المرضي التلقائي).
- الفحص العصبي والوعائي: التأكد من وجود نبض في القدم المصابة، وأن الأعصاب لم تتضرر.
-
مراقبة العلامات الحيوية: قد يدخل المريض في صدمة بسبب الألم والنزيف الداخلي.
-
**2. التصوير الطبي المتقدم (عيون الجراح)
** - التصوير الشعاعي العادي (X-Rays): صورتان (أمامية وجانبية) للورك والحوض. تكشف 90% من الكسور بوضوح وتحدد نوع الكسر والزاوية.
- الرنين المغناطيسي (MRI): هو "السلاح السري" للدكتور هطيف في حالات "الكسور الخفية" (Occult Fractures). إذا كان المريض يصرخ من الألم، ولا يستطيع المشي، ولكن الأشعة السينية تبدو طبيعية، يتم إجراء رنين مغناطيسي فوراً. يكشف الرنين عن "وذمة العظام" (Bone Edema) والشقوق المجهرية التي تسبق الانكسار الكامل.
-
التصوير المقطعي (CT Scan): يُستخدم في الكسور المتفتتة المعقدة لبناء نموذج ثلاثي الأبعاد يساعد الجراح في اختيار زوايا ومقاسات المسامير قبل دخول غرفة العمليات.
-
**3. الفحوصات المخبرية (التقييم الجهازي)
** - فحص الدم الشامل (CBC): لتقييم حجم النزيف الدموي الداخلي وما إذا كان المريض يحتاج لنقل دم طارئ.
- فحوصات التخثر: لضمان أمان الجراحة.
- تقييم وظائف الكلى والقلب: لأن المريض سيخضع لتخدير وجراحة كبرى في غضون 24 ساعة.
الفصل الخامس: الجراحة المنقذة.. كيف يُعالج "كسر الموت"؟
العلاج التحفظي (الجبس والراحة في السرير) ليس خياراً مطروحاً لكسر عنق الفخذ؛ فهو الموت بعينه. التدخل الجراحي العاجل (خلال 24-48 ساعة) هو المعيار الذهبي العالمي الوحيد.
القرار الذي يتخذه البروفيسور هطيف في غرفة العمليات يعتمد على نوع الكسر وعمر المريض:
-
**الاستراتيجية الأولى: استبدال مفصل الورك (Arthroplasty)
** - لمن؟ للمرضى فوق 65 عاماً، الذين يعانون من كسر داخل المحفظة (انقطع الدم عن رأس الفخذ).
-
الآلية:
لا طائل من محاولة تثبيت عظم "ميت". يقوم الدكتور هطيف بإزالة رأس الفخذ المكسور بالكامل.
- الاستبدال النصفي (Hemiarthroplasty): زراعة جذع معدني من التيتانيوم داخل عظمة الفخذ، يعلوه رأس كروي معدني جديد، مع الاحتفاظ بتجويف الحوض الطبيعي للمريض. (سريع وممتاز للمسنين الأقل نشاطاً).
- الاستبدال الكلي (Total Hip Replacement): استبدال رأس الفخذ وتجويف الحوض معاً بأسطح من السيراميك أو البولي إيثيلين. (للمسنين النشطين جداً أو من يعانون من خشونة سابقة).
-
الميزة العظمى: المريض يستيقظ من الجراحة بدون ألم الكسر ، ويستطيع الوقوف وتحميل وزنه بالكامل على المفصل الصناعي في اليوم التالي مباشرة!
-
**الاستراتيجية الثانية: التثبيت الداخلي (Internal Fixation)
** - لمن؟ للشباب، أو لمن يعانون من كسر خارج المحفظة (بين المدورين) حيث التروية الدموية ممتازة والعظم قادر على الشفاء.
-
الآلية:
- المسامير المجوفة (Cannulated Screws): يتم إدخال 3 مسامير دقيقة عبر العنق لتثبيت الكسر (للشباب والكسور غير المنزاحة).
- الشرائح والمسامير المنزلقة (Dynamic Hip Screw - DHS): شريحة معدنية قوية تُثبت على جانب الفخذ وتسمح للكسر بالانضغاط والالتئام السريع بقوة وزن المريض.
- المسمار النخاعي (Intramedullary Nail): سيخ صلب يُزرع داخل النخاع العظمي للفخذ، وهو التقنية الأحدث والأقوى للكسور المفتتة.
-
**جدول (2): مقارنة استراتيجيات جراحة عنق الفخذ
**
| المعيار | التثبيت بالمسامير والشرائح | استبدال مفصل الورك (نصفي/كلي) |
|---|---|---|
| الهدف الجراحي | الحفاظ على عظم المريض الأصلي وإجباره على الالتئام. | التخلص من العظم الميت واستبداله بميكانيكا صناعية حديثة. |
| تحميل الوزن (المشي) | غالباً يُطلب المشي بعكاز وعدم تحميل الوزن الكامل لأسابيع (حتى يلتئم العظم). | تحميل وزن كامل (Full Weight-bearing) في اليوم الأول أو الثاني للجراحة. |
| مخاطر ما بعد الجراحة | خطر عدم التئام الكسر (Non-union) أو النخر اللاوعائي لاحقاً (بنسبة 20%). | خطر ضئيل لخلع المفصل الصناعي إذا خالف المريض تعليمات الجلوس. |
| مدة العملية | 45 إلى 60 دقيقة. | 60 إلى 90 دقيقة. |
الفصل السادس: التعافي من "كسر الموت".. العودة من حافة الهاوية
الجراحة الناجحة ليست نهاية المطاف؛ إنها نقطة الانطلاق في رحلة التعافي. بدون إعادة تأهيل صارمة، لن يستعيد المريض حياته الطبيعية.
-
**1. الأيام 1 إلى 3 (تحدي الوقوف)
** - الحركة المبكرة: سيطلب منك أخصائي العلاج الطبيعي الجلوس على حافة السرير في نفس يوم الجراحة أو صباح اليوم التالي.
- المشي الأول: باستخدام مشاية طبية (Walker)، ستقوم باتخاذ خطواتك الأولى. الهدف هنا هو منع جلطات الساق وتوسيع الرئتين، وليس المشي لمسافات طويلة.
-
إدارة الألم: لا يجب أن تتألم. سيتم إعطاؤك مسكنات منتظمة لتتمكن من أداء تمارين العلاج الطبيعي بارتياح.
-
**2. الأسابيع 1 إلى 6 (التقوية المنزلية)
** - التمارين: تركز على تقوية العضلة الرباعية (أمام الفخذ) وعضلات الأرداف (Glutes) لضمان استقرار المفصل الجديد أو الكسر المثبت.
- تعليمات صارمة (لمرضى الاستبدال الكلي): يُمنع منعاً باتاً ثني الورك أكثر من 90 درجة، يُمنع تربيع الساقين (وضع ساق فوق ساق)، ويُمنع الانحناء لربط الحذاء لتجنب خلع المفصل.
-
التجهيزات المنزلية: استخدام مقعد حمام مرتفع (Toilet Raiser)، وإزالة كافة السجاد الزلق من المنزل.
-
**3. التعافي المتقدم (3 إلى 6 أشهر)
**
في هذه المرحلة، يستغني المريض تدريجياً عن العصا. يعود المريض للقيادة (بموافقة الدكتور هطيف)، وتختفي الآلام تماماً. تعود الاستقلالية للمريض، وهو ما يُعتبر انتصاراً حقيقياً على "كسر الموت".
الفصل السابع: الدرع الواقي.. 10 خطوات للوقاية المطلقة من كسر عنق الفخذ
الانتصار الحقيقي ليس في علاج الكسر، بل في منعه من الحدوث. الوقاية تتطلب استراتيجية مزدوجة: حماية العظام، وحماية البيئة.
- فحص كثافة العظام (DEXA Scan): أي امرأة تتجاوز الـ 55، وأي رجل يتجاوز الـ 65، يجب أن يخضع لاختبار قياس الكثافة العظمية لتشخيص الهشاشة مبكراً.
- التغذية العظمية: تناول الأطعمة الغنية بالكالسيوم (الألبان، الخضروات الداكنة). الأهم هو فيتامين د ؛ بدونه لن يمتص جسمك الكالسيوم. افحص مستوى الفيتامين د وتناول المكملات تحت إشراف طبي.
- تدريب المقاومة والتوازن: المشي رائع للقلب، لكنه لا يبني العظام بقوة. يجب ممارسة تمارين المقاومة الخفيفة (بالأوزان أو الأربطة المطاطية) وتمارين التوازن (مثل التاي تشي أو الوقوف على ساق واحدة بوجود مسند) لمنع السقوط.
-
تأمين المنزل (البيئة المضادة للسقوط):
- إزالة الأسلاك الممتدة على الأرض.
- التخلص من السجاد الصغير المنزلق (Throw rugs).
- تركيب مقابض متينة (Grab bars) بجانب المرحاض وفي كابينة الاستحمام.
- توفير إضاءة قوية في الممرات وخاصة بين غرفة النوم والحمام ليلاً.
- مراجعة صيدلية المنزل: راجع طبيبك لتقييم جميع الأدوية التي يتناولها المسن. العديد من أدوية الضغط، المنومات، ومضادات الاكتئاب تسبب دوخة مفاجئة عند الوقوف تؤدي للسقوط.
- فحص النظر السنوي: تصحيح ضعف الرؤية وعمليات سحب "المياه البيضاء" تقلل بشكل كبير من حوادث التعثر.
- الأحذية الآمنة: ارتداء أحذية بنعل مطاطي غير قابل للانزلاق داخل المنزل بدلاً من الجوارب أو النعال الناعمة الملساء.
كسر عنق الفخذ ليس نهاية الحياة إذا تم التعامل معه بالسرعة والاحترافية اللازمتين. تأخير الجراحة هو الخطر الحقيقي الذي يفتح باب المضاعفات المميتة. الجراحة الحديثة قادرة على إعادة المريض للمشي في غضون 24 ساعة.
لا تترك حياة من تحب للصدفة. التدخل الجراحي الخبير هو طوق النجاة. تواصل فوراً مع مركز البروفيسور محمد هطيف:
الأستاذ الدكتور محمد هطيف - نضع أحدث تقنيات استبدال المفاصل والتثبيت الداخلي بين يديك، لنحول كسر الموت إلى بداية لحياة جديدة ومستقلة.
الفصل الثامن: الأسئلة المتكررة (FAQ) – إجابات شافية لمرضى عنق الفخذ
نظراً لحساسية هذا الكسر، يطرح الآباء والعائلات أسئلة دقيقة في عيادة الدكتور هطيف. إليك الإجابات المرجعية:
س 1: هل يمكن الشفاء من كسر عنق الفخذ بالطب البديل أو الكي أو التجبير الشعبي؟
ج: مطلقاً لا. هذا يعتبر بمثابة انتحار طبي. كسر عنق الفخذ (خاصة داخل المحفظة) يعاني من انقطاع الدم. التجبير الخارجي لن يعيد الدم للعظمة، وسيؤدي إلى موتها وتعفنها (نخر لاوعائي). فضلاً عن أن إبقاء المريض في الفراش بانتظار معجزة الطب البديل سيقتله بالجلطات الرئوية أو تقرحات الفراش خلال أسابيع قليلة. الجراحة الطبية الحديثة هي الحل الأوحد.
س 2: لماذا يفضل الدكتور هطيف "استبدال المفصل" لمريض عمره 75 عاماً بدلاً من "تثبيته بمسامير" رغم أن المسامير تبدو كعملية أبسط؟
ج: سؤال ممتاز. في كسر عنق الفخذ داخل المحفظة، تثبيت العظم المكسور بالمسامير لمريض مسن يحمل نسبة فشل تصل إلى 30% (بسبب عدم التئام العظم الميت أصلاً)، مما يضطره لإجراء عملية ثانية أكبر لاحقاً. الاستبدال النصفي أو الكلي للمفصل يوفر حلاً "نهائياً وناجحاً من المرة الأولى"، ويسمح للمريض بالمشي الفوري دون انتظار التئام العظم الذي قد لا يحدث أبداً.
س 3: كم يوماً ستستغرق العملية؟ وهل هي مؤلمة جداً؟
ج: العملية الجراحية (سواء التثبيت أو الاستبدال) تستغرق عادة من 60 إلى 90 دقيقة فقط بأيدي خبيرة كأيدي البروفيسور هطيف. تُجرى غالباً تحت تخدير نصفي، مما يعني أن المريض لن يشعر بأي شيء أسفل خصره، ولن يعاني من غثيان التخدير العام. بعد الإفاقة، ألم الشق الجراحي يُسيطر عليه بمسكنات فعالة، وهو أقل بكثير من الألم المبرح الذي كان يسببه العظم المكسور قبل الجراحة!
س 4: أمي سقطت، وتشكو من ألم في الفخذ، لكنها تستطيع تحريك قدمها ببطء، هل هذا ينفي وجود كسر في عنق الفخذ؟
ج: لا ينفي. هناك نوع من الكسور يسمى "الكسر المنحشر" (Impacted Fracture) ، حيث تنكسر العظمة لكن الأطراف المكسورة تتداخل وتنحشر في بعضها بقوة السقوط. هذا يجعل الساق تبدو مستقيمة، وقد يستطيع المريض تحريك قدمه، بل وربما أخذ بضع خطوات وهو يتألم! لكن في أي لحظة، قد ينفصل هذا الانحشار ليصبح كسراً كاملاً مهدداً للحياة. أي ألم شديد بعد السقوط لكبير في السن يستدعي أشعة سينية فورية.
س 5: هل مكملات الكالسيوم والفيتامين د وحدها تكفي لعلاج هشاشة العظام ومنع الكسر؟
ج: الكالسيوم والفيتامين د هما حجر الأساس (مثل الطوب والإسمنت)، لكن في حالة "الهشاشة المتقدمة"، المريض يحتاج إلى "عمال بناء" لإدخال هذا الكالسيوم للعظم. هنا يصف الطبيب أدوية متخصصة (مثل البيسفوسفونات Bisphosphonates أو إبر دينوسوماب Denosumab) التي توقف تآكل العظم وتبنيه من جديد بقوة. الفحوصات الطبية الدورية هي التي تحدد العلاج.
مواضيع أخرى قد تهمك