كسور مفصل الورك: دليل شامل للوقاية، التشخيص، والعلاج مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
كسور مفصل الورك هي إصابات خطيرة تحدث عادةً نتيجة السقوط، وتتطلب تدخلاً طبياً عاجلاً. تشمل الأعراض ألماً شديداً وعدم القدرة على الحركة. يعتمد العلاج على نوع الكسر وعمر المريض، ويتراوح بين التثبيت الداخلي واستبدال المفصل، مع أهمية كبيرة لإعادة التأهيل.
إجابة سريعة (الخلاصة الموسعة): كسور مفصل الورك هي إصابات عظمية بالغة الخطورة، تحدث غالباً في الجزء العلوي من عظم الفخذ، وتصيب كبار السن بشكل خاص نتيجة السقوط وهشاشة العظام. تتجلى الأعراض في ألم حاد ومفاجئ، عدم القدرة على تحمل الوزن أو تحريك الساق المصابة، وتشوه في شكل الطرف. تتطلب هذه الإصابات تدخلاً طبياً عاجلاً لتجنب المضاعفات الجسيمة، مثل الجلطات الدموية، والالتهابات، وتدهور الحالة الصحية العامة، وقد تكون مهددة للحياة. يعتمد العلاج بشكل أساسي على الجراحة، والتي قد تتضمن التثبيت الداخلي للكسور المستقرة، أو استبدال جزئي أو كلي للمفصل (الاستبدال المفصلي) في الحالات الأكثر تعقيداً أو لدى كبار السن. تلي الجراحة مرحلة حاسمة من إعادة التأهيل المكثفة لضمان استعادة الوظيفة والحركة، والعودة إلى الأنشطة اليومية قدر الإمكان. يُعد الأستاذ الدكتور محمد هطيف، بخبرته الممتدة لأكثر من 20 عاماً في جراحة العظام وتخصصه الدقيق في جراحات الورك باستخدام أحدث التقنيات العالمية كالمناظير الجراحية بتقنية 4K والجراحات المجهرية واستبدال المفاصل، الخيار الأمثل للتعامل مع هذه الإصابات المعقدة في صنعاء واليمن، ملتزماً بأعلى معايير الدقة والأمان والأمانة الطبية.
1. مقدمة شاملة وعميقة حول كسور مفصل الورك: تحدٍ طبي واجتماعي
تُعد كسور مفصل الورك من الإصابات العظمية الأكثر فتكاً وتأثيراً سلبياً على جودة حياة الأفراد، لا سيما مع التقدم في العمر. إنها ليست مجرد كسر بسيط في العظم، بل هي حدث صحي جلل يمكن أن يغير مسار حياة المريض بشكل جذري، ويفرض تحديات كبيرة على الأسر والمجتمعات على حد سواء. يحدث كسر الورك عادةً في الجزء العلوي من عظم الفخذ (عظم الفخذ)، بالقرب من المفصل الذي يربط الساق بالجذع، وهو مفصل كروي حقي معقد يتحمل وزن الجسم ويسمح بحركة واسعة النطاق. عندما يتعرض هذا المفصل للكسر، فإن الألم يكون مبرحاً، والقدرة على الحركة تُفقد بشكل شبه كامل، مما يستدعي تدخلاً طبياً عاجلاً ودقيقاً للغاية.
تُشكل هذه الكسور تحدياً كبيراً في مجال جراحة العظام، ليس فقط بسبب تعقيد الإصابة نفسها، ولكن أيضاً بسبب الآثار المترتبة عليها. فبالإضافة إلى الألم الشديد والعجز الفوري، يمكن أن تؤدي كسور الورك إلى مضاعفات خطيرة مثل الجلطات الدموية، والالتهابات، وتدهور الحالة الصحية العامة، وفقدان الاستقلالية، وفي بعض الحالات، قد تكون مهددة للحياة. إن معدلات الوفيات المرتبطة بكسور الورك، خاصةً في السنة الأولى بعد الإصابة، تُعد مرتفعة نسبياً، مما يؤكد على ضرورة التعامل معها بجدية بالغة وتوفير أفضل رعاية طبية ممكنة.
تتزايد معدلات الإصابة بكسور الورك بشكل ملحوظ مع التقدم في العمر، حيث تُعد هشاشة العظام، وهي حالة تتميز بضعف العظام وفقدان كثافتها، عاملاً أساسياً ومحورياً في غالبية هذه الكسور. يُقدر أن ملايين الأشخاص حول العالم يعانون من هشاشة العظام، مما يجعلهم أكثر عرضة للسقوط والكسور حتى من صدمات خفيفة لا تُشكل تهديداً للأشخاص ذوي العظام السليمة. إن فهم آليات حدوث هذه الكسور، والتعرف على عوامل الخطر، والتدخل السريع والفعال، يمثل حجر الزاوية في استراتيجية العلاج والوقاية، وهو ما يتفوق فيه الأستاذ الدكتور محمد هطيف، بفضل خبرته الواسعة ومعرفته العميقة بأحدث المستجدات في هذا المجال.
يهدف هذا الدليل الشامل إلى تسليط الضوء على كافة جوانب كسور مفصل الورك، بدءاً من التشريح والأنواع، مروراً بالأسباب والأعراض، وصولاً إلى خيارات التشخيص والعلاج المتطورة، مع التركيز بشكل خاص على دور إعادة التأهيل والوقاية. سيُبرز هذا الدليل أيضاً الخبرة الفريدة للأستاذ الدكتور محمد هطيف، الأستاذ بجامعة صنعاء واستشاري جراحة العظام والمفاصل والعمود الفقري، في تقديم رعاية طبية عالمية المستوى للمرضى في اليمن، مستخدماً أحدث التقنيات الجراحية ومرتكزاً على مبادئ الأمانة الطبية ورعاية المريض.
2. نظرة تشريحية مفصلة لمفصل الورك
لِفهم كسور مفصل الورك بعمق، لا بد من استعراض التركيب التشريحي المعقد لهذه المنطقة المحورية في جسم الإنسان. يتكون مفصل الورك من التقاء رأس عظم الفخذ مع التجويف الحقي في عظم الحوض، مشكلاً مفصلاً كروياً حُقياً يسمح بحركة واسعة في جميع الاتهامات.
2.1 عظم الفخذ (Femur)
يُعد عظم الفخذ أطول وأقوى عظم في جسم الإنسان، ويحتوي على عدة أجزاء رئيسية مهمة فيما يتعلق بكسور الورك:
*
رأس عظم الفخذ (Femoral Head):
الجزء الكروي العلوي الذي يتمفصل مع التجويف الحقي في الحوض. يُغطى هذا الرأس بغضروف أملس يسمح بالحركة السلسة.
*
عنق عظم الفخذ (Femoral Neck):
المنطقة الضيقة التي تربط رأس عظم الفخذ بالجزء الأكبر من العظم. تُعد هذه المنطقة الأكثر عرضة للكسور نظراً لضعفها النسبي ونقص إمدادات الدم مقارنة بالمناطق الأخرى، خاصةً لدى كبار السن المصابين بهشاشة العظام.
*
المدور الكبير (Greater Trochanter):
نتوء عظمي بارز على الجانب الخارجي العلوي من عظم الفخذ، يُعد نقطة ارتباط للعديد من عضلات الأرداف والفخذ.
*
المدور الصغير (Lesser Trochanter):
نتوء عظمي أصغر يقع على الجانب الداخلي السفلي من عنق الفخذ، ويرتبط به وتر العضلة الحرقفية القطنية (Iliopsoas muscle).
*
المنطقة بين المدورين (Intertrochanteric Region):
المنطقة التي تقع بين المدور الكبير والمدور الصغير. تُعد هذه المنطقة أيضاً شائعة لكسور الورك.
2.2 عظم الحوض (Pelvis)
يتكون عظم الحوض من ثلاث عظام رئيسية ملتحمة: الحرقفة (Ilium)، والورك (Ischium)، والعانة (Pubis).
*
التجويف الحقي (Acetabulum):
تجويف عميق على الجانب الخارجي من عظم الحوض، يستقبل رأس عظم الفخذ لتشكيل مفصل الورك. يُغطى هذا التجويف أيضاً بغضروف مفصلي.
2.3 الأربطة والعضلات والأوعية الدموية والأعصاب
يُدعم مفصل الورك بشبكة معقدة من الأربطة القوية التي تزيد من استقراره، وتحيط به مجموعة كبيرة من العضلات القوية التي تُمكن من حركات المشي، والجري، والجلوس، والوقوف. كما أن المنطقة غنية بالأوعية الدموية التي تغذي العظم والأنسجة المحيطة، وشبكة من الأعصاب التي تُمكن من الإحساس والحركة. إن إصابة هذه الهياكل الثانوية المصاحبة لكسر العظم يمكن أن تزيد من تعقيد الإصابة وتؤثر على خطة العلاج والتعافي، وهو ما يتطلب خبرة جراحية دقيقة لتقليل الأضرار الجانبية، وهي الخبرة التي يمتلكها الأستاذ الدكتور محمد هطيف بامتياز.
3. تصنيف كسور مفصل الورك: فهم أنواع الإصابات
تُصنف كسور مفصل الورك عادةً بناءً على موقع الكسر في عظم الفخذ، مما يؤثر بشكل مباشر على خيارات العلاج والتشخيص والنتائج المتوقعة. هذه الأنواع الرئيسية هي:
3.1 كسور عنق الفخذ (Femoral Neck Fractures)
تحدث هذه الكسور في المنطقة الضيقة أسفل رأس عظم الفخذ مباشرةً. تُعد خطيرة بشكل خاص لأنها يمكن أن تُعيق إمدادات الدم إلى رأس عظم الفخذ، مما قد يؤدي إلى نخر لاوعائي (Avascular Necrosis)، وهي حالة تموت فيها خلايا العظم بسبب نقص التروية الدموية.
*
الكسور تحت رأس الفخذ (Subcapital Fractures):
تحدث مباشرة أسفل رأس الفخذ.
*
الكسور عبر عنق الفخذ (Transcervical Fractures):
تحدث في منتصف عنق الفخذ.
*
الكسور قاعدية عنق الفخذ (Basicervical Fractures):
تحدث عند قاعدة عنق الفخذ.
ملاحظات هامة حول كسور عنق الفخذ:
* شائعة لدى كبار السن المصابين بهشاشة العظام.
* تتطلب تقييماً دقيقاً لإمدادات الدم إلى رأس الفخذ.
* غالباً ما تُعالج بالتثبيت الداخلي للمرضى الأصغر سناً أو ذوي الكسور المستقرة، أو باستبدال جزئي أو كلي للمفصل لدى كبار السن أو في حالات الكسور المزاحة.
3.2 كسور المدورين (Intertrochanteric Fractures)
تحدث هذه الكسور بين المدور الكبير والمدور الصغير لعظم الفخذ. تُعد هذه المنطقة غنية بالتروية الدموية، ولذلك فإن خطر النخر اللاوعائي أقل بكثير مقارنة بكسور عنق الفخذ.
* غالباً ما تكون هذه الكسور خارج المحفظة المفصلية، مما يقلل من خطر تلف المفصل مباشرةً.
* تُعالج عادةً بالتثبيت الداخلي باستخدام مسامير انزلاقية (Sliding Hip Screws) أو قضبان نخاعية (Intramedullary Rods) لضمان استقرار العظم.
3.3 كسور تحت المدورين (Subtrochanteric Fractures)
تحدث هذه الكسور أسفل المدورين، في الجزء العلوي من جذع عظم الفخذ. تُعد أقل شيوعاً من النوعين الآخرين وغالباً ما تنتج عن صدمات عالية الطاقة لدى الشباب، أو عن هشاشة العظام والسقوط لدى كبار السن.
* تتميز هذه الكسور بقوى انحناء وقص كبيرة، مما يجعلها صعبة التثبيت وقد تتطلب تثبيتاً داخلياً قوياً باستخدام قضبان نخاعية طويلة.
يُعد التمييز الدقيق بين هذه الأنواع حاسماً لاختيار النهج العلاجي الأمثل، وهو ما يتطلب خبرة تشخيصية وجراحية عالية، تتجسد في ممارسة الأستاذ الدكتور محمد هطيف الذي يمتلك سجلاً حافلاً في التعامل مع كافة أنواع كسور الورك بنجاح.
4. الأسباب والعوامل المؤثرة: لماذا تحدث كسور مفصل الورك؟
تُعد كسور مفصل الورك نتيجة لتفاعل معقد بين عدة عوامل، أبرزها هشاشة العظام والسقوط، ولكن هناك عوامل أخرى تزيد من هذا الخطر.
4.1 الأسباب الرئيسية
- السقوط (Falls): يُعد السقوط هو السبب الأكثر شيوعاً لكسور الورك، خاصةً لدى كبار السن. يمكن أن يحدث السقوط نتيجة فقدان التوازن، ضعف العضلات، مشاكل الرؤية، أو تأثيرات جانبية لبعض الأدوية.
- هشاشة العظام (Osteoporosis): تُضعف هذه الحالة العظام وتجعلها هشة وعرضة للكسر حتى من صدمة بسيطة أو سقوط من ارتفاع بسيط. تُعد هشاشة العظام عاملاً محورياً في غالبية كسور الورك لدى كبار السن.
- الصدمات عالية الطاقة (High-Energy Trauma): في المرضى الأصغر سناً، قد تحدث كسور الورك نتيجة حوادث السيارات، أو السقوط من ارتفاعات كبيرة، أو الإصابات الرياضية العنيفة. تتطلب هذه الحالات عادةً تدخلات جراحية معقدة.
- الأورام الخبيثة (Malignant Tumors): يمكن أن تُضعف الأورام التي تنشأ في العظم أو تنتشر إليه (النقائل) بنية العظم، مما يزيد من خطر الكسور التلقائية أو الكسور بعد صدمة بسيطة (كسور مرضية).
4.2 عوامل الخطر التي تزيد من احتمالية الإصابة
تتداخل عدة عوامل لزيادة خطر الإصابة بكسور الورك. فهم هذه العوامل يُعد خطوة أولى نحو الوقاية.
| عامل الخطر | الوصف والتأثير |
|---|---|
| التقدم في العمر | تزداد كثافة العظام سوءاً مع التقدم في العمر وتزداد معدلات السقوط، مما يجعل كبار السن الفئة الأكثر عرضة. |
| الجنس (الإناث) | تُعد النساء أكثر عرضة للإصابة بهشاشة العظام بعد انقطاع الطمث بسبب نقص هرمون الإستروجين. |
| هشاشة العظام | نقص كثافة العظام يجعلها هشة وعرضة للكسور حتى من صدمات خفيفة. |
| بعض الحالات الطبية | مشاكل الغدة الدرقية، أمراض الجهاز الهضمي التي تؤثر على امتصاص الكالسيوم، التهاب المفاصل الروماتويدي، اضطرابات الأكل. |
| بعض الأدوية | الكورتيكوستيرويدات طويلة الأمد، بعض مضادات الاكتئاب، الأدوية المهدئة التي تزيد من خطر السقوط. |
| المشاكل العصبية والعضلية | ضعف البصر، ضعف التوازن، الأمراض العصبية مثل الشلل الرعاش (باركنسون)، السكتات الدماغية، اعتلال الأعصاب الطرفية. |
| التغذية السيئة | نقص الكالسيوم وفيتامين D يؤثر سلباً على صحة العظام. |
| نمط الحياة | قلة النشاط البدني تضعف العظام والعضلات، التدخين وتناول الكحول يؤثران على كثافة العظام. |
| الوراثة | وجود تاريخ عائلي لكسور الورك أو هشاشة العظام قد يزيد من خطر الإصابة. |
| البيئة غير الآمنة | الأماكن ذات الإضاءة الخافتة، الأسلاك المتناثرة، السجاد غير المثبت، الأرضيات الزلقة تزيد من خطر السقوط. |
5. الأعراض والتشخيص: التعرف على كسور مفصل الورك بدقة
يُعد التعرف المبكر على أعراض كسر الورك والتشخيص الدقيق أمراً بالغ الأهمية لتقديم العلاج الفوري والفعال.
5.1 الأعراض والعلامات
عادةً ما تكون أعراض كسر الورك واضحة ومميزة، وتشمل:
1.
ألم شديد ومفاجئ:
في منطقة الورك أو الفخذ، ويُزداد سوءاً عند محاولة تحريك الساق أو حمل الوزن.
2.
عدم القدرة على الحركة:
يصبح المريض غير قادر على الوقوف أو المشي مباشرة بعد السقوط أو الإصابة.
3.
عدم القدرة على تحمل الوزن:
لا يستطيع المريض وضع أي وزن على الساق المصابة.
4.
تشوه الطرف المصاب:
قد تبدو الساق المصابة أقصر من الساق الأخرى، أو قد تدور القدم والقدم نحو الخارج (دوران خارجي).
5.
تورم وكدمات:
قد تظهر في منطقة الورك والفخذ بعد مرور بعض الوقت على الإصابة.
6.
ألم عند لمس المنطقة:
تكون المنطقة حساسة ومؤلمة عند الضغط عليها.
5.2 التشخيص
يعتمد التشخيص الدقيق لكسر الورك على مزيج من الفحص السريري والتصوير الطبي:
-
الفحص السريري (Physical Examination):
- يقوم الأستاذ الدكتور محمد هطيف بتقييم الأعراض التي يصفها المريض، ومعرفة تفاصيل الإصابة (كيف حدث السقوط).
- يُجرى فحص دقيق للورك والساق المصابة، مع البحث عن الألم، التورم، الكدمات، والتشوه في الطرف.
- تُفحص القدرة على تحريك الساق، ومحاولة تحمل الوزن (بحرص شديد).
-
التصوير الإشعاعي (Imaging Tests):
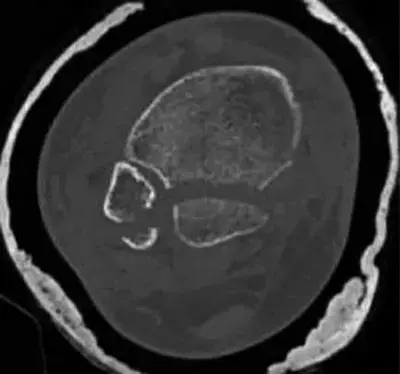
- الأشعة السينية (X-rays): تُعد الطريقة التشخيصية الأولية والأكثر شيوعاً. تُظهر الأشعة السينية عادةً موقع الكسر ونوعه بوضوح. تُؤخذ صور متعددة من زوايا مختلفة.
- التصوير بالرنين المغناطيسي (MRI): في بعض الحالات، قد لا تكون الأشعة السينية كافية لتشخيص الكسور الصغيرة أو الكسور الخفية (Occult Fractures)، خاصةً كسور الإجهاد في عنق الفخذ. في هذه الحالات، يُعد الرنين المغناطيسي الطريقة الأكثر حساسية ودقة للكشف عن هذه الكسور، بالإضافة إلى تقييم الأنسجة الرخوة المحيطة.
- التصوير المقطعي المحوسب (CT Scan): قد يُستخدم التصوير المقطعي في بعض الأحيان لتقديم صور ثلاثية الأبعاد أكثر تفصيلاً للكسر، خاصةً قبل الجراحة المعقدة، أو لتقييم مدى تضرر التجويف الحقي في الحوض (كسور الحق).
- فحص العظام (Bone Scan): يُستخدم نادراً، وقد يكون مفيداً في الكشف عن الكسور الخفية عندما لا يكون الرنين المغناطيسي متاحاً أو موصى به.
يحرص الأستاذ الدكتور محمد هطيف على استخدام أحدث بروتوكولات التشخيص لضمان الحصول على صورة كاملة ودقيقة للإصابة، مما يُمكنه من وضع خطة علاجية مخصصة وفعالة لكل مريض.
6. خيارات العلاج الشاملة: من التحفظي إلى الجراحي المتقدم
بمجرد تشخيص كسر الورك، يُصبح التدخل السريع أمراً حاسماً. يعتمد اختيار طريقة العلاج على عدة عوامل، بما في ذلك نوع الكسر وموقعه، عمر المريض وصحته العامة، ومستوى نشاطه قبل الإصابة. في الغالبية العظمى من الحالات، يتطلب كسر الورك تدخلاً جراحياً.
6.1 العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي خياراً نادراً جداً لكسور الورك، ويُستخدم فقط في حالات استثنائية معينة:
*
الكسور غير المزاحة (Non-Displaced Fractures):
في حالات نادرة جداً من كسور الإجهاد أو الكسور الصغيرة المستقرة في عنق الفخذ، قد يُنظر في العلاج التحفظي، خاصةً لدى المرضى الذين يُشكلون خطراً جراحياً عالياً.
*
الحالات الطبية الحرجة:
للمرضى الذين يعانون من حالات صحية خطيرة تجعلهم غير قادرين على تحمل الجراحة على الإطلاق.
*
العلاج:
يتضمن عادةً الراحة التامة في الفراش، استخدام مسكنات الألم، ومراقبة دقيقة للوضع، مع خطر كبير لعدم التئام الكسر أو الحاجة المتأخرة للجراحة.
6.2 العلاج الجراحي: حلول حديثة ومتطورة
يُعد التدخل الجراحي هو المعيار الذهبي لعلاج كسور الورك، ويهدف إلى تقليل الألم، إعادة الاستقرار للعظم، وتمكين المريض من البدء في إعادة التأهيل في أقرب وقت ممكن. يتفوق الأستاذ الدكتور محمد هطيف في تطبيق أحدث التقنيات الجراحية لكسور الورك، مما يضمن أفضل النتائج الممكنة.
6.2.1 التثبيت الداخلي للكسر (Internal Fixation)
تُستخدم هذه الطريقة لجمع قطع العظم المكسورة وتثبيتها في مكانها باستخدام أدوات معدنية، مما يسمح للعظم بالالتئام بشكل طبيعي.
*
متى يُستخدم؟
يُفضل عادةً للمرضى الأصغر سناً أو ذوي الكسور المستقرة، أو كسور المدورين وتحت المدورين حيث تكون التروية الدموية أفضل.
*
التقنيات الشائعة:
*
مسامير الورك الانزلاقية (Sliding Hip Screws - SHS):
تُستخدم لكسور المدورين. يتكون الجهاز من مسمار كبير يُمرر عبر عنق الفخذ ورأس الفخذ، متصل بلوحة معدنية تُثبت بمسامير في جذع عظم الفخذ. يسمح المسمار بالانزلاق داخل اللوحة، مما يُساعد على ضغط الكسر وتعزيز الالتئام.
*
القضبان النخاعية (Intramedullary Nails/Rods):
تُستخدم بشكل شائع لكسور المدورين وتحت المدورين. يُدخل قضيب معدني مجوف في القناة النخاعية لعظم الفخذ (المركز المجوف للعظم)، ويُثبت بمسامير عند الطرفين لمنع الدوران والحفاظ على استقرار الكسر.
*
المسامير والصفائح (Screws and Plates):
تُستخدم في بعض حالات كسور عنق الفخذ المستقرة أو كسور تحت المدورين، حيث تُثبت الصفائح المعدنية على سطح العظم بمسامير لجمع القطع المكسورة.
6.2.2 استبدال المفصل (Arthroplasty)
يُعد استبدال المفصل خياراً شائعاً لكسور عنق الفخذ، خاصةً لدى كبار السن، حيث يكون خطر النخر اللاوعائي لرأس الفخذ مرتفعاً، أو في حالات كسور عنق الفخذ المزاحة. يتخصص الأستاذ الدكتور محمد هطيف في جراحات استبدال المفاصل، مستخدماً مواد عالية الجودة وتقنيات دقيقة لضمان عمر أطول للمفصل الصناعي وتحسين النتائج الوظيفية للمرضى.
-
استبدال جزئي للورك (Hemiarthroplasty):
- يتم استبدال رأس وعنق عظم الفخذ فقط بمكون صناعي (معدني)، بينما يُترك التجويف الحقي في الحوض سليماً.
- متى يُستخدم؟ الخيار الأكثر شيوعاً لكبار السن الذين يعانون من كسور مزاحة في عنق الفخذ، حيث يكون التجويف الحقي سليماً ولا يعانون من التهاب مفصل الورك مسبقاً.
-
استبدال كلي للورك (Total Hip Arthroplasty - THA):
- يتم استبدال كل من رأس وعنق عظم الفخذ والتجويف الحقي في الحوض بمكونات صناعية.
- متى يُستخدم؟ يُفضل للمرضى الأكثر نشاطاً أو الأصغر سناً الذين يعانون من كسور مزاحة في عنق الفخذ، أو للمرضى الذين لديهم بالفعل التهاب مفاصل سابق في الورك، حيث يوفر هذا الإجراء نتائج وظيفية أفضل على المدى الطويل.
مقارنة بين الخيارات الجراحية الرئيسية لكسور الورك:
| ميزة/خيار علاجي | التثبيت الداخلي للكسر (Internal Fixation) | استبدال جزئي للورك (Hemiarthroplasty) | استبدال كلي للورك (Total Hip Arthroplasty) |
|---|---|---|---|
| دواعي الاستخدام | كسور مستقرة، مرضى أصغر سناً، كسور المدورين وتحت المدورين. | كسور عنق الفخذ المزاحة، كبار السن، تجويف حقي سليم. | كسور عنق الفخذ المزاحة، مرضى نشطون، التهاب مفصلي سابق. |
| هدف الجراحة | تثبيت الكسر للسماح للعظم بالالتئام. | استبدال رأس الفخذ فقط. | استبدال رأس الفخذ والتجويف الحقي. |
| مخاطر رئيسية | عدم الالتئام، نخر لاوعائي (لعنق الفخذ)، فشل الغرسة. | تآكل الغضروف الحقي، خلع المفصل الصناعي. | خلع المفصل الصناعي، تآكل المكونات، عدوى. |
| التعافي المبكر | قد يكون أطول قليلاً بانتظار التئام العظم. | غالباً ما يكون أسرع من التثبيت. | غالباً ما يكون أسرع من التثبيت. |
| النتائج طويلة الأمد | تعتمد على التئام الكسر. | جيدة، لكن قد تتطلب مراجعة إذا حدث تآكل حقي. | ممتازة من حيث تخفيف الألم والوظيفة. |
| خبرة د. هطيف | واسعة جداً في كافة أنواع التثبيت. | يتميز بدقة عالية في استبدال المفاصل. | رائد في جراحات استبدال المفاصل المتقدمة. |
يُشرف الأستاذ الدكتور محمد هطيف شخصياً على كل تفاصيل العملية الجراحية، بدءاً من التخطيط الدقيق قبل الجراحة باستخدام أحدث تقنيات التصوير، وصولاً إلى اختيار نوع الغرسة المناسبة وتقنية الجراحة. إن خبرته التي تتجاوز العقدين، وحرصه على استخدام أحدث الأدوات مثل المناظير الجراحية بتقنية 4K والجراحات المجهرية، تضمن أعلى مستويات الدقة والأمان، وتقلل من المضاعفات، وتُساهم في تعافي أسرع وأكثر فعالية للمرضى. إن التزامه بالأمانة الطبية يعني أنه سيختار دائماً الخيار الأمثل للمريض، وليس الخيار الأسهل أو الأكثر ربحاً.
7. الخطوات الجراحية التفصيلية: كيف يتم علاج كسر الورك؟
نظراً لأن استبدال مفصل الورك الكلي (Total Hip Arthroplasty) يُعد أحد أكثر الإجراءات شيوعاً وفعالية في علاج كسور عنق الفخذ المعقدة، سنستعرض الخطوات الرئيسية لهذه الجراحة التي يُجريها الأستاذ الدكتور محمد هطيف ببراعة ودقة متناهية.
7.1 التجهيزات قبل الجراحة (Pre-operative Preparations)
- التقييم الشامل: يُجري الأستاذ الدكتور محمد هطيف تقييماً طبياً شاملاً للمريض، بما في ذلك مراجعة التاريخ الطبي، الفحص البدني، فحوصات الدم، وتصوير الصدر بالأشعة السينية، وتخطيط القلب الكهربائي (ECG) للتأكد من لياقة المريض للجراحة والتخدير.
- التخطيط الجراحي الدقيق: يُستخدم التصوير الشعاعي المتقدم، وأحياناً التصوير المقطعي ثلاثي الأبعاد، لتخطيط الجراحة بدقة، وتحديد حجم ونوع المكونات الصناعية المناسبة للمريض.
- التوقف عن الأدوية: قد يُطلب من المريض التوقف عن بعض الأدوية، مثل مميعات الدم، قبل الجراحة بأيام قليلة.
- التثقيف والتوعية: يُقدم الأستاذ الدكتور محمد هطيف وفريقه للمريض شرحاً وافياً عن الإجراء، والمخاطر المحتملة، وما يمكن توقعه قبل وبعد الجراحة.
7.2 أثناء الجراحة (Intra-operative Procedure)
تُجرى الجراحة عادةً تحت التخدير العام أو التخدير النصفي (فوق الجافية أو الشوكي).
1.
الشق الجراحي (Incision):
* يُجري الأستاذ الدكتور محمد هطيف شقاً جراحياً على جانب الورك أو خلفه (حسب النهج المفضل له والأنسب للحالة، مثل النهج الخلفي أو الأمامي المباشر Minimally Invasive Anterior Approach الذي يُقلل من تلف العضلات ويسرع التعافي).
* تُفصل العضلات والأوتار بعناية للوصول إلى مفصل الورك. تُظهر خبرة الدكتور هطيف في الجراحات المجهرية ومناظير 4K الدقة في التعامل مع الأنسجة الرخوة لتقليل النزيف وتلف الأنسجة.
-
إزالة رأس وعنق الفخذ التالفين:
- يُفصل رأس عظم الفخذ المصاب من التجويف الحقي.
- يُقطع عنق عظم الفخذ ويُزال الرأس التالف.
-
تحضير التجويف الحقي (Acetabular Preparation):
- تُستخدم أدوات خاصة لإزالة الغضروف التالف والعظم من التجويف الحقي في الحوض، وتشكيل التجويف ليناسب المكون الحقي الصناعي.
- يُثبت المكون الحقي (عادةً كوب معدني مع بطانة بلاستيكية أو خزفية) إما بالضغط (Press-fit) أو باستخدام مسامير.
-
تحضير عظم الفخذ (Femoral Preparation):
- تُستخدم أدوات خاصة لإعداد القناة النخاعية في الجزء العلوي من عظم الفخذ.
- يُدخل ساق معدنية (Femoral Stem) في القناة النخاعية، وقد تُثبت بالإسمنت العظمي أو بتصميم يسمح بنمو العظم حولها.
-
تثبيت رأس الفخذ الصناعي (Attaching the Femoral Head):
- يُثبت رأس كروي صناعي (عادةً من المعدن أو السيراميك) على الجزء العلوي من الساق المعدنية.
- يُعيد الأستاذ الدكتور محمد هطيف ربط المفصل الجديد.
-
إغلاق الجرح (Wound Closure):
- يُختبر ثبات المفصل الجديد وحركته.
- تُعاد الأنسجة والعضلات إلى مكانها، ويُغلق الشق الجراحي بالغرز أو الدبابيس الجراحية.
- يُوضع ضماد معقم.
7.3 بعد الجراحة مباشرة (Post-operative Care)
- المراقبة: يُنقل المريض إلى غرفة الإفاقة للمراقبة الدقيقة للعلامات الحيوية، والألم، ومستوى النزيف.
- إدارة الألم: تُقدم مسكنات الألم بانتظام للسيطرة على الألم.
- الوقاية من المضاعفات: تُعطى أدوية لمنع الجلطات الدموية، وقد يُستخدم الدعم الضاغط للساقين.
- التحرك المبكر: يُشجع المريض على التحرك والبدء في تمارين خفيفة للورك والساقين في أقرب وقت ممكن (عادةً في نفس اليوم أو اليوم التالي) تحت إشراف أخصائي العلاج الطبيعي. يُعد هذا التحرك المبكر حاسماً لمنع المضاعفات وتسريع التعافي.
يُولي الأستاذ الدكتور محمد هطيف اهتماماً بالغاً لكل خطوة من هذه العملية، ملتزماً بأعلى معايير الدقة الجراحية والأمانة الطبية، لضمان أفضل النتائج لمرضاه.
8. دليل إعادة التأهيل الشامل: استعادة الحركة والحياة
تُعد مرحلة إعادة التأهيل لا تقل أهمية عن الجراحة نفسها في مسار التعافي من كسر الورك. إنها عملية تتطلب الصبر والمثابرة والالتزام، وتُشكل أساساً لاستعادة الوظيفة الكاملة والعودة إلى الأنشطة اليومية. يُشرف الأستاذ الدكتور محمد هطيف وفريقه على برنامج إعادة تأهيل شامل ومصمم خصيصاً لكل مريض، بالتعاون مع أخصائيي العلاج الطبيعي والوظيفي.
8.1 أهداف إعادة التأهيل
- تقليل الألم والتورم.
- استعادة نطاق حركة المفصل.
- تقوية العضلات المحيطة بالورك والساق.
- تحسين التوازن والتنسيق.
- تدريب المريض على المشي الآمن والتحرك باستخدام الأدوات المساعدة (العكازات، المشاية).
- تعليم المريض تعديلات نمط الحياة لمنع السقوط المتكرر.
- استعادة الاستقلالية في الأنشطة اليومية.
8.2 مراحل إعادة التأهيل
8.2.1 المرحلة المبكرة (في المستشفى - الأيام الأولى بعد الجراحة)
- التحرك المبكر: يُشجع المريض على البدء في تحريك قدميه وكاحليه بشكل مستمر لمنع الجلطات.
- الجلوس والوقوف: بمساعدة أخصائي العلاج الطبيعي، يُساعد المريض على الجلوس على حافة السرير والوقوف لفترات قصيرة.
- المشي باستخدام أدوات المساعدة: البدء في المشي خطوات قليلة بمساعدة المشاية أو العكازات، مع تعلم كيفية تحمل الوزن على الساق المصابة (جزئياً أو كلياً حسب تعليمات الجراح).
- تمارين خفيفة: تمارين لتقوية عضلات الفخذ والأرداف والمعدة، وتمارين التنفس لمنع مضاعفات الرئة.
- تعليمات للمريض: يُزود المريض بتعليمات حول كيفية الجلوس، الاستلقاء، والنهوض بأمان لتجنب خلع المفصل الصناعي (إذا تم استبدال المفصل).
8.2.2 المرحلة المتوسطة (بعد الخروج من المستشفى - الأسابيع الأولى)
- العلاج الطبيعي المنزلي أو في العيادة: يواصل المريض برنامج التمارين بانتظام تحت إشراف أخصائي العلاج الطبيعي.
- زيادة قوة العضلات: تمارين لتقوية عضلات الورك والفخذ (مثل رفع الساق المستقيمة، تمارين تمديد الورك، تمارين التقريب والتبعيد).
- تحسين نطاق الحركة: تمارين لاستعادة المرونة الكاملة للمفصل.
- تدريب المشي: التركيز على تحسين نمط المشي، وتقليل الاعتماد على أدوات المساعدة تدريجياً.
- إدارة الألم: الاستمرار في تناول مسكنات الألم حسب الحاجة، وتطبيق الثلج لتقليل التورم.
8.2.3 المرحلة المتقدمة (الأسابيع اللاحقة والأشهر التالية)
- تقوية شاملة: التركيز على تمارين المقاومة لتقوية جميع عضلات الجسم، خاصةً عضلات الجذع والساقين.
- تحسين التوازن والرشاقة: تمارين التوازن المتقدمة (الوقوف على ساق واحدة، المشي على أسطح غير مستوية)، وتمارين خاصة بالرياضة أو الأنشطة الترفيهية التي يرغب المريض في العودة إليها.
- العودة إلى الأنشطة: العودة التدريجية إلى الأنشطة اليومية، العمل، والرياضات الخفيفة، مع تجنب الأنشطة عالية التأثير.
- الوقاية من السقوط: يُقدم الدكتور هطيف وفريقه نصائح مستمرة حول كيفية تعديل المنزل وبيئة المعيشة لجعلها أكثر أماناً، ومراجعة الأدوية التي قد تزيد من خطر السقوط.
جدول أمثلة لتمارين العلاج الطبيعي بعد جراحة الورك:
| تمرين | الوصف | الفائدة |
|---|---|---|
| تمارين الكاحل | تحريك القدم للأعلى والأسفل، وعمل دوائر بالكاحل. | تحسين الدورة الدموية، منع الجلطات. |
| رفع الساق المستقيمة (Supine Leg Lifts) | الاستلقاء على الظهر ورفع الساق المستقيمة ببطء بضع بوصات عن السرير. | تقوية عضلات الفخذ الأمامية (Quadriceps) والعضلات القابضة للورك. |
| تمديد الورك (Hip Extensions) | الاستلقاء على البطن ورفع الساق المصابة للخلف ببطء. | تقوية عضلات الأرداف (Glutes) والعضلات الخلفية للفخذ (Hamstrings). |
| تبعيد وتقريب الساق (Hip Abduction/Adduction) | الاستلقاء على الظهر وتحريك الساق المصابة بعيداً عن الجسم ثم إعادتها. | تقوية العضلات الجانبية للورك (Abductors/Adductors). |
| الجلوس والوقوف (Sit-to-Stand) | الوقوف من وضعية الجلوس ببطء وتحكم، ثم الجلوس مرة أخرى. | تحسين قوة الساقين والتوازن الوظيفي. |
| المشي بالخطوات (Marching) | المشي في المكان، ورفع الركبتين بالتناوب. | تحسين التوازن وتنشيط عضلات الورك. |
يُراقب الأستاذ الدكتور محمد هطيف تقدم المريض عن كثب خلال كل مرحلة من مراحل إعادة التأهيل، ويُعدل الخطة حسب استجابة المريض واحتياجاته الفردية. إن التزامه بتقديم رعاية شاملة يضمن ليس فقط نجاح الجراحة، بل أيضاً استعادة المريض لحياته ونشاطه بعد التعافي.
9. الوقاية من كسور مفصل الورك: خطوات لحياة أكثر أماناً
تُعد الوقاية حجر الزاوية في مكافحة كسور الورك، خاصةً لدى الفئات الأكثر عرضة للخطر. يُقدم الأستاذ الدكتور محمد هطيف نصائح وإرشادات شاملة لمساعدة الأفراد على تقليل مخاطر الإصابة.
9.1 تعزيز صحة العظام
- الكالسيوم وفيتامين D: ضمان الحصول على كميات كافية من الكالسيوم (من منتجات الألبان، الخضروات الورقية الخضراء، الأطعمة المدعمة) وفيتامين D (من التعرض لأشعة الشمس، الأسماك الدهنية، المكملات الغذائية). يُعد فيتامين D ضرورياً لامتصاص الكالسيوم.
- النظام الغذائي الصحي: اتباع نظام غذائي متوازن وغني بالبروتين لدعم صحة العظام والعضلات.
- الأدوية لعلاج هشاشة العظام: للمرضى الذين تم تشخيصهم بهشاشة العظام، قد يصف الأستاذ الدكتور محمد هطيف أدوية لزيادة كثافة العظام وتقليل خطر الكسور، مثل البيسفوسفونات.
- التوقف عن التدخين وتقليل الكحول: يُعرف كل من التدخين واستهلاك الكحول المفرط بتأثيرهما السلبي على كثافة العظام.
9.2 منع السقوط
يُعد منع السقوط هو الخطوة الأكثر فعالية في الوقاية من كسور الورك.
1.
تمارين تقوية العضلات والتوازن:
ممارسة التمارين بانتظام، مثل المشي، الرقص، اليوجا، أو التاي تشي، تُساعد على تقوية العضلات، تحسين التوازن، والمرونة، مما يُقلل من خطر السقوط.
2.
البيئة المنزلية الآمنة:
*
إزالة المخاطر:
التخلص من الأسلاك المتناثرة، السجاد غير المثبت، والقطع التي قد تُعيق المشي.
*
الإضاءة الجيدة:
ضمان إضاءة كافية في جميع أنحاء المنزل، خاصةً في الممرات والدرج.
*
مقابض الدعم:
تركيب مقابض دعم في الحمامات (بجوار المرحاض وحوض الاستحمام/الدش).
*
تجنب الأرضيات الزلقة:
استخدام سجاد مضاد للانزلاق في الحمامات، وتجنب تلميع الأرضيات بشكل مفرط.
*
الدرج:
التأكد من وجود درابزين قوي على السلالم.
3.
الفحص الدوري للعينين والقدمين:
الحفاظ على نظارات طبية مناسبة وفحص العينين بانتظام. العناية بالقدمين واختيار أحذية مريحة وداعمة وغير زلقة.
4.
مراجعة الأدوية:
مراجعة الأدوية التي يتناولها المريض مع الطبيب أو الصيدلي بانتظام، حيث أن بعض الأدوية (مثل المهدئات، أدوية ضغط الدم) قد تزيد من الدوار أو النعاس، وبالتالي تزيد من خطر السقوط.
5.
استخدام أدوات المساعدة:
إذا كان المريض يعاني من مشاكل في التوازن، فإن استخدام المشاية أو العصا قد يُوفر الدعم اللازم.
10. المضاعفات المحتملة لكسور مفصل الورك
بالرغم من التقدم في تقنيات العلاج والرعاية، لا تزال كسور الورك تحمل مخاطر حدوث مضاعفات، خاصةً لدى كبار السن وذوي الحالات الصحية المعقدة. يُسعى الأستاذ الدكتور محمد هطيف وفريقه جاهدين لتقليل هذه المضاعفات من خلال الرعاية الشاملة والدقيقة.
10.1 مضاعفات مبكرة (Early Complications)
- الجلطات الدموية (Deep Vein Thrombosis - DVT): تُعد من أخطر المضاعفات، حيث يمكن أن تتكون جلطات في الأوردة العميقة للساق، وقد تنتقل إلى الرئتين مسببة انصماماً رئوياً (Pulmonary Embolism) مهدداً للحياة. يُقدم الدكتور هطيف أدوية مميعة للدم وتمارين حركة مبكرة لمنع ذلك.
- الالتهاب الرئوي (Pneumonia): بسبب قلة الحركة بعد الجراحة، قد تتجمع السوائل في الرئتين. تُشجع تمارين التنفس العميقة والحركة المبكرة للمساعدة.
- العدوى (Infection): يمكن أن تحدث العدوى في موقع الجراحة أو في المسالك البولية (بسبب القسطرة). تُعطى المضادات الحيوية الوقائية قبل وأثناء الجراحة لتقليل هذا الخطر.
- تقرحات الفراش (Pressure Sores): تُعرف أيضاً بقرحة الفراش، وتحدث نتيجة الضغط المستمر على مناطق معينة من الجسم بسبب قلة الحركة. يُشجع على تغيير وضعيات الجسم بانتظام والعناية بالبشرة.
- مشاكل التخدير: مثل الغثيان، القيء، أو ردود فعل تحسسية.
10.2 مضاعفات متأخرة (Late Complications)
- عدم الالتئام (Non-Union): فشل الكسر في الالتئام بشكل صحيح، مما قد يتطلب جراحة إضافية.
- الالتئام الخاطئ (Mal-Union): التئام الكسر في وضعية غير صحيحة، مما قد يُسبب ألماً وتشوهًا وظيفياً.
- النخر اللاوعائي لرأس الفخذ (Avascular Necrosis - AVN): يحدث خاصةً في كسور عنق الفخذ، حيث تموت خلايا عظم رأس الفخذ بسبب نقص إمدادات الدم، مما قد يؤدي إلى انهيار الرأس ويتطلب استبدال المفصل.
- خلع المفصل الصناعي (Dislocation of Prosthesis): قد ينخلع المفصل الصناعي من مكانه، خاصةً في الأسابيع الأولى بعد جراحة استبدال المفصل، ويتطلب إعادة رد أو جراحة مراجعة.
- فشل مكونات المفصل الصناعي (Implant Failure): قد تتآكل المكونات مع مرور الوقت، أو تتفكك من العظم، مما قد يتطلب جراحة مراجعة.
- تفاوت طول الساقين (Leg Length Discrepancy): قد يحدث تفاوت بسيط في طول الساقين بعد الجراحة، والذي يمكن عادةً إدارته باستخدام حشوات الأحذية.
- الألم المزمن: قد يستمر بعض الألم أو عدم الراحة حتى بعد الالتئام الكامل.
يُقدم الأستاذ الدكتور محمد هطيف رعاية متابعة دقيقة للمرضى بعد الجراحة للكشف المبكر عن أي مضاعفات وإدارتها بفعالية، وذلك بفضل خبرته الواسعة وتركيزه على صحة المريض وسلامته.
11. قصص نجاح حقيقية تحت إشراف الأستاذ الدكتور محمد هطيف
في مستهل حديثنا عن التميز، لا بُد أن نُبرز الرؤية التي تتمحور حولها مسيرة الأستاذ الدكتور محمد هطيف، الأستاذ بجامعة صنعاء، استشاري جراحة العظام والمفاصل والعمود الفقري، بخبرة تفوق العشرين عاماً. إن التزامه المطلق بالأمانة الطبية، والدقة الجراحية الفائقة، واستخدامه لأحدث التقنيات العالمية كالمناظير الجراحية بتقنية 4K والجراحات المجهرية واستبدال المفاصل، لم تكن مجرد شعارات، بل هي مبادئ راسخة أدت إلى قصص نجاح باهرة أعادت الأمل والحياة لمئات المرضى.
11.1 قصة الأستاذة "خديجة": عودة إلى الحيوية بعد كسر معقد
كانت الأستاذة خديجة، في الخامسة والسبعين من عمرها، تعيش حياة نشطة ومستقلة حتى تعرضت لسقوط مؤسف أدى إلى كسر معقد في عنق الفخذ الأيمن. كانت تعاني من آلام مبرحة، وفقدت القدرة على الحركة تماماً، مما هدد استقلاليتها وحيويتها. بعد تقييم دقيق وشامل لحالتها، قرر الأستاذ الدكتور محمد هطيف أن استبدال مفصل الورك الكلي هو الخيار الأمثل لضمان أفضل نتيجة وظيفية على المدى الطويل.
بفضل خبرة الدكتور هطيف الفائقة في جراحات استبدال المفاصل، أُجريت العملية بنجاح باهر، استخدم فيها أحدث التقنيات لتقليل الصدمة الجراحية وتسريع التعافي. وبعد برنامج تأهيل مكثف تحت إشراف فريقه، استعادت الأستاذة خديجة قدرتها على المشي دون مساعدة في غضون أسابيع قليلة. اليوم، تعيش الأستاذة خديجة حياتها بنشاط وحيوية، عادت إلى ممارسة هواياتها، وتُشيد دائماً بالرعاية الاستثنائية والدقيقة التي تلقتها من الأستاذ الدكتور محمد هطيف، مؤكدة أن خبرته كانت مفتاح عودتها للحياة الطبيعية.
11.2 قصة الشاب "أحمد": تجاوز حادث صعب بتقنيات جراحية متقدمة
تعرض الشاب أحمد، في الثالثة والعشرين من عمره، لحادث دراجة نارية مروع نتج عنه كسر تحت المدورين معقد في عظم الفخذ الأيسر. كانت حالته تتطلب تدخلاً جراحياً عاجلاً ودقيقاً للغاية لضمان التئام العظم وتجنب أي تشوهات وظيفية.
هنا، برز دور الأستاذ الدكتور محمد هطيف كخبير في جراحات تثبيت الكسور المعقدة. استخدم الدكتور هطيف قضيباً نخاعياً متطوراً، مع التركيز على الدقة المتناهية في إعادة محاذاة العظم وتثبيته. تُعد هذه الدقة نتيجة لخبرته في الجراحات المجهرية وتقنيات التصوير المتقدمة التي يستخدمها أثناء العملية. بعد الجراحة، وبفضل التخطيط المسبق لبرنامج إعادة التأهيل، بدأ أحمد في استعادة قوته وحركته تدريجياً. واليوم، وبعد بضعة أشهر، عاد أحمد إلى ممارسة حياته الجامعية وأنشطته الرياضية الخفيفة، ممتناً للأستاذ الدكتور محمد هطيف الذي أنقذ ساقه وساعده على استعادة مستقبله.
11.3 قصة الحاج "علي": أمانة طبية فاقت التوقعات
الحاج علي، في الثمانين من عمره، عانى من كسر في عنق الفخذ بعد سقوط بسيط. كانت حالته الصحية العامة معقدة، ولديه تاريخ من أمراض القلب. زار الحاج علي العديد من الأطباء، لكنه لم يطمئن إلا بعد استشارته للأستاذ الدكتور محمد هطيف.
بعد تقييم شامل، نصح الدكتور هطيف بإجراء استبدال جزئي للورك، مع مراعاة قصوى لحالته الصحية المعقدة. شرح الدكتور هطيف للحاج علي وعائلته كافة الخيارات والمخاطر والمنافع بكل أمانة وشفافية، مؤكداً أن هدفه الأول هو سلامة المريض. أُجريت الجراحة بنجاح، وبمتابعة دقيقة من الأستاذ الدكتور محمد هطيف وفريقه خلال فترة التعافي. الحاج علي، الذي كان يُعتقد أنه لن يتمكن من المشي مرة أخرى، استعاد قدرته على الحركة بفضل دقة الجراحة والرعاية المتكاملة. يقول الحاج علي: "لم أجد طبيباً بهذه الأمانة والحرص على مصلحة المريض مثل الدكتور محمد. لقد أعاد لي الأمل والحركة."
تُبرهن هذه القصص، وغيرها الكثير، على أن الأستاذ الدكتور محمد هطيف ليس مجرد جراح عظام متميز، بل هو طبيب يُقدم رعاية إنسانية متكاملة، يُكرس خبرته التي تتجاوز العقدين، وعلمه كأستاذ جامعي، وأحدث التقنيات الجراحية لخدمة مرضاه بأعلى درجات الكفاءة والأمانة الطبية في صنعاء واليمن.
12. الأسئلة الشائعة حول كسور مفصل الورك (FAQ)
12.1 هل يمكن لكسر الورك أن يُشفى بدون جراحة؟
في الغالبية العظمى من الحالات، لا يمكن لكسر الورك أن يشفى بشكل فعال ومستقر بدون تدخل جراحي. قد يتم النظر في العلاج التحفظي في حالات نادرة جداً ومحددة، مثل بعض كسور الإجهاد الصغيرة غير المزاحة، أو للمرضى الذين لا يستطيعون تحمل الجراحة بسبب حالتهم الصحية الحرجة. ومع ذلك، فإن خطر عدم الالتئام أو الالتئام الخاطئ يظل مرتفعاً في هذه الحالات. ينصح الأستاذ الدكتور محمد هطيف دائماً بالتدخل الجراحي لضمان أفضل النتائج الوظيفية وتقليل المضاعفات.
12.2 ما هي المدة الزمنية المتوقعة للتعافي بعد جراحة كسر الورك؟
تختلف مدة التعافي بشكل كبير حسب نوع الكسر، نوع الجراحة، عمر المريض وصحته العامة، ومدى التزامه ببرنامج إعادة التأهيل. بشكل عام، يبدأ المشي بالاستعانة بالمساعدات في غضون أيام قليلة بعد الجراحة. قد يستغرق التعافي الأولي عدة أسابيع إلى بضعة أشهر (3-6 أشهر) لاستعادة معظم الوظائف. قد يستمر التحسن في القوة والمرونة لمدة تصل إلى سنة كاملة. يُقدم الأستاذ الدكتور محمد هطيف خطة تعافٍ مخصصة لكل مريض.
12.3 هل سأحتاج إلى المشي بالعكازات أو المشاية إلى الأبد؟
في معظم الحالات، لن تحتاج إلى المشي بالعكازات أو المشاية إلى الأبد. تبدأ باستخدامها للدعم والحماية في المراحل الأولى من التعافي. مع التقدم في العلاج الطبيعي واستعادة القوة والتوازن، سيتم تقليل الاعتماد عليها تدريجياً. الهدف هو العودة إلى المشي بشكل مستقل قدر الإمكان.
12.4 ما هي المخاطر الرئيسية لكسر الورك غير المعالج؟
كسر الورك غير المعالج يحمل مخاطر جسيمة، بما في ذلك:
* ألم مزمن شديد.
* عدم القدرة الدائمة على المشي أو تحمل الوزن، مما يؤدي إلى فقدان الاستقلالية.
* مضاعفات عدم الحركة مثل الجلطات الدموية (التي قد تؤدي إلى الانصمام الرئوي)، تقرحات الفراش، الالتهاب الرئوي، وفقدان كتلة العضلات.
* زيادة خطر الوفاة، خاصةً لدى كبار السن.
12.5 هل يمكنني قيادة السيارة بعد جراحة كسر الورك؟
تختلف الإجابة بناءً على الساق المصابة ونوع الجراحة. إذا كانت الساق اليمنى هي المصابة، قد تحتاج إلى فترة أطول (عادةً 6-12 أسبوعاً) لضمان أن تكون قوة وسرعة رد الفعل كافيتين للقيادة الآمنة. إذا كانت الساق اليسرى هي المصابة وتستخدم سيارة ذات ناقل حركة أوتوماتيكي، قد تتمكن من القيادة في وقت أقرب (بعد 4-6 أسابيع)، ولكن يجب دائماً استشارة الأستاذ الدكتور محمد هطيف قبل العودة إلى القيادة.
12.6 كيف يمكنني منع السقوط في المنزل؟
يمكنك منع السقوط عن طريق:
* إزالة السجاد الفضفاض والأسلاك المتناثرة.
* ضمان إضاءة جيدة في جميع الغرف.
* تركيب مقابض دعم في الحمامات.
* استخدام سجاد مانع للانزلاق في المناطق الرطبة.
* ارتداء أحذية مريحة وداعمة وغير زلقة.
* ممارسة تمارين تقوية العضلات والتوازن بانتظام.
12.7 هل ستطلق أجهزة التثبيت الداخلية أجهزة الكشف عن المعادن في المطارات؟
نعم، من المحتمل أن تطلق أجهزة التثبيت الداخلية (مثل المسامير، الصفائح، القضبان، أو المفاصل الصناعية) أجهزة الكشف عن المعادن في المطارات. يُمكن للأستاذ الدكتور محمد هطيف توفير بطاقة تعريف طبية تُثبت وجود هذه الغرسات للمساعدة في تسهيل الإجراءات الأمنية.
12.8 ما هو دور الأستاذ الدكتور محمد هطيف في علاج كسور الورك؟
يُعد الأستاذ الدكتور محمد هطيف، الأستاذ بجامعة صنعاء واستشاري جراحة العظام والمفاصل والعمود الفقري، خبيراً رائداً في علاج كسور الورك. يشمل دوره:
*
التشخيص الدقيق:
باستخدام أحدث تقنيات التصوير والتقييم السريري.
*
التخطيط العلاجي الأمثل:
اختيار النهج الجراحي الأنسب لكل مريض (تثبيت داخلي، استبدال جزئي أو كلي) بناءً على نوع الكسر وعمر المريض وحالته الصحية.
*
إجراء الجراحة بأعلى دقة:
مستخدماً أحدث التقنيات الجراحية المتقدمة مثل المناظير الجراحية بتقنية 4K والجراحات المجهرية واستبدال المفاصل، وخبرته التي تتجاوز 20 عاماً.
*
الإشراف على إعادة التأهيل:
توجيه برنامج إعادة التأهيل لضمان أفضل تعافٍ ممكن.
*
الأمانة الطبية:
تقديم استشارات شفافة وموضوعية، مع التركيز على مصلحة المريض وسلامته قبل كل شيء.
12.9 هل سأحتاج إلى جراحة أخرى في المستقبل لإزالة الأجهزة المعدنية؟
في بعض حالات التثبيت الداخلي، قد تُزال الأجهزة المعدنية بعد التئام الكسر بشكل كامل، خاصةً لدى المرضى الأصغر سناً أو إذا كانت الأجهزة تُسبب ألماً أو إزعاجاً. ومع ذلك، في العديد من الحالات، تُترك الأجهزة في مكانها بشكل دائم إذا لم تُسبب أي مشاكل. بالنسبة للمفاصل الصناعية، فهي مصممة لتبقى في الجسم مدى الحياة (مع توقعات لعمر افتراضي طويل)، ولا يتم إزالتها إلا في حالات نادرة مثل العدوى أو التفكك. يُناقش الأستاذ الدكتور محمد هطيف هذا الأمر مع كل مريض على حدة.
12.10 هل هناك قيود على الحركة بعد استبدال مفصل الورك؟
في الماضي، كانت هناك قيود صارمة على الحركة لتجنب خلع المفصل. مع التقنيات الجراحية الحديثة والمفاصل الصناعية المتطورة التي يستخدمها الأستاذ الدكتور محمد هطيف، أصبحت هذه القيود أقل صرامة. ومع ذلك، لا يزال يُنصح بتجنب بعض الحركات القصوى، مثل ثني الورك بشدة لأكثر من 90 درجة، أو تدوير الساق المصابة بشدة نحو الداخل أو الخارج، خاصةً في الأسابيع الأولى بعد الجراحة. سيقدم لك الدكتور هطيف وفريقه تعليمات مفصلة لضمان سلامة المفصل الجديد.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك