كسر الفقرة العنقية الثانية (كسر الجلاد): دليل شامل للمرضى من الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
كسر الفقرة العنقية الثانية، المعروف بـ "كسر الجلاد"، هو إصابة خطيرة في الرقبة تحدث غالباً بسبب حوادث السيارات أو السقوط. يتضمن العلاج عادة تثبيتاً غير جراحي بالطوق أو السترة الهالية للحالات البسيطة، أو جراحة لتثبيت الفقرة في الحالات الأكثر تعقيداً، بهدف استعادة الثبات وتجنب تلف الحبل الشوكي.
إجابة سريعة (الخلاصة): كسر الفقرة العنقية الثانية، المعروف بـ "كسر الجلاد"، هو إصابة خطيرة في الرقبة تحدث غالباً بسبب حوادث السيارات أو السقوط. يتضمن العلاج عادة تثبيتاً غير جراحي بالطوق أو السترة الهالية للحالات البسيطة، أو جراحة لتثبيت الفقرة في الحالات الأكثر تعقيداً، بهدف استعادة الثبات وتجنب تلف الحبل الشوكي.
كسر الفقرة العنقية الثانية (كسر الجلاد): فهم شامل وحلول متقدمة
تُعد إصابات العمود الفقري العنقي من أكثر الإصابات التي تثير القلق والخوف، نظراً لحساسية هذه المنطقة وأهميتها الكبرى في دعم الرأس وحماية الحبل الشوكي، الذي يمر عبرها ليربط الدماغ ببقية الجسم. ومن بين هذه الإصابات، يبرز كسر الفقرة العنقية الثانية (C2)، والذي يُعرف أحياناً بـ "كسر الجلاد"، كحالة تستدعي اهتماماً طبياً فورياً وخبرة عالية في التشخيص والعلاج.
في هذا الدليل الشامل والمفصل، نهدف إلى تبسيط المعلومات المعقدة حول هذه الإصابة، وتقديمها بلغة واضحة ومطمئنة لجميع المرضى وأسرهم الكرام في اليمن والخليج العربي. سنتناول كل ما يتعلق بكسر الفقرة العنقية الثانية: من فهم تركيب الرقبة، مروراً بالأسباب والأعراض، وصولاً إلى أحدث خيارات العلاج الجراحي وغير الجراحي، وبرامج التعافي وإعادة التأهيل.
إن هذا الدليل يأتيكم تحت إشراف وتوجيه الأستاذ الدكتور محمد هطيف، قامة طبية بارزة وخبير لا يضاهى في مجال جراحة العمود الفقري في اليمن والمنطقة. بفضل خبرته الواسعة وسجله الحافل بالنجاحات، يمثل الدكتور هطيف مرجعاً أول للمرضى الباحثين عن أعلى مستويات الرعاية والنتائج العلاجية المتميزة في صنعاء وبقية أنحاء اليمن. نحن نؤمن بأن المعرفة هي الخطوة الأولى نحو الشفاء، ونسعى لتمكينكم بالمعلومات الصحيحة لاتخاذ قرارات مستنيرة بشأن صحتكم.
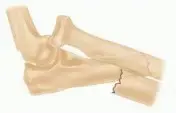
ما هو كسر الفقرة العنقية الثانية (C2) أو "كسر الجلاد"؟
تُعرف الفقرة العنقية الثانية (C2) بـ "المحور" (Axis)، وهي إحدى الفقرات السبع التي تشكل الجزء العلوي من العمود الفقري، والمعروف باسم العمود الفقري العنقي أو الرقبة. هذه الفقرة، إلى جانب الفقرة العنقية الأولى (C1) أو "الأطلس" (Atlas)، هي المسؤولة عن معظم حركة دوران الرأس وثنيه.
"كسر الجلاد" هو مصطلح تاريخي يشير إلى نوع معين من الكسور التي تصيب الفقرة العنقية الثانية. سمي بهذا الاسم لأنه كان يُلاحظ بشكل متكرر في حالات الإعدام شنقاً، حيث تسبب قوة سحب الرقبة المفاجئة والمفرطة في تمدد وانحناء الرقبة للخلف بشدة، مما يؤدي إلى كسر في جزء معين من الفقرة C2 يسمى "الشقوق" (Pars Interarticularis) على كلا الجانبين. في الطب الحديث، تنتج هذه الكسور غالباً عن حوادث السيارات عالية السرعة، السقوط من ارتفاعات، أو أي صدمة قوية تؤثر على الرقبة بقوى انحناء مفرطة أو ضغط محوري.
ما يجعل هذا الكسر خطيراً هو قربه من الحبل الشوكي والدماغ، واحتمالية تسببه في عدم استقرار العمود الفقري العنقي، مما قد يؤدي إلى إصابات عصبية خطيرة إذا لم يُعالج بشكل صحيح وفوري. ومع ذلك، فإن غالبية هذه الكسور، خاصة الأنواع الأقل شدة، لا ترتبط بإصابة مباشرة للحبل الشوكي في وقت وقوع الحادث، وذلك بسبب الآلية التي يحدث بها الكسر والتي تسمح عادةً بتوسيع القناة الشوكية بدلاً من ضيقها. لكن عدم الاستقرار اللاحق يمكن أن يهدد الحبل الشوكي، مما يجعل التشخيص والعلاج الدقيقين أمراً بالغ الأحديد.
فهم عمودك الفقري العنقي: رحلة بسيطة في التشريح
لتقدير أهمية كسر الفقرة العنقية الثانية، دعونا نلقي نظرة مبسطة على كيفية عمل هذه المنطقة الحيوية من جسمك. العمود الفقري العنقي هو الجزء العلوي من عمودك الفقري، ويتكون من سبع فقرات مرقمة من C1 إلى C7.
-
الفقرات (Vertebrae):
هي العظام التي تشكل عمودك الفقري، وتعمل كدروع حامية للحبل الشوكي. الفقرات C1 و C2 فريدتان في شكلهما ووظيفتهما:
- C1 (الأطلس): تحمل رأسك وتسمح بحركته للأمام والخلف (كإيماءة "نعم").
- C2 (المحور): تقع أسفل C1 مباشرة، ولها بروز عظمي يشبه السن (النتوء السني) يمتد لأعلى إلى C1، مما يسمح لك بتدوير رأسك من جانب إلى آخر (كإيماءة "لا"). هذا البروز ضروري لحركة الرأس الدورانية.
- الأقراص الفقرية (Intervertebral Discs): توجد بين الفقرات (ما عدا بين C1 و C2) وتعمل كوسائد لامتصاص الصدمات، مما يسمح للعمود الفقري بالمرونة والحركة السلسة. القرص بين C2 و C3 مهم بشكل خاص في كسر الجلاد، حيث يمكن أن يتضرر بشكل كبير في الأنواع الأكثر شدة من الكسر.
- الأربطة (Ligaments): هي أنسجة قوية ومرنة تربط الفقرات ببعضها البعض وتوفر الثبات للعمود الفقري. تلعب الأربطة دوراً حاسماً في الحفاظ على استقرار الفقرات، وإصابتها يمكن أن تزيد من عدم الاستقرار الناتج عن الكسر.
- الحبل الشوكي (Spinal Cord): يمر عبر قناة داخل الفقرات ويحمل الرسائل العصبية بين الدماغ وبقية الجسم. أي ضرر يلحق بالحبل الشوكي يمكن أن يؤدي إلى فقدان الإحساس أو الحركة في أجزاء الجسم المختلفة، وهذا هو السبب الرئيسي وراء خطورة إصابات العمود الفقري.
عندما يحدث كسر في الفقرة C2، فإن ذلك يؤثر على استقرار هذه البنية المعقدة. طبيعة الكسر وموقعه وتأثره على الأربطة والأقراص المحيطة يحدد مدى خطورته واحتمال تأثيره على الحبل الشوكي.
الأسباب الشائعة لكسر الفقرة العنقية الثانية والأعراض التي يجب الانتباه إليها
كسر الفقرة العنقية الثانية ليس إصابة شائعة، ولكنه غالباً ما يكون نتيجة لصدمة قوية ومفاجئة للرقبة. فهم الأسباب يمكن أن يساعد في الوقاية، والتعرف على الأعراض مبكراً يمكن أن ينقذ الأرواح.
أسباب كسر الفقرة العنقية الثانية:
تحدث هذه الكسور عادةً عندما يتعرض الرأس والرقبة لقوى ميكانيكية شديدة تتجاوز قدرة الفقرات على تحملها، مما يؤدي إلى تمدد أو انحناء مفرط. تشمل الأسباب الرئيسية:
- حوادث المركبات (Motor Vehicle Accidents - MVAs): تُعد السبب الأكثر شيوعاً، خاصةً الاصطدامات الأمامية أو الخلفية التي تؤدي إلى حركة "الجلد" أو "السوط" (Whiplash) العنيفة للرقبة. هذه الحركة تتضمن انحناءً مفرطاً للأمام ثم للخلف (أو العكس)، مما يضع ضغطاً هائلاً على الفقرات العنقية.
- السقوط من ارتفاع (Falls from Height): السقوط من الدرج، من السطح، أو حتى مجرد تعثر وسقوط الرأس بقوة، يمكن أن يسبب كسراً في C2، خاصةً إذا سقط الشخص على رأسه أو رقبته بطريقة خاطئة.
- الرياضات عالية التأثير (High-Impact Sports): في بعض الرياضات مثل كرة القدم الأمريكية، الرغبي، أو الرياضات القتالية، يمكن أن تؤدي الاصطدامات العنيفة أو السقوط غير المتوقع إلى هذا النوع من الكسور.
- آليات "الشنق" (Hanging Mechanisms): هذا هو الأصل التاريخي لاسم الكسر. في هذه الحالات، تؤدي القوى الشديدة لتمدد الرقبة وشدها إلى الخلف إلى كسور في جوانب الفقرة C2، مع تمزق كامل للأقراص والأربطة بين C2 و C3.
الأعراض التي يجب الانتباه إليها:
لا تظهر أعراض إصابة الحبل الشوكي مباشرة في جميع حالات كسر C2، خاصة في الأنواع الأقل شدة. ومع ذلك، هناك علامات تحذيرية يجب الانتباه إليها فور وقوع أي صدمة للرقبة:
- ألم حاد ومفاجئ في الرقبة: هذا هو العرض الأكثر شيوعاً والأكثر وضوحاً. يكون الألم شديداً ويزداد سوءاً عند محاولة تحريك الرقبة.
- تصلب الرقبة وصعوبة في الحركة: يصبح تحريك الرقبة صعباً ومؤلماً للغاية، وقد يميل المريض إلى تثبيت رأسه ويده لتجنب أي حركة.
- تورم أو كدمات في منطقة الرقبة: قد تكون هناك علامات خارجية للإصابة نتيجة الصدمة.
- صداع شديد: خاصة في مؤخرة الرأس أو قاعدة الجمجمة، وقد يكون مصحوباً بالدوار.
-
أعراض عصبية (في الحالات الأكثر خطورة):
هذه الأعراض تدل على احتمال تأثير الكسر على الحبل الشوكي أو الأعصاب المحيطة، وتتطلب رعاية طبية طارئة:
- ضعف أو خدر أو تنميل: في الذراعين، الساقين، أو أي جزء من الجسم تحت مستوى الإصابة.
- صعوبة في المشي أو فقدان التوازن: قد يشعر المريض بعدم القدرة على تنسيق الحركات.
- صعوبة في التنفس: إذا تأثرت الأعصاب التي تتحكم في عضلات الجهاز التنفسي.
- فقدان السيطرة على المثانة أو الأمعاء: (سلس البول أو البراز) وهي علامة على إصابة عصبية شديدة.
- شلل: فقدان كامل للحركة أو الإحساس في أجزاء من الجسم.
ملاحظة هامة: إذا تعرض أي شخص لصدمة في الرقبة، حتى لو لم تظهر عليه أعراض حادة، يجب نقله إلى المستشفى فوراً مع تثبيت الرقبة بحذر شديد لمنع تفاقم أي إصابة محتملة. لا تحاول تحريك المصاب بنفسك ما لم تكن مدرباً على ذلك، واتصل بالخدمات الطبية الطارئة. التشخيص المبكر والتعامل السليم هما مفتاح النتائج الجيدة.
تشخيص كسر الفقرة العنقية الثانية: الدقة أولاً
عند الاشتباه في كسر الفقرة العنقية الثانية، تكون الدقة في التشخيص هي الخطوة الأولى والأهم لتحديد خطة العلاج المناسبة. يعتمد التشخيص على مزيج من الفحص السريري الدقيق والتصوير الطبي المتطور.
عملية التشخيص:
-
الفحص السريري الأولي:
- التاريخ المرضي: يسأل الطبيب عن كيفية حدوث الإصابة، الأعراض التي يشعر بها المريض، وأي أمراض سابقة.
- الفحص العصبي: يتم تقييم قوة العضلات، الإحساس، المنعكسات، ووظائف الأعصاب الأخرى في الأطراف والجذع، لتحديد ما إذا كان هناك أي تأثير على الحبل الشوكي أو الأعصاب.
- فحص الرقبة: يتم البحث عن أي تشوهات، كدمات، أو مناطق مؤلمة، مع الحفاظ على الرقبة ثابتة قدر الإمكان لتجنب أي حركة قد تزيد من الضرر.
-
التصوير الطبي: هذه الأدوات حاسمة لتأكيد وجود الكسر وتحديد نوعه وشدته:
- الأشعة السينية (X-rays): هي أول فحص يتم إجراؤه عادة. يمكنها الكشف عن الكسور الكبيرة وعدم محاذاة الفقرات. يتم أخذ صور من زوايا متعددة.
- التصوير المقطعي المحوسب (CT Scan): يوفر صوراً ثلاثية الأبعاد مفصلة للعظام، وهو الأداة الأكثر دقة لتشخيص كسور الفقرة C2 وتحديد موقعها وحجمها بدقة. يساعد في الكشف عن الكسور الصغيرة التي قد لا تظهر في الأشعة السينية.
- التصوير بالرنين المغناطيسي (MRI): ضروري لتقييم الأنسجة الرخوة مثل الأقراص الفقرية، الأربطة، وبالأخص الحبل الشوكي. يكشف التصوير بالرنين المغناطيسي عن أي تورم، نزيف، أو إصابة في الحبل الشوكي نفسه، أو أي تمزق في الأربطة والأقراص التي قد تؤثر على استقرار العمود الفقري.
يقوم الأستاذ الدكتور محمد هطيف، بخبرته الطويلة، بتحليل هذه النتائج بدقة متناهية، مستخدماً أحدث التقنيات التشخيصية لضمان فهم شامل لحالة المريض قبل اتخاذ قرار بشأن خطة العلاج.
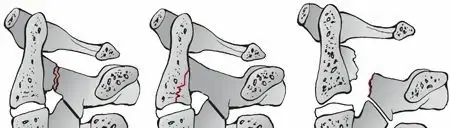
تصنيف كسر الفقرة العنقية الثانية (تبسيط للمريض):
لتبسيط الفهم، يمكن تقسيم كسور الفقرة العنقية الثانية إلى أنواع رئيسية بناءً على شدتها واستقرارها، وهي التي تحدد مسار العلاج:
-
النوع الأول (الأقل شدة - الكسر المستقر):
- غالباً ما يكون الكسر صغيراً جداً أو غير مزاح.
- لا يوجد انزلاق كبير بين الفقرات (أقل من 3 مم).
- القرص بين C2 و C3 سليم.
- العمود الفقري مستقر نسبياً، واحتمال إصابة الحبل الشوكي منخفض جداً.
- غالباً ما يُعالج هذا النوع بطرق غير جراحية.
-
النوع الثاني (المتوسط الشدة - الكسر غير المستقر):
- يوجد انزلاق ملحوظ بين الفقرات (أكثر من 3 مم) وقد يكون هناك انحناء واضح.
- القرص بين C2 و C3 يكون مصاباً أو ممزقاً.
- يُعد هذا النوع الأكثر شيوعاً وهو غير مستقر.
- يتطلب عادةً تثبيتاً دقيقاً، وقد يحتاج إلى الجراحة لاستعادة الثبات.
-
النوع الثالث (الأكثر شدة - الكسر غير المستقر جداً):
- هو النوع الأقل شيوعاً والأكثر خطورة.
- يحدث فيه انزلاق كبير وانحراف شديد للفقرات.
- غالباً ما يكون مصحوباً بخلع في مفاصل الفقرات بين C2 و C3.
- يرتبط هذا النوع باحتمالية عالية لإصابة الحبل الشوكي أو الأعصاب المحيطة.
- يتطلب تدخلاً جراحياً عاجلاً وفائق الدقة لاستعادة الاستقرار وتقليل الضغط على الحبل الشوكي.
فهم هذا التصنيف المبسط يساعد المرضى على إدراك سبب اختيار الدكتور هطيف لطريقة علاج معينة، ومدى خطورة حالتهم، وما يمكن توقعه خلال رحلة التعافي.
خيارات العلاج لكسر الفقرة العنقية الثانية: استعادة الثبات والأمل
يعتمد قرار العلاج لكسر الفقرة العنقية الثانية بشكل كبير على نوع الكسر، مدى استقراره، وجود إصابة في الحبل الشوكي أو الأعصاب، والحالة الصحية العامة للمريض. يقدم الأستاذ الدكتور محمد هطيف رعاية شاملة تبدأ من الخيارات غير الجراحية وصولاً إلى التدخلات الجراحية المعقدة، مع التركيز على السلامة والفعالية.
1. العلاج غير الجراحي (Non-Surgical Treatment):
يُفضل العلاج غير الجراحي للحالات الأقل شدة (عادةً كسور النوع الأول المستقرة) حيث لا يوجد انزلاق كبير للفقرات ولا يوجد دليل على إصابة الحبل الشوكي. الهدف الرئيسي هو تثبيت الرقبة للسماح للعظام بالشفاء بشكل طبيعي.
-
تثبيت الرقبة بالطوق الطبي (Cervical Collar):
- الوصف: يُعد الطوق الطبي الصلب (مثل طوق فيلادلفيا) الخيار الأول للحالات المستقرة. يحد من حركة الرقبة ويحافظ على محاذاتها الصحيحة.
- المدة: يُرتدى الطوق عادةً لمدة 6 إلى 12 أسبوعاً، أو حسب توجيهات الطبيب، حتى يظهر التصوير الطبي علامات الشفاء.
- الرعاية: يُقدم الدكتور هطيف إرشادات مفصلة حول كيفية ارتداء الطوق، العناية بالبشرة تحته، ومتى يمكن خلعه بشكل مؤقت للنظافة.
-
سترة الهالة (Halo Vest):
- الوصف: في بعض حالات الكسر الأكثر تعقيداً قليلاً التي لا تزال مستقرة ولكنها تتطلب تثبيتاً أكثر صرامة من الطوق، يمكن استخدام "سترة الهالة". تتكون من حلقة معدنية (الهالة) تثبت بمسامير صغيرة في الجمجمة، وتتصل بسترة يرتديها المريض حول الجذع. يوفر هذا تثبيتاً ممتازاً وثباتاً للرأس والرقبة.
- المدة: تُرتدى سترة الهالة عادةً لعدة أشهر.
- الرعاية: تتطلب عناية خاصة بمواقع المسامير لمنع العدوى، وإرشادات دقيقة حول الأنشطة المسموح بها والمحظورة.
-
العلاج الدوائي:
- مسكنات الألم: للتحكم في الألم الناتج عن الكسر.
- مرخيات العضلات: لتخفيف أي تشنجات عضلية قد تحدث.
- أدوية مضادة للالتهاب: لتقليل الالتهاب والتورم.
-
المراقبة الدورية:
- يتم إجراء فحوصات وتصوير طبي دوري لمتابعة عملية الشفاء والتأكد من عدم حدوث أي انزلاق أو مضاعفات.
2. العلاج الجراحي (Surgical Treatment):
يصبح التدخل الجراحي ضرورياً في الحالات الأكثر خطورة (النوع الثاني والثالث)، خاصةً عندما يكون الكسر غير مستقر، أو هناك انزلاق كبير للفقرات، أو يوجد ضغط على الحبل الشوكي أو الأعصاب، أو في حالة فشل العلاج غير الجراحي. الهدف من الجراحة هو استعادة ثبات العمود الفقري وتخفيف الضغط عن الحبل الشوكي إن وجد.
يقود الأستاذ الدكتور محمد هطيف فريقاً جراحياً متخصصاً، ويستخدم أحدث التقنيات لضمان أفضل النتائج للمرضى. تشمل الإجراءات الجراحية الشائعة:
-
الاندماج الفقري (Spinal Fusion):
- الوصف: هذا هو الإجراء الأكثر شيوعاً. يتم ربط الفقرة C2 (وأحياناً C1 أو C3) ببعضها البعض أو بالفقرات المجاورة باستخدام صفائح ومسامير معدنية. يتم أيضاً وضع طعم عظمي (يمكن أن يكون من جسم المريض أو طعماً صناعياً) بين الفقرات لتعزيز نمو العظام وتثبيت الفقرات معاً بشكل دائم لتشكيل كتلة عظمية واحدة صلبة مع مرور الوقت.
- الهدف: استعادة الثبات ومنع أي حركة يمكن أن تضر بالحبل الشوكي.
- النهج: يمكن إجراء الجراحة من الأمام (عبر مقدمة الرقبة) أو من الخلف (عبر مؤخرة الرقبة)، ويعتمد ذلك على موقع الكسر وخصائصه. يختار الدكتور هطيف النهج الأنسب لكل مريض.
-
تثبيت الكسر المباشر (Direct Fracture Fixation):
- الوصف: في بعض الحالات المختارة، يمكن إصلاح الكسر مباشرة باستخدام براغي صغيرة لتثبيت الأجزاء المكسورة من الفقرة C2. هذا الإجراء يحافظ على حركة الفقرات المجاورة ولا يتطلب اندماجاً، ولكنه ليس مناسباً لجميع أنواع كسور C2.
- الهدف: استعادة البنية الطبيعية للفقرة C2 والحفاظ على أكبر قدر ممكن من الحركة.
-
تخفيف الضغط (Decompression):
- الوصف: إذا كان هناك ضغط على الحبل الشوكي أو الأعصاب بسبب أجزاء عظمية مكسورة أو قرص متضرر، فقد تكون الجراحة ضرورية لإزالة هذه الأجزاء وتخفيف الضغط.
- الهدف: حماية الحبل الشوكي والأعصاب من المزيد من الضرر وتحسين الأعراض العصبية.
قرار العلاج: نهج شخصي
يعمل الدكتور هطيف مع كل مريض على حدة، ويشرح خيارات العلاج المتاحة، ويفصل المخاطر والفوائد المحتملة لكل منها. هدفه هو اختيار الخطة العلاجية الأكثر أماناً وفعالية، والتي تضمن أفضل فرصة للتعافي الكامل واستعادة جودة الحياة.
| معيار المقارنة | العلاج غير الجراحي | العلاج الجراحي |
|---|---|---|
| الأنواع المناسبة | كسر النوع الأول (مستقر، انزلاق أقل من 3 مم، قرص C2-C3 سليم) | كسر النوع الثاني والثالث (غير مستقر، انزلاق > 3 مم، تمزق قرص C2-C3، ضغط على الحبل الشوكي) |
| الهدف الأساسي | تثبيت الرقبة للسماح للكسر بالالتئام طبيعياً، تخفيف الألم | استعادة ثبات العمود الفقري، تخفيف الضغط عن الحبل الشوكي، تصحيح التشوهات |
| الطرق الشائعة | الطوق الطبي الصلب، سترة الهالة، الأدوية المسكنة | الاندماج الفقري (بالصفائح والمسامير)، تثبيت الكسر المباشر، تخفيف الضغط |
| مدة التعافي الأولية | أسابيع إلى بضعة أشهر (مع ارتداء الطوق/السترة) | أسابيع للمرحلة الحادة، وشهور للالتئام الكامل واندماج العظام |
| المخاطر المحتملة | تصلب الرقبة، عدم الالتئام (نادر)، تهيج الجلد من الطوق | العدوى، النزيف، تلف الأعصاب، عدم الاندماج، فشل الأجهزة المزروعة، قيود على الحركة (بعد الاندماج) |
| الآثار طويلة المدى | قد لا تعود الحركة كاملة، احتمالية ألم خفيف مستمر | استقرار دائم للعمود الفقري، فقدان طفيف للحركة في منطقة الاندماج، تحسن الأعراض العصبية |
التعافي وإعادة التأهيل بعد كسر الفقرة العنقية الثانية: طريقك نحو الشفاء الكامل
التعافي من كسر الفقرة العنقية الثانية رحلة تتطلب الصبر والالتزام والتعاون الوثيق مع فريق الرعاية الصحية. سواء كان العلاج جراحياً أو غير جراحي، فإن إعادة التأهيل تلعب دوراً حاسماً في استعادة القوة والمرونة والوظيفة. يضع الأستاذ الدكتور محمد هطيف خطة تعافٍ مخصصة لكل مريض، مصممة لتحقيق أفضل النتائج الممكنة.
1. المرحلة المبكرة بعد العلاج (أسابيع قليلة):
- تثبيت الرقبة: يستمر المريض في ارتداء الطوق الطبي أو سترة الهالة، أو يكون لديه قيود على الحركة بعد الجراحة مباشرة، لضمان استقرار المنطقة المكسورة والسماح للعظام والأنسجة بالالتئام.
- إدارة الألم: يتم التحكم في الألم باستخدام الأدوية الموصوفة.
- الراحة: الراحة ضرورية في هذه المرحلة. يجب تجنب أي أنشطة تسبب إجهاداً للرقبة.
- العناية بالجروح (بعد الجراحة): يتم تعليم المريض كيفية العناية بموقع الجراحة لمنع العدوى.
- التحركات الأولية: قد يُسمح ببعض الحركات البسيطة جداً وغير المؤلمة للأطراف الأخرى (الذراعين والساقين) للحفاظ على الدورة الدموية ومنع التيبس، تحت إشراف أخصائي العلاج الطبيعي.
2. مرحلة العلاج الطبيعي وإعادة التأهيل (عدة أسابيع إلى أشهر):
بمجرد أن يسمح الدكتور هطيف بذلك، تبدأ برامج العلاج الطبيعي وإعادة التأهيل الموجهة.
-
العلاج الطبيعي (Physical Therapy):
- تخفيف الألم والتورم: باستخدام تقنيات مثل العلاج بالحرارة أو البرودة أو الموجات فوق الصوتية.
- استعادة نطاق الحركة: تبدأ بتمارين لطيفة جداً لتحسين مرونة الرقبة والكتفين، مع زيادة تدريجية في الصعوبة.
- تقوية العضلات: تمارين لتقوية عضلات الرقبة، الكتفين، والجذع، لدعم العمود الفقري وتحسين الوضعية.
- تحسين التوازن والتنسيق: خاصة إذا تأثرت الأعصاب أو الحبل الشوكي.
- **العلاج الوظيفي (Occup
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك