التهاب المفاصل التنكسي: دليل شامل للعلاج والوقاية مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
التهاب المفاصل التنكسي هو تآكل الغضاريف الواقية بالمفاصل، مسببًا ألمًا وتيبسًا وتورمًا. يبدأ العلاج بتخفيف الألم والعلاج الطبيعي، وقد يتطلب جراحة استبدال المفصل لاستعادة الوظيفة وتحسين جودة الحياة.
الخلاصة الطبية: التهاب المفاصل التنكسي هو تآكل الغضاريف الواقية بالمفاصل، مسببًا ألمًا وتيبسًا وتورمًا. يبدأ العلاج بتخفيف الألم والعلاج الطبيعي، وقد يتطلب جراحة استبدال المفصل لاستعادة الوظيفة وتحسين جودة الحياة.
1. مقدمة شاملة حول التهاب المفاصل التنكسي
يُعد التهاب المفاصل التنكسي، المعروف طبيًا باسم الفصال العظمي (Osteoarthritis)، أحد أكثر الأمراض المزمنة شيوعًا التي تصيب المفاصل، وهو السبب الرئيسي للإعاقة والألم المزمن لدى ملايين الأشخاص حول العالم، وخاصة مع التقدم في العمر. هذا المرض لا يقتصر على كبار السن فحسب، بل يمكن أن يصيب الشباب أيضًا نتيجة لإصابات سابقة أو عوامل وراثية أو أنماط حياة معينة. في جوهره، يتميز التهاب المفاصل التنكسي بتآكل تدريجي للغضاريف الواقية التي تغطي نهايات العظام في المفصل، مما يؤدي إلى احتكاك العظام ببعضها البعض، مسببًا ألمًا شديدًا، وتيبسًا، وتورمًا، وفقدانًا لوظيفة المفصل. الغضروف هو نسيج أملس ومرن يسمح بحركة المفاصل بسلاسة ودون احتكاك، ويعمل كوسادة لامتصاص الصدمات. عندما يتضرر هذا الغضروف أو يتآكل، تفقد المفاصل قدرتها على الحركة بسلاسة، وتصبح الأنشطة اليومية البسيطة مثل المشي أو صعود الدرج أو حتى الإمساك بالأشياء مؤلمة وصعبة للغاية.
تتطور أعراض التهاب المفاصل التنكسي عادةً ببطء وتزداد سوءًا مع مرور الوقت، مما يؤثر بشكل كبير على جودة حياة المريض واستقلاليته. يمكن أن يصيب هذا المرض أي مفصل في الجسم، ولكنه أكثر شيوعًا في المفاصل التي تحمل وزن الجسم مثل الركبتين والوركين والعمود الفقري، وكذلك مفاصل اليدين والقدمين. إن فهم طبيعة هذا المرض وأسبابه وطرق علاجه أمر بالغ الأهمية ليس فقط لتخفيف الألم، بل للحفاظ على القدرة الوظيفية للمفصل ومنع تفاقم الحالة. التشخيص المبكر والتدخل العلاجي المناسب يمكن أن يحدث فرقًا كبيرًا في مسار المرض، ويساعد المرضى على إدارة أعراضهم بفعالية، وتحسين نوعية حياتهم بشكل ملحوظ. في هذا السياق، يبرز دور الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والمفاصل في صنعاء، كمرجع طبي رائد في تشخيص وعلاج حالات التهاب المفاصل التنكسي، حيث يقدم خبرته الواسعة ورؤيته المتقدمة لتقديم أفضل رعاية ممكنة للمرضى في اليمن. إن الوعي بهذا المرض وأهمية طلب المشورة الطبية المتخصصة في مراحله الأولى هو المفتاح للحفاظ على صحة المفاصل والتمتع بحياة نشطة ومريحة.
2. التشريح المبسط لفهم المشكلة
لفهم التهاب المفاصل التنكسي، من الضروري أن نلقي نظرة مبسطة على تشريح المفصل البشري وكيف يعمل. المفصل هو نقطة التقاء عظمتين أو أكثر، وهو مصمم للسماح بالحركة وتوفير المرونة للجسم. تخيل المفصل كآلة معقدة تتكون من عدة أجزاء تعمل بتناغم. الأجزاء الرئيسية للمفصل التي تتأثر بالتهاب المفاصل التنكسي هي:
- الغضروف المفصلي (Articular Cartilage): هذا هو النسيج الأكثر أهمية في سياق التهاب المفاصل التنكسي. يغطي الغضروف المفصلي نهايات العظام داخل المفصل، وهو نسيج أملس، أبيض، ومرن يشبه المطاط. وظيفته الأساسية هي تقليل الاحتكاك بين العظام أثناء الحركة، وتوفير سطح انزلاقي سلس، وامتصاص الصدمات الناتجة عن الأنشطة اليومية مثل المشي والجري. في حالة التهاب المفاصل التنكسي، يبدأ هذا الغضروف بالتآكل والترقق تدريجيًا، مما يجعله أقل قدرة على أداء وظائفه الحيوية.
- العظام تحت الغضروف (Subchondral Bone): تقع هذه العظام مباشرة تحت الغضروف المفصلي. عندما يتآكل الغضروف، تتعرض هذه العظام لضغط مباشر واحتكاك، مما يؤدي إلى تغيرات فيها مثل تكوين نتوءات عظمية صغيرة تسمى "النتوءات العظمية" أو "المناقير العظمية" (Osteophytes)، وتصلب العظم تحت الغضروف. هذه التغيرات تساهم بشكل كبير في الألم وتيبس المفصل.
- الغشاء الزليلي (Synovial Membrane): هو بطانة رقيقة تبطن الجزء الداخلي من كبسولة المفصل (باستثناء الغضروف). يفرز هذا الغشاء سائلًا لزجًا يسمى "السائل الزليلي" (Synovial Fluid).
- السائل الزليلي (Synovial Fluid): يعمل هذا السائل كمزلق طبيعي للمفصل، مما يقلل الاحتكاك ويغذي الغضروف. كما يعمل كوسادة لامتصاص الصدمات. في التهاب المفاصل التنكسي، قد تتغير كمية أو جودة هذا السائل، مما يزيد من تدهور المفصل.
- الكبسولة المفصلية (Joint Capsule): هي غلاف ليفي قوي يحيط بالمفصل ويحتوي على جميع مكوناته الداخلية، مما يوفر الاستقرار للمفصل.
- الأربطة (Ligaments): هي أشرطة قوية من الأنسجة الضامة تربط العظام ببعضها البعض داخل المفصل وخارجه، وتوفر الاستقرار وتحد من نطاق الحركة المفرط.
- الأوتار (Tendons): تربط العضلات بالعظام، وتسمح بنقل القوة من العضلات لتحريك المفصل.
عندما يصاب المفصل بالتهاب المفاصل التنكسي، تبدأ عملية تدهور معقدة. يبدأ الغضروف في التلين، ثم يتشقق، ويتقشر، وفي النهاية يتآكل تمامًا في بعض المناطق. هذا يكشف العظم تحت الغضروف، الذي يصبح سميكًا ومتصلبًا، وتتكون عليه نتوءات عظمية. هذه التغيرات الهيكلية تؤدي إلى التهاب في الغشاء الزليلي، مما يسبب الألم والتورم. يصبح المفصل أقل قدرة على تحمل الوزن والصدمات، وتتأثر حركته بشكل كبير، مما يؤدي إلى التيبس وصعوبة أداء المهام اليومية. فهم هذه المكونات وكيفية تأثرها يساعد المرضى على استيعاب طبيعة مرضهم وأهمية العلاج للحفاظ على وظيفة المفصل.
3. الأسباب وعوامل الخطر
التهاب المفاصل التنكسي هو مرض متعدد العوامل، مما يعني أنه لا يوجد سبب واحد ومباشر له، بل هو نتيجة لتفاعل معقد بين عدة عوامل وراثية وبيئية ونمط حياة. فهم هذه الأسباب وعوامل الخطر أمر بالغ الأهمية للوقاية من المرض أو إدارته بفعالية. يمكن تقسيم هذه العوامل إلى فئات رئيسية:
- العمر: يُعد التقدم في العمر هو عامل الخطر الأقوى والأكثر شيوعًا لالتهاب المفاصل التنكسي. مع مرور السنوات، تتعرض المفاصل للتآكل الطبيعي، وتفقد الغضاريف مرونتها وقدرتها على التجديد، مما يجعلها أكثر عرضة للتلف. غالبًا ما تبدأ الأعراض بالظهور بعد سن الأربعين وتزداد حدة مع كل عقد من العمر.
- السمنة وزيادة الوزن: الوزن الزائد يضع ضغطًا هائلاً ومستمرًا على المفاصل التي تحمل وزن الجسم، مثل الركبتين والوركين والعمود الفقري. كل كيلوغرام إضافي من وزن الجسم يزيد الضغط على الركبتين بمقدار 3-4 كيلوغرامات، مما يسرع من تآكل الغضاريف ويزيد من خطر الإصابة بالتهاب المفاصل التنكسي وتفاقمه.
- الإصابات المفصلية السابقة: أي إصابة سابقة في المفصل، مثل كسور العظام القريبة من المفصل، أو تمزق الأربطة (مثل الرباط الصليبي الأمامي في الركبة)، أو إصابات الغضروف الهلالي، يمكن أن تزيد بشكل كبير من خطر الإصابة بالتهاب المفاصل التنكسي في ذلك المفصل لاحقًا في الحياة. حتى الإصابات التي تبدو بسيطة يمكن أن تؤدي إلى تغيرات في ميكانيكا المفصل وتسرع من تآكل الغضروف.
- الوراثة: تلعب العوامل الوراثية دورًا مهمًا في قابلية الشخص للإصابة بالتهاب المفاصل التنكسي. إذا كان أحد الوالدين أو الأشقاء مصابًا بالمرض، فقد يكون لديك استعداد وراثي أكبر للإصابة به. يمكن أن تؤثر الجينات على جودة الغضروف أو على شكل المفصل.
- الاستخدام المفرط للمفاصل والمهن التي تتطلب جهدًا بدنيًا: الأشخاص الذين يمارسون مهنًا تتطلب حركات متكررة أو حمل أوزان ثقيلة أو وضعيات غير طبيعية للمفاصل (مثل عمال البناء، الرياضيين المحترفين، أو عمال المصانع) يكونون أكثر عرضة للإصابة بالتهاب المفاصل التنكسي بسبب الضغط المتكرر على المفاصل.
- التشوهات الخلقية أو المكتسبة في المفاصل: بعض الأشخاص يولدون بتشوهات في شكل المفاصل، مثل خلل التنسج الوركي (Hip Dysplasia)، أو لديهم محاذاة غير طبيعية للعظام (مثل تقوس الساقين للداخل أو الخارج)، مما يؤدي إلى توزيع غير متساوٍ للضغط على الغضروف ويزيد من تآكله.
- الأمراض الأيضية والالتهابية الأخرى: بعض الأمراض مثل داء السكري، النقرس، والتهاب المفاصل الروماتويدي يمكن أن تزيد من خطر الإصابة بالتهاب المفاصل التنكسي أو تفاقمه، إما بشكل مباشر من خلال التأثير على الغضروف أو بشكل غير مباشر من خلال التسبب في التهاب مزمن.
- ضعف العضلات المحيطة بالمفصل: العضلات القوية توفر الدعم والاستقرار للمفصل. ضعف العضلات المحيطة بالمفصل يمكن أن يزيد من الضغط على الغضروف ويساهم في تآكله.
إن فهم هذه العوامل يساعد الأستاذ الدكتور محمد هطيف وفريقه في صنعاء على تقييم المخاطر الفردية لكل مريض ووضع خطة علاجية ووقائية مخصصة تهدف إلى إبطاء تقدم المرض وتحسين جودة الحياة.
| عوامل الخطر القابلة للتعديل | عوامل الخطر غير القابلة للتعديل |
|---|---|
| السمنة وزيادة الوزن | العمر |
| الإصابات المفصلية السابقة (يمكن تقليل خطرها بالوقاية والعلاج المناسب) | الوراثة والاستعداد الجيني |
| الاستخدام المفرط للمفاصل والمهن التي تتطلب جهدًا بدنيًا (يمكن تعديل نمط العمل أو استخدام وسائل حماية) | التشوهات الخلقية في المفاصل |
| ضعف العضلات المحيطة بالمفصل (يمكن تقويتها بالتمارين) | الجنس (النساء أكثر عرضة للإصابة بعد سن اليأس) |
| بعض الأمراض الأيضية (مثل السكري، يمكن التحكم بها) | العرق (بعض المجموعات العرقية أكثر عرضة) |
4. الأعراض والعلامات التحذيرية
تتطور أعراض التهاب المفاصل التنكسي عادةً ببطء وتزداد سوءًا مع مرور الوقت، وقد تختلف شدتها وموقعها اعتمادًا على المفصل المصاب ومدى تدهور الغضروف. من المهم جدًا الانتباه إلى هذه العلامات التحذيرية وطلب المشورة الطبية من متخصص مثل الأستاذ الدكتور محمد هطيف في صنعاء عند ظهورها، حيث أن التشخيص المبكر يتيح فرصًا أفضل للعلاج والتحكم في المرض. إليك أبرز الأعراض والعلامات التحذيرية التي يجب الانتباه إليها:
- الألم المفصلي (Joint Pain): هذا هو العرض الأكثر شيوعًا والأكثر إزعاجًا. في البداية، قد يكون الألم خفيفًا ويظهر فقط بعد النشاط البدني أو عند استخدام المفصل المصاب لفترة طويلة. مع تقدم المرض، يصبح الألم أكثر شدة وتكرارًا، وقد يظهر حتى أثناء الراحة أو أثناء النوم. يصف المرضى الألم غالبًا بأنه ألم عميق، مؤلم، أو حارق. على سبيل المثال، قد يشعر المريض بألم في الركبة عند صعود الدرج أو النزول منه، أو ألم في الورك عند المشي لمسافات طويلة، أو ألم في مفاصل اليد عند الإمساك بالأشياء.
- التيبس المفصلي (Joint Stiffness): يشعر المريض بتيبس في المفصل المصاب، خاصة بعد فترات من عدم النشاط، مثل الاستيقاظ من النوم في الصباح أو بعد الجلوس لفترة طويلة. عادةً ما يتحسن هذا التيبس بعد بضع دقائق من الحركة الخفيفة، ولكن في الحالات المتقدمة قد يستمر لفترة أطول. هذا التيبس يمكن أن يجعل الأنشطة اليومية مثل النهوض من السرير أو الخروج من السيارة صعبة ومؤلمة.
- فقدان المرونة أو نطاق الحركة (Loss of Flexibility/Range of Motion): مع تدهور الغضروف وتكون النتوءات العظمية، يصبح من الصعب تحريك المفصل المصاب بكامل نطاق حركته الطبيعي. قد يجد المريض صعوبة في فرد الركبة بالكامل، أو رفع الذراع فوق الرأس، أو تدوير الرقبة. هذا يحد من القدرة على أداء المهام اليومية ويؤثر على الاستقلالية.
- صوت طقطقة أو احتكاك (Crepitus): قد يسمع المريض أو يشعر بصوت طقطقة، فرقعة، أو احتكاك عند تحريك المفصل المصاب. هذا الصوت ينتج عن احتكاك العظام ببعضها البعض أو تحرك الغضروف المتضرر داخل المفصل.
- التورم (Swelling): قد يحدث تورم حول المفصل المصاب، والذي قد يكون ناتجًا عن تراكم السوائل داخل المفصل (انصباب المفصل) أو التهاب الأنسجة المحيطة. قد يكون التورم مصحوبًا بحرارة خفيفة في المنطقة.
- الحساسية عند اللمس (Tenderness): قد يكون المفصل المصاب مؤلمًا عند لمسه أو الضغط عليه.
- ضعف العضلات المحيطة بالمفصل (Muscle Weakness): بسبب الألم وقلة الاستخدام، قد تضعف العضلات المحيطة بالمفصل المصاب، مما يزيد من عدم استقرار المفصل ويجعل الحركة أكثر صعوبة.
- تشوه المفصل (Joint Deformity): في المراحل المتقدمة من التهاب المفاصل التنكسي، قد يتغير شكل المفصل بشكل واضح، مثل تقوس الساقين في حالة التهاب مفصل الركبة الشديد، أو تضخم مفاصل الأصابع.
- عدم الاستقرار المفصلي (Joint Instability): قد يشعر المريض بأن المفصل "يختل" أو "ينخلع" أو لا يستطيع تحمل وزنه، مما يزيد من خطر السقوط.
من المهم ملاحظة أن هذه الأعراض قد تتشابه مع أعراض أمراض أخرى، لذا فإن التشخيص الدقيق من قبل أخصائي مثل الأستاذ الدكتور محمد هطيف أمر حيوي لتحديد السبب الحقيقي ووضع خطة علاجية فعالة. لا تتردد في طلب المساعدة الطبية إذا كنت تعاني من أي من هذه الأعراض بشكل مستمر.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لالتهاب المفاصل التنكسي على مزيج من التقييم السريري الشامل والفحوصات التصويرية، وأحيانًا بعض الفحوصات المخبرية لاستبعاد حالات أخرى. يتبع الأستاذ الدكتور محمد هطيف في صنعاء نهجًا منهجيًا لضمان تشخيص دقيق ووضع خطة علاجية مخصصة لكل مريض.
-
التاريخ المرضي والفحص السريري (Medical History and Physical Examination):
- التاريخ المرضي: يبدأ الأستاذ الدكتور محمد هطيف بسؤال المريض عن الأعراض التي يعاني منها، متى بدأت، ما الذي يجعلها أسوأ أو أفضل، تاريخ الإصابات السابقة، الأمراض المزمنة الأخرى، الأدوية التي يتناولها، والتاريخ العائلي للمرض. هذه المعلومات حيوية لتكوين صورة أولية عن الحالة.
-
الفحص السريري:
يقوم الدكتور هطيف بفحص المفصل المصاب بدقة. يتضمن ذلك:
- المعاينة (Inspection): للبحث عن أي تورم، احمرار، تشوه، أو ضمور عضلي.
- الجس (Palpation): للمس المفصل وتحديد مناطق الألم أو الحساسية، والشعور بأي نتوءات عظمية أو حرارة زائدة.
- تقييم نطاق الحركة (Range of Motion Assessment): لقياس مدى قدرة المريض على تحريك المفصل في جميع الاتجاهات، وملاحظة أي قيود أو ألم أثناء الحركة.
- اختبارات القوة والاستقرار (Strength and Stability Tests): لتقييم قوة العضلات المحيطة بالمفصل واستقرار المفصل نفسه.
- تقييم المشي (Gait Analysis): في حالة إصابة مفاصل الأطراف السفلية، يلاحظ الدكتور هطيف نمط مشي المريض للبحث عن أي عرج أو تغييرات في الميكانيكا الحيوية.
-
الفحوصات التصويرية (Imaging Tests):
-
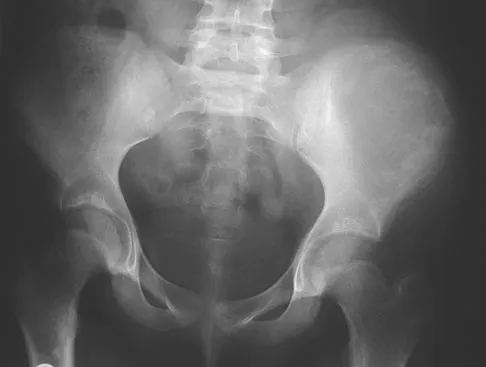
الأشعة السينية (X-rays):
تُعد الأشعة السينية هي الفحص التصويري الأول والأكثر شيوعًا لتشخيص التهاب المفاصل التنكسي. على الرغم من أنها لا تظهر الغضروف مباشرة، إلا أنها تكشف عن العلامات المميزة لتآكل الغضروف بشكل غير مباشر، مثل:
- تضيق المسافة المفصلية (Joint Space Narrowing): يشير إلى فقدان الغضروف.
- تكون النتوءات العظمية (Osteophytes): وهي نتوءات عظمية صغيرة تتشكل على حواف العظام.
- تصلب العظم تحت الغضروف (Subchondral Sclerosis): زيادة كثافة العظم تحت الغضروف.
- تكيسات تحت الغضروف (Subchondral Cysts): جيوب صغيرة مملوءة بالسوائل تتشكل في العظم.
- التصوير بالرنين المغناطيسي (MRI): يُستخدم التصوير بالرنين المغناطيسي في حالات معينة، خاصة عندما تكون الأشعة السينية غير كافية أو عندما يشتبه الدكتور هطيف في وجود إصابات أخرى في الأنسجة الرخوة مثل الأربطة، الأوتار، أو الغضاريف الهلالية. يوفر الرنين المغناطيسي صورًا مفصلة للغضاريف والأنسجة الرخوة والعظام، مما يساعد على تقييم مدى تضرر الغضروف بشكل مباشر وتحديد أي مشاكل مصاحبة.
- الموجات فوق الصوتية (Ultrasound): يمكن استخدامها لتقييم السوائل داخل المفصل، والتهاب الأنسجة الرخوة، وتحديد النتوءات العظمية في بعض المفاصل السطحية.
-
الأشعة السينية (X-rays):
تُعد الأشعة السينية هي الفحص التصويري الأول والأكثر شيوعًا لتشخيص التهاب المفاصل التنكسي. على الرغم من أنها لا تظهر الغضروف مباشرة، إلا أنها تكشف عن العلامات المميزة لتآكل الغضروف بشكل غير مباشر، مثل:
-
الفحوصات المخبرية (Laboratory Tests):
- لا توجد فحوصات دم محددة لتشخيص التهاب المفاصل التنكسي. ومع ذلك، قد يطلب الأستاذ الدكتور محمد هطيف بعض تحاليل الدم (مثل سرعة الترسيب ESR، والبروتين التفاعلي C-reactive protein CRP، وعامل الروماتويد Rheumatoid Factor) لاستبعاد أنواع أخرى من التهاب المفاصل، مثل التهاب المفاصل الروماتويدي أو النقرس، والتي تتطلب علاجات مختلفة.
من خلال هذا التقييم الشامل، يتمكن الأستاذ الدكتور محمد هطيف من تأكيد تشخيص التهاب المفاصل التنكسي، وتحديد شدته، وتحديد أفضل مسار علاجي لكل مريض في صنعاء، مع الأخذ في الاعتبار العوامل الفردية لكل حالة.
6. خيارات العلاج الشاملة
يهدف علاج التهاب المفاصل التنكسي إلى تخفيف الألم، تحسين وظيفة المفصل، إبطاء تقدم المرض، وتحسين جودة حياة المريض. يعتمد اختيار العلاج على شدة الأعراض، المفصل المصاب، العمر، والحالة الصحية العامة للمريض. يقدم الأستاذ الدكتور محمد هطيف في صنعاء مجموعة واسعة من الخيارات العلاجية، بدءًا من العلاجات التحفظية وصولاً إلى التدخلات الجراحية المتقدمة، مع التركيز على النهج الشامل والمخصص.
أ. العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي هو الخط الأول لمعظم حالات التهاب المفاصل التنكسي، خاصة في المراحل المبكرة والمتوسطة. يركز هذا النهج على إدارة الأعراض وتحسين وظيفة المفصل دون الحاجة إلى الجراحة.
-
تعديل نمط الحياة (Lifestyle Modifications):
- فقدان الوزن: يُعد فقدان الوزن الزائد أحد أهم التدخلات، خاصة لمفاصل الركبة والورك. حتى فقدان كمية صغيرة من الوزن يمكن أن يقلل بشكل كبير من الضغط على المفاصل ويخفف الألم.
- التمارين الرياضية المنتظمة: ممارسة التمارين منخفضة التأثير مثل المشي، السباحة، ركوب الدراجات، واليوجا، تساعد على تقوية العضلات المحيطة بالمفصل، تحسين المرونة، وتقليل الألم. يجب أن تتم التمارين تحت إشراف أخصائي علاج طبيعي لتجنب تفاقم الحالة.
- تجنب الأنشطة المجهدة: تقليل الأنشطة التي تزيد الضغط على المفصل المصاب، مثل الجري لمسافات طويلة أو رفع الأوزان الثقيلة.
-
العلاج الطبيعي والعلاج الوظيفي (Physical and Occupational Therapy):
- العلاج الطبيعي: يركز على تمارين تقوية العضلات، تحسين نطاق الحركة، وتخفيف الألم من خلال تقنيات مثل العلاج بالحرارة أو البرودة، والتدليك، والتحفيز الكهربائي.
- العلاج الوظيفي: يساعد المرضى على تعلم طرق جديدة لأداء الأنشطة اليومية بطريقة تحمي المفاصل وتقلل الألم، وقد يشمل استخدام أجهزة مساعدة مثل العكازات أو المشايات.
-
الأدوية (Medications):
- مسكنات الألم الموضعية: كريمات أو جل تحتوي على مسكنات للألم أو مضادات التهاب يمكن تطبيقها مباشرة على المفصل لتخفيف الألم.
- مسكنات الألم الفموية: مثل الباراسيتامول (Paracetamol) لتخفيف الألم الخفيف إلى المتوسط.
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين (Ibuprofen) أو النابروكسين (Naproxen)، والتي تقلل الألم والالتهاب. يجب استخدامها بحذر بسبب آثارها الجانبية المحتملة على الجهاز الهضمي والكلى.
- مكملات غذائية: مثل الجلوكوزامين والكوندرويتين (Glucosamine and Chondroitin)، والتي قد تساعد بعض المرضى في تخفيف الألم، على الرغم من أن فعاليتها لا تزال محل نقاش علمي.
-
الحقن داخل المفصل (Intra-articular Injections):
- حقن الكورتيكوستيرويدات (Corticosteroids): تُحقن مباشرة في المفصل لتخفيف الالتهاب والألم بسرعة، ولكن تأثيرها مؤقت ولا ينصح بتكرارها كثيرًا بسبب الآثار الجانبية المحتملة على الغضروف.
- حقن حمض الهيالورونيك (Hyaluronic Acid): يُعرف أيضًا باسم "تزييت المفصل"، حيث يعمل على تحسين لزوجة السائل الزليلي وتوفير بعض التليين للمفصل. قد يوفر راحة لبعض المرضى.
- حقن البلازما الغنية بالصفائح الدموية (PRP - Platelet-Rich Plasma): يتم سحب دم المريض، معالجته لتركيز الصفائح الدموية، ثم حقنه في المفصل. يُعتقد أن عوامل النمو الموجودة في الصفائح الدموية تساعد في إصلاح الأنسجة وتقليل الالتهاب، ويُعد الأستاذ الدكتور محمد هطيف من الرواد في استخدام هذه التقنيات المتقدمة في صنعاء.
ب. التدخل الجراحي (Surgical Intervention)
يُعتبر التدخل الجراحي الخيار الأخير عندما تفشل العلاجات التحفظية في تخفيف الألم وتحسين وظيفة المفصل، وعندما يؤثر المرض بشكل كبير على جودة حياة المريض. يقدم الأستاذ الدكتور محمد هطيف، بصفته استشاري جراحة العظام والمفاصل الأول في صنعاء، مجموعة من الخيارات الجراحية المتقدمة:
-
تنظير المفصل (Arthroscopy):
- إجراء جراحي طفيف التوغل يتم فيه إدخال كاميرا صغيرة وأدوات جراحية دقيقة عبر شقوق صغيرة في الجلد. يمكن استخدامه لإزالة شظايا الغضروف
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك
