كسر الفخذ: كيف تقيّم الدوران بدقة عبر شكل المدور الصغير؟
الخلاصة الطبية
إليك أهم المعلومات الطبية التي يجب أن تعرفها حول كسر الفخذ: كيف تقيّم الدوران بدقة عبر شكل المدور الصغير؟، تقييم الاستدارة الصحيحة لعظم الفخذ بعد التثبيت النخاعي ضروري لتجنب سوء الاستدارة، الذي قد يصل إلى 30%. تعتمد الطرق على مقارنة سمك القشرة أو شكل المدور الصغير، لكن الاختلافات التشريحية الطبيعية بين الطرفين تقلل موثوقيتها وتتطلب فهمًا دقيقًا لضمان شفاء مثالي ومنع المضاعفات.
كسر الفخذ: فن تقييم الاستدارة بدقة لتجنب المضاعفات عبر شكل المدور الصغير وغيرها من التقنيات المتقدمة
مقدمة شاملة حول كسور عظم الفخذ وأهمية الاستدارة الدقيقة
تُعد كسور عظم الفخذ من الإصابات الشديدة التي تتطلب تدخلاً طبيًا عاجلاً ودقيقًا لضمان أفضل النتائج للمرضى. عظم الفخذ هو أطول وأقوى عظم في جسم الإنسان، ويتحمل قدرًا هائلاً من الضغط، وبالتالي فإن كسره غالبًا ما ينتج عن صدمات قوية، مثل حوادث السيارات أو السقوط من ارتفاع. التحدي الأكبر في علاج هذه الكسور ليس فقط تثبيت العظم المكسور، بل ضمان عودته إلى وضعه التشريحي الصحيح، خاصة فيما يتعلق بالاستدارة (الالتفاف المحوري). أي خطأ في هذه الاستدارة قد يؤدي إلى مضاعفات خطيرة ومشاكل وظيفية طويلة الأمد.
يعتبر التثبيت باستخدام مسمار نخاعي (Intramedullary Nail - IM) هو المعيار الذهبي في علاج غالبية كسور عظم الفخذ نظرًا لمزاياه المتعددة، بما في ذلك توفير تثبيت قوي، الحفاظ على التروية الدموية للعظم، وتمكين الشفاء السريع. ومع ذلك، يظل خطر سوء الاستدارة (Malrotation)، أي عدم استقامة العظم بشكل صحيح أثناء التئامه، تحديًا كبيرًا يواجهه الجراحون. تتراوح نسبة فشل التثبيت بسبب سوء الاستدارة ما بين 2.5% إلى 30% في بعض الدراسات، وهي نسبة تستدعي إيجاد طرق دقيقة وموثوقة لتقييم وتصحيح هذه المشكلة بشكل استباقي وخلال الجراحة.
تخيل أنك تقوم ببناء منزل، فإذا كانت الأساسات غير مستقيمة أو الأعمدة ملتوية، سينهار البناء عاجلاً أم آجلاً أو سيصبح غير صالح للسكن. نفس المبدأ ينطبق على كسور العظام، فإذا لم يتم تثبيت العظم في وضعه الصحيح وبدرجة استدارة طبيعية، فقد يؤدي ذلك إلى مشاكل طويلة الأمد تتراوح بين الألم المزمن، صعوبة الحركة، المشي بطريقة غير طبيعية (مشية غير متوازنة)، وحتى الحاجة إلى جراحة تصحيحية معقدة ومكلفة في المستقبل. هذا هو ما يسعى الأستاذ الدكتور محمد هطيف ، الأستاذ بجامعة صنعاء وخبير جراحة العظام والعمود الفقري والمفاصل الصناعية الأول في اليمن بخبرة تتجاوز العشرين عامًا، إلى تجنبه بكل دقة وعناية، مستخدمًا أحدث التقنيات وأكثرها تطوراً.
تشريح عظم الفخذ: أساس فهم الاستدارة
لفهم أهمية تقييم الاستدارة، يجب أولاً استعراض التشريح الأساسي لعظم الفخذ وأجزائه الرئيسية:
- رأس الفخذ (Femoral Head): الجزء الكروي الذي يتمفصل مع التجويف الحقي في عظم الورك لتشكيل مفصل الورك.
- عنق الفخذ (Femoral Neck): المنطقة الضيقة التي تربط الرأس بالجسم الرئيسي للعظم.
- المدور الكبير (Greater Trochanter): نتوء عظمي كبير يقع في الجزء العلوي الخارجي من عظم الفخذ، وهو موقع اتصال للعديد من عضلات الورك.
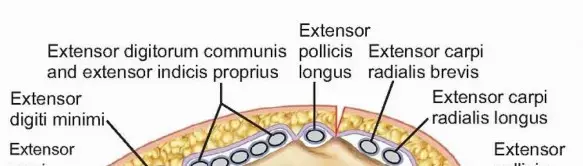
- المدور الصغير (Lesser Trochanter): نتوء عظمي أصغر يقع في الجزء العلوي الداخلي من عظم الفخذ، ويُعد موقع اتصال رئيسي لعضلة البسواس الحرقفية (Iliopsoas muscle)، وهي عضلة قوية مسؤولة عن ثني الورك. شكله وحجمه يتأثران بشكل مباشر باستدارة عظم الفخذ.
- جسم الفخذ (Femoral Shaft): الجزء الأسطواني الطويل من العظم، وهو الأكثر عرضة للكسور نتيجة للصدمات المباشرة.
- اللُقمتان الفخذيتان (Femoral Condyles): الطرفان السفليان لعظم الفخذ اللذان يتمفصلان مع عظم الساق (الظنبوب) لتشكيل مفصل الركبة.
توزيع العضلات والأربطة حول عظم الفخذ يلعب دورًا حاسمًا في الحفاظ على استدارته الطبيعية. عند حدوث كسر في جسم الفخذ، غالبًا ما تتسبب هذه العضلات في سحب القطع المكسورة في اتجاهات مختلفة، مما يؤدي إلى تقصير وتدوير غير طبيعي إذا لم يتم تصحيحها بشكل مناسب أثناء الجراحة.
أنواع كسور عظم الفخذ وأسبابها
تُصنف كسور عظم الفخذ بناءً على موقعها وشكل الكسر، وتختلف أسبابها:
- كسور عنق الفخذ: غالبًا ما تحدث لدى كبار السن نتيجة للسقوط الخفيف بسبب هشاشة العظام.
- كسور بين المدورين: تحدث في المنطقة بين المدور الكبير والصغير، وتكثر أيضًا لدى كبار السن.
- كسور تحت المدورين: تحدث أسفل المدورين، وتعد من الكسور المعقدة.
- كسور جسم الفخذ (Shaft Fractures): هي محور اهتمامنا في هذا المقال. غالبًا ما تحدث نتيجة لصدمات عالية الطاقة مثل حوادث السيارات، السقوط من ارتفاع، أو الإصابات الرياضية القوية. يمكن أن تكون هذه الكسور بسيطة (حلزونية أو مائلة) أو معقدة (مفتتة).
أسباب كسور جسم الفخذ:
- الصدمات عالية الطاقة: السبب الأكثر شيوعًا، مثل حوادث السيارات والدراجات النارية.
- السقوط من ارتفاع: خاصة في بيئات العمل أو الرياضات الخطرة.
- الإصابات المباشرة: مثل الضربات القوية على الفخذ.
- هشاشة العظام: تجعل العظام أكثر عرضة للكسر حتى مع صدمات خفيفة، خاصة في كبار السن.
- أورام العظام (كسور مرضية): قد تضعف العظم وتجعله ينكسر بسهولة.
أعراض كسور عظم الفخذ وتشخيصها
تتميز كسور عظم الفخذ بأعراض واضحة ومؤلمة:
- ألم شديد ومفاجئ: يزداد مع أي محاولة لتحريك الساق.
- تورم وكدمات: في منطقة الفخذ بسبب النزيف الداخلي.
- تشوه واضح في الفخذ: قد تظهر الساق أقصر أو ملتوية بشكل غير طبيعي.
- عدم القدرة على تحمل الوزن: أو تحريك الساق المصابة.
- صوت فرقعة: قد يسمع وقت الإصابة.
التشخيص:
يبدأ التشخيص بفحص سريري شامل يجريه الطبيب، يليه التصوير بالأشعة السينية (X-ray) التي تظهر موقع ونوع الكسر. في بعض الحالات، قد تكون هناك حاجة إلى التصوير المقطعي المحوسب (CT scan) لتقييم الكسر بشكل أكثر تفصيلاً، خاصة في حالات الكسور المعقدة أو للتخطيط الجراحي الدقيق. يُعد التقييم الدقيق للصورة الشعاعية قبل الجراحة خطوة حاسمة لتحديد خطة العلاج المثلى.
التحدي الحاسم: تقييم استدارة عظم الفخذ وتجنب سوء الاستدارة
تُعد الاستدارة السليمة لعظم الفخذ ضرورية للغاية للحفاظ على وظيفة مفصل الركبة والورك الطبيعية، ولضمان مشية متوازنة وتوزيع صحيح للأحمال على الأطراف السفلية. سوء الاستدارة، حتى بدرجات بسيطة، يمكن أن يؤدي إلى:
- مشية غير طبيعية (Gait Abnormality): قد يلاحظ المريض أن إحدى قدميه تشير إلى الداخل أو الخارج أكثر من الأخرى، مما يؤثر على طريقة المشي.
- آلام مزمنة: في الركبة، الورك، أو الظهر بسبب التوزيع غير المتوازن للأحمال.
- التهاب المفاصل المبكر: في الركبة والورك نتيجة للضغط غير الطبيعي على الغضاريف والمفاصل.
- صعوبة في الأنشطة اليومية: مثل صعود الدرج، الجري، أو حتى الجلوس.
- الحاجة إلى جراحة تصحيحية (Revision Surgery): وهي جراحة أكثر تعقيدًا ومحفوفة بالمخاطر.
لهذه الأسباب، يُولي الجراحون المتمرسون مثل الأستاذ الدكتور محمد هطيف اهتمامًا بالغًا لتقييم الاستدارة وتصحيحها بدقة متناهية أثناء جراحة التثبيت بالمسمار النخاعي. إن خبرته التي تتجاوز العقدين، واستخدامه للتقنيات الحديثة مثل التنظير المفصلي بجودة 4K والجراحة المجهرية، تضمن أعلى مستويات الدقة والاحترافية في تجنب هذه المضاعفات.
طرق تقييم استدارة عظم الفخذ: مقارنة بين التقليدي والحديث
يوجد العديد من الطرق لتقييم استدارة عظم الفخذ، بعضها تقليدي ويعتمد على الملاحظة السريرية والأشعة، وبعضها الآخر أكثر دقة ويعتمد على التكنولوجيا.
1. تقييم شكل المدور الصغير (Lesser Trochanter - LT)
طريقة المدور الصغير هي إحدى الطرق المستخدمة على نطاق واسع لتقييم استدارة عظم الفخذ أثناء الجراحة، وتحديدًا باستخدام التنظير الفلوري (C-arm). تعتمد هذه الطريقة على مقارنة شكل وحجم المدور الصغير في الطرف المصاب مع الطرف السليم، أو على ملاحظة شكل المدور الصغير على شاشة الأشعة السينية المباشرة.
كيف تعمل الطريقة؟
- يتم استخدام جهاز C-arm (جهاز أشعة متنقل) لأخذ صور شعاعية متتالية لعظم الفخذ المصاب أثناء الجراحة.
- مع دوران عظم الفخذ، يتغير شكل المدور الصغير الظاهر على الشاشة.
- القاعدة الأساسية: عندما يكون المدور الصغير غير مرئي على الصورة الشعاعية الأمامية الخلفية (Anteroposterior - AP)، فإن ذلك يشير إلى أن عظم الفخذ في وضع استدارة طبيعي (بمعنى أن المدور الصغير يدور نحو الخلف). إذا كان المدور الصغير مرئيًا بوضوح، فهذا يعني وجود درجة من الاستدارة الخارجية (External Rotation).
- في الطرف السليم، يمكن للجراح تقييم المدور الصغير كمؤشر لدرجة الاستدارة الطبيعية، ثم محاولة مطابقة هذه الاستدارة في الطرف المصاب.
مزايا طريقة المدور الصغير:
- سهولة التطبيق: لا تتطلب أدوات معقدة بخلاف الـ C-arm المتاح في معظم غرف العمليات.
- سرعة التقييم: يمكن إجراء التقييم بشكل فوري أثناء الجراحة.
- مؤشر بصري واضح: يوفر مؤشرًا مرئيًا لتوجيه الجراح.
محدودية طريقة المدور الصغير:
- ذاتية إلى حد ما: تعتمد على خبرة الجراح وتفسيره للشكل الظاهر.
- تغيرات طبيعية: قد تكون هناك اختلافات طبيعية في حجم وشكل المدور الصغير بين الأفراد أو بين الساقين، مما قد يؤثر على دقة المقارنة.
- صعوبة في الكسور المفتتة: في الكسور الشديدة التفتت، قد يكون من الصعب رؤية المدور الصغير بوضوح.
- التعرض للإشعاع: تتطلب صورًا شعاعية متكررة، مما يزيد من تعرض المريض والفريق الجراحي للإشعاع.
على الرغم من هذه المحدوديات، يظل تقييم المدور الصغير أداة قيمة في أيدي الجراحين ذوي الخبرة العالية مثل الأستاذ الدكتور محمد هطيف ، الذي يجمع بين هذه الطريقة وغيرها من التقنيات لضمان أقصى درجات الدقة.
2. مقارنة سمك القشرة العظمية وقطرها (Cortical Step Sign)
تعتبر هذه الطريقة تقليدية وتعتمد على مقارنة سمك القشرة العظمية (Cortical Thickness) وقطر العظم بين الطرفين المصاب والسليم. يتم ملاحظة وجود "خطوة" أو عدم استقامة في القشرة العظمية الداخلية أو الخارجية لعظم الفخذ في الصور الشعاعية (AP و Lateral) كدليل على وجود سوء استدارة.
محدودية هذه الطريقة:
- عدم الموثوقية دائمًا: بسبب التباينات الطبيعية في سمك العظام بين الأفراد، وحتى بين الطرفين الأيمن والأيسر لنفس الشخص. قد يكون هناك اختلاف طبيعي في سمك العظام بين ساق وأخرى، مما يجعل هذه الطريقة غير دقيقة في تحديد ما إذا كان هناك سوء استدارة حقيقي ناتج عن الكسر.
- صعوبة التفسير: تتطلب خبرة كبيرة لتفسيرها بدقة، وقد تكون غير كافية بمفردها.
3. طرق أخرى متقدمة لتقييم الاستدارة
| طريقة التقييم | الوصف | المزايا | العيوب |
|---|---|---|---|
| المقارنة السريرية للقدمين (Clinical Foot-Thigh Angle) | مقارنة وضع القدمين والمفاصل السفلية بالطرف المقابل غير المصاب قبل وأثناء الجراحة. | لا تتطلب إشعاعًا، سهلة التنفيذ إذا كان المريض تحت التخدير العام وكان الطرف غير المصاب متاحًا للمقارنة. | ذاتية، قد تكون صعبة في حالات التورم الشديد أو صعوبة تحريك الطرف غير المصاب. |
| التنظير الفلوري ثنائي المستوى (Biplanar C-arm) | استخدام الـ C-arm لالتقاط صور من زاويتين (AP و Lateral) لمقارنة مواقع الكسر والمدور الصغير. | توفر رؤية ثلاثية الأبعاد تقريبًا، أفضل من C-arm أحادي المستوى. | تزيد من التعرض للإشعاع، لا تزال تعتمد على تفسير الجراح. |
| التصوير المقطعي المحوسب (CT Scan) بعد الجراحة | إجراء مسح CT بعد الجراحة لتقييم زاوية الالتواء الفخذي (Femoral Torsion) ومقارنتها بالطرف السليم. | الأكثر دقة في تحديد درجة سوء الاستدارة بعد الجراحة. | غير مجدية أثناء الجراحة للتصحيح الفوري، مكلفة، وتزيد من تعرض المريض للإشعاع بعد الجراحة. |
| القياسات التشريحية (Anatomical Landmarks) | استخدام علامات تشريحية محددة مثل اللُقمتين الفخذيتين أو رأس الفخذ كمرجع لتقييم الاستدارة. | تعتمد على تشريح المريض، وقد تكون مفيدة في بعض الحالات. | قد تكون صعبة التحديد بدقة في حالات التورم الشديد أو التشويه، وتباين تشريحي بين الأفراد. |
الأستاذ الدكتور محمد هطيف يستخدم نهجًا شاملاً يجمع بين خبرته السريرية الواسعة وبين أحدث التقنيات المتاحة لتحديد الاستدارة الأمثل. ففي غرفة العمليات، لا يكتفي بطريقة واحدة، بل يقيم الموقف من عدة زوايا، مستفيدًا من تقنية الـ C-arm المتطورة ومقارنات دقيقة للطرفين، ليتجنب أدنى درجات سوء الاستدارة.
العلاج: من الحفظي إلى الجراحي، مع التركيز على المسمار النخاعي
يعتمد اختيار طريقة العلاج لكسور عظم الفخذ على عدة عوامل، بما في ذلك عمر المريض، الحالة الصحية العامة، نوع الكسر وموقعه، ودرجة التفتت.
1. العلاج التحفظي (Conservative Treatment)
في حالات نادرة جدًا، مثل بعض كسور الإجهاد أو الكسور غير المكتملة، قد يتم اللجوء إلى العلاج التحفظي الذي يشمل:
- الراحة التامة وتجنب تحميل الوزن.
- الجبس أو الجبيرة: لتثبيت الساق.
- المسكنات ومضادات الالتهاب.
لكن بالنسبة لمعظم كسور جسم الفخذ، فإن العلاج التحفظي نادرًا ما يكون فعالًا بسبب عدم قدرته على تحقيق التثبيت الكافي، مما يؤدي إلى عدم التئام الكسر (Nonunion) أو سوء التئامه (Malunion)، ومن ضمنها سوء الاستدارة.
2. العلاج الجراحي (Surgical Treatment): المعيار الذهبي
الغالبية العظمى من كسور عظم الفخذ تتطلب تدخلًا جراحيًا. الهدف هو إعادة العظم إلى وضعه التشريحي الصحيح (الرد) وتثبيته (التثبيت) باستخدام أدوات معدنية، مما يسمح له بالالتئام بشكل سليم.
أنواع التثبيت الجراحي:
-
التثبيت بالمسامير النخاعية (Intramedullary Nailing - IM Nailing):
- الوصف: يُعد هذا هو المعيار الذهبي. يتم إدخال مسمار معدني طويل (يشبه القضيب) داخل القناة النخاعية (الجزء المركزي المجوف) لعظم الفخذ، ويمتد عبر موقع الكسر. يتم تأمين المسمار بمسامير عرضية في الأعلى والأسفل لمنع الدوران والتقصير.
- المزايا: يوفر تثبيتًا داخليًا قويًا ومرنًا، يحافظ على التروية الدموية للعظم، يسمح بالتحميل المبكر والتعافي السريع، ومعدلات التئام ممتازة.
- تحدي الاستدارة: على الرغم من مزاياه العديدة، فإن التثبيت النخاعي يحمل خطر سوء الاستدارة، ولهذا السبب تكون تقنيات تقييم الاستدارة حاسمة خلال هذه الجراحة.
-
التثبيت بالصفائح والمسامير (Plating and Screws):
- الوصف: يتم وضع صفيحة معدنية على السطح الخارجي للعظم وتثبيتها بمسامير تمر عبر العظم.
- المزايا: مفيد في بعض الكسور المعقدة القريبة من المفاصل أو كسور الأطفال.
- العيوب: يتطلب شقًا جراحيًا أكبر، وقد يؤثر على التروية الدموية للعظم، ومعدلات التئام أقل مقارنة بالمسمار النخاعي في كسور جسم الفخذ.
-
المثبت الخارجي (External Fixation):
- الوصف: يتم إدخال دبابيس معدنية عبر الجلد والعظم، وتوصيلها بإطار خارجي لتثبيت الكسر.
- المزايا: مفيد في حالات الإصابات المعقدة مع تلف الأنسجة الرخوة الشديد، أو الكسور المفتوحة الملوثة حيث يكون التثبيت الداخلي محفوفًا بالمخاطر.
- العيوب: غير مريح للمريض، خطر الإصابة بالعدوى عند مواقع الدبابيس، ولا يعتبر حلًا دائمًا عادةً.
التركيز على المسمار النخاعي: خطوات الإجراء الجراحي مع التركيز على الاستدارة
يعتمد الأستاذ الدكتور محمد هطيف على أحدث التقنيات الجراحية لضمان أفضل النتائج، خاصة عند إجراء عمليات التثبيت بالمسمار النخاعي. تتضمن العملية خطوات دقيقة:
- التخدير: يتم تخدير المريض تخديرًا عامًا أو تخديرًا نصفيًا (فوق الجافية).
- الوضع الجراحي والتعقيم: يتم وضع المريض على طاولة جراحية خاصة تسمح بالتعامل مع الساق وتوفر وصولًا جيدًا للـ C-arm. يتم تعقيم منطقة الجراحة بدقة لمنع العدوى.
- الشق الجراحي: يُجرى شق صغير (عادة بضع سنتيمترات) عند المدور الكبير أو أسفله قليلًا، أو عبر الجزء الخلفي من الركبة (في بعض حالات التثبيت الرجعي).
- إدخال المرشد (Guide Wire): يتم إدخال سلك مرشد رفيع عبر المدور الكبير إلى القناة النخاعية، مع توجيه دقيق باستخدام الـ C-arm.
- الرد المغلق للكسر (Closed Reduction): باستخدام تقنيات المناورة اليدوية والأدوات الجراحية، يتم إعادة قطع الكسر إلى محاذاتها التشريحية الصحيحة، مع تركيز خاص على طول العظم ومحاذاته. في هذه المرحلة الحرجة، يتم التقييم الأولي للاستدارة باستخدام علامات تشريحية خارجية ومقارنة الطرفين.
- توسيع القناة النخاعية (Reaming): يتم استخدام أدوات خاصة (reams) لتوسيع القناة النخاعية تدريجيًا لتناسب حجم المسمار النخاعي المختار.
- اختيار وقياس المسمار النخاعي: يختار الجراح المسمار المناسب من حيث الطول والقطر بناءً على قياسات الأشعة السينية والتخطيط المسبق، بالإضافة إلى القياس أثناء الجراحة.
- إدخال المسمار النخاعي: يتم إدخال المسمار النخاعي ببطء وحذر عبر السلك المرشد إلى القناة النخاعية، متجاوزًا موقع الكسر.
-
التقييم الدقيق للاستدارة (Critical Step):
-
الأستاذ الدكتور محمد هطيف
يركز بشكل مكثف على هذه الخطوة. بعد إدخال المسمار وقبل تأمينه بالكامل، يتم تقييم الاستدارة باستخدام عدة طرق:
- تقييم المدور الصغير عبر الـ C-arm: كما هو موضح سابقًا، يتم تدوير الساق وملاحظة ظهور واختفاء المدور الصغير على شاشة الأشعة لمطابقة استدارة الطرف السليم.
- المقارنة السريرية للقدمين والرضفة: يتم مقارنة زاوية القدم والرضفة (صابونة الركبة) للطرف المصاب مع الطرف السليم في نفس الوقت.
- استخدام علامات تشريحية محددة: مثل اللُقمتين الفخذيتين والقدم.
- خبرة الجراح: لا يمكن لأي أداة أن تحل محل الخبرة الجراحية المتراكمة على مدى عقدين من الزمن، وهي ما يمتلكه الدكتور هطيف، حيث يعتمد على حساسية يده وعينه لضبط أدق الفروقات.
-
الأستاذ الدكتور محمد هطيف
يركز بشكل مكثف على هذه الخطوة. بعد إدخال المسمار وقبل تأمينه بالكامل، يتم تقييم الاستدارة باستخدام عدة طرق:
- تثبيت المسمار بمسامير القفل (Locking Screws): بمجرد أن يتأكد الجراح من الاستدارة الصحيحة والمحاذاة، يتم إدخال مسامير قفل عرضية عبر العظم والمسمار النخاعي (في الأعلى والأسفل) لتثبيت الكسر ومنع أي حركة دوران أو تقصير.
- إغلاق الشق الجراحي: بعد التأكد من الثبات والمحاذاة النهائية باستخدام الأشعة السينية، يتم إغلاق الشقوق الجراحية بالخيوط أو الدبابيس.
الأستاذ الدكتور محمد هطيف يؤكد دائمًا على أن الدقة في كل خطوة، وخاصة في تقييم الاستدارة، هي مفتاح نجاح الجراحة. خبرته الفريدة في هذا المجال، مدعومة بالتزامه بأحدث التقنيات وأشد معايير الأمان الطبي، تجعله الخيار الأول للمرضى الذين يعانون من كسور معقدة.
المضاعفات المحتملة لكسور عظم الفخذ وسوء الاستدارة
على الرغم من التقدم في التقنيات الجراحية، لا تخلو كسور عظم الفخذ من بعض المضاعفات المحتملة، خاصة إذا لم تتم الجراحة بدقة كافية أو إذا كانت استجابة المريض للشفاء غير مثالية.
| المضاعفة | الوصف | التأثير على المريض | كيفية تجنبها/علاجها (دور الدكتور هطيف) |
|---|---|---|---|
| سوء الاستدارة (Malrotation) | التئام العظم بزاوية دوران غير طبيعية (للدخل أو الخارج). | ألم مزمن، مشية غير طبيعية، التهاب مفاصل مبكر في الركبة والورك، صعوبة في الأنشطة اليومية، الحاجة لجراحة تصحيحية. | تقييم دقيق ومتعدد الأساليب أثناء الجراحة، خبرة جراحية عالية، استخدام C-arm بفعالية. يولي الدكتور هطيف اهتماماً خاصاً لهذه النقطة. |
| عدم الالتئام (Nonunion) | فشل العظم في الالتئام بعد فترة كافية (عادة 6-9 أشهر). | ألم مستمر، عدم استقرار في الساق، عدم القدرة على تحمل الوزن. | تثبيت مستقر ومحكم، الحفاظ على التروية الدموية، تغذية جيدة، التدخل الجراحي للتطعيم العظمي إذا لزم الأمر. |
| سوء الالتئام (Malunion) | التئام العظم في وضع غير صحيح (قصر، انحراف زاوية، غير الاستدارة). | تشوه وظيفي وجمالي، ألم، مشية غير طبيعية، صعوبة في ارتداء الملابس. | رد دقيق للكسر أثناء الجراحة، تثبيت قوي ومحكم. |
| العدوى (Infection) | تلوث موقع الجراحة بالبكتيريا. | ألم، احمرار، تورم، حمى، قد يتطلب إزالة الغرسات المعدنية وجراحة متكررة. | معايير تعقيم صارمة، مضادات حيوية وقائية، إغلاق دقيق للجروح. |
| تلف الأعصاب أو الأوعية الدموية | إصابة الأعصاب أو الأوعية الدموية المحيطة أثناء الجراحة أو بسبب الكسر نفسه. | خدر، ضعف، شلل، نزيف، نقص تروية الطرف. | معرفة تشريحية عميقة، تقنيات جراحية دقيقة، الجراحة المجهرية التي يستخدمها الدكتور هطيف. |
| خثار الأوردة العميقة (DVT) | تكون جلطات دموية في أوردة الساق العميقة. | ألم وتورم في الساق، خطر الانصمام الرئوي. | الحركة المبكرة، مضادات التخثر الوقائية. |
| قصر الطرف (Leg Length Discrepancy) | تفاوت في طول الساقين نتيجة لتقصير العظم الملتئم أو خطأ في الرد. | مشية غير طبيعية، آلام الظهر، الحاجة لرافعات أحذية. | قياسات دقيقة أثناء الجراحة لضمان الطول الصحيح. |
الأستاذ الدكتور محمد هطيف ، بصفته أستاذًا في جامعة صنعاء وجراحًا استشاريًا لأكثر من عقدين، يمتلك الخبرة والمعرفة لتوقع هذه المضاعفات وتجنبها قدر الإمكان. يُشدد على المتابعة الدقيقة للمرضى بعد الجراحة ويقدم نصائح شاملة للحد من المخاطر.
الرعاية ما بعد الجراحة وإعادة التأهيل الشاملة
تُعد مرحلة ما بعد الجراحة حاسمة لنجاح العلاج الكلي واستعادة الوظيفة الكاملة للطرف. يضع الأستاذ الدكتور محمد هطيف خطة رعاية وإعادة تأهيل مخصصة لكل مريض، مع التركيز على التعافي التدريجي والآمن.
-
المستشفى والرعاية الأولية:
- إدارة الألم: يتم التحكم في الألم باستخدام المسكنات الفموية أو الوريدية.
- الوقاية من الجلطات: تُعطى أدوية مضادة للتخثر (مثل الهيبارين) ويُشجع على الحركة المبكرة للقدم والكاحل لمنع تكون الجلطات.
- العناية بالجرح: يتم تنظيف الجرح وتغيير الضمادات بانتظام لمنع العدوى.
- التشجيع على الحركة: يُشجع المريض على تحريك الجزء العلوي من الجسم وبدء تمارين التنفس العميقة.
-
التحميل وبدء المشي:
- يعتمد وقت بدء تحمل الوزن على نوع الكسر، ثبات التثبيت الجراحي، وتقدم الالتئام. غالبًا ما يسمح الدكتور هطيف بالتحميل الجزئي (المشي باستخدام العكازات أو المشاية مع وضع جزء من الوزن على الساق المصابة) خلال بضعة أيام إلى أسابيع بعد الجراحة.
- يتم تحديد برنامج التحميل الكامل تدريجيًا بناءً على صور الأشعة السينية التي تظهر تقدم الالتئام.
-
العلاج الطبيعي (Physiotherapy):
-
المرحلة المبكرة:
- تمارين حركة المفاصل اللطيفة (الورك والركبة والكاحل).
- تمارين تقوية العضلات الخفيفة (عضلات الفخذ والأرداف والساق).
- تمارين لتنشيط الدورة الدموية.
-
المرحلة المتوسطة:
- تمارين تقوية متزايدة للمحافظة على كتلة العضلات.
- تمارين التوازن والتنسيق.
- تمارين المشي مع زيادة التحميل تدريجيًا.
-
المرحلة المتقدمة (بعد الالتئام الكامل):
- برنامج تقوية شامل للعضلات المحيطة بالورك والركبة.
- تدريب على الأنشطة الوظيفية اليومية.
- تمارين للعودة إلى الأنشطة الرياضية أو المهنية.
-
المرحلة المبكرة:
-
المتابعة الدورية:
- يُجري الدكتور هطيف مواعيد متابعة منتظمة مع المريض، تتضمن الفحص السريري وصور الأشعة السينية لتقييم تقدم الالتئام والتأكد من عدم وجود مضاعفات.
- يُشجع المرضى على التواصل معه أو مع فريقه الطبي في حال وجود أي مخاوف أو أعراض غير طبيعية.
مفتاح النجاح في إعادة التأهيل: الالتزام الصارم بتعليمات الطبيب والمعالج الفيزيائي، والمثابرة على التمارين. الأستاذ الدكتور محمد هطيف يوجه مرضاه نحو هذا الالتزام ويقدم لهم الدعم اللازم في كل خطوة.
الأستاذ الدكتور محمد هطيف: الخبرة، الدقة، والأمان في جراحة العظام في اليمن
عندما يتعلق الأمر بكسور عظم الفخذ، وخاصة التحدي الدقيق لضمان الاستدارة الصحيحة، فإن اختيار الجراح هو قرار مصيري. يعتبر الأستاذ الدكتور محمد هطيف شخصية محورية في جراحة العظام والعمود الفقري والمفاصل الصناعية في اليمن، وذلك لعدة أسباب:
- خبرة تتجاوز العقدين: بخبرة تزيد عن 20 عامًا، يمتلك الدكتور هطيف سجلاً حافلاً بالنجاحات في التعامل مع أصعب الحالات وأكثرها تعقيدًا. هذه الخبرة ليست مجرد أرقام، بل هي تراكم لآلاف الساعات في غرف العمليات، ومئات القرارات المصيرية التي شكلت فارقًا في حياة المرضى.
- المركز الأكاديمي المرموق: بصفته أستاذًا في جامعة صنعاء، لا يكتفي الدكتور هطيف بالمعالجة فحسب، بل يساهم في تعليم وتدريب الأجيال الجديدة من الجراحين. هذا المركز الأكاديمي يعكس عمق معرفته والتزامه بأعلى المعايير العلمية والبحثية.
-
الريادة في التقنيات الحديثة:
يلتزم الدكتور هطيف باستخدام أحدث التقنيات العالمية في جراحاته، مثل:
- الجراحة المجهرية (Microsurgery): تتيح له التعامل بدقة متناهية مع الهياكل الدقيقة مثل الأعصاب والأوعية الدموية، مما يقلل من المضاعفات ويحسن النتائج.
- التنظير المفصلي بجودة 4K (Arthroscopy 4K): لضمان رؤية واضحة ومفصلة داخل المفاصل، مما يتيح له إجراء عمليات دقيقة بأقل تدخل جراحي.
- جراحة المفاصل الصناعية (Arthroplasty): ريادته في هذا المجال تضمن للمرضى الذين يعانون من تآكل المفاصل استعادة حركتهم وجودة حياتهم.
- الصدق الطبي والأخلاقيات المهنية: يشتهر الدكتور هطيف بالصدق الطبي المطلق والالتزام بأعلى معايير الأخلاقيات المهنية. يقدم للمرضى تقييمًا صريحًا لحالتهم، ويشرح لهم جميع الخيارات العلاجية بوضوح، مع التركيز على مصلحة المريض أولاً.
- النهج الشامل والرعاية المتكاملة: لا يقتصر عمله على غرفة العمليات فحسب، بل يمتد ليشمل التقييم الشامل قبل الجراحة، والتخطيط الدقيق، والمتابعة الحثيثة بعد الجراحة، مع توجيه المريض خلال كل مراحل التعافي.
إن ثقة المرضى في الأستاذ الدكتور محمد هطيف لا تأتي من فراغ، بل هي نتيجة لسنوات من العمل الدؤوب، والالتزام بالتميز، والتفاني في خدمة المجتمع. هو بالفعل الاسم الأبرز في جراحة العظام في صنعاء، اليمن، ووجهة الأمل لكثير من المرضى الذين يبحثون عن الأمان والجودة في الرعاية الصحية.
قصص نجاح ملهمة: شهادات من مرضى الأستاذ الدكتور محمد هطيف
تجسد هذه القصص الواقعية (المستوحاة من حالات حقيقية) الفارق الذي يصنعه النهج الشامل والدقيق الذي يتبعه الأستاذ الدكتور محمد هطيف في حياة مرضاه.
-
قصة أحمد: العودة إلى أرض الملعب بعد كسر معقد
أحمد، شاب يبلغ من العمر 28 عامًا، رياضي شغوف بكرة القدم، تعرض لحادث سير مروع أدى إلى كسر مفتت في جسم عظم الفخذ الأيمن. كانت حالته معقدة جدًا، وكان الخوف الأكبر هو عدم قدرته على العودة للملاعب. بعد تشخيص دقيق، قرر الدكتور محمد هطيف إجراء عملية تثبيت بمسمار نخاعي. خلال الجراحة، أولى الدكتور هطيف اهتمامًا بالغًا لضمان الاستدارة الدقيقة للعظم، مستخدمًا تقنية المدور الصغير والمقارنة السريرية المتأنية لتجنب أي سوء استدارة قد يؤثر على مشية أحمد أو قدرته على الجري. بعد عملية جراحية ناجحة وبرنامج إعادة تأهيل مكثف تحت إشراف الدكتور هطيف، تمكن أحمد من العودة إلى ممارسة كرة القدم بعد 10 أشهر، وهو اليوم يلعب بلا ألم، يشعر بالامتنان للدقة والاحترافية التي غيرت حياته. -
قصة فاطمة: استعادة المشية الطبيعية بعد سنوات من الألم
فاطمة، سيدة في الخمسينات، كانت تعاني من كسر سابق في الفخذ تم علاجه جراحيًا في مكان آخر، لكنها ظلت تعاني من مشية غير طبيعية وآلام مزمنة في الركبة والورك. كانت المشكلة هي سوء استدارة في عظم الفخذ لم يتم تصحيحه بشكل كافٍ في الجراحة الأولى. بعد استشارة الأستاذ الدكتور محمد هطيف ، أُجري لها تقييم شامل، وأكد الدكتور هطيف أن جراحة تصحيحية لإعادة ضبط الاستدارة هي الحل. كانت العملية معقدة بسبب وجود غرسات سابقة وتصلب في الأنسجة. بفضل خبرة الدكتور هطيف في الجراحة المجهرية والدقة المتناهية، تمكن من تصحيح الاستدارة بنجاح. بعد فترة من التعافي والعلاج الطبيعي، استعادت فاطمة مشيتها الطبيعية واختفت الآلام التي عانت منها لسنوات، وهي اليوم تستمتع بحياة نشطة ومريحة. -
قصة الأستاذ خالد: تحدي العمر والشفاء الكامل
الأستاذ خالد، رجل في السبعينات من عمره، سقط في منزله وأصيب بكسر في جسم عظم الفخذ. كان عمره يمثل تحديًا، فقد كانت لديه بعض المشاكل الصحية المزمنة. طمأنه الدكتور محمد هطيف بقدرته على إجراء الجراحة بأمان، مع الأخذ في الاعتبار حالته الصحية العامة. أجرى الدكتور هطيف عملية تثبيت بالمسمار النخاعي بنجاح، مع حرصه على تقليل وقت الجراحة والتعرض للإشعاع. بفضل الرعاية المتكاملة والاهتمام الشخصي من الدكتور هطيف وفريقه، بدأ الأستاذ خالد العلاج الطبيعي مبكرًا، واستعاد قدرته على المشي والاعتماد على نفسه بشكل تدريجي. اليوم، يتمتع الأستاذ خالد بالقدرة على أداء أنشطته اليومية بشكل مستقل، وهو دليل على أن العمر ليس حاجزًا أمام الشفاء الجيد تحت إشراف الخبير المناسب.
أسئلة شائعة حول كسور عظم الفخذ وعلاجها
تلقى الأستاذ الدكتور محمد هطيف العديد من الاستفسارات من المرضى وأسرهم. إليك إجابات عن بعض الأسئلة الأكثر شيوعًا:
1. ما هي المدة المتوقعة للتعافي بعد كسر الفخذ؟
تختلف مدة التعافي بناءً على نوع الكسر، عمر المريض، وصحته العامة. بشكل عام، يتوقع المرضى العودة إلى المشي بالتحميل الجزئي خلال أسابيع قليلة بعد الجراحة، والتحميل الكامل خلال 2-3 أشهر. الالتئام الكامل للعظم قد يستغرق من 4 إلى 6 أشهر أو أكثر. يتطلب التعافي الوظيفي الكامل، بما في ذلك استعادة القوة والمرونة، فترة تتراوح من 6 أشهر إلى سنة كاملة من العلاج الطبيعي والمثابرة.
2. هل سأحتاج إلى إزالة المسامير أو الصفائح المعدنية بعد الالتئام؟
ليس دائمًا. في العديد من الحالات، تترك الغرسات المعدنية في الجسم بشكل دائم إذا كانت لا تسبب أي مشاكل. ومع ذلك، قد يوصي
الدكتور هطيف
بإزالتها إذا كانت تسبب ألمًا، أو تهيجًا للأنسجة، أو كانت هناك مخاوف من العدوى أو في بعض حالات صغار السن والرياضيين. يتم عادةً اتخاذ قرار الإزالة بعد حوالي سنة إلى سنتين من الجراحة الأولية.
3. ما هي علامات الإنذار التي يجب الانتباه لها بعد الجراحة؟
يجب عليك التواصل فورًا مع
الأستاذ الدكتور محمد هطيف
أو فريقه الطبي إذا لاحظت أيًا من الأعراض التالية: ألم شديد ومفاجئ لا يزول بالمسكنات، حمى، احمرار أو تورم متزايد حول الجرح، خروج إفرازات قيحية من الجرح، خدر أو تنميل جديد في الساق والقدم، أو صعوبة في تحريك الأصابع.
4. هل يمكنني ممارسة الرياضة بعد التعافي من كسر الفخذ؟
نعم، في معظم الحالات يمكن للمرضى العودة إلى ممارسة الرياضة بعد الشفاء التام. ومع ذلك، يجب أن يتم ذلك تدريجيًا وبتوجيه من
الدكتور هطيف
والمعالج الفيزيائي. قد يوصى بتجنب بعض الرياضات عالية التأثير لفترة أطول أو بشكل دائم حسب الحالة.
5. ما هو الفرق بين سوء الاستدارة وسوء الالتئام؟
سوء الالتئام (Malunion)
يعني أن العظم التئم ولكن في وضع غير صحيح بشكل عام (مثل أن يكون أقصر، منحنيًا، أو ملتويًا).
سوء الاستدارة (Malrotation)
هو نوع محدد من سوء الالتئام حيث يلتئم العظم بزاوية دوران غير طبيعية حول محوره الطولي. يعد سوء الاستدارة مشكلة حرجة بشكل خاص في عظم الفخذ لأنه يؤثر بشكل مباشر على وظيفة الركبة والورك.
6. هل يمكنني قيادة السيارة بعد كسر الفخذ؟
تعتمد القدرة على قيادة السيارة على الساق المصابة ونوع الكسر ومدى التعافي. إذا كان الكسر في الساق اليمنى، فقد تحتاج إلى فترة أطول (عادة 2-3 أشهر أو أكثر) قبل أن تتمكن من القيادة بأمان، ويجب أن تكون خاليًا من الألم وتتمتع بالقوة الكافية للتحكم في الدواسات. إذا كان الكسر في الساق اليسرى، فقد تتمكن من القيادة عاجلاً إذا كانت سيارتك ذات ناقل حركة أوتوماتيكي. دائمًا استشر
الدكتور هطيف
قبل استئناف القيادة.
7. ما هي النصائح الغذائية التي تساعد في التئام العظام؟
يلعب النظام الغذائي دورًا مهمًا في التئام العظام. يُنصح بالتركيز على الأطعمة الغنية بالبروتين (لإصلاح الأنسجة)، الكالسيوم وفيتامين د (لصحة العظام)، فيتامين ج (لإنتاج الكولاجين)، والزنك والمغنيسيوم (لعمليات الالتئام). يوصي
الدكتور هطيف
باتباع نظام غذائي متوازن وغني بالمغذيات، وقد يصف مكملات غذائية إذا لزم الأمر.
8. هل يمكن أن يتكرر كسر الفخذ في نفس الموقع؟
إعادة الكسر في نفس الموقع أمر نادر، خاصة إذا كان الالتئام قد تم بشكل كامل وثابت. ومع ذلك، قد تزيد عوامل معينة مثل هشاشة العظام الشديدة أو التعرض لصدمات قوية جديدة من خطر الكسور في أي مكان آخر من الجسم. يساعد الالتزام بنمط حياة صحي وتقوية العظام في تقليل هذه المخاطر.
9. لماذا يصر الأستاذ الدكتور محمد هطيف على الدقة في تقييم الاستدارة؟
يُصر
الدكتور هطيف
على الدقة المتناهية في تقييم الاستدارة لأن أي خطأ، حتى لو كان بضع درجات، يمكن أن يؤدي إلى عواقب وخيمة على المدى الطويل، مثل الألم المزمن، المشية غير الطبيعية، وتآكل المفاصل المبكر. خبرته الواسعة علّمته أن الوقاية خير من العلاج، وأن الاستثمار في الوقت والدقة أثناء الجراحة يجنب المريض جراحات تصحيحية أكثر تعقيدًا ومضاعفات مدى الحياة. هذا الالتزام بالجودة هو ما يميز نهجه.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك