إصابات الملاعب وجراحة العظام: دليل شامل من الأستاذ الدكتور محمد هطيف في صنعاء

الخلاصة الطبية
إصابات الملاعب هي مجموعة واسعة من المشاكل العضلية الهيكلية التي تصيب الرياضيين، تتراوح من تمزقات الأربطة إلى كسور العظام وإصابات الغضاريف. يشمل علاجها التشخيص الدقيق عبر الفحص السريري والتصوير، ثم التدخلات التحفظية كالعلاج الطبيعي أو الجراحية كإعادة بناء الرباط الصليبي الأمامي وإصلاح الغضاريف، بهدف استعادة الوظيفة الكاملة. الأستاذ الدكتور محمد هطيف يقدم رعاية متخصصة في صنعاء.
الخلاصة الطبية السريعة: إصابات الملاعب هي مجموعة واسعة من المشاكل العضلية الهيكلية التي تصيب الرياضيين، تتراوح من تمزقات الأربطة إلى كسور العظام وإصابات الغضاريف. يشمل علاجها التشخيص الدقيق عبر الفحص السريري والتصوير، ثم التدخلات التحفظية كالعلاج الطبيعي أو الجراحية كإعادة بناء الرباط الصليبي الأمامي وإصلاح الغضاريف، بهدف استعادة الوظيفة الكاملة. الأستاذ الدكتور محمد هطيف يقدم رعاية متخصصة في صنعاء.
1. مقدمة شاملة حول إصابات الملاعب وجراحة العظام
تُعد إصابات الملاعب تحديًا كبيرًا يواجهه الرياضيون من جميع المستويات، بدءًا من الهواة ووصولاً إلى المحترفين. تتراوح هذه الإصابات في شدتها وتنوعها، وقد تؤثر على أي جزء من الجهاز العضلي الهيكلي، بما في ذلك العظام والمفاصل والأربطة والأوتار والعضلات. إن فهم طبيعة هذه الإصابات وكيفية التعامل معها بشكل فعال ليس مجرد ضرورة للعودة إلى النشاط الرياضي، بل هو أساس للحفاظ على جودة الحياة على المدى الطويل.
في هذا الدليل الشامل، يقدم لكم الأستاذ الدكتور محمد هطيف، أحد أبرز خبراء جراحة العظام والطب الرياضي في صنعاء واليمن، رؤيته وخبرته الواسعة لمساعدتكم على فهم أعمق لإصابات الملاعب المختلفة. يهدف هذا الدليل إلى تزويد المرضى والرياضيين بمعلومات دقيقة وموثوقة حول التشخيص والعلاج والوقاية من هذه الحالات، مع التركيز على أحدث التقنيات وأفضل الممارسات الطبية المتبعة عالميًا. من خلال هذا المحتوى، نسلط الضوء على أهمية الرعاية المتخصصة التي يقدمها الدكتور هطيف لضمان أفضل النتائج لمرضاه في اليمن.
2. التشريح المبسط لفهم المشكلة
لفهم إصابات الملاعب، من الضروري امتلاك معرفة أساسية بالتشريح البشري، خاصةً تلك الأجزاء الأكثر عرضة للإصابة أثناء النشاط الرياضي. يتكون الجهاز العضلي الهيكلي من شبكة معقدة من العظام والمفاصل والأربطة والأوتار والعضلات، وكل منها يلعب دورًا حيويًا في الحركة والثبات.
- المفاصل: هي نقاط التقاء عظمتين أو أكثر، وتسمح بالحركة. تُغطى أسطح العظام داخل المفصل بغضروف أملس يقلل الاحتكاك.
- الأربطة: هي أنسجة ضامة قوية تربط العظام ببعضها البعض، وتوفر الثبات للمفاصل. على سبيل المثال، الأربطة الصليبية في الركبة والأربطة الأخرمية الترقوية في الكتف.
- الأوتار: هي أنسجة ضامة تربط العضلات بالعظام، وتنقل قوة العضلات لتحريك المفاصل. مثل وتر العضلة الرباعية أو أوتار الرضفة.
- العضلات: هي الأنسجة التي تنتج القوة وتسمح بالحركة.
- الغضاريف: نوع من الأنسجة الضامة المرنة التي توفر الدعم وتعمل كوسادة للمفاصل، مثل غضروف الركبة (الغضروف الهلالي) أو غضروف مفصل الورك.
- الأجربة: أكياس صغيرة مملوءة بالسائل تعمل كوسائد بين الأوتار والعظام والمفاصل لتقليل الاحتكاك. التهاب الجراب أمام الرضفة هو مثال شائع.
عندما يتعرض هذا الجهاز المعقد لقوى غير طبيعية، سواء كانت صدمة حادة أو إجهادًا متكررًا، يمكن أن تحدث إصابات تتراوح من الالتواءات والتمزقات إلى الكسور والالتهابات. فهم هذه المكونات التشريحية يساعدنا على تقدير سبب حدوث الإصابات وكيفية تأثيرها على وظيفة الجسم.
3. الأسباب وعوامل الخطر
تنشأ إصابات الملاعب نتيجة لمجموعة متنوعة من الأسباب والعوامل، التي يمكن تصنيفها بشكل عام إلى عوامل ميكانيكية حادة (مثل السقوط أو الالتواء) وعوامل إجهاد متكرر (مثل الإفراط في التدريب). كما أن هناك عوامل خطر شخصية وبيئية تزيد من احتمالية حدوث هذه الإصابات.
الأسباب الرئيسية:
-
الصدمات الحادة:
- الالتواءات: تحدث عندما تتمدد الأربطة أو تتمزق، كما هو الحال في التواء الكاحل أو تمزق الرباط الصليبي الأمامي في الركبة.
- الكسور: كسر العظام نتيجة قوة مباشرة أو غير مباشرة، مثل كسر الترقوة أو كسور الإجهاد.
- الخلع: انفصال العظام عن مفصلها، مثل خلع الكتف المتكرر.
- الرضوض: كدمات وتلف للأنسجة الرخوة بسبب ضربة مباشرة.
-
الإجهاد المتكرر (الإفراط في الاستخدام):
- التهاب الأوتار: التهاب الوتر بسبب الحركات المتكررة، مثل التهاب وتر العضلة الرباعية.
- التهاب الجراب: التهاب الأكياس السائلة (الأجربة) التي تقلل الاحتكاك في المفاصل، مثل التهاب الجراب أمام الرضفة.
- إصابات الغضاريف: تآكل الغضروف بمرور الوقت أو بسبب الاحتكاك المتكرر، مثل خشونة المفاصل أو إصابات الغضاريف الهلالية.
- متلازمات الانحشار: تحدث عندما تنحشر الأنسجة الرخوة (مثل الأوتار أو الشفا) بين العظام، كما في انحشار الفخذ الحقي (FAI) في الورك.
-
العوامل البيوميكانيكية والتشريحية:
- عدم التوازن العضلي، ضعف العضلات، أو مرونة محدودة.
- اختلافات تشريحية فطرية (مثل تضيق الشق بين اللقمتين في الركبة لدى النساء، أو تشوهات الورك في FAI).
- تقنيات رياضية خاطئة.
عوامل الخطر:
يمكن تقسيم عوامل الخطر إلى فئتين رئيسيتين: قابلة للتعديل وغير قابلة للتعديل.
| عوامل الخطر القابلة للتعديل | عوامل الخطر غير القابلة للتعديل |
|---|---|
| أساليب التدريب الخاطئة: زيادة الحمل التدريبي بسرعة كبيرة، عدم كفاية فترة الإحماء أو التبريد. | العمر: صغار السن (إصابات صفيحة النمو مثل كتف لاعبي البيسبول الصغار) وكبار السن (تآكل الغضاريف). |
| تقنيات اللعب غير الصحيحة: استخدام حركات خاطئة تزيد الضغط على المفاصل والأنسجة. | الجنس: النساء أكثر عرضة لإصابات الرباط الصليبي الأمامي بسبب اختلافات تشريحية وبيوميكانيكية. |
| الأحذية والمعدات غير المناسبة: عدم توفير الدعم الكافي أو الحماية. | الإصابات السابقة: تزيد من خطر الإصابة المتكررة في نفس المنطقة. |
| ضعف اللياقة البدنية: نقص القوة العضلية، المرونة، أو التوازن. | التشوهات التشريحية الفطرية: مثل تشوهات الورك التي تؤدي إلى انحشار الفخذ الحقي. |
| التغذية غير السليمة والجفاف: يؤثران على قدرة الجسم على التعافي ومقاومة الإجهاد. | العوامل الوراثية: قد تلعب دورًا في بعض الحالات، مثل هشاشة الأنسجة الضامة. |
| التدخين: يؤثر سلبًا على التئام الأنسجة ويزيد من مخاطر المضاعفات الجراحية مثل عدم الالتئام بعد قطع العظم. | الأمراض المزمنة: بعض الحالات الصحية قد تزيد من ضعف الأنسجة. |
| عدم كفاية فترات الراحة والتعافي: يؤدي إلى الإفراط في الإجهاد وتراكم التعب. |
من خلال تحديد هذه الأسباب وعوامل الخطر، يمكن للأستاذ الدكتور محمد هطيف وفريقه في صنعاء وضع خطط وقائية وعلاجية مخصصة تقلل من احتمالية الإصابة وتسرع من عملية التعافي.
4. الأعراض والعلامات التحذيرية
تتفاوت أعراض إصابات الملاعب بشكل كبير اعتمادًا على نوع الإصابة وموقعها وشدتها. ومع ذلك، هناك مجموعة من العلامات التحذيرية الشائعة التي يجب على الرياضيين والمرضى الانتباه إليها، حيث تشير إلى ضرورة طلب المشورة الطبية المتخصصة. التعرف المبكر على هذه الأعراض يمكن أن يمنع تفاقم الإصابة ويحسن من نتائج العلاج.
الأعراض والعلامات الشائعة:
-
الألم:
- الألم الحاد والمفاجئ: غالبًا ما يشير إلى إصابة حادة مثل تمزق الرباط أو الكسر، وقد يوصف بشعور "الفرقعة" أو "الطقطقة" (Pop).
- الألم المتزايد تدريجيًا: عادةً ما يكون علامة على إصابات الإفراط في الاستخدام مثل التهاب الأوتار (مثل التهاب وتر العضلة الرباعية)، أو خشونة المفاصل، أو متلازمات الانحشار في الورك.
- الألم الموضعي: يتركز في منطقة معينة، مثل الألم حول الكاحل الجانبي في حالة التواء الكاحل، أو الألم في منطقة الفخذ في حالات انحشار الورك.
- الألم المنتشر: قد يشير إلى مشكلة أوسع أو التهاب، مثل الألم "في جميع أنحاء الكتف" في بعض حالات إصابات الكتف.
- الألم الذي يزداد مع النشاط ويتحسن بالراحة: سمة مميزة للعديد من إصابات الإجهاد.
-
التورم والالتهاب:
- التورم المفاجئ (الوذمة): غالبًا ما يكون مصحوبًا بإصابة حادة، مثل تمزق الرباط الصليبي الأمامي أو التواء الكاحل.
- التورم المتكرر: قد يشير إلى مشكلة مزمنة أو تهيج مستمر للمفصل، مثل التورم حول الرضفة في حالات التهاب الجراب أمام الرضفة.
- الاحمرار والدفء: علامات على التهاب أو عدوى، كما في التهاب الجراب أمام الرضفة الإنتاني (العدوي).
-
تغيرات في الحركة والوظيفة:
- محدودية نطاق الحركة: عدم القدرة على تحريك المفصل بشكل كامل، سواء بالثني أو البسط أو الدوران، كما في حالات انحشار الورك أو إصابات الكتف.
- الشعور بعدم الاستقرار أو التخلخل: إحساس بأن المفصل "يتخلخل" أو "ينفلت"، وهو شائع في تمزقات الرباط الصليبي الأمامي أو حالات خلع الكتف المتكررة.
- العرج أو عدم القدرة على تحمل الوزن: غالبًا ما يتبع إصابات الكاحل أو الركبة الشديدة.
- الطقطقة أو الفرقعة المسموعة/المحسوسة: قد تشير إلى تمزق في الغضروف الهلالي أو مشكلة في الأربطة، أو حتى إعادة تموضع رأس العظم بعد خلع جزئي.
-
تغيرات حسية أو عصبية:
- الخدر أو التنميل: قد يشير إلى إصابة عصبية، مثل الخدر في الساعد بعد إجراء جراحي في الكتف (إصابة العصب العضلي الجلدي).
- الدوخة والصداع: علامات تحذيرية مهمة بعد إصابات الرأس، مثل الارتجاج الدماغي.
-
تغيرات مرئية:
- الكدمات أو تغير اللون: غالبًا ما تظهر بعد إصابات الأنسجة الرخوة أو الكسور، مثل الكدمات حول الكاحل.
- التشوه الواضح: قد يشير إلى خلع أو كسر شديد.
إذا لاحظت أيًا من هذه الأعراض، خاصةً إذا كانت مستمرة أو تتفاقم، فمن الضروري استشارة الأستاذ الدكتور محمد هطيف في صنعاء لتقييم دقيق وتشخيص مبكر، مما يضمن الحصول على العلاج المناسب في الوقت المناسب.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لإصابات الملاعب على مزيج من التاريخ الطبي المفصل، والفحص السريري الشامل، والتصوير الطبي المتقدم. يحرص الأستاذ الدكتور محمد هطيف على اتباع نهج منهجي لضمان تحديد طبيعة الإصابة ومداها بدقة، وهو ما يمثل حجر الزاوية في وضع خطة علاج فعالة.
1. التاريخ الطبي والفحص السريري:
- التاريخ المرضي: يبدأ الدكتور هطيف بسؤال المريض عن تفاصيل الإصابة: كيف حدثت؟ متى؟ ما هي الأعراض؟ هل حدثت إصابات سابقة؟ ما هي الأنشطة التي تزيد الألم أو تقلله؟ هذه المعلومات حيوية لتحديد الآلية المحتملة للإصابة.
-
الفحص السريري:
يتضمن تقييمًا دقيقًا للمفصل المصاب والأنسجة المحيطة به. يشمل ذلك:
- المعاينة: البحث عن تورم، كدمات، تشوهات.
- الجس: تحديد مناطق الألم والحساسية (مثل جس الرباط الشظوي الأمامي الكاحلي في التواء الكاحل، أو وتر العضلة الرباعية في التهاب الأوتار).
- تقييم نطاق الحركة: قياس مدى قدرة المفصل على التحرك.
-
اختبارات خاصة:
تُستخدم لتقييم سلامة الأربطة والأوتار والغضاريف. من الأمثلة على ذلك:
- اختبار لاشمان (Lachman test): لتقييم استقرار الرباط الصليبي الأمامي (ACL) في الركبة.
- اختبار المحور الدوراني (Pivot shift test): للكشف عن عدم استقرار الركبة المرتبط بتمزق الرباط الصليبي الأمامي.
- اختبار تومبسون (Thompson test): لتقييم سلامة وتر أخيل.
- اختبار الارتداد (Jerk test) واختبار كيم (Kim test): لتقييم عدم استقرار الكتف الخلفي.
- اختبار انحشار الورك (Hip impingement test): لتقييم متلازمة انحشار الفخذ الحقي (FAI) في الورك (ثني الورك مع الدوران الداخلي والتقريب).
- اختبار الدوران (Dial test): لتقييم إصابات الركن الخلفي الوحشي للركبة.
- اختبار تقدير الرضفة (Patellar apprehension test): لتقييم عدم استقرار الرضفة.
2. التصوير الطبي:
-
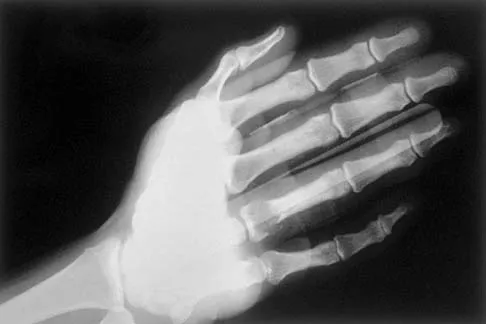
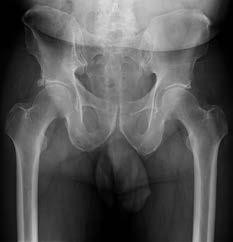
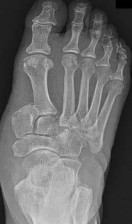
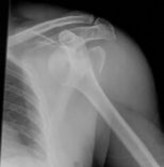
الأشعة السينية (X-rays):
هي الخطوة الأولى في معظم حالات إصابات العظام. تكشف عن الكسور، الخلوع، وتغيرات العظام مثل خشونة المفاصل، أو وجود شظايا عظمية حرة (كما في خلع الرضفة).
- الأشعة السينية مع تحمل الوزن (Weight-bearing radiographs): ضرورية لتقييم محاذاة المفاصل تحت الضغط، خاصة في حالات خشونة الركبة.
- الأشعة السينية الإجهادية (Stress radiographs): تُجرى لتقييم استقرار الأربطة عن طريق تطبيق قوة على المفصل أثناء التصوير.
- علامة سيغوند (Segond fracture): كسر قلعي في الجانب الوحشي للركبة، يرتبط بنسبة عالية (75-100%) بتمزق الرباط الصليبي الأمامي.
-
التصوير بالرنين المغناطيسي (MRI):
يُعد المعيار الذهبي لتقييم الأنسجة الرخوة مثل الأربطة، الأوتار، الغضاريف، والغضاريف الهلالية. يكشف عن التمزقات، الالتهابات، والكدمات العظمية.
- تصوير الرنين المغناطيسي المفصلي (MRI arthrogram): يتم حقن صبغة تباين في المفصل قبل التصوير، مما يزيد من دقة الكشف عن تمزقات الشفا المفصلي (Labral tears) في الورك والكتف، وإصابات الغضاريف.
- التصوير المقطعي المحوسب (CT scan): مفيد لتقييم الكسور المعقدة، والتشوهات العظمية، والتخطيط الجراحي، خاصة في حالات الكسور الخفية.
- الموجات فوق الصوتية (Ultrasound): يمكن استخدامها لتقييم الأوتار والأربطة السطحية، وتحديد وجود السوائل أو التجلطات الدموية، ولكنها أقل دقة من الرنين المغناطيسي في تقييم الإصابات العميقة أو الغضاريف الهلالية.
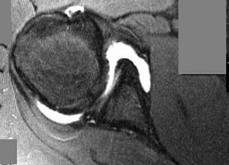

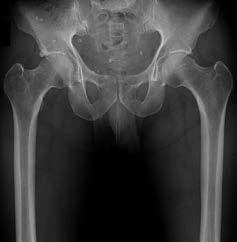
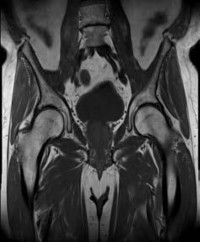
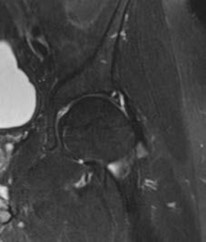
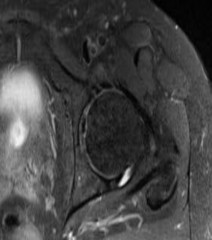
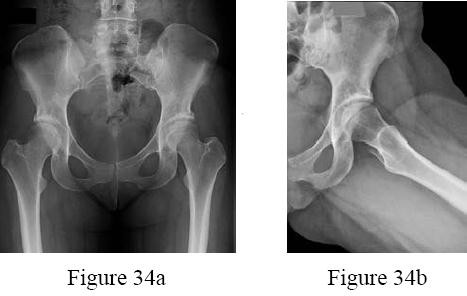
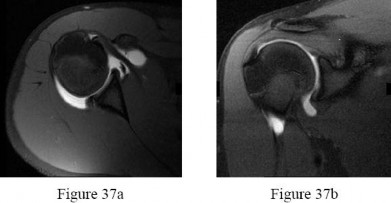
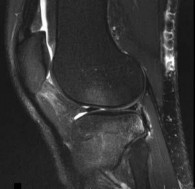
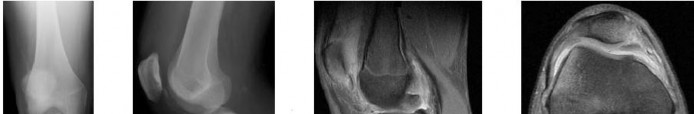
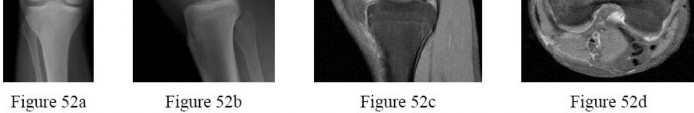
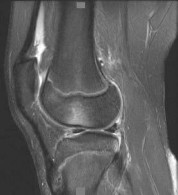
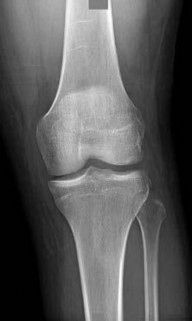
من خلال الجمع بين هذه الأدوات التشخيصية، يستطيع الأستاذ الدكتور محمد هطيف في صنعاء تقديم تشخيص دقيق وشامل، مما يسمح بوضع خطة علاجية مخصصة
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك