الدليل الشامل لعملية المسمار النخاعي لعلاج كسور أسفل عظمة الفخذ
الخلاصة الطبية
عملية المسمار النخاعي هي إجراء جراحي متقدم لعلاج كسور أسفل عظمة الفخذ. تعتمد على إدخال دعامة معدنية داخل تجويف العظم لتوزيع الأحمال وتوفير تثبيت قوي. يساعد هذا الإجراء في الحفاظ على الأنسجة المحيطة، تسريع التئام العظام، واستعادة القدرة على الحركة بشكل آمن وفعال.
الخلاصة الطبية السريعة: عملية المسمار النخاعي هي إجراء جراحي متقدم لعلاج كسور أسفل عظمة الفخذ. تعتمد على إدخال دعامة معدنية داخل تجويف العظم لتوزيع الأحمال وتوفير تثبيت قوي. يساعد هذا الإجراء في الحفاظ على الأنسجة المحيطة، تسريع التئام العظام، واستعادة القدرة على الحركة بشكل آمن وفعال.
مقدمة عن كسور أسفل عظمة الفخذ والمسمار النخاعي
شهدت طرق إدارة وعلاج كسور أسفل عظمة الفخذ تطورات هائلة في السنوات الأخيرة، حيث حظي التثبيت باستخدام المسمار النخاعي باهتمام متزايد واعتماد واسع النطاق في جراحة العظام الحديثة. تاريخيا، كان علاج هذه الإصابات المعقدة محفوفا بالمضاعفات، بما في ذلك عدم استقامة العظام، التهاب المفاصل ما بعد الصدمة، تيبس الركبة، وعدم الاستقرار الشديد، خاصة عند اللجوء إلى العلاج التحفظي (غير الجراحي) أو استخدام أجهزة التثبيت القديمة وغير الكافية.
اليوم، تُفضل الأجهزة النخاعية لقدرتها على توفير "تثبيت حيوي" للعظام. على عكس الشرائح المعدنية الصلبة التقليدية التي تعمل كأجهزة "حاجبة للأحمال" وغالبا ما تتطلب تجريدا واسعا للسمحاق (الغشاء المغلف للعظم)، تعمل المسامير النخاعية كغرسات "مشاركة للأحمال". هذا الميزة الميكانيكية الحيوية الأساسية توفر حفاظا أكبر على الأنسجة الرخوة، وتحافظ على التجمع الدموي الخاص بالكسر (والذي يحتوي على الخلايا الجذعية اللازمة للشفاء)، وتقلل بشكل كبير من الحاجة إلى الترقيع العظمي الإضافي.
ومع ذلك، فإن تطبيق المسامير النخاعية في الجزء السفلي من عظمة الفخذ لا يخلو من التحديات. يتطلب الأمر تخطيطا دقيقا قبل الجراحة، وفهما عميقا للقوى العضلية المشوهة، وتنفيذا جراحيا دقيقا لضمان التئام الكسر واستعادة وظيفة الطرف بالكامل.
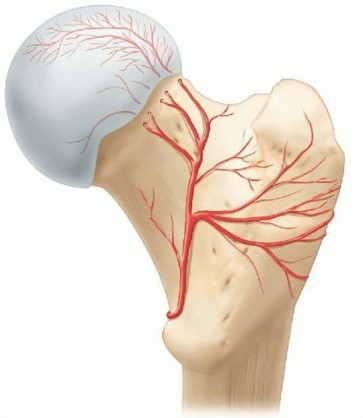
التشريح الحيوي لمنطقة أسفل الفخذ
لفهم كيفية حدوث كسور أسفل الفخذ وكيفية علاجها، يجب علينا أولا فهم التشريح المعقد لهذه المنطقة. عظمة الفخذ هي أطول وأقوى عظمة في جسم الإنسان. الجزء السفلي منها يتسع ليشكل "اللقمتين" (Condyles) اللتين تتمفصلان مع عظمة الساق (القصبة) لتكوين مفصل الركبة.
تتعرض منطقة أسفل الفخذ لقوى شد قوية من العضلات المحيطة بها، مما يجعل الكسور في هذه المنطقة عرضة للتشوه وعدم الاستقرار:
* عضلات الساق الخلفية تسحب الجزء السفلي المكسور إلى الخلف، مما يؤدي إلى تشوه في الامتداد.
* العضلة المقربة الكبيرة تسحب الجزء المكسور إلى الداخل، مما يخلق تشوها زاويا للداخل.
هذه القوى العضلية تجعل من التثبيت الجراحي ضرورة ملحة في معظم الحالات لضمان عودة العظام إلى وضعها التشريحي الصحيح.
الأسباب وعوامل الخطر لكسور أسفل الفخذ
تحدث كسور أسفل عظمة الفخذ نتيجة تعرض العظم لقوة تفوق قدرته على التحمل. تختلف أسباب هذه الكسور بناء على الفئة العمرية والحالة الصحية للمريض:
- الصدمات عالية الطاقة: تحدث غالبا لدى الشباب والبالغين نتيجة حوادث السيارات، حوادث الدراجات النارية، أو السقوط من ارتفاعات شاهقة. هذه الإصابات غالبا ما تكون مصحوبة بكسور مفتتة وإصابات في الأنسجة الرخوة.
- الصدمات منخفضة الطاقة: تحدث عادة لدى كبار السن، وخاصة النساء بعد انقطاع الطمث، نتيجة السقوط البسيط أثناء المشي أو الوقوف. السبب الرئيسي هنا هو هشاشة العظام التي تضعف البنية العظمية.
- الكسور المرضية: تحدث نتيجة وجود أمراض تضعف العظم مسبقا، مثل الأورام الحميدة أو الخبيثة، أو العدوى العظمية.
- الكسور حول المفاصل الصناعية: قد تحدث كسور أسفل الفخذ لدى المرضى الذين خضعوا مسبقا لعملية استبدال مفصل الركبة، وتتطلب هذه الحالات تقنيات جراحية خاصة.
الأعراض والعلامات التحذيرية
عند حدوث كسر في أسفل عظمة الفخذ، تظهر على المريض مجموعة من الأعراض الحادة التي تستدعي تدخلا طبيا طارئا. تشمل هذه الأعراض:
- ألم مبرح وحاد في منطقة الفخذ والركبة، يزداد سوءا مع أي محاولة للحركة.
- عدم القدرة المطلقة على تحمل الوزن أو الوقوف على الساق المصابة.
- تورم شديد وسريع في منطقة الركبة وأسفل الفخذ نتيجة النزيف الداخلي (تدمي المفصل).
- تشوه واضح في شكل الساق، حيث قد تبدو أقصر من الساق السليمة أو ملتوية بزاوية غير طبيعية.
- كدمات وتغير في لون الجلد حول منطقة الإصابة.
- في حالات الكسور المفتوحة، قد يبرز العظم من خلال الجلد، مما يزيد من خطر الإصابة بالعدوى بشكل كبير.
التشخيص والتقييم الطبي
يبدأ التشخيص الدقيق بتقييم سريري شامل في قسم الطوارئ. يقوم الطبيب بفحص النبض، والإحساس، والحركة في القدم للتأكد من عدم وجود إصابات في الأوعية الدموية أو الأعصاب المجاورة للكسر.
بعد التقييم السريري، يتم اللجوء إلى التصوير الطبي لتحديد نوع الكسر ودرجة تعقيده:
* الأشعة السينية: هي الخطوة الأولى والأساسية، وتؤخذ من زوايا متعددة (أمامية وجانبية) لتحديد موقع الكسر ومساره.
* التصوير المقطعي المحوسب: يعتبر ضروريا جدا إذا كان الكسر يمتد إلى داخل مفصل الركبة. يوفر صورا ثلاثية الأبعاد تساعد الجراح في فهم مدى تفتت السطح المفصلي والتخطيط الدقيق للعملية الجراحية.
* التصوير بالرنين المغناطيسي: نادرا ما يستخدم في التقييم الأولي للكسور، ولكنه قد يطلب لاحقا إذا كان هناك اشتباه في تمزق الأربطة أو الغضاريف الهلالية في الركبة.
خيارات العلاج المتاحة
يعتمد اختيار طريقة العلاج على عدة عوامل، منها نوع الكسر، جودة العظام، العمر، والحالة الصحية العامة للمريض. المسمار النخاعي التراجعي أصبح اليوم المعيار الذهبي للعديد من كسور أسفل الفخذ خارج المفصل والكسور البسيطة داخل المفصل.
الميكانيكا الحيوية للتثبيت النخاعي
يكمن التمييز الميكانيكي الحيوي الأساسي بين المسامير النخاعية والشرائح الخارجية في كيفية توزيع الإجهاد. المسامير النخاعية، التي يتم وضعها على طول المحور الميكانيكي لعظمة الفخذ، تتشارك الأحمال المحورية مع القشرة العظمية المحيطة. هذه الظاهرة (مشاركة الأحمال) تحفز التئام العظام الثانوي عبر تكوين الدشبذ العظمي (الكالس).
على العكس من ذلك، تعمل الشرائح كأجهزة حاجزة للأحمال، حيث تحمي العظم من الإجهاد، وهو ما قد يؤدي في بعض الأحيان إلى تأخر الالتئام أو فشل الزرعة إذا لم يلتئم الكسر بسرعة.
تقنية المسمار النخاعي التراجعي
تسمى هذه التقنية بـ "التراجعية" لأن المسمار يتم إدخاله من أسفل إلى أعلى (من خلال الركبة صعودا إلى تجويف الفخذ)، عكس التقنية التقليدية التي تبدأ من الورك.
خطوات عملية التثبيت بالمسمار النخاعي
تتطلب العملية دقة جراحية عالية وتتم عبر الخطوات التالية:
- تجهيز المريض ورد الكسر: يوضع المريض على ظهره على طاولة عمليات شفافة للأشعة. يتم ثني الركبة بزاوية 30 إلى 50 درجة باستخدام وسادة خاصة. يتم محاولة رد الكسر (إعادته لمكانه) مغلقا باستخدام الشد اليدوي.
- إعادة بناء المفصل: إذا كان هناك انقسام داخل المفصل، يجب رده بدقة تشريحية وتثبيته مؤقتا بأسلاك معدنية قبل فتح القناة النخاعية. يتم بعد ذلك التثبيت النهائي للكتلة المفصلية باستخدام مسامير إسفنجية مجوفة.
- النهج الجراحي ونقطة الدخول: يتم إجراء شق صغير (حوالي 3 سم) في منتصف الوتر الرضفي (وتر صابونة الركبة). تعتبر نقطة البداية حاسمة جدا لضمان دخول المسمار في المسار الصحيح داخل العظم.
- توسيع القناة وإدخال المسمار: يتم تمرير سلك توجيهي عبر موقع الكسر إلى الجزء العلوي من الفخذ. يتم توسيع القناة النخاعية تدريجيا باستخدام موسعات مرنة، ثم يتم إدخال المسمار النخاعي المختار بعناية.
- التثبيت النهائي: يتم تثبيت المسمار في مكانه باستخدام مسامير قفل عرضية في الجزء السفلي والعلوي لضمان عدم دوران المسمار أو تحركه من مكانه. يتم إدخال مسمارين إلى أربعة مسامير في الجزء السفلي لزيادة التثبيت في العظام الإسفنجية.
متى نلجأ للشرائح والمسامير بدلا من المسمار النخاعي
في حين أن التثبيت بالمسمار النخاعي فعال للغاية، إلا أن التفتت الشديد مع الامتداد المعقد داخل المفصل غالبا ما يمنع استخدام المسمار. في مثل هذه الحالات، يكون الرد المفتوح ضروريا عادة للحصول على إعادة بناء تشريحي دقيق للمفصل.
في المرضى الذين يعانون من هشاشة العظام أو التفتت الشديد، تكون الشريحة الداعمة أو الشريحة المغلقة الحديثة ضرورية لمنع هجرة اللقمتين (نهايات العظم) إلى الأعلى.
توضح سلسلة الصور التالية كسرا مفتتا للغاية في أسفل عظمة الفخذ تم علاجه برد مفصلي مفتوح وتثبيت بشريحة تحت العضلات، مما يبرز النهج البديل عندما يكون المسمار النخاعي غير مناسب بسبب تعقيد المفصل:

يوضح هذا الشكل كسرا مفتتا في أسفل عظمة الفخذ مع امتداد شديد داخل المفصل. تعقيد الكتلة المفصلية يجعل استخدام المسمار النخاعي التراجعي القياسي غير موات ميكانيكيا دون تحقيق استقرار مفصلي مطلق أولا.
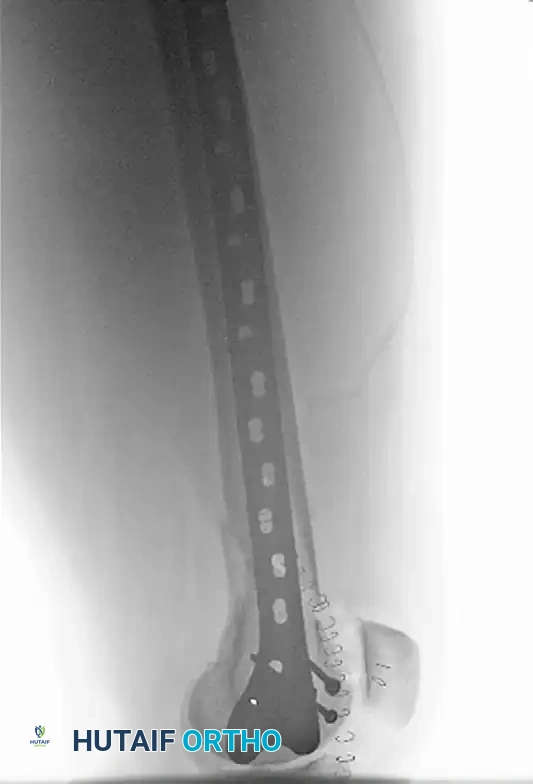
توضح صورة الأشعة السينية الأمامية الرد المفتوح والتثبيت الداخلي. تم استخدام شق جراحي جانبي بجوار الرضفة لرؤية المكون المفصلي مباشرة وتحقيق رده التشريحي الدقيق.
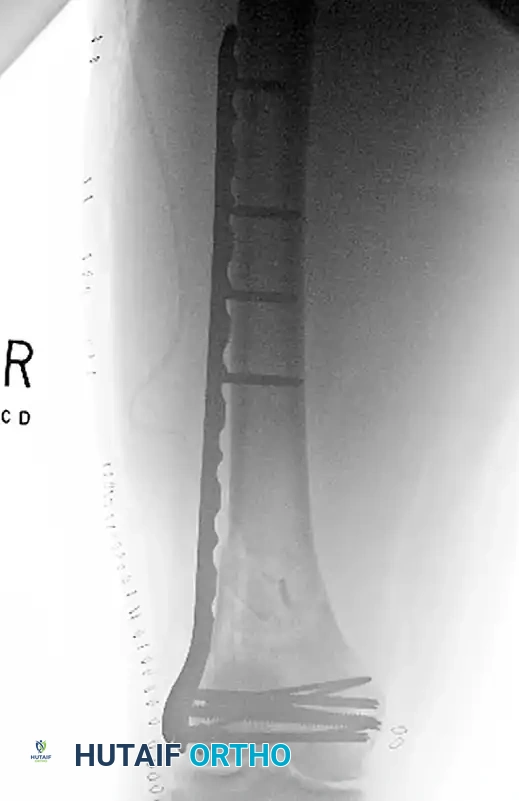
صورة أشعة جانبية تظهر الشريحة الموجودة تحت العضلات، والتي تم وضعها عبر الجلد بعد إعادة بناء المفصل، لتجسير التفتت في منطقة الكردوس (نهاية العظم).
التعافي وإعادة التأهيل بعد الجراحة
يجب تصميم بروتوكول إعادة التأهيل بعد الجراحة وفقا لنمط الكسر، جودة العظام، وصلابة التثبيت الذي تم تحقيقه. يعتبر العلاج الطبيعي جزءا لا يتجزأ من نجاح العملية الجراحية.
بروتوكول العلاج الطبيعي
- الحركة المبكرة: يجب أن تبدأ تمارين الحركة السلبية المستمرة أو تمارين نطاق الحركة المساعدة النشطة في اليوم الأول بعد الجراحة لمنع تيبس الركبة والالتصاقات داخل المفصل.
- حالة تحمل الوزن: بالنسبة لأنماط الكسور المستقرة، يتم البدء في تحمل الوزن بلمس أصابع القدم فورا، مع التقدم إلى تحمل الوزن الجزئي في الأسبوع السادس.
- تأخير تحمل الوزن: في الكسور المفتتة بشدة حيث يعمل المسمار كجهاز تجسير بحت، يجب تأخير تحمل الوزن الكامل حتى يتم ملاحظة أدلة شعاعية على وجود دشبذ عظمي (التئام)، وعادة ما يكون ذلك بين 8 إلى 12 أسبوعا، لمنع إجهاد الأجهزة وفشلها.
المضاعفات المحتملة وكيفية الوقاية منها
أظهرت تقارير استخدام المسمار النخاعي التراجعي نتائج سريرية مقبولة للغاية باستمرار، حيث تتراوح معدلات التئام العظام بين 90% إلى 100%، ويصل متوسط نطاق حركة الركبة بين 100 إلى 116 درجة من الانثناء.
على الرغم من هذه النتائج الممتازة، يجب على الجراحين والمرضى الانتباه للمضاعفات المحتملة:
* العدوى (الالتهابات): تتراوح بين 0% إلى 4%. يتم تقليلها إلى الحد الأدنى من خلال التعامل الدقيق مع الأنسجة الرخوة وإعطاء المضادات الحيوية الوقائية.
* سوء الالتئام: يحدث بنسبة 0% إلى 8%، وعادة ما يكون نتيجة الفشل في التعرف على القوى المشوهة وتصحيحها قبل الجراحة.
* فشل الأجهزة المعدنية: بنسبة 4% إلى 10%، وغالبا ما يرتبط بتحمل الوزن المبكر في الكسور المفتتة أو استخدام مسامير ذات أقطار غير كافية.
* آلام الركبة: قد تحدث بسبب بروز مسامير القفل السفلية أو فشل إدخال المسمار بعمق كاف، مما يؤدي إلى احتكاكه بالرضفة (صابونة الركبة).
الأسئلة الشائعة
كم تستغرق عملية المسمار النخاعي للفخذ
تستغرق العملية الجراحية عادة ما بين ساعة إلى ساعتين، ويعتمد ذلك بشكل كبير على مدى تعقيد الكسر وما إذا كان يمتد إلى داخل مفصل الركبة ويحتاج إلى إعادة بناء دقيقة.
متى يمكنني المشي بعد عملية المسمار النخاعي
يعتمد ذلك على نوع الكسر ومدى استقراره. في الكسور البسيطة، قد يسمح لك الطبيب بالمشي مع استخدام عكازات وتحميل وزن خفيف جدا (لمس الأرض بالقدم) في اليوم التالي للجراحة. أما في الكسور المفتتة، فقد يمنع تحميل الوزن لمدة تصل إلى 8-12 أسبوعا.
هل يتم إزالة المسمار النخاعي بعد التئام الكسر
في معظم الحالات، يبقى المسمار النخاعي في الجسم مدى الحياة ولا يتم إزالته إلا إذا تسبب في ألم مزمن، أو التهاب، أو إذا كان المريض صغيرا جدا في السن وما زالت عظامه في مرحلة النمو.
ما هي نسبة نجاح عملية المسمار النخاعي
تعتبر نسبة نجاح هذه العملية عالية جدا، حيث تصل معدلات التئام العظام إلى 90% - 100% في الحالات التي يتم فيها اتباع التعليمات الطبية وبرامج إعادة التأهيل بدقة.
هل تسبب العملية ألما مزمنا في الركبة
قد يعاني بعض المرضى من ألم في الركبة بعد عملية المسمار النخاعي التراجعي، ويحدث ذلك أحيانا بنسبة تصل إلى 12% إذا كان المسمار غير غائر بشكل كاف أسفل غضروف المفصل، مما يسبب احتكاكا. التقنيات الجراحية الحديثة تقلل من هذا الخطر بشكل كبير.
متى يمكنني العودة للقيادة بعد الجراحة
يمنع القيادة تماما حتى تتمكن من تحميل وزنك بالكامل على الساق المصابة وتستعيد قوة العضلات وردود الفعل السريعة. غالبا ما يستغرق هذا من 8 إلى 12 أسبوعا، ويجب الحصول على موافقة الطبيب المعالج أولا.
هل يمكن استخدام المسمار النخاعي لكبار السن
نعم، يعتبر المسمار النخاعي خيارا ممتازا لكبار السن الذين يعانون من هشاشة العظام، حيث يوفر تثبيتا حيويا يسمح لهم بالحركة المبكرة ويقلل من مضاعفات البقاء في السرير لفترات طويلة.
ما الفرق بين المسمار النخاعي والشريحة المعدنية
المسمار النخاعي يوضع داخل تجويف العظم ويسمح بتوزيع الأحمال بشكل طبيعي مما يحفز التئام العظم. أما الشريحة فتثبت على السطح الخارجي للعظم وتتحمل هي معظم العبء (حاجزة للأحمال). يتم اختيار كل منهما بناء على شكل وموقع الكسر.
كيف يمكنني تقليل التورم بعد العملية
يمكن تقليل التورم عن طريق رفع الساق المصابة فوق مستوى القلب عند الاستلقاء، استخدام الكمادات الباردة بانتظام، والالتزام بتمارين تحريك الكاحل لتعزيز الدورة الدموية ومنع تجلط الدم.
هل يؤثر المسمار النخاعي على أجهزة التفتيش في المطارات
المسامير النخاعية الحديثة مصنوعة من التيتانيوم أو سبائك طبية متقدمة. قد تطلق هذه المعادن أحيانا أجهزة الإنذار الحساسة في المطارات. يفضل دائما حمل بطاقة طبية أو تقرير من طبيبك يثبت وجود غرسة معدنية لتسهيل إجراءات التفتيش.
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة استثنائية في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك