جراحة إعادة زرع مفصل الورك الحل النهائي للمفاصل الصناعية الملتهبة في صنعاء مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
جراحة إعادة زرع مفصل الورك هي إجراء حيوي لاستبدال المفصل الصناعي المصاب بالعدوى، بهدف استئصال العدوى واستعادة وظيفة المفصل. يقدم الأستاذ الدكتور محمد هطيف في صنعاء رعاية متخصصة وخبرة عالية في هذا النوع من الجراحات المعقدة، مما يضمن أفضل النتائج للمرضى.
الخلاصة الطبية السريعة: جراحة إعادة زرع مفصل الورك هي إجراء حيوي لاستبدال المفصل الصناعي المصاب بالعدوى، بهدف استئصال العدوى واستعادة وظيفة المفصل. يقدم الأستاذ الدكتور محمد هطيف في صنعاء رعاية متخصصة وخبرة عالية في هذا النوع من الجراحات المعقدة، مما يضمن أفضل النتائج للمرضى.
مقدمة
يعد مفصل الورك الصناعي حلاً فعالاً للكثيرين الذين يعانون من آلام الورك المزمنة ومشكلات الحركة. ومع ذلك، في بعض الحالات النادرة، قد يتعرض هذا المفصل للالتهاب، مما يستدعي تدخلاً جراحياً معقداً يسمى "جراحة إعادة زرع مفصل الورك". هذا الإجراء لا يمثل مجرد استبدال للمفصل، بل هو عملية دقيقة تهدف إلى استئصال العدوى بشكل كامل، والحفاظ على العظام المحيطة، واستعادة وظيفة المفصل الطبيعية قدر الإمكان.
في صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف كأحد الرواد والأكثر خبرة في جراحات العظام والمفاصل، وخاصة في التعامل مع الحالات المعقدة مثل التهاب مفصل الورك الصناعي وإعادة زرعه. بفضل سنوات خبرته الطويلة، وتدريبه المتقدم، والتزامه بأحدث البروتوكولات العلاجية العالمية، يقدم الدكتور هطيف للمرضى أعلى مستويات الرعاية الطبية، مما يجعله الخيار الأول للعديد من المرضى الذين يبحثون عن حلول فعالة ودائمة لمشاكلهم الصحية.
تهدف هذه الصفحة الشاملة إلى تزويدكم بكل المعلومات الضرورية حول جراحة إعادة زرع مفصل الورك، بدءاً من تعريفها، مروراً بالتشريح، الأسباب، الأعراض، طرق التشخيص، خيارات العلاج، وصولاً إلى الرعاية بعد الجراحة والمضاعفات المحتملة. نأمل أن تكون هذه المعلومات مفتاحاً لفهم أعمق لهذا الإجراء الحيوي، وأن تمنحكم الثقة في اتخاذ القرارات العلاجية الصحيحة بالتشاور مع الأستاذ الدكتور محمد هطيف وفريقه الطبي المتخصص.
ما هي جراحة إعادة زرع مفصل الورك
تشير جراحة إعادة زرع مفصل الورك إلى عملية إدخال طرف اصطناعي جديد (مفصل صناعي) بعد إزالة المفصل الصناعي الأصلي الذي تعرض للعدوى. يمكن إجراء هذه العملية كإجراء من مرحلة واحدة أو مرحلتين، باستخدام مكونات مثبتة بالإسمنت أو بدون إسمنت، وذلك بناءً على حالة المريض ونوع العدوى. الهدف الأساسي هو القضاء على العدوى بشكل كامل، وتقليل المضاعفات، واستعادة وظيفة المفصل المصاب.
التشريح
لفهم جراحة إعادة زرع مفصل الورك، من المهم التعرف على التشريح الأساسي لمنطقة الورك وكيفية تأثرها بالعملية. مفصل الورك هو مفصل كروي حقي كبير يربط عظم الفخذ بالحوض، مما يسمح بحركة واسعة النطاق.
تُجرى جراحة إعادة زرع مفصل الورك عادةً عبر مقاربات جراحية مختلفة، أشهرها المقاربة الخلفية الجانبية (Posterolateral) أو المقاربة الجانبية المباشرة (Direct Lateral أو Transgluteal). قد تُدمج أي من هاتين المقاربتين مع قطع عظم المدور (Trochanteric Osteotomy) لتوفير كشف أوسع للمنطقة الجراحية.
الأعصاب المعرضة للخطر أثناء الجراحة
- العصب الوركي (Sciatic Nerve): يكون العصب الوركي معرضاً للخطر أثناء المقاربة الخلفية الجانبية للورك. في المرضى الذين يعانون من تندب شديد بسبب عمليات سابقة، قد يكون من الضروري كشف العصب بشكل صريح قبل البدء في عملية الزرع نفسها. يخرج العصب الوركي عادة عميقاً وأسفل العضلة الكمثرية، ثم يمر سطحياً للعضلة السدادة الداخلية. ومع ذلك، فإن العصب الوركي عرضة لتنوع كبير في مساره، وفي بعض المرضى، قد يخرج أعلى أو حتى يمر عبر بطن العضلة الكمثرية نفسها.
- العصب الألوي العلوي (Superior Gluteal Nerve): في المقاربة الجانبية المباشرة، قد تتأثر وظيفة العضلات المبعدة (Abductors) إذا لم يتم توخي الحذر الكافي لتجنب إصابة العصب الألوي العلوي، والذي يقع في المتوسط 5 سم أعلى المدور الكبير.
إعادة بناء الحق
غالباً ما يكون تثبيت البراغي ضرورياً لإعادة بناء الحق (Acetabulum). تعتبر المنطقة الأكثر أماناً لإدخال براغي الحق، لتجنب الهياكل العصبية الوعائية، هي الربع الخلفي العلوي. يتطلب الأستاذ الدكتور محمد هطيف وفريقه فهماً دقيقاً لهذا التشريح لضمان سلامة المرضى وتحقيق أفضل النتائج الجراحية.
الأسباب وعوامل الخطر
تعتبر العدوى حول المفصل الصناعي للورك من المضاعفات الخطيرة التي تستدعي إعادة زرع المفصل. فهم أسباب هذه العدوى وعوامل الخطر المرتبطة بها أمر بالغ الأهمية للوقاية والعلاج.
مسببات العدوى
- انتشار العدوى: تتراوح نسبة حدوث العدوى بين 0.7% إلى 2% بعد جراحة استبدال مفصل الورك الأولية، وترتفع إلى 3% إلى 4% في جراحات المراجعة (Revision Surgeries).
- الكائنات الحية الدقيقة الشائعة: أكثر الكائنات الحية الدقيقة شيوعاً التي تُعزل في حالات التهاب مفصل الورك الصناعي هي بكتيريا Staphylococcus aureus و S. epidermidis ، بالإضافة إلى البكتيريا سالبة الجرام. هناك أيضاً تزايد في انتشار البكتيريا المقاومة للمضادات الحيوية، مما يزيد من تحدي العلاج.
تصنيف العدوى حول المفصل الصناعي
يمكن تصنيف العدوى حول المفصل الصناعي إلى عدة أنواع بناءً على توقيت ظهورها وطبيعتها، وهذا التصنيف يوجه خطة العلاج:
- النوع الأول (Type I): زراعات إيجابية للعدوى أثناء الجراحة في مفصل يبدو طبيعياً ظاهرياً.
- النوع الثاني (Type II): عدوى مبكرة بعد الجراحة (تحدث خلال 4 أسابيع من الجراحة الأولية).
- النوع الثالث (Type III): عدوى حادة تنتقل عبر الدم (تحدث في مريض لديه مفصل يعمل بشكل جيد بخلاف ذلك، مع أعراض أقل من 4 أسابيع).
- النوع الرابع (Type IV): عدوى مزمنة متأخرة (أكثر من 4 أسابيع من الأعراض).
في حالات العدوى من النوعين الثاني والثالث، يمكن علاجها بنجاح غالباً عن طريق تنظيف المفصل، واستبدال البطانة، والإبقاء على الزرع الأصلي. أما عدوى النوع الرابع (المزمنة)، فتتطلب عادة إزالة جميع الزرعات وإجراء مراجعة كاملة للمفصل. يعود هذا الاختلاف في الإدارة إلى التكون المتوقع للأغشية الحيوية البكتيرية (Bacterial Biofilm) على الزرعات، والتي قد تمنع القضاء الفعال على العدوى دون إزالة المفصل الصناعي.
الأغشية الحيوية البكتيرية (Biofilms)
تتكون الأغشية الحيوية البكتيرية بدرجة متفاوتة حسب نوع البكتيريا المعنية. هذه الأغشية هي تجمعات من البكتيريا تلتصق بسطح المفصل الصناعي وتكون محمية بغشاء مخاطي، مما يجعلها مقاومة للمضادات الحيوية وللاستجابة المناعية للجسم. لذلك، في حالات العدوى المزمنة، يصبح إزالة المفصل الصناعي المصاب هو الحل الوحيد للقضاء على هذه الأغشية البكتيرية.
عوامل الخطر لعدوى المفصل الصناعي
هناك عدة عوامل تزيد من خطر الإصابة بالعدوى بعد جراحة مفصل الورك الصناعي، ومنها:
- تاريخ مرض السكري: يمكن أن يؤثر على الاستجابة المناعية للجسم وقدرته على محاربة العدوى.
- الآفات الجلدية المزمنة: تزيد من خطر دخول البكتيريا إلى الجسم.
- استخدام الكورتيكوستيرويدات: يضعف الجهاز المناعي.
- أي نوع من نقص المناعة: يجعل الجسم أكثر عرضة للعدوى.
- مدة الجراحة الأولية: الجراحات الأطول قد تزيد من خطر التعرض للعدوى.
يحرص الأستاذ الدكتور محمد هطيف على تقييم هذه العوامل بعناية فائقة قبل أي إجراء جراحي، ويضع خططاً وقائية لتقليل خطر العدوى قدر الإمكان، ويقدم للمرضى التوعية اللازمة حول كيفية حماية أنفسهم.

الأعراض والعلامات
تعتبر الأعراض والعلامات السريرية مؤشرات حيوية لتشخيص التهاب مفصل الورك الصناعي. الانتباه لهذه الأعراض يمكن أن يسرع من عملية التشخيص والعلاج، مما يساهم في تحقيق نتائج أفضل.
الأعراض الرئيسية التي يبلغ عنها المريض
- الألم: العرض الرئيسي الذي يشتكي منه المرضى المصابون بعدوى حول المفصل الصناعي هو الألم، والذي غالباً ما يكون موجوداً حتى في حالة الراحة. هذا الألم قد يكون مختلفاً عن الألم الأولي الذي دفعهم لإجراء جراحة استبدال المفصل، ويكون أكثر حدة أو مستمراً.
- تأخر التئام الجروح: إذا استغرق الجرح بعد الجراحة الأولية وقتاً طويلاً للالتئام، أو إذا لم يلتئم بشكل كامل، فقد يكون ذلك مؤشراً على وجود عدوى.
- نزيف الجرح المستمر: أي إفرازات مستمرة من الجرح بعد الفترة الطبيعية للتعافي تعد علامة مقلقة.
- تاريخ عدوى الجرح السطحية: إذا كان المريض قد عانى من عدوى سطحية في الجرح بعد الجراحة الأولية، فإن ذلك يزيد من الشك بوجود عدوى أعمق.
الفحص السريري والنتائج الجسدية
يبدأ التقييم الأولي للمريض بفحص عام للورك، يجريه الطبيب المتخصص مثل الأستاذ الدكتور محمد هطيف، للبحث عن علامات محددة للعدوى:
-
فحص الجرح:
يتم فحص جرح الورك بحثاً عن:
- الدفء (Warmth): ارتفاع درجة حرارة الجلد حول المفصل.
- الاحمرار (Erythema): احمرار الجلد.
- التذبذب (Fluctuance): إحساس بوجود سائل تحت الجلد عند الجس.
- الجيوب الناسورية (Discharging Sinuses): قنوات تفرغ الصديد من المفصل إلى سطح الجلد.
- وجود أي ورم دموي (Hematoma): تجمع للدم.
- تقييم العضلات المبعدة (Abductors): يتم جس العضلات المبعدة وتقييم وظيفتها، حيث يمكن أن تتأثر العدوى بها.
- فحص النبضات والأعصاب: يتم جس النبضات في الأطراف السفلية وإجراء فحص عصبي كامل، مع إيلاء اهتمام خاص لوظيفة العصب الوركي، نظراً لأهميته ومخاطر إصابته.
من خلال الجمع بين تاريخ المريض المفصل والفحص السريري الدقيق، يمكن للأستاذ الدكتور محمد هطيف تحديد مدى الاشتباه في وجود عدوى وتوجيه الخطوات التشخيصية التالية بشكل فعال.
التشخيص والفحوصات
يتطلب تشخيص التهاب مفصل الورك الصناعي مقاربة شاملة تتضمن الفحوصات المخبرية والتصويرية، بالإضافة إلى التقييم السريري. يتبع الأستاذ الدكتور محمد هطيف بروتوكولات تشخيصية دقيقة لضمان تحديد العدوى بدقة قبل الشروع في العلاج.
الفحوصات المخبرية
-
معدل ترسيب كرات الدم الحمراء (ESR) والبروتين التفاعلي C (CRP):
- يتم مراقبة العدوى عن طريق التقييم المتسلسل لمعدل ترسيب كرات الدم الحمراء (ESR) (الطبيعي أقل من 30 ملم في الساعة) والبروتين التفاعلي C (CRP) (الطبيعي أقل من 10 ملغم/لتر).
- يمتلك مستوى CRP الطبيعي قيمة تنبؤية سلبية للعدوى تزيد عن 95%، مما يعني أنه إذا كان CRP طبيعياً، فمن غير المرجح وجود عدوى.
- قد يرتفع ESR و CRP إذا كان المريض يعاني من أمراض التهابية جهازية أخرى (مثل أمراض الروماتيزم)، وبالتالي قد لا تكون هذه الاختبارات موثوقة تماماً في مثل هذه الحالات.
-
شفط مفصل الورك (Hip Aspiration):
- يعتبر شفط مفصل الورك مع عدد خلايا الدم البيضاء أكبر من 3000 خلية/ميكرولتر وأكثر من 80% من الخلايا المتعادلة مؤشراً قوياً جداً للعدوى.
- صبغة جرام (Gram stain) لديها حساسية منخفضة جداً للعدوى.
- يتم الحصول على ثلاث عينات في وقت شفط مفصل الورك. وتعتبر نتيجة المزرعة إيجابية إذا تم الحصول على نمو في عينتين منفصلتين على الأقل.
الفحوصات التصويرية
تساعد الفحوصات التصويرية في تقييم حالة العظام والمفصل الصناعي وتحديد مدى الضرر الناجم عن العدوى.
-
الأشعة السينية (Radiographs):
- يتم الحصول على صور بالأشعة السينية، بما في ذلك منظر أمامي خلفي (AP) للحوض، ومنظر جانبي للورك، وصور جوديت (Judet views) إذا لزم الأمر، لتقييم سلامة أعمدة الحق.
- في بعض الحالات، قد تكون هناك حاجة إلى صور AP وجانبية لكامل طول عظم الفخذ.
- يجب تقدير عيوب العظام في الأشعة السينية البسيطة وتوفير الأطراف الاصطناعية الترميمية المناسبة.
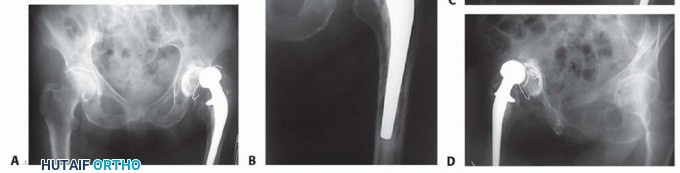
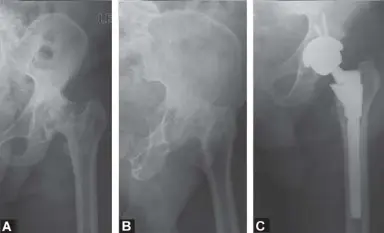
صور الأشعة السينية قبل الجراحة
- أ. الحوض: منظر أمامي خلفي للحوض.
- ب. عظم الفخذ: منظر أمامي خلفي لعظم الفخذ.
- ج. منظر مائل السدادة: لتحديد سلامة الحق.
-
د. منظر مائل الحرقفي: لتقييم أعمدة الحق.
-
التصوير المقطعي المحوسب (CT Scans):
- تكون فحوصات التصوير المقطعي المحوسب مفيدة لتحديد حجم عيوب عظم الحق بدقة، مما يساعد في التخطيط الجراحي.
التشخيص التفريقي
من المهم التمييز بين العدوى وغيرها من الحالات التي قد تسبب أعراضاً مشابهة.
- التفاعلات السلبية لأيونات المعادن: يمكن أن تظهر هذه التفاعلات بأعراض وعلامات مشابهة لتلك التي تحدث في المفصل الصناعي المصاب بالعدوى. ومع ذلك، يمكن عادةً التفريق بينهما بناءً على الفحوصات المصلية (تحاليل الدم)، ودراسات التصوير، وشفط المفصل، والتي تكشف عن اختلافات مميزة.
يضمن الأستاذ الدكتور محمد هطيف استخدام أحدث التقنيات التشخيصية وأكثرها دقة لتحديد طبيعة المشكلة بدقة، مما يمهد الطريق لخطة علاجية ناجحة ومخصصة لكل مريض.

خيارات العلاج
يهدف علاج التهاب مفصل الورك الصناعي إلى القضاء على العدوى، وتقليل المضاعفات، واستعادة وظيفة المفصل. تتنوع خيارات العلاج بين الإدارة غير الجراحية والجراحة، ويتم اختيار الأنسب بناءً على حالة المريض ونوع العدوى.
العلاج غير الجراحي
في بعض الحالات، قد لا تكون الجراحة خياراً ممكناً، خاصة للمرضى الذين يعانون من حالات صحية خطيرة (أمراض مصاحبة شديدة) أو الذين خضعوا لعدة عمليات إعادة زرع فاشلة سابقاً. في مثل هذه الحالات، يمكن اتخاذ قرار بترك المفصل الصناعي المصاب في مكانه واستخدام علاج بالمضادات الحيوية المثبطة على المدى الطويل. هذا النهج يهدف إلى السيطرة على العدوى بدلاً من القضاء عليها تماماً، ويقلل من الأعراض ويحسن نوعية حياة المريض.
العلاج الجراحي وإعادة الزرع
تعتبر الجراحة هي الحل الأكثر فعالية للقضاء على عدوى مفصل الورك الصناعي واستعادة وظيفة المفصل.

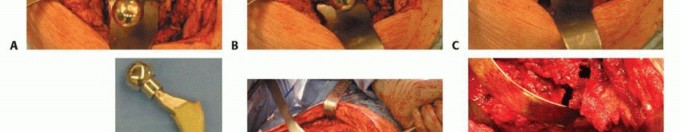
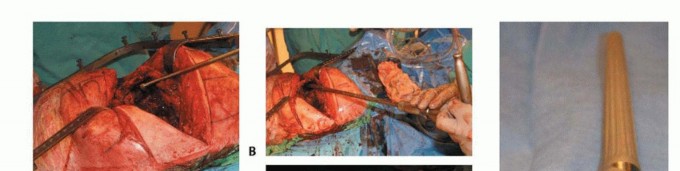
مراحل جراحة إعادة الزرع
يمكن إجراء إعادة زرع المفصل الصناعي كعملية واحدة، مباشرة بعد إزالة المفصل المصاب، أو كإجراء من مرحلتين، بعد أسابيع أو شهور من إزالة المكونات المصابة الأولية. في كلتا الحالتين، من الضروري ضمان بيئة جراحية معقمة قبل إعادة زرع مفصل الورك.
- الإجراء من مرحلة واحدة (One-Stage Procedure): في هذه الطريقة، يتم إزالة المفصل المصاب واستبداله بمفصل جديد في نفس العملية الجراحية. عادةً ما يتم إدخال أحد المكونات على الأقل، عادةً مكون الفخذ، باستخدام إسمنت عظمي محمل بالمضادات الحيوية.
- الإجراء من مرحلتين (Two-Stage Procedure): يفضل العديد من الجراحين، بما في ذلك الأستاذ الدكتور محمد هطيف، هذا النهج. يتضمن الإجراء من مرحلتين عادةً وضع فاصل مؤقت محمل بالمضادات الحيوية (Antibiotic-Loaded Spacer) بين العمليتين. يعمل هذا الفاصل كمركبة لتوصيل جرعات عالية من المضادات الحيوية الموضعية، و كوسيلة للحفاظ على المساحة المفصلية مع الحفاظ على وظيفة الطرف بشكل عام قبل إعادة الزرع النهائي.

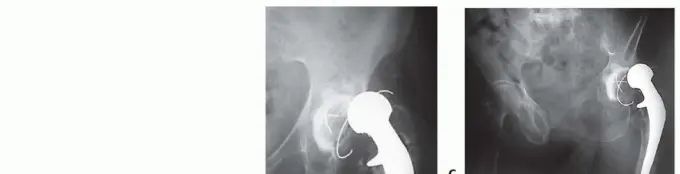
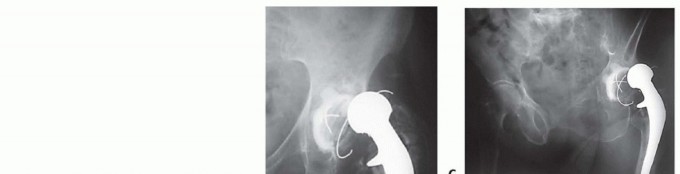
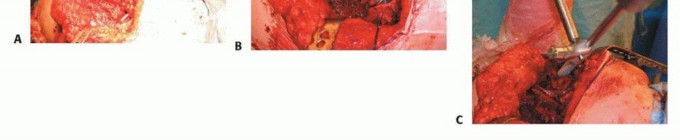
فاصل مفصلي مؤقت محمل بالمضادات الحيوية
- أ. أشعة حوض أمامي خلفي تظهر مفصلاً صناعياً أولياً ملتهباً.
- ب. الفاصل المفصلي المؤقت المحمل بإسمنت مضاد حيوي.
-
ج. مراجعة المرحلة الثانية لنفس المريض، باستخدام مفصل صناعي معياري.
- يُلاحظ أن الحد الأدنى من فقدان العظم حدث بين الجراحة الأولية وإجراء المراجعة النهائية.
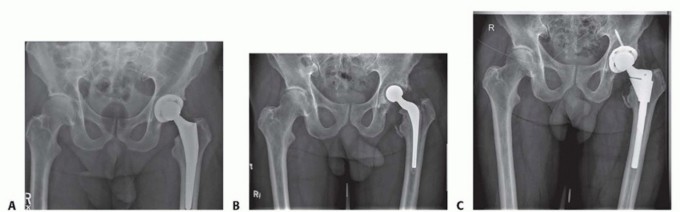
في الإجراءات من مرحلتين، يمكن تحديد موعد جراحة إعادة زرع مفصل الورك النهائية بمجرد أن يكمل المريض دورة المضادات الحيوية ويظهر اتجاهاً نحو تطبيع علاماته الالتهابية. لا يلزم إجراء شفط روتيني للورك قبل الجراحة في معظم الحالات.
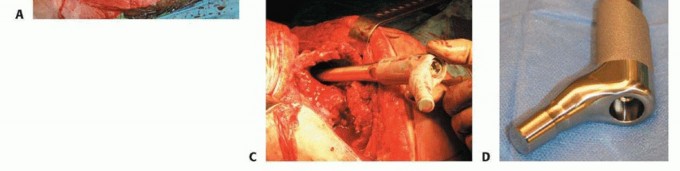
اختيار المفصل الصناعي
يتم تحديد اختيار الأطراف الاصطناعية لإعادة بناء كل من الفخذ والحق بواسطة عدد من العوامل، بما في ذلك جودة وكمية العظم المتبقي للمريض للتكامل العظمي أو التثبيت بالإسمنت، وحالة الأنسجة الرخوة المحيطة، وتفضيل الجراح. في بعض المرضى ذوي المتطلبات المنخفضة والذين لديهم تاريخ من جراحات إعادة الزرع الفاشلة السابقة، قد يتم النظر في إجراء استئصال المفصل (Resection Arthroplasty).
التخطيط قبل الجراحة
يعد التخطيط الدقيق قبل الجراحة أمراً حاسماً لنجاح عملية إعادة زرع مفصل الورك. يولي الأستاذ الدكتور محمد هطيف اهتماماً خاصاً لهذه المرحلة لضمان جاهزية كل التفاصيل.
- توقع الحاجة إلى زرعات وأدوات متخصصة: من المهم توقع الحاجة إلى زرعات وأدوات متخصصة قبل الجراحة، مع الأخذ في الاعتبار عوامل مثل الإزاحة، وعدم تساوي طول الساق، ومخزون العظام، واستقرار المفصل.
- تخطيط مسبق دقيق: يعد التخطيط المسبق الدقيق ضرورياً لتوقع حجم الزرعة وطولها وإزاحتها.

التخطيط قبل الجراحة
-
التخطيط المسبق ضروري لتحديد قطر وطول الزرعة التي قد تكون مطلوبة.
-
ضعف العضلات المبعدة: قد يتطلب ضعف العضلات المبعدة في الورك استخدام زرعة حقي مقيدة (constrained acetabular implant)، أو مكونات رأس فخذية ذات قطر أكبر، أو كأس مزدوج الحركة (dual mobility cup).
- التواصل مع مختبر علم الأمراض: يجب إبلاغ مختبر علم الأمراض باحتمال الحاجة إلى تحليل مقاطع مجمدة أثناء الجراحة في حالات العدوى المشتبه بها. تُؤخذ هذه العينات النسيجية من واجهة الأنسجة الرخوة المجاورة لزرعة الفاصل التي تم إزالتها. بالإضافة إلى ذلك، إذا تم الحصول على مزارع أثناء الجراحة، يجب تنبيه مختبر الأحياء الدقيقة إلى الحاجة إلى فترة حضانة طويلة تصل إلى 14 يوماً.
- خطط جراحية بديلة: من المفيد أن تكون هناك خطط جراحية بديلة جاهزة في حالة وجود نتائج غير متوقعة أثناء الجراحة أو مضاعفات، والتي قد تشمل الحاجة إلى إعادة إدخال زرعة فاصل مضاد حيوي إذا كان هناك دليل على استمرار العدوى.
وضعية المريض
يتم وضع المريض بعناية فائقة لضمان أفضل وصول جراحي وسلامة أثناء العملية.
- الوضعية الجانبية: يتم وضع المريض في وضعية الاستلقاء الجانبية مع دعامات أمامية وخلفية.
- استقرار الحوض: يجب أن يكون الحوض عمودياً، ويجب التأكد من أن الدعامات مستقرة. يتم الحفاظ على ظهر المريض مستقيماً وكتفيه عموديين.
- ملاحظة فرق طول الساق: يتم تدوين ملاحظة سريرية لأي تفاوت في طول الساق قبل تحضير الطرف. يسمح هذا بالمراقبة أثناء الجراحة لتعديلات طول الساق.
- إشراف الجراح: يجب أن يتم وضع المريض تحت إشراف الجراح لأن الأخطاء في الوضعية قد تؤدي إلى سوء محاذاة مكون الحق.
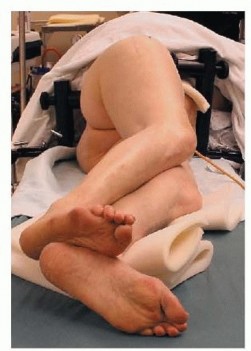
وضعية المريض
- المريض في وضعية الاستلقاء الجانبية.
المقاربة الجراحية
يتم اختيار المقاربة الجراحية بعد دراسة متأنية قبل الجراحة للعوامل المهمة، بما في ذلك:
- المقاربة السابقة: هل كانت هناك عملية سابقة؟
- الموقع التشريحي ومدى فقدان العظم: لتحديد أفضل طريقة للوصول.
- عدم الاستقرار المتوقع: هل هناك توقع لعدم استقرار المفصل؟
- وظيفة العضلات المبعدة: لتقليل الضرر المحتمل.
- تفضيل الجراح وخبرته: يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في اختيار المقاربة الأنسب لكل حالة.
الخيارات الرئيسية للمقاربة الجراحية هي:
- المقاربة الخلفية الجانبية (Posterolateral approach).
- المقاربة الجانبية المباشرة (Direct lateral / transgluteal approach).
- قطع عظم المدور (Trochanteric osteotomy).
- قطع عظم المدور الانزلاقي (Trochanteric slide osteotomy).
- **قطع عظم المدور الموس
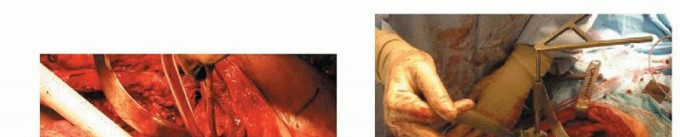
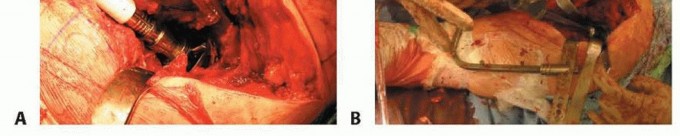
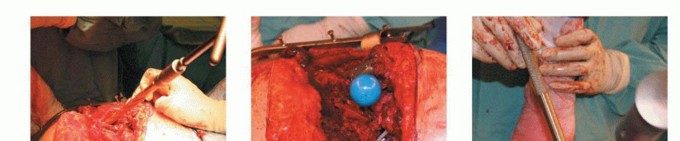
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك