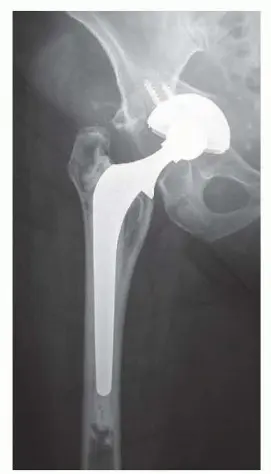
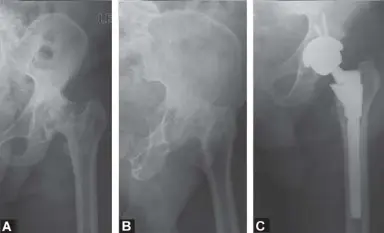
المدخل الخلفي الجانبي لجراحة استبدال مفصل الورك الكلي: دليل شامل للمرضى في صنعاء مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
المدخل الخلفي الجانبي هو إجراء جراحي فعال لاستبدال مفصل الورك الكلي، يوفر رؤية ممتازة للمفصل ويقلل من صدمة الأنسجة، مما يعزز الشفاء. يقدم الأستاذ الدكتور محمد هطيف في صنعاء هذه الجراحة بتقنيات متقدمة لضمان أفضل النتائج للمرضى، مع التركيز على الاستقرار والتعافي السريع.
الخلاصة الطبية السريعة: المدخل الخلفي الجانبي هو إجراء جراحي فعال لاستبدال مفصل الورك الكلي، يوفر رؤية ممتازة للمفصل ويقلل من صدمة الأنسجة، مما يعزز الشفاء. يقدم الأستاذ الدكتور محمد هطيف في صنعاء هذه الجراحة بتقنيات متقدمة لضمان أفضل النتائج للمرضى، مع التركيز على الاستقرار والتعافي السريع.
مقدمة
يُعد استبدال مفصل الورك الكلي (Total Hip Arthroplasty - THA) أحد أكثر الإجراءات الجراحية شيوعًا ونجاحًا في مجال جراحة العظام، حيث يوفر للمرضى راحة كبيرة من الألم ويُحسن من جودة حياتهم بشكل ملحوظ. على مر السنين، تطورت التقنيات الجراحية بشكل كبير، وشهدت ظهور مقاربات مختلفة تهدف جميعها إلى تحقيق أفضل النتائج مع تقليل المضاعفات. من بين هذه المقاربات، برز "المدخل الخلفي الجانبي" كواحد من أكثر الطرق فعالية وموثوقية، خاصة في أيدي الجراحين ذوي الخبرة.
في هذا الدليل الشامل، سنتعمق في فهم المدخل الخلفي الجانبي لجراحة استبدال مفصل الورك الكلي، بدءًا من التحضير وحتى التعافي، مع تسليط الضوء على خبرة الأستاذ الدكتور محمد هطيف، الذي يُعد من الرواد في هذا المجال في صنعاء واليمن. يلتزم الأستاذ الدكتور محمد هطيف بتقديم رعاية طبية عالية الجودة، مستخدمًا أحدث التقنيات لضمان أفضل النتائج الجراحية والوظيفية لمرضاه.
تاريخيًا، بدأ استخدام المدخل الجراحي لمفصل الورك مع شارنلي في عام 1970، الذي استخدم المدخل عبر المدور. ومنذ ذلك الحين، تم تقديم مقاربات أخرى مثل المدخل الأمامي (سميث بيترسون)، والجانبي (هاردينج)، والأمامي الجانبي (واتسون جونز)، والخلفي (جيبسون)، والتي حققت جميعها نتائج جيدة. الاتجاه الحالي هو نحو استخدام المقاربات الجراحية الأقل بضعاً، ولكن من الضروري التأكيد على أن الرؤية الواضحة للمعالم التشريحية المحيطة أمر حاسم للتوجيه الصحيح ووضع المكونات بدقة. محاولة إجراء الجراحة من خلال شق جلدي صغير بشكل غير كافٍ قد يؤدي إلى سوء وضع المكونات، وتلف كبير للأنسجة الرخوة، وارتفاع معدلات المضاعفات التي يمكن أن تؤثر على طول العمر السريري للإجراء.
هنا، سنصف التقنية الجراحية لاستبدال مفصل الورك الكلي باستخدام المدخل الخلفي الجانبي، والذي يتيح تعريضًا كاملاً للجزء العلوي من عظم الفخذ والحُق مع تقليل صدمة الأنسجة، وتعزيز إصلاح الأنسجة الرخوة الخلفية، وإدارة الألم متعددة الوسائط، وهي المبادئ التي يتبعها الأستاذ الدكتور محمد هطيف لضمان سلامة وراحة مرضاه.
التشريح الأساسي لمفصل الورك
لفهم جراحة استبدال مفصل الورك، من المهم أولاً فهم التشريح الأساسي لهذا المفصل المعقد. مفصل الورك هو مفصل كروي حُقّي، مما يعني أنه يتكون من رأس كروي الشكل (رأس عظم الفخذ) يستقر داخل تجويف يشبه الكوب (الحُق). هذا التصميم يسمح بحركة واسعة في جميع الاتجاهات.
مكونات مفصل الورك الرئيسية
يتكون مفصل الورك بشكل أساسي من:
- الحُق (Acetabulum): هو تجويف عميق في عظم الحوض يستقبل رأس عظم الفخذ.
- رأس عظم الفخذ (Femoral Head): هو الجزء العلوي الكروي من عظم الفخذ (الفخذ) الذي يدخل في الحُق.
- الغضاريف (Cartilage): تغطي الغضاريف الناعمة والزلقة أسطح العظام داخل المفصل، مما يسمح لها بالانزلاق بسلاسة ضد بعضها البعض.
- المحفظة المفصلية (Joint Capsule): هي غلاف ليفي قوي يحيط بالمفصل، ويوفر الاستقرار ويحتوي على السائل الزليلي الذي يغذي الغضروف ويزلقه.
- الأربطة (Ligaments): هي أشرطة قوية من الأنسجة تربط العظام ببعضها البعض وتوفر استقرارًا إضافيًا للمفصل.
- العضلات والأوتار (Muscles and Tendons): تحيط العديد من العضلات والأوتار بمفصل الورك، وتعمل على تحريكه وتوفير القوة والدعم.
أهمية الأنسجة المحيطة بالورك في الجراحة
في المدخل الخلفي الجانبي، يتم العمل بالقرب من بعض العضلات والأوتار المهمة التي تتحكم في حركة الورك. تشمل هذه العضلات:
- العضلة الألوية الكبرى (Gluteus Maximus): عضلة كبيرة تقع في الأرداف وتساعد في تمديد وتدوير الورك.
- العضلات المدورة الخارجية (External Rotators): مجموعة من العضلات الصغيرة التي تساعد في تدوير الورك إلى الخارج.
- المحفظة الخلفية (Posterior Capsule): الجزء الخلفي من المحفظة المفصلية.
تُعد الدقة في التعامل مع هذه الأنسجة أمرًا بالغ الأهمية لتقليل الصدمة الجراحية، والحفاظ على وظيفة العضلات، وضمان استقرار المفصل بعد الجراحة. يحرص الأستاذ الدكتور محمد هطيف على الحفاظ على هذه الأنسجة وإصلاحها بعناية لتعزيز التعافي السريع وتقليل خطر المضاعفات.
الأسباب الشائعة لاستبدال مفصل الورك الكلي
يُصبح استبدال مفصل الورك الكلي ضروريًا عندما يتضرر المفصل بشكل لا يمكن علاجه بالطرق غير الجراحية، مما يؤدي إلى ألم شديد وتقييد في الحركة يؤثر على جودة حياة المريض. تتعدد الأسباب المؤدية إلى هذا التلف، وأكثرها شيوعًا ما يلي:
التهاب المفاصل التنكسي (الخشونة)
يُعد التهاب المفاصل التنكسي، المعروف أيضًا باسم الخشونة أو الفصال العظمي، السبب الأكثر شيوعًا للحاجة إلى استبدال مفصل الورك. يحدث هذا عندما يتآكل الغضروف الواقي الذي يغطي أطراف العظام في المفصل بمرور الوقت، مما يؤدي إلى احتكاك العظام ببعضها البعض. ينتج عن ذلك ألم، وتيبس، وتورم، وصعوبة في الحركة.
التهاب المفاصل الروماتويدي
هو مرض التهابي مزمن يصيب المفاصل، حيث يهاجم الجهاز المناعي للجسم بطانة المفاصل، مما يؤدي إلى التهاب وتلف الغضروف والعظام. يمكن أن يؤثر التهاب المفاصل الروماتويدي على مفصل الورك، مسببًا ألمًا وتلفًا شديدًا يتطلب الاستبدال.
النخر اللاوعائي (موت العظم)
يحدث النخر اللاوعائي عندما ينقطع إمداد الدم إلى رأس عظم الفخذ، مما يؤدي إلى موت خلايا العظم وانهيار رأس الفخذ. يمكن أن يكون سببه إصابات مثل كسور الورك، أو استخدام الكورتيكوستيرويدات لفترات طويلة، أو الإفراط في تناول الكحول، أو بعض الحالات الطبية الأخرى.
كسور الورك
يمكن أن تؤدي كسور الورك الشديدة، خاصة تلك التي تصيب رأس عظم الفخذ أو عنق الفخذ، إلى تلف دائم للمفصل، مما يجعل استبدال المفصل الخيار الأفضل لاستعادة الوظيفة وتخفيف الألم.
تشوهات الورك الخلقية أو النمائية
بعض الأشخاص يولدون بتشوهات في مفصل الورك، أو تتطور لديهم مشاكل في نمو المفصل خلال الطفولة، مثل خلل التنسج الوركي. هذه الحالات يمكن أن تؤدي إلى تآكل مبكر للمفصل والحاجة إلى الجراحة في سن مبكرة.
أسباب أخرى
تشمل الأسباب الأقل شيوعًا التهابات المفصل، وأورام العظام، وبعض الأمراض النادرة التي تؤثر على المفاصل.
يقوم الأستاذ الدكتور محمد هطيف بتقييم كل حالة بعناية فائقة لتحديد السبب الجذري لألم الورك وتلف المفصل، ويقدم خطة علاجية مخصصة تضمن أفضل النتائج الممكنة لكل مريض.
الأعراض التي تستدعي استبدال مفصل الورك
تتطور أعراض مشاكل مفصل الورك عادةً ببطء مع مرور الوقت، وتزداد سوءًا تدريجيًا. عندما تصبح هذه الأعراض شديدة وتؤثر بشكل كبير على الأنشطة اليومية، قد يكون استبدال مفصل الورك الكلي هو الحل. فيما يلي الأعراض الأكثر شيوعًا التي قد تشير إلى الحاجة للجراحة:
ألم الورك المستمر والشديد
- الألم المزمن: ألم في الورك أو الفخذ أو الأرداف لا يزول بالراحة أو العلاج الدوائي.
- الألم أثناء الحركة: يزداد الألم سوءًا عند المشي، أو الوقوف، أو صعود الدرج، أو الانحناء.
- الألم الليلي: قد يوقظ الألم المريض من النوم أو يجعله يجد صعوبة في النوم بشكل مريح.
- الألم في الفخذ أو الركبة: يمكن أن ينتشر ألم الورك إلى الفخذ الداخلي أو حتى إلى الركبة.
تيبس وصعوبة في الحركة
- نقص المرونة: صعوبة في تحريك الورك في نطاقه الكامل، مثل رفع الساق، أو تدويرها، أو الانحناء.
- التيبس الصباحي: الشعور بتيبس في المفصل، خاصة في الصباح أو بعد فترات طويلة من الجلوس أو الراحة.
- صعوبة في الأنشطة اليومية: صعوبة في ارتداء الأحذية والجوارب، أو الدخول والخروج من السيارة، أو المشي لمسافات قصيرة.
العرج أو عدم الاستقرار
- العرج: قد يبدأ المريض في العرج لتخفيف الضغط على المفصل المؤلم.
- عدم الاستقرار: الشعور بأن الورك "ينخلع" أو غير مستقر.
ضعف العضلات حول الورك
مع تفاقم الألم وصعوبة الحركة، قد تضعف العضلات المحيطة بالورك بسبب قلة الاستخدام، مما يزيد من الصعوبة في المشي والقيام بالأنشطة.
صوت طقطقة أو احتكاك في المفصل
قد يسمع المريض أو يشعر بصوت طقطقة أو احتكاك داخل المفصل، خاصة إذا كان الغضروف متضررًا بشدة.
إذا كنت تعاني من أي من هذه الأعراض، فمن الضروري استشارة أخصائي جراحة العظام لتقييم حالتك. يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في تشخيص وعلاج حالات الورك، وسيقوم بتوجيهك نحو الخيار العلاجي الأنسب لك.
تشخيص مشاكل مفصل الورك
يُعد التشخيص الدقيق حجر الزاوية في تحديد أفضل مسار علاجي لمشاكل مفصل الورك. يتبع الأستاذ الدكتور محمد هطيف نهجًا شاملاً في التقييم، يشمل الفحص السريري الدقيق، ومراجعة التاريخ المرضي للمريض، واستخدام أحدث تقنيات التصوير.
التاريخ المرضي والفحص السريري
- التاريخ المرضي: يبدأ الأستاذ الدكتور محمد هطيف بسؤال المريض عن طبيعة الألم (متى بدأ، شدته، ما الذي يزيده أو يخففه)، والأعراض الأخرى (التيبس، صعوبة الحركة، العرج)، وأي إصابات سابقة، والحالات الطبية المزمنة، والأدوية التي يتناولها.
-
الفحص السريري:
يقوم بفحص مفصل الورك المتأثر والمفصل المقابل لتقييم:
- نطاق حركة المفصل: قياس مدى قدرة المريض على تحريك وركه في اتجاهات مختلفة (الثني، البسط، التدوير، التبعيد، التقريب).
- القوة العضلية: تقييم قوة العضلات المحيطة بالورك.
- العرج: ملاحظة نمط مشي المريض.
- مواضع الألم: تحديد المناطق التي يشعر فيها المريض بالألم عند الضغط أو الحركة.
- طول الساق: ملاحظة أي اختلاف في طول الساقين.
الفحوصات التصويرية
تُعد الفحوصات التصويرية ضرورية لتأكيد التشخيص وتقييم مدى تلف المفصل.
-
الأشعة السينية (X-rays): هي الفحص الأول والأكثر شيوعًا. تُظهر الأشعة السينية حالة العظام بوضوح، ويمكنها الكشف عن:
- تضيق المسافة المفصلية: مؤشر على تآكل الغضروف.
- تكون النتوءات العظمية (Osteophytes): نمو عظمي غير طبيعي حول المفصل.
- تصلب العظم تحت الغضروف (Subchondral Sclerosis): زيادة كثافة العظم تحت الغضروف المتضرر.
- الكيسات تحت الغضروفية (Subchondral Cysts): تجاويف مملوءة بالسوائل في العظم.
- كسور الورك: تحديد مكان ونوع الكسر.
-
تخطيط قبل الجراحة (Preoperative Templating):
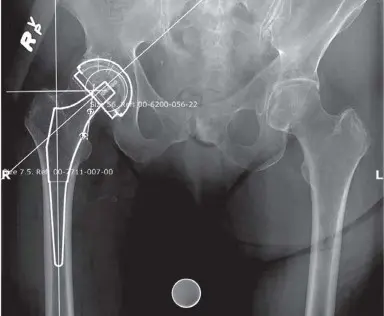
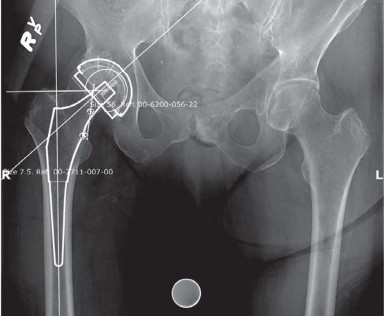
كما هو موضح في (الشكل 6.1)، تُستخدم الأشعة السينية الأمامية الخلفية للحوض والأشعة الجانبية للورك لإجراء تخطيط دقيق قبل الجراحة، مما يساعد في تحديد حجم وموضع المكونات الاصطناعية.

الشكل 6.1: بيانات التخطيط قبل الجراحة مع أشعة سينية للورك المخطط لها
-
التصوير بالرنين المغناطيسي (MRI): يوفر صورًا مفصلة للأنسجة الرخوة مثل الغضاريف، والأربطة، والعضلات، والأوتار، ويمكن أن يكشف عن النخر اللاوعائي أو إصابات الأنسجة الرخوة التي قد لا تظهر في الأشعة السينية.
- التصوير المقطعي المحوسب (CT Scan): قد يُستخدم في بعض الحالات لتوفير صور ثلاثية الأبعاد للعظام، وهو مفيد لتخطيط الجراحة المعقدة أو لتقييم تشوهات العظام.
بعد جمع كل هذه المعلومات، يناقش الأستاذ الدكتور محمد هطيف النتائج مع المريض، ويشرح الخيارات العلاجية المتاحة، ويساعده على اتخاذ قرار مستنير بشأن ما إذا كان استبدال مفصل الورك هو الخيار الأفضل لحالته.
العلاج: المدخل الخلفي الجانبي لجراحة مفصل الورك
يُعد المدخل الخلفي الجانبي (Posterolateral Approach) طريقة جراحية راسخة وفعالة لاستبدال مفصل الورك الكلي، ويُعرف بكونه يوفر رؤية ممتازة للحُق والجزء العلوي من عظم الفخذ، مما يتيح للجراح دقة عالية في وضع المكونات. يتقن الأستاذ الدكتور محمد هطيف هذه التقنية، ويستخدمها لضمان أفضل النتائج لمرضاه في صنعاء.
التحضير قبل الجراحة: أساس النجاح
التحضير الدقيق قبل الجراحة هو مفتاح نجاح أي عملية جراحية. يحرص الأستاذ الدكتور محمد هطيف على تنفيذ كل خطوة بعناية فائقة:
- تاريخ المريض والفحص البدني: يتم إجراء تاريخ شامل وفحص بدني لجميع المرضى لتقييم حالتهم الصحية العامة وتحديد أي عوامل خطر محتملة.
- التخطيط المسبق والقوالب: يتم إجراء تخطيط دقيق قبل الجراحة باستخدام الأشعة السينية الأمامية الخلفية للحوض والأشعة الجانبية للورك، كما هو موضح سابقًا في (الشكل 6.1). هذا التخطيط يساعد في تحديد الحجم الأمثل للمكونات الاصطناعية وموضعها.
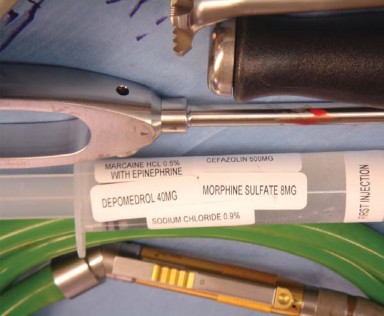
- التخدير: يفضل الأستاذ الدكتور محمد هطيف التخدير الشوكي أو فوق الجافية الإقليمي الذي يسبب انخفاض ضغط الدم (hypotensive anesthesia) لتقليل النزيف أثناء الجراحة، مما يسهل الرؤية الجراحية ويزيد من الأمان.
- المضادات الحيوية والوقاية من التجلطات: تُعطى مضادات حيوية وقائية قبل الجراحة لجميع المرضى لتقليل خطر العدوى. كما يُعطى الوارفارين 5 ملغ لكل مريض قبل الجراحة للوقاية من تكون الجلطات الدموية.
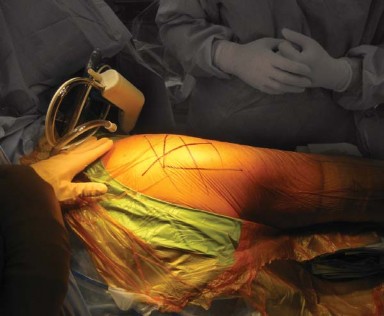
وضع المريض والتغطية الجراحية
يُعد الوضع الصحيح للمريض أمرًا بالغ الأهمية لسهولة الوصول إلى المفصل ولضمان الدقة أثناء الجراحة.
-
الوضع الجانبي الديكوبيتي (Lateral Decubitus Position):
يُوضع المريض في وضع الاستلقاء الجانبي، بحيث يكون الورك المتأثر مواجهًا للأعلى على طاولة جراحة كسور مصممة خصيصًا (الشكل 6.2). يتم دعم الحوض بواسطة دعامات مبطنة منفصلة توضع أماميًا أمام الفرع العاني وخلفيًا خلف العجز. يتم دعم الظهر أيضًا بقوة لتأمين المريض ومنع أي تدحرج للأمام أو الخلف.

الشكل 6.2: وضع المريض على طاولة الورك المخصصة - أهمية الوضع الآمن: يُعد وضع المريض بشكل صحيح وآمن مهمًا للتقييم الدقيق لتوجيه الحوض أثناء زرع مكون الحُق. تسمح الطاولة أيضًا بإمالة المريض أثناء الجراحة لتسهيل عملية تجويف الحُق.
- حماية المريض: تُبطن جميع النتوءات العظمية، ويُدعم الظهر خلفيًا بواسطة دعامة توضع أسفل الكتف.
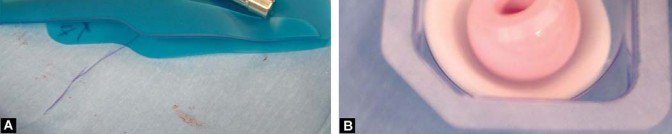
- تحضير الموقع الجراحي: يتم تحضير موقع الجراحة وفقًا للبروتوكولات القياسية. يُحلق شعر المنطقة قبل الجراحة مباشرة باستخدام شفرة حلاقة آمنة، يتبعها تنظيف مسبق بصابون بيتادين. تُجهز البشرة أخيرًا بمحلول بيتادين. يُغطى موقع الجراحة بقطعة قماش بلاستيكية مشبعة باليود لجعل الحقل الجراحي منيعًا ضد فلورا الجلد.
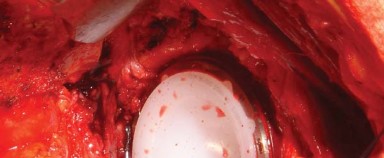
المدخل والوصف الفني للجراحة
هذا هو الجزء الأساسي من الإجراء، حيث يتم الوصول إلى مفصل الورك وتحضيره لزرع المكونات الاصطناعية.
-
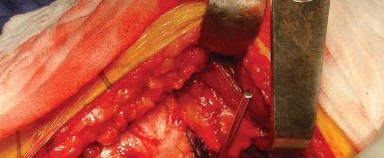
تحديد المعالم التشريحية:
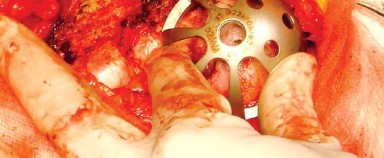
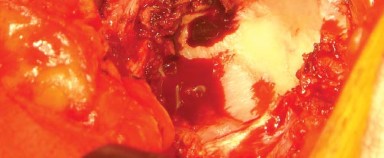
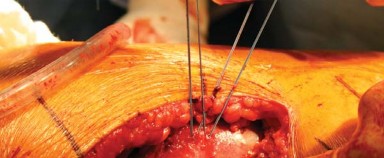
أولاً، يتم جس المعالم العظمية التشريحية وتحديدها بقلم جراحي. تُحدد الشوكة الحرقفية الأمامية العلوية والخلفية العلوية للحوض والنقطة العالية من العرف الحرقفي. كما يتم جس وتحديد الحافة الخلفية الجانبية للمدور الكبير (Greater Trochanter). في المريض البدين، يمكن أن يساعد تدوير الطرف في جس هذا المعلم العظمي. تُحدد أيضًا الحافة الأمامية العلوية وبروز المدور الكبير (الشكل 6.3).

الشكل 6.3: شق الجلد مع تحديد المعالم العظمية الأخرى - الشق الجلدي: يكون الشق الجلدي منحنيًا بلطف ويتمركز فوق بروز المدور، ثم يمتد بعيدًا لمسافة 5 إلى 10 سم على طول الجزء الخلفي من عظم الفخذ. ويمتد أيضًا بالقرب من نفس المسافة بزاوية حوالي 40 درجة نحو الشوكة الحرقفية الخلفية العلوية. عند ثني الورك إلى 60 درجة، يُرى الشق عادةً كخط مستقيم على طول الحافة الخلفية لعظم الفخذ.
- تعديل الشق: يُعدل الشق وفقًا للتشريح الهيكلي للمريض وبنيته الجسمانية. يُنحنى الجزء العلوي من الشق بشكل أكبر خلفيًا في المرضى الذين لديهم زاوية عنق الفخذ المتقوسة (varus neck angle) بشكل متزايد، وأقل خلفيًا في أولئك الذين لديهم زاوية عنق الفخذ المنحرفة (valgus neck angle) بشكل متزايد. يمكن تعديل طول الشق اعتمادًا على مرونة الأنسجة الرخوة للمريض والأنسجة الدهنية.
- شق اللفافة وتقسيم العضلة الألوية الكبرى: تُشق اللفافة ضمن خط الشق الجلدي، وتُفصل ألياف العضلة الألوية الكبرى (Gluteus Maximus) لكشف الجزء العلوي من المدور الكبير.
-
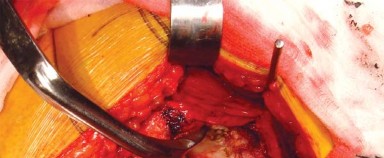
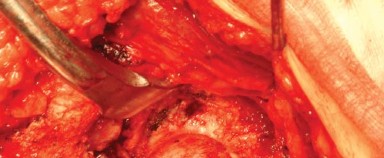
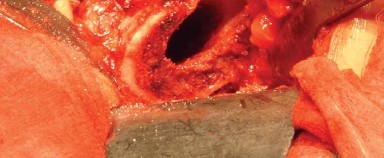
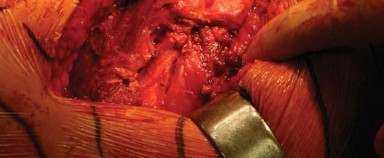
الوصول إلى المدورات الخارجية والمحفظة الخلفية:
- يُدار مفصل الورك بلطف داخليًا مع ثني طفيف وتقريب، وتُوضع القدم على حامل مبطن لتسهيل جس المدورات الخارجية.
- تُشق الجراب المدوري (Trochanteric Bursa) وتُزال الأنسجة الدهنية لكشف المدورات الخارجية بوضوح.
- يُجس وتر العضلة الكمثرية (Piriformis tendon) ويُستخدم التشريح البطيء لتطوير الفراغ بين الحافة الخلفية لوتر العضلة الألوية الوسطى والعضلة الكمثرية.
- يُوضع مباعد هوهمان (Hohmann retractor) المنحني داخل هذا الفراغ التشريحي لسحب عضلات التبعيد بلطف.
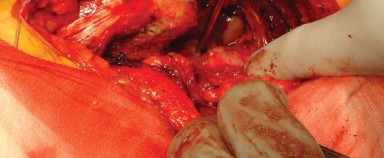
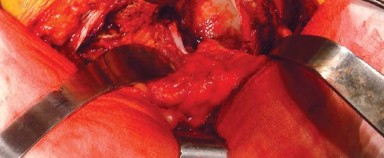
- يُحرر الجزء العلوي من إدخال وتر العضلة الألوية الكبرى من عظم الفخذ، مع الحفاظ على جزء صغير (2 إلى 3 مم) عند إدخاله لتقليل أي إصابة للعصب الوركي، وللسماح بتعريض أفضل لعنق الفخذ.
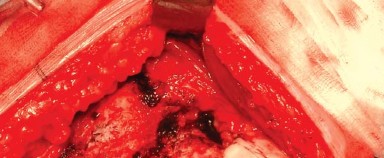
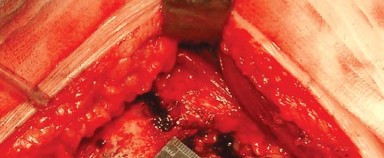
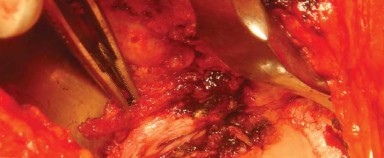
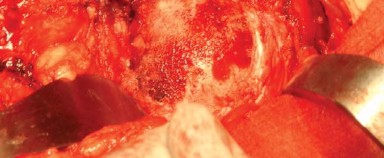
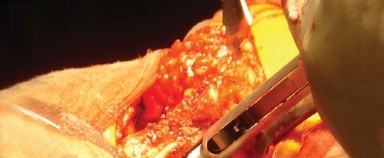
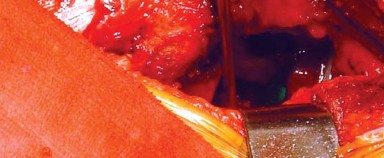
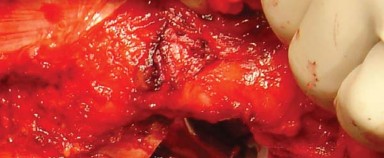
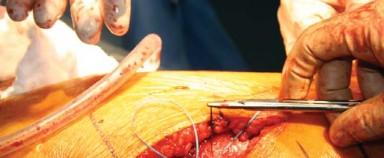
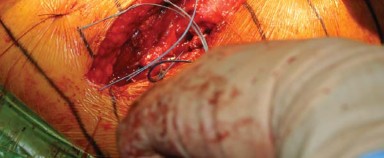
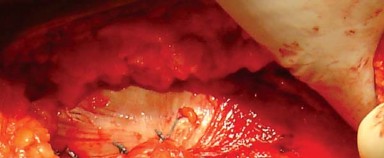
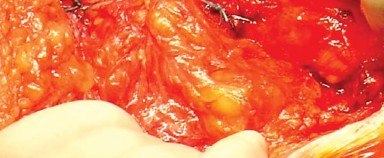
- باستخدام الكي الكهربائي، تُفصل المدورات الخارجية من العضلة الكمثرية إلى العضلة المربعة الفخذية (Quadratus Femoris) جنبًا إلى جنب مع المحفظة الخلفية كطبقة واحدة من الحافة الخلفية لعنق الفخذ. يُراعى الحفاظ على التشريح قريبًا من العظم لتجنب فروع الأوعية الدموية المحيطة وللحصول على أقصى طول لهذه الأنسجة الرخوة لتسهيل إصلاحها لاحقًا أثناء إغلاق الجرح.
- بضع المحفظة السفلية (Inferior Capsulotomy): اعتمادًا على أي ورك سيتم استبداله، يتم بضع المحفظة السفلية بالقرب من موضع الساعة 5 للورك الأيسر وموضع الساعة 7 للورك الأيمن.
-
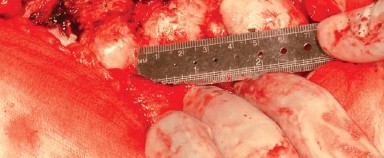
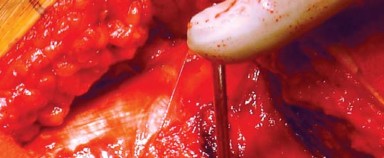
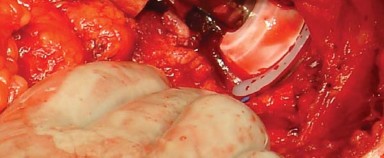
قياس طول الساق:
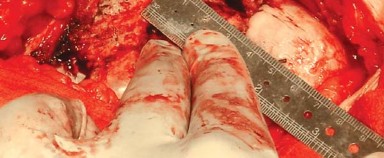
يُوضع مباعد أوفرانك (Aufranc retractor) في الشق الحُقّي من خلال شق صغير يُصنع في المحفظة السفلية. قبل الخلع، تُدخل دبوس ستاينمان (Steinman pin) في الأخدود تحت الحُقّي. يُحاذى هذا الدبوس عموديًا مع الساق في وضع محايد، وتُلاحظ العلاقة المقابلة على المدور الكبير لتقييم طول الساق أثناء الإجراء (الشكل 6.4).

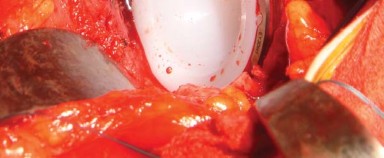


آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك