استعادة الحركة بعد سرطان الورك: جراحة استبدال مفصل الورك الكلي للآفات الخبيثة مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
استبدال مفصل الورك الكلي للآفات الخبيثة هو إجراء جراحي حيوي لاستعادة الحركة وتخفيف الألم وتحسين جودة الحياة لمرضى السرطان الذين يعانون من نقائل عظمية في منطقة الورك. يقدم الأستاذ الدكتور محمد هطيف في صنعاء رعاية متخصصة باستخدام أحدث التقنيات لضمان أفضل النتائج للمرضى.
الخلاصة الطبية السريعة: استبدال مفصل الورك الكلي للآفات الخبيثة هو إجراء جراحي حيوي لاستعادة الحركة وتخفيف الألم وتحسين جودة الحياة لمرضى السرطان الذين يعانون من نقائل عظمية في منطقة الورك. يقدم الأستاذ الدكتور محمد هطيف في صنعاء رعاية متخصصة باستخدام أحدث التقنيات لضمان أفضل النتائج للمرضى.
مقدمة
يعد تشخيص السرطان تحديًا كبيرًا، وعندما ينتشر السرطان إلى العظام، المعروف باسم المرض النقيلي العظمي (MBD)، فإنه يضيف طبقة أخرى من التعقيد والتأثير على جودة حياة المريض. يؤثر المرض النقيلي العظمي على أكثر من نصف المرضى الذين يتم تشخيصهم حديثًا بالسرطان سنويًا، ويمكن أن يكون مصدرًا رئيسيًا للمرض والوفاة إذا لم يتم علاجه بشكل مناسب. تُعد منطقة الورك، وخاصة عظم الفخذ والحوض، من أكثر المواقع شيوعًا لانتشار السرطان إلى العظام، حيث تُجرى حوالي 75% من جميع عمليات جراحة السرطان الذي انتشر إلى العظام في هذه المنطقة.
في هذه الحالات الحرجة، تلعب جراحة العظام دورًا محوريًا في استعادة وظيفة المريض وتخفيف الألم وتحسين جودة الحياة. يُعد استبدال مفصل الورك الكلي (Total Hip Arthroplasty) خيارًا علاجيًا فعالاً للغاية للآفات الخبيثة في منطقة الورك، سواء كانت كسورًا وشيكة أو كسورًا حقيقية.
يؤكد الأستاذ الدكتور محمد هطيف ، أحد أبرز جراحي العظام في صنعاء واليمن، على أهمية التقييم الشامل والعلاج المخصص لكل مريض يعاني من نقائل عظمية في الورك. بفضل خبرته الواسعة ونهجه المبتكر، يلتزم الأستاذ الدكتور محمد هطيف بتقديم أعلى مستويات الرعاية الجراحية لمرضاه، بهدف استعادة حركتهم وتحسين نوعية حياتهم قدر الإمكان. في هذا الدليل الشامل، سنتناول بالتفصيل كل ما يتعلق باستبدال مفصل الورك الكلي لعلاج الآفات الخبيثة، بدءًا من التعريف والتشريح وصولاً إلى التقنيات الجراحية والرعاية بعد الجراحة.

التشريح
لفهم كيفية تأثير النقائل السرطانية على الورك وضرورة العلاج الجراحي، من المهم استعراض التشريح الأساسي لهذه المنطقة الحيوية. يتكون مفصل الورك من التقاء رأس عظم الفخذ (الجزء الكروي) مع التجويف الحقي في عظم الحوض (الجزء الكأسي).
تُعد البنية العظمية للتجويف الحقي مكونة من أعمدة أمامية وخلفية وجدرانها، التي تمتد جانبيًا لتغطية رأس عظم الفخذ. يمتد العمود الأمامي من عرف الحرقفة إلى الارتفاق العاني، بينما يبدأ العمود الخلفي من مفصل الشق الألوي العلوي مع العجز ويمتد عبر التجويف الحقي وعظم الإسك إلى الفرع العاني السفلي. القبة الحقية، وهي المنطقة العلوية التي تتحمل الوزن، تتكون من كل من الأعمدة الأمامية والخلفية وتساهم فيها الجدران.
رأس عظم الفخذ ليس كرويًا تمامًا؛ بل يتطابق فقط على طول الجزء الذي يتحمل الوزن. تُمكن الترقوات العظمية الرئيسية والثانوية للرأس والعنق ومنطقة ما بين المدورين قوس الرأس والعنق من تحمل قوى ضغط وشد هائلة.
عندما تنتشر الخلايا السرطانية إلى هذه المناطق، فإنها تضعف بشكل كبير السلامة الميكانيكية للعظم، مما يعرض المريض لخطر كبير للكسور التي قد لا تلتئم. هذا الضعف هو ما يجعل التدخل الجراحي ضروريًا في كثير من الأحيان للحفاظ على وظيفة الورك ومنع المضاعفات الخطيرة.

الأسباب وعوامل الخطر
النقائل العظمية هي خلايا سرطانية تنتشر من ورم أولي في جزء آخر من الجسم إلى العظام. تُفسر الآلية التي تحدث بها النقائل السرطانية بنظرية "البذرة والتربة" المعدلة، حيث لا تتمكن إلا نسبة قليلة جدًا من الخلايا السرطانية التي تهرب إلى الدورة الدموية من الموقع الأساسي من تكوين بؤرة نقيلية. النقائل هي عملية معقدة ومتعددة الخطوات، تتطلب من الخلية أولاً التحرر، وهي وظيفة إنزيمات محللة مثل الكولاجينازات والهيدرولازات والكاتيبسين D والبروتيازات. بمجرد أن تغزو الخلية القناة الوعائية، فإنها تنتشر في جميع أنحاء الجسم.
السرطانات الأكثر شيوعًا التي تنتشر إلى العظام تشمل:
* سرطان البروستاتا
* سرطان الثدي
* سرطان الكلى
* سرطان الغدة الدرقية
* سرطان الرئة
أظهرت إحدى الدراسات أن ما يقرب من 90% من المرضى الذين يعانون من هذه الأنواع من السرطان لديهم نقائل عظمية. بينما تشمل السرطانات التي تنتشر بشكل أقل شيوعًا إلى العظام سرطانات الجلد، تجويف الفم، المريء، عنق الرحم، المعدة، والقولون.
فهم أنواع الآفات:
*
النقائل البلاستيكية (Blastic metastases):
غالبًا ما تكون غير مؤلمة وترتبط بانخفاض معدل الكسور المرضية لأن العظم لا يضعف بشدة. هذه الآفات تتميز بزيادة في كثافة العظام.
*
النقائل المحللة (Lytic variants):
تكون مؤلمة ويمكن أن تسبب كسورًا مرضية. تحدث تدمير العظام في الآفات المحللة نتيجة للاستجابة البيولوجية لخلايا كاسرة العظم الأصلية للورم.
غالبًا ما يعاني مرضى السرطان المتقدم من اختلال في وظائف تكون الدم وتوازن الكالسيوم، وقد يصابون بفقر الدم مع كثرة الكريات البيضاء. قد يُلاحظ فرط كالسيوم الدم في ما يصل إلى 30% من المرضى الذين يعانون من نقائل واسعة النطاق، وهو الأكثر شيوعًا في المايلوما وسرطان الثدي وسرطان الرئة ذي الخلايا غير الصغيرة.

الأعراض والفحص السريري
تتطور أعراض النقائل العظمية في منطقة الورك بشكل تدريجي، ولكن من الضروري الانتباه إلى أي علامات تحذيرية، خاصة إذا كان المريض لديه تاريخ سابق للسرطان. يؤكد الأستاذ الدكتور محمد هطيف على أهمية الوعي الذاتي للمريض والفحص السريري الدقيق للكشف المبكر عن هذه الآفات.
الأعراض الشائعة للنقائل العظمية في الورك:
*
الألم:
هو العرض الأكثر شيوعًا والأكثر إزعاجًا.
*
ألم في الراحة أو أثناء الليل:
هذا النوع من الألم الذي لا يرتبط بالنشاط البدني أو يزداد سوءًا في الليل يجب أن يثير الشكوك بقوة لوجود بؤرة نقيلية.
*
ألم يزداد أو لا يزداد مع النشاط:
قد يكون الألم ثابتًا أو يزداد مع الحركة، ولكن وجوده حتى في الراحة يُعد علامة مهمة.
*
صعوبة في المشي أو الحركة:
قد يؤدي ضعف العظم أو الألم إلى صعوبة في تحمل الوزن أو أداء الأنشطة اليومية.
*
الكسور المرضية:
تحدث هذه الكسور بسبب ضعف العظم الناتج عن الورم، وليس بسبب إصابة كبيرة. قد يشعر المريض بـ"فرقعة" مفاجئة أو ألم شديد يليه عدم القدرة على الحركة.
*
التورم أو الكتلة:
في بعض الحالات، قد يكون هناك تورم ملحوظ أو كتلة محسوسة في منطقة الورك.
*
ضعف في الساق:
قد يؤدي ضعف العضلات المحيطة بالورك أو تلف الأعصاب إلى ضعف في الساق المصابة.
الفحص السريري:
عند الاشتباه في وجود نقائل عظمية، يقوم
الأستاذ الدكتور محمد هطيف
بإجراء فحص سريري دقيق للورك والساق المصابة. قد يكون الفحص طبيعيًا في البداية، ولكن مع تقدم المرض، قد يلاحظ الطبيب ما يلي:
*
ألم عند الجس:
عند الضغط على مناطق معينة في الورك أو الفخذ.
*
تحديد مدى الحركة:
قد يكون هناك تقييد مؤلم في حركة مفصل الورك.
*
العرج أو صعوبة المشي:
بسبب الألم أو عدم الاستقرار.
*
تفاوت في طول الساقين:
في حالات الكسور الشديدة أو التشوهات.
في أي مريض لديه تاريخ من السرطان، وخاصة تلك السرطانات المعروفة بانتشارها إلى العظام، يجب أن يثير أي ألم في العظام الشكوك حول وجود بؤرة نقيلية. التشخيص المبكر من خلال الانتباه لهذه الأعراض والفحص السريري الدقيق أمر بالغ الأهمية لتحديد خطة العلاج المناسبة في الوقت المناسب.

التشخيص والفحوصات
يعتمد التشخيص الدقيق للنقائل العظمية في الورك على نهج منهجي وشامل يجمع بين التاريخ الطبي المفصل، الفحص السريري، ومجموعة متنوعة من الفحوصات المخبرية والتصويرية. يؤكد الأستاذ الدكتور محمد هطيف على أن هذا النهج ضروري لتحديد موقع الورم الأولي، تقييم مدى انتشار المرض، وتحديد أفضل خطة علاجية لكل مريض.
1. التاريخ الطبي والفحص السريري:
يجب إكمال تاريخ طبي شامل وفحص سريري دقيق قبل إجراء أي تحاليل مخبرية أو تصوير شعاعي. يمكن اكتشاف الورم الأولي من خلال الفحص السريري في ما يصل إلى 8% من المرضى.
2. التحاليل المخبرية:
يجب أن تشمل التحاليل المخبرية ما يلي:
* صورة الدم الكاملة (CBC).
* معدل ترسيب كرات الدم الحمراء (ESR).
* وظائف الكلى والكبد.
* الفوسفاتاز القلوي (Alkaline phosphatase).
* فصل بروتينات المصل بالكهرباء (Serum protein electrophoresis).
3. فحوصات التصوير:
-
الأشعة السينية العادية (Plain Radiographs):
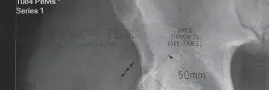
- تُجرى أشعة سينية للصدر وأشعة سينية للعظام المعروفة بإصابتها.
- بالنسبة للنقائل في الورك، يجب الحصول على أشعة سينية أمامية خلفية (AP) للحوض وأشعة سينية أمامية خلفية وجانبية كاملة لعظم الفخذ بأكمله.
- تُكتشف حوالي 45% من جميع الأورام الأولية في الرئة عبر الأشعة السينية للصدر.
- تصبح التغيرات المحللة واضحة في الأشعة السينية الروتينية فقط عندما يقترب تدمير القشرة من 30% إلى 50%.


-
فحص العظام بالنظائر المشعة (Bone Scan):
- يجب أن يشمل التقييم أيضًا فحصًا للعظام لتحديد مرحلة المرض.
- إذا كان الفحص سلبيًا، يجب الاشتباه في المايلوما.
- إذا كان الفحص إيجابيًا، قد يتم العثور على آفة في موقع أكثر ملاءمة لأخذ الخزعة.
- فحص العظام أكثر حساسية من الأشعة السينية العادية في الكشف عن الآفات المبكرة.
-
التصوير المقطعي المحوسب (CT Scans):
- يجب إجراء فحوصات CT للصدر والبطن والحوض.
- يمكن أن يكشف CT الرئة ما يصل إلى 15% من الأورام الأولية التي فاتتها الأشعة السينية العادية.
- إذا تم اكتشاف آفة حول الورك في المناطق التشريحية الموصوفة سابقًا، ولم يتم إجراء فحص CT مفصل للحوض والورك خلال الـ 6 إلى 8 أسابيع الماضية، فيجب طلبه. يُعد فحص CT الأخير مهمًا بشكل خاص في التخطيط قبل الجراحة لإعادة بناء التجويف الحقي.
-
التصوير المقطعي بالإصدار البوزيتروني (PET Scan):
- يصبح استخدام فحص PET، سواء بمفرده أو بالاشتراك مع CT، أكثر شيوعًا في تقييم مرضى السرطان النقيلي المحتمل.
4. الخزعة (Biopsy):
تُعد هذه الدراسات، بالاشتراك مع خزعة مخططة جيدًا، ضرورية للكشف عن السرطان الأولي لمعظم المرضى وتأكيد طبيعة الآفة (حميدة أم خبيثة).
الأستاذ الدكتور محمد هطيف وفريقه في صنعاء يضمنون إجراء جميع هذه الفحوصات بدقة عالية، ويتم تحليل النتائج بعناية فائقة لوضع خطة علاجية مخصصة تضمن أفضل فرص الشفاء وتحسين جودة الحياة للمريض.

التشخيص التفريقي
عند التعامل مع مريض يعاني من آفة في العظام، خاصة في منطقة الورك، يكون التشخيص التفريقي خطوة حاسمة لضمان العلاج الصحيح. بالنسبة للمريض الذي يزيد عمره عن 40 عامًا، وليس لديه تاريخ معروف للإصابة بسرطان نقيلي في العظام، يجب أخذ الأورام الخبيثة المحبة للعظام (osteophilic malignancies) في الاعتبار وتقييمها كما هو موضح في قسم التشخيص.
السرطانات التي يجب أخذها في الاعتبار في التشخيص التفريقي للنقائل العظمية في الورك:
* سرطان البروستاتا
* سرطان الثدي
* سرطان الكلى
* سرطان الغدة الدرقية
* سرطان الرئة
* المايلوما (Myeloma)
* لمفوما العظام (Lymphoma of bone): على الرغم من أنها أقل شيوعًا، إلا أنها يمكن أن تحاكي هذه التشخيصات.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية التفكير في هذه الاحتمالات المتعددة عند تقييم آلام العظام أو الآفات المكتشفة، خاصة في الفئات العمرية المعرضة للخطر. يضمن هذا النهج الشامل عدم إغفال أي تشخيص محتمل، مما يؤدي إلى خطة علاجية دقيقة ومناسبة لحالة المريض.

العلاج
يتضمن علاج النقائل العظمية في الورك مجموعة واسعة من الخيارات، بدءًا من الإدارة غير الجراحية وصولًا إلى التدخلات الجراحية المعقدة. يعتمد اختيار العلاج على عوامل متعددة مثل نوع السرطان الأولي، مدى انتشار المرض، الحالة الصحية العامة للمريض، وتوقعات البقاء على قيد الحياة.
يقوم الأستاذ الدكتور محمد هطيف في صنعاء بتقييم كل حالة بعناية فائقة لتحديد النهج العلاجي الأمثل، غالبًا بالتعاون مع أخصائيي الأورام والأشعة.
العلاج غير الجراحي
يهدف العلاج غير الجراحي إلى تخفيف الألم، إبطاء تقدم المرض، وتحسين جودة حياة المريض.
- المراقبة: في بعض الحالات، خاصة مع الآفات الصغيرة وغير المؤلمة، قد تكون المراقبة هي الخيار الأولي.
-
العلاج الإشعاعي:
- يُستخدم العلاج الإشعاعي كتدخل تلطيفي لتخفيف الألم وتحسين وظيفة العظام.
- يجب تحديد مدى ملاءمة كل مريض للعلاج الإشعاعي بعناية، مع الأخذ في الاعتبار النوع النسيجي للمرض، مدى انتشاره، التشخيص، احتياطي نخاع العظم، والحالة العامة.
- عند استخدامه بشكل مناسب، يحقق 90% من المرضى على الأقل راحة بسيطة، ويحصل ما يصل إلى ثلثي المرضى على راحة كاملة من الألم.
- يحتفظ 70% من المرضى القادرين على المشي بقدرتهم على المشي بعد العلاج الإشعاعي للأطراف السفلية.
- يمكن أيضًا استخدام النظائر المشعة الجهازية، مثل السترونتيوم 89، الذي يحاكي توزيع الكالسيوم في الجسم وأظهر وعودًا في التطبيقات السريرية.
- يُوصى بتجنب الإدارة غير الجراحية في حالة الآفات الوشيكة حول عظم الفخذ القريب والتجويف الحقي، خاصة في سرطان الخلايا الكلوية وسرطان الغدة الدرقية، حيث من المرجح أن يتفاقم تدمير العظام على الرغم من أفضل الطرق غير الجراحية.
-
العلاج الهرموني أو الكيميائي:
-
العلاج الهرموني:
له دور مهم في إدارة سرطان الثدي والبروستاتا النقيلي. هذه العوامل سهلة الإدارة ولها آثار جانبية قليلة.
- لسرطان الثدي، يمكن التلاعب الهرموني الطبي باستخدام مضادات الإستروجين، البروجستين، الهرمون المطلق للهرمون اللوتيني، أو عوامل قمع الغدة الكظرية. التاموكسيفين فعال في 30% من جميع حالات سرطان الثدي، وتزداد فعاليته إلى 50% إلى 75% في الحالات التي يُعرف فيها أن الورم إيجابي لمستقبلات الإستروجين والبروجسترون. قد يكون للاستئصال الجراحي (استئصال المبيض) دور أيضًا في بعض الحالات.
- في بعض حالات سرطان البروستاتا، قد يؤدي خفض مستويات التستوستيرون عن طريق استئصال الخصيتين الثنائي أو إعطاء الإستروجين أو مضادات الأندروجين إلى نتائج دراماتيكية.
- العلاج الكيميائي السام للخلايا: يُستخدم على نطاق واسع في علاج السرطان الغدي. ومع ذلك، في المرضى الأكبر سنًا الذين يعانون من مرض متقدم، قد تكون الآثار الجانبية للأدوية شديدة جدًا.
-
العلاج الهرموني:
له دور مهم في إدارة سرطان الثدي والبروستاتا النقيلي. هذه العوامل سهلة الإدارة ولها آثار جانبية قليلة.
العلاج الجراحي
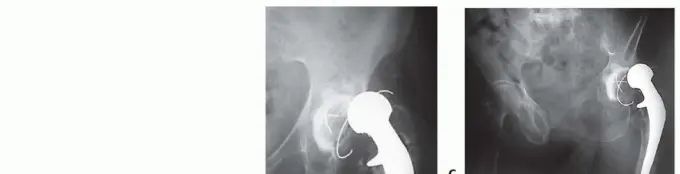
عندما تحدث كسور مرضية حقيقية (بدلاً من الآفات الوشيكة)، عادة ما يكون التثبيت الجراحي ضروريًا، يليه العلاج الإشعاعي. بالنسبة للآفات التي تشمل منطقة حول التجويف الحقي، ورأس وعنق عظم الفخذ، ومنطقة ما بين المدورين، تُعد مكونات مفصل الورك المثبتة بالإسمنت خيارًا جراحيًا مهمًا لإدارة الكسور الوشيكة والحقيقية.
أهداف التدخل الجراحي:
* تخفيف الألم.
* منع الكسور المرضية الوشيكة.
* تثبيت الكسور الحقيقية.
* تحسين الحركة والوظيفة وجودة الحياة.
* تحسين فرص البقاء على قيد الحياة لبعض المرضى.
يُتفق عمومًا على أن المريض يجب أن يكون لديه توقع بقاء على قيد الحياة لا يقل عن 6 أسابيع لتبرير التدخل الجراحي. قد يواجه مرضى السرطان، بغض النظر عن أعمارهم، صعوبة متزايدة في حماية جهاز التثبيت أو الطرف الاصطناعي بسبب الضعف الجهازي. لذلك، يُعد التثبيت الصلب، مع تعزيز بمادة بوليميثيل ميثاكريليت (PMMA) عند الحاجة، أمرًا إلزاميًا.
التخطيط قبل الجراحة:
في كثير من الحالات، يتم تشخيص النقائل إلى عظم الفخذ القريب قبل حدوث الكسر. في هذه الحالات، تقع على عاتق جراح العظام، مثل
الأستاذ الدكتور محمد هطيف
، مسؤولية تحديد ما إذا كان المريض يجب أن يتلقى شكلاً من أشكال التثبيت الداخلي قبل بدء العلاج الإشعاعي. يساعد فحص CT للمنطقة المصابة في اتخاذ هذا القرار.
معايير إجراء عملية التثبيت الوقائي تشمل:
* تدمير 50% من القشرة العظمية.
* آفة في عظم الفخذ أكبر من 2.5 سم في القطر.
* كسر قلعي للمدور الصغير.
نظام تسجيل Mirels:
يمكن أن يساعد نظام تسجيل Mirels (الجدول 1) أيضًا في اتخاذ قرارات العلاج لآفات الورك وعظم الفخذ.
| المتغير | نقطة واحدة | نقطتان | ثلاث نقاط |
|---|---|---|---|
| الموقع | الطرف العلوي | الطرف السفلي | حول المدور |
| الألم | خفيف | متوسط | وظيفي |
| الآفة | بلاستيكية | مختلطة | محللة |
| المدى | أقل من الثلث | ثلث إلى ثلثين | أكثر من ثلثين |
متوسط درجة 7 أو أقل يشير إلى خطر منخفض للكسر؛ يجب النظر في العلاج الإشعاعي. درجة 8 أو أعلى تشير إلى خطر كبير ويوصى بالتدخل الجراحي. كما هو موضح في درجة Mirels، فإن منطقة حول المدور بشكل عام معرضة لخطر كبير للكسر.
تصنيف هارنغتون لآفات التجويف الحقي:
يستخدم هذا التصنيف لتوجيه خيارات العلاج لآفات التجويف الحقي.
| التصنيف | النتائج الشعاعية | خيارات العلاج |
|---|---|---|
| الفئة الأولى (طفيفة) | قشرة جانبية وجدران علوية ووسطى سليمة | استبدال مفصل الورك الكلي التقليدي المثبت بالإسمنت +/- تعزيز قضبان التسليح |
| الفئة الثانية (رئيسية) | جدار وسطي ناقص | جهاز مضاد للبروز، شبكة وسطية، تعزيز قضبان التسليح |
| الفئة الثالثة (ضخمة) | قشرة جانبية وقبة ناقصة | تعزيز قضبان التسليح للعمود الخلفي (+/- الأمامي) |
| الفئة الرابعة (واسعة النطاق) | إصابة نصف الحوض | استئصال كتلي |
1. آفات التجويف الحقي والكسور الوشيكة والحقيقية:
*
الفئة الأولى (طفيفة):
القشرة الجانبية، الجدار العلوي، والجدار الأوسط سليمة. تُعالج بمكون التجويف الحقي التقليدي المثبت بالإسمنت مع أو بدون تعزيز قضبان التسليح (مسامير كبيرة).

-
الفئة الثانية (رئيسية): الجدار الأوسط ناقص. يتطلب جهازًا مضادًا للبروز، شبكة وسطية، أو قضبان تسليح.


-
الفئة الثالثة (ضخمة): القشرة الجانبية والقبة ناقصة. تتطلب تعزيز قضبان التسليح للأعمدة الخلفية وأحيانًا الأمامية؛ يوصى بمسامير إسفنجية 6.5 مم أو دبابيس ستاينمان 5/16 بوصة.

-
الفئة الرابعة (واسعة النطاق): إصابة نصف الحوض. تتطلب الاستئصال الكتلي لمحاولة الشفاء. تُحال هذه الحالات إلى جراح أورام العظام.
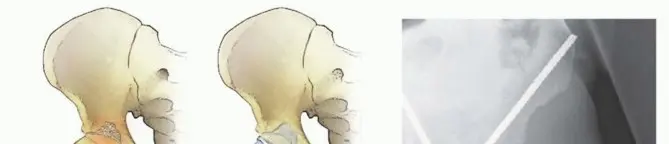
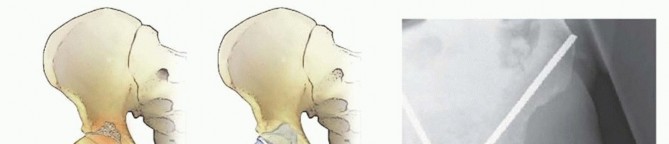
2. رأس وعنق عظم الفخذ:
*
الكسور الوشيكة:
إصابة رأس عظم الفخذ سبب لإجراء جراحة استبدال المفصل. يمكن تثبيت آفات عنق عظم الفخذ المعتدلة بمسمار إعادة بناء، باستثناء سرطان الخلايا الكلوية وسرطان الغدة الدرقية، حيث يوصى بجراحة استبدال المفصل.
*
الكسور الحقيقية:
نادرًا ما تلتئم وت













آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك