استبدال مفصل الورك الكلي: النهج الخلفي الجانبي الموسع والتدخلي المحدود
الخلاصة الطبية
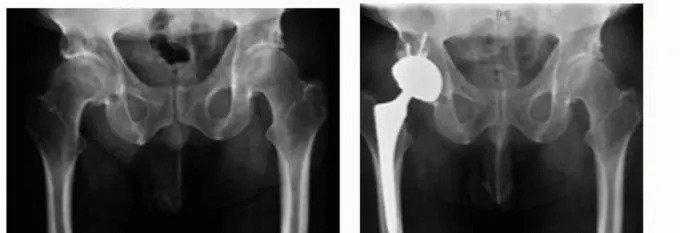
استبدال مفصل الورك الخلفي الجانبي هو إجراء جراحي فعال لعلاج آلام ومشاكل الورك الناتجة عن التهاب المفاصل أو الكسور، ويتميز بالحفاظ على عضلات الورك وتقليل مخاطر العرج بعد العملية. يتميز هذا النهج بمرونته العالية، مما يجعله مناسباً للحالات المعقدة والبسيطة على حد سواء، ويُعد خياراً آمناً وفعالاً لسنوات طويلة من تخفيف الألم وتحسين الحركة.
الخلاصة الطبية السريعة: استبدال مفصل الورك الخلفي الجانبي هو إجراء جراحي فعال لعلاج آلام ومشاكل الورك الناتجة عن التهاب المفاصل أو الكسور، ويتميز بالحفاظ على عضلات الورك وتقليل مخاطر العرج بعد العملية. يتميز هذا النهج بمرونته العالية، مما يجعله مناسباً للحالات المعقدة والبسيطة على حد سواء، ويُعد خياراً آمناً وفعالاً لسنوات طويلة من تخفيف الألم وتحسين الحركة.
مقدمة
يُعد مفصل الورك أحد أهم المفاصل في جسم الإنسان، فهو يتحمل جزءاً كبيراً من وزن الجسم ويُمكننا من أداء الحركات اليومية الأساسية مثل المشي والجري والجلوس. عندما يتعرض هذا المفصل للتلف نتيجة لأمراض مثل التهاب المفاصل التنكسي (الخشونة)، أو كسور الورك، أو التشوهات الخلقية، فإن الألم الشديد وتقييد الحركة يمكن أن يؤثرا بشكل كبير على جودة حياة المريض.
في مثل هذه الحالات، يُصبح استبدال مفصل الورك الكلي حلاً جراحياً فعالاً لاستعادة الوظيفة وتخفيف الألم. ومن بين التقنيات الجراحية المتعددة المستخدمة في هذا الإجراء، يبرز "النهج الخلفي الجانبي" كواحد من أكثر الطرق شيوعاً وفعالية. يجمع هذا النهج بين القدرة على توفير رؤية واسعة للمفصل عند الحاجة (نهج موسع) وإمكانية تطبيقه بأسلوب تدخلي محدود لتقليل حجم الشق الجراحي وفترة التعافي.
في هذا الدليل الشامل، سنستعرض كل ما يتعلق باستبدال مفصل الورك الكلي عبر النهج الخلفي الجانبي، بدءاً من فهم تشريح المفصل، مروراً بدواعي الاستخدام وموانعه، وصولاً إلى تفاصيل الإجراء الجراحي، ومرحلة التعافي، والمضاعفات المحتملة، والنتائج السريرية المتوقعة. نهدف إلى تزويد المرضى بالمعلومات اللازمة لاتخاذ قرارات مستنيرة، مع التأكيد على خبرة الأستاذ الدكتور محمد هطيف، الذي يُعد من أبرز الجراحين المتخصصين في جراحة العظام في صنعاء، ويتمتع بسجل حافل في تطبيق هذا النهج بنجاح لسنوات طويلة.
تشريح مفصل الورك
لفهم جراحة استبدال مفصل الورك، من المهم أولاً فهم تركيب هذا المفصل المعقد. مفصل الورك هو مفصل كروي حقي، مما يعني أنه يتكون من رأس كروي الشكل يدخل في تجويف على شكل كوب، وهذا التصميم يمنحه نطاقاً واسعاً من الحركة.
- عظم الفخذ (Femur): هو أطول وأقوى عظم في الجسم. يتكون الجزء العلوي منه من رأس الفخذ الكروي، والذي يتصل بعنق الفخذ، ثم بالجزء الأكبر من العظم.
- الحوض (Pelvis): يتكون من عدة عظام، أهمها عظم الورك (Ilium, Ischium, Pubis). يحتوي عظم الورك على تجويف عميق يُسمى "الحُق" (Acetabulum)، وهو التجويف الذي يستقبل رأس الفخذ.
- الغضروف المفصلي (Articular Cartilage): يُغطي رأس الفخذ والحُق طبقة ناعمة من الغضروف المفصلي. يعمل هذا الغضروف كوسادة ويُقلل الاحتكاك بين العظام، مما يسمح بحركة سلسة وغير مؤلمة.
- المحفظة المفصلية (Joint Capsule): هي غشاء ليفي قوي يُحيط بالمفصل بأكمله ويحتوي على السائل الزليلي (Synovial Fluid)، الذي يُغذي الغضروف ويُسهل الحركة.
- الأربطة (Ligaments): تُعد الأربطة هياكل قوية تربط العظام ببعضها البعض وتُوفر الاستقرار للمفصل، مما يمنع خروجه عن مكانه.
- العضلات والأوتار (Muscles and Tendons): تُحيط بمفصل الورك مجموعة كبيرة من العضلات القوية، مثل العضلات الألوية (Gluteal Muscles) والعضلات الدوارة القصيرة (Short External Rotators)، والتي تُوفر القوة اللازمة للحركة والاستقرار. تُربط هذه العضلات بالعظام عن طريق الأوتار.
عندما يتلف الغضروف المفصلي، أو يتعرض رأس الفخذ أو الحُق للكسر أو التآكل، فإن الحركة تُصبح مؤلمة وصعبة، وهنا يأتي دور جراحة استبدال مفصل الورك لاستبدال الأجزاء التالفة بمكونات اصطناعية.
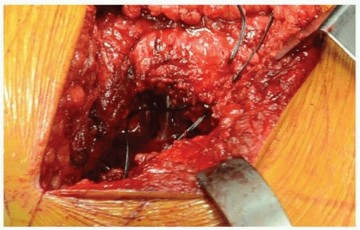
دواعي الاستخدام لجراحة استبدال مفصل الورك الخلفي الجانبي
يُعد النهج الخلفي الجانبي (Posterolateral Approach) واحداً من أكثر الطرق شيوعاً ومرونة لإجراء عملية استبدال مفصل الورك الكلي. يُوصى بهذا النهج لعدد من الحالات، ويُفضله العديد من الجراحين، بما في ذلك الأستاذ الدكتور محمد هطيف، لفوائده المتعددة ونتائجه الممتازة.
تاريخياً، وُصف هذا النهج لأول مرة من قبل الجراح الألماني برنارد فون لانجنبيك، ثم عُدل لاحقاً من قبل الجراح السويسري ثيودور كوخر، واستخدمه أوستن مور في خمسينيات القرن الماضي في ما أسماه "النهج الخلفي السفلي" أو "التعرض الجنوبي" لاستبدال مفصل الورك وعلاج خلع الورك الخلقي. تطور هذا النهج ليُصبح اليوم يُعرف أيضاً بـ "النهج الخلفي المصغر" الذي يتضمن شقوقاً جلدية وأنسجة أقصر (6 إلى 10 سم).
تشمل الدواعي الرئيسية لاستخدام هذا النهج ما يلي:
استبدال مفصل الورك الأولي
هو الإجراء الأكثر شيوعاً، ويُجرى للمرضى الذين يعانون من تلف شديد في مفصل الورك نتيجة:
- التهاب المفاصل التنكسي (الخشونة): وهو السبب الأكثر شيوعاً، حيث يتآكل الغضروف الواقي الذي يُغطي نهايات العظام، مما يؤدي إلى احتكاك العظام ببعضها البعض، مسبباً ألماً شديداً وتيبساً.
- التهاب المفاصل الروماتويدي: وهو مرض مناعي ذاتي يُهاجم فيه الجهاز المناعي بطانة المفاصل، مما يؤدي إلى التهاب وتلف الغضروف والعظام.
- التهاب المفاصل ما بعد الصدمة: يحدث بعد إصابة سابقة في الورك، مثل كسر أو خلع، مما يؤدي إلى تلف الغضروف بمرور الوقت.
- النخر اللاوعائي لرأس الفخذ (Avascular Necrosis): يحدث عندما ينقطع إمداد الدم إلى رأس عظم الفخذ، مما يؤدي إلى موت أنسجة العظام وانهيارها.
استبدال مفصل الورك المراجعة (الترميمي)
يُستخدم هذا النهج أيضاً في جراحات المراجعة، حيث يتم استبدال مفصل اصطناعي سابق تعرض للتلف أو الفشل. يُعد النهج الخلفي الجانبي مفيداً بشكل خاص في هذه الحالات لأنه:
- نهج موسع: يُمكن تمديد الشق الجراحي بسهولة لتوفير رؤية أوسع للمفصل والعظام المحيطة، وهو أمر ضروري في جراحات المراجعة المعقدة.
- الحاجة إلى قطع العظم المدوري (Trochanteric Osteotomy): في بعض الحالات، قد يتطلب الأمر قطع جزء من المدور الأكبر (Greater Trochanter) لتحسين الوصول إلى المفصل أو لإزالة مكونات سابقة ثابتة بإحكام. يُوفر النهج الخلفي الجانبي المرونة اللازمة لإجراء هذه الخطوة.
- إصلاح العمود الخلفي للحوض: في حالات المراجعة التي تتطلب إصلاح عظم الحوض الخلفي، يُمكن تمديد النهج الخلفي الجانبي ليتناسب مع نهج Kocher-Langenbeck لتوفير الوصول المطلوب.
حالات خاصة
- كسور الورك: يُستخدم النهج الخلفي الجانبي بشكل شائع في عمليات نصف استبدال مفصل الورك (Hemiarthroplasty) أو الاستبدال الكلي للورك لعلاج كسور عنق الفخذ، خاصة لدى كبار السن.
- الوركين المتيبسين أو المتيبسة: في المرضى الذين يعانون من تيبس شديد في الورك أو التحام المفصل، يُوفر هذا النهج رؤية ممتازة ويُمكن تمديده لتسهيل الوصول.
- خلع الورك الخلقي: في حالات خلع الورك الخلقي التي تتطلب تقصير عظم الفخذ، يُوفر النهج الخلفي الجانبي رؤية جيدة لإجراء هذه التعديلات.
مزايا النهج الخلفي الجانبي
يُقدم النهج الخلفي الجانبي العديد من المزايا التي تجعله خياراً مفضلاً:
- الحفاظ على عضلات الورك المُبعدة (Abductor Musculature): تُعد هذه العضلات ضرورية للمشي وتوازن الجسم. يُحافظ هذا النهج على سلامتها، مما يُقلل من خطر العرج بعد العملية مقارنة بالنهج الأمامي الجانبي أو الجانبي المباشر.
- مرونة التوسع: يُمكن تمديد الشق الجراحي بسهولة عند الحاجة، مما يجعله مناسباً للحالات المعقدة وجراحات المراجعة.
- عدم الحاجة لمعدات خاصة: لا يتطلب هذا النهج عادةً استخدام طاولة كسور أو التنظير الفلوري بشكل روتيني، مما يجعله أكثر فعالية من حيث التكلفة مقارنة ببعض النهج الأمامية المباشرة.
- تقليل خطر إصابة العصب الجلدي الفخذي الجانبي: يُقلل هذا النهج من خطر تلف هذا العصب، وهو أمر شائع في النهج الأمامي المباشر.
يُشير الأستاذ الدكتور محمد هطيف إلى أن النهج الخلفي الجانبي، بفضل مرونته ونتائجه السريرية الممتازة، سيظل خياراً شائعاً وفعالاً لجراحي الورك في جميع أنحاء العالم، ويُعد من التخصصات الدقيقة التي يُتقنها في صنعاء.
الأعراض التي تستدعي استبدال مفصل الورك
تتطور الأعراض التي تستدعي استبدال مفصل الورك عادةً ببطء على مدى سنوات، ولكنها قد تظهر فجأة في حالات الإصابة الحادة مثل الكسور. الهدف من الجراحة هو تخفيف هذه الأعراض وتحسين جودة حياة المريض.
تشمل الأعراض الشائعة ما يلي:
-
الألم الشديد والمستمر في الورك:
- يُعد الألم هو العرض الرئيسي الذي يدفع المرضى لطلب المساعدة الطبية.
- قد يكون الألم عميقاً داخل المفصل، أو ينتشر إلى الفخذ، الأربية، الأرداف، أو حتى الركبة.
- يزداد الألم عادةً مع الحركة والنشاط البدني، ويتحسن جزئياً مع الراحة.
- في المراحل المتقدمة، قد يصبح الألم مزمناً وموجوداً حتى أثناء الراحة أو النوم، مما يُعيق النوم الجيد.
-
التيبس ومحدودية حركة الورك:
- يُصبح تحريك الورك صعباً ومؤلماً.
- يُلاحظ المريض صعوبة في أداء الأنشطة اليومية مثل الانحناء لارتداء الجوارب أو الأحذية، الدخول والخروج من السيارة، أو صعود الدرج.
- قد يُصبح نطاق حركة المفصل محدوداً بشكل ملحوظ، مما يؤثر على المشي والجلوس.
-
العرج (Limping):
- نتيجة للألم ومحدودية الحركة، قد يُغير المريض طريقة مشيه لتخفيف الضغط على الورك المصاب، مما يؤدي إلى عرج واضح.
- قد يُشير العرج أيضاً إلى ضعف في عضلات الورك المحيطة.
-
الشعور بالطحن أو الاحتكاك (Grinding Sensation):
- قد يشعر المريض أو يسمع أصوات طقطقة أو طحن داخل المفصل أثناء الحركة، وذلك بسبب احتكاك العظام ببعضها البعض بعد تآكل الغضروف.
-
ضعف في الساق المصابة:
- قد يُلاحظ المريض ضعفاً في العضلات المحيطة بالورك، مما يجعل الوقوف أو المشي لمسافات طويلة أكثر صعوبة.
-
تأثير على الأنشطة اليومية ونوعية الحياة:
- تؤثر هذه الأعراض مجتمعة على قدرة المريض على العمل، ممارسة الهوايات، وحتى الأنشطة الاجتماعية، مما يُقلل بشكل كبير من جودة حياته.
عند ظهور هذه الأعراض، خاصة إذا كانت لا تستجيب للعلاجات غير الجراحية مثل الأدوية، العلاج الطبيعي، أو حقن المفصل، يُصبح استشارة جراح عظام متخصص مثل الأستاذ الدكتور محمد هطيف أمراً ضرورياً لتقييم الحالة وتحديد ما إذا كان استبدال مفصل الورك الكلي هو الخيار الأنسب.
التشخيص قبل جراحة استبدال مفصل الورك
قبل اتخاذ قرار بإجراء جراحة استبدال مفصل الورك الكلي، يُجري الأستاذ الدكتور محمد هطيف تقييماً شاملاً للمريض لتحديد مدى تلف المفصل، وتأثيره على جودة حياة المريض، والتأكد من أن الجراحة هي الخيار الأنسب والأكثر فعالية.
تشمل عملية التشخيص والتقييم الخطوات التالية:
التاريخ المرضي المفصل
- الأعراض: يسأل الطبيب عن طبيعة الألم (مكانه، شدته، ما الذي يزيده أو يُخففه)، مدة الأعراض، ومدى تأثيرها على الأنشطة اليومية (المشي، النوم، العمل).
- الحالات الطبية السابقة: يُسأل عن أي أمراض مزمنة (مثل السكري، أمراض القلب، ارتفاع ضغط الدم)، وعن أي جراحات سابقة، أو حساسية تجاه الأدوية.
- الأدوية الحالية: يُسجل الطبيب جميع الأدوية التي يتناولها المريض، بما في ذلك المكملات الغذائية والأدوية التي لا تستلزم وصفة طبية.
- نمط الحياة: يُناقش الطبيب نمط حياة المريض، مستوى نشاطه البدني، وتوقعاته من الجراحة.
الفحص السريري
يُجري الطبيب فحصاً دقيقاً للورك والساق المصابة، ويشمل ذلك:
- تقييم الألم: يُحدد الطبيب المناطق التي يشعر فيها المريض بالألم عند اللمس أو الحركة.
- نطاق الحركة: يُقاس مدى قدرة المريض على تحريك الورك في اتجاهات مختلفة (الثني، البسط، الدوران الداخلي والخارجي، التبعيد، التقريب).
- قوة العضلات: يُقيم الطبيب قوة العضلات المحيطة بالورك والساق.
- المشي والعرج: يُلاحظ الطبيب طريقة مشي المريض لتحديد وجود العرج أو أي أنماط مشي غير طبيعية.
- طول الساق: يُقارن طول الساقين للتأكد من عدم وجود فرق كبير قد يؤثر على نتائج الجراحة.
الفحوصات التصويرية
تُعد الفحوصات التصويرية أدوات حاسمة لتأكيد التشخيص وتقييم مدى تلف المفصل:
- الأشعة السينية (X-rays): هي الفحص الأول والأكثر شيوعاً. تُظهر الأشعة السينية بوضوح تآكل الغضروف (يظهر كفقدان للمسافة بين العظام)، التشوهات العظمية، النتوءات العظمية (Osteophytes)، والتكلسات. كما تُساعد في تحديد مدى النخر اللاوعائي أو كسور الورك.
- التصوير بالرنين المغناطيسي (MRI): قد يُطلب في بعض الحالات لتقييم الأنسجة الرخوة حول المفصل، مثل الغضاريف والأربطة والعضلات، ولتحديد مدى النخر اللاوعائي بشكل أكثر دقة، أو للبحث عن أسباب أخرى للألم لا تظهر في الأشعة السينية.
- التصوير المقطعي المحوسب (CT Scan): قد يُستخدم في حالات معينة لتقييم بنية العظام ثلاثية الأبعاد، خاصة في التخطيط لجراحات المراجعة أو في حالات التشوهات المعقدة.
فحوصات الدم
تُجرى فحوصات الدم الروتينية لتقييم الصحة العامة للمريض، والتأكد من عدم وجود التهابات، وتقييم وظائف الكلى والكبد، والتأكد من أن المريض لائق لإجراء الجراحة والتخدير.
بناءً على نتائج هذا التقييم الشامل، يُمكن للأستاذ الدكتور محمد هطيف وضع خطة علاجية مُخصصة لكل مريض، مع الأخذ في الاعتبار أفضل نهج جراحي لضمان أفضل النتائج الممكنة.
موانع استخدام النهج الخلفي الجانبي
على الرغم من أن النهج الخلفي الجانبي يُعد خياراً ممتازاً وواسع الاستخدام في جراحات استبدال مفصل الورك، إلا أن هناك بعض الحالات التي قد يكون فيها استخدامه مثيراً للجدل أو يُفضل فيها جراحياً نهجاً آخر. يُشير الأستاذ الدكتور محمد هطيف إلى أن هذه الموانع نسبية في كثير من الأحيان وتعتمد على تقييم دقيق لكل حالة على حدة وخبرة الجراح.
موانع نسبية في إجراءات الحفاظ على المفصل
يُعد استخدام النهج الخلفي الجانبي موضع جدل في الإجراءات التي تهدف إلى الحفاظ على المفصل وتتطلب فتح المفصل (Arthrotomy)، مثل:
- تصريف العدوى في مفصل الورك (Septic Hip Drainage): هناك مخاوف بشأن تعطيل الإمداد الدموي لرأس الفخذ.
- إزالة جسم سائب من المفصل (Removal of a Loose Body):
- تثبيت كسر رأس الفخذ (Fixation of a Femoral Head Fracture):
السبب في هذه المخاوف هو أن الإمداد الدموي الرئيسي لرأس الفخذ البالغ يأتي من الخلف عبر فروع الشريان الفخذي المنعطف الإنسي (Medial Femoral Circumflex Artery). لذلك، فإن إجراء قطع في المحفظة الخلفية (Posterior Capsulotomy) قد يُعطل هذا الإمداد الدموي، مما يُعرض المريض لخطر الإصابة بالنخر العظمي (Osteonecrosis) لرأس الفخذ. في جراحات استبدال المفصل، لا تُعد هذه مشكلة كبيرة لأن رأس الفخذ يُستبدل على أي حال.
موانع نسبية في جراحة استبدال المفصل
في سياق جراحة استبدال مفصل الورك، قد يتجنب بعض الجراحين النهج الخلفي الجانبي لصالح نُهج أخرى لدى المرضى الذين يُعتبرون معرضين لخطر كبير للخلع بعد الجراحة. تشمل هذه الفئات:
- الضعف الإدراكي (Cognitive Impairment): المرضى الذين قد يجدون صعوبة في فهم واتباع تعليمات ما بعد الجراحة المتعلقة باحتياطات الخلع.
- الاضطرابات العصبية العضلية (Neuromuscular Disorders): الحالات التي تؤثر على قوة العضلات أو التحكم فيها، مما يزيد من عدم استقرار المفصل.
- المقعدون على الكراسي المتحركة (Wheelchair-bound Patients): قد يكون لديهم أنماط حركة معينة تزيد من خطر الخلع.
ومع ذلك، يُشدد الأستاذ الدكتور محمد هطيف على أن هذه تُعد موانع نسبية وليست مطلقة. فمع التقنيات الجراحية الحديثة، مثل إصلاح المحفظة الخلفية والأنسجة الرخوة بشكل دقيق، واستخدام رؤوس فخذ أكبر حجماً، يُمكن إجراء جراحة استبدال مفصل الورك بنجاح عبر النهج الخلفي الجانبي حتى في هذه السيناريوهات السريرية، مع تقليل مخاطر الخلع بشكل كبير. تتطلب هذه الحالات تقييماً دقيقاً وخطة علاجية مُفصلة لضمان سلامة المريض وأفضل النتائج.
العلاج: تفاصيل جراحة استبدال مفصل الورك بالنهج الخلفي الجانبي
تُعد جراحة استبدال مفصل الورك الكلي بالنهج الخلفي الجانبي إجراءً دقيقاً يتطلب خبرة ومهارة عالية من الجراح. يُركز الأستاذ الدكتور محمد هطيف على كل مرحلة من مراحل العملية لضمان أفضل النتائج للمرضى في صنعاء.
التحضير للجراحة
قبل البدء بالجراحة، يتم اتخاذ عدة خطوات تحضيرية حاسمة:
التخدير
بعد إعطاء التخدير المناسب (عام أو نصفي حسب حالة المريض وتفضيل الجراح)، يُصبح المريض جاهزاً للخطوة التالية.
وضعية المريض
يُوضع المريض في وضعية الاستلقاء الجانبي (Lateral Decubitus Position)، بحيث يكون الجانب الذي ستُجرى عليه الجراحة للأعلى. تُستخدم أجهزة خاصة لتثبيت الحوض والجذع في وضعية محايدة أو مائلة قليلاً للخلف لمنع أي ميل أمامي أو خلفي زائد للحوض، مما يُسهل وضع المكون الحقي في الزاوية الصحيحة. تُبطن جميع النتوءات العظمية لمنع الضغط. تُوضع وسادة تحت الساق غير المُصابة لحماية العصب الشظوي (Peroneal nerve).
التعقيم والتغطية
يُعقم الطرف الجراحي بمحلول مطهر. تُستخدم ستائر جراحية خاصة لعزل منطقة الجراحة عن بقية الجسم، مع التأكد من توفير مساحة كافية للسماح بالتوسع الجراحي إذا لزم الأمر. تُغطى الساق بشاش معقم ولفافة لاصقة.
التقنية الجراحية
تبدأ الجراحة بالخطوات التالية:
الشق الجراحي
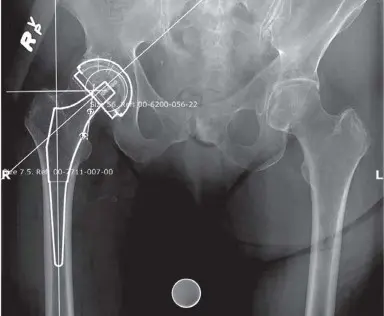
يُجرى شق جلدي منحنٍ، يتمركز عند طرف المدور الأكبر (Greater Trochanter) على الجانب الخلفي الجانبي للورك. يتجه الجزء السفلي من الشق بمحاذاة عظم الفخذ، بينما ينحني الجزء العلوي للخلف باتجاه الشوكة الحرقفية الخلفية العلوية (Posterior Superior Iliac Spine). يعتمد طول الشق على حجم المريض ومدى الرؤية المطلوبة، وعادة ما يكون 15 سم أو أقل في النهج التدخلي المحدود.
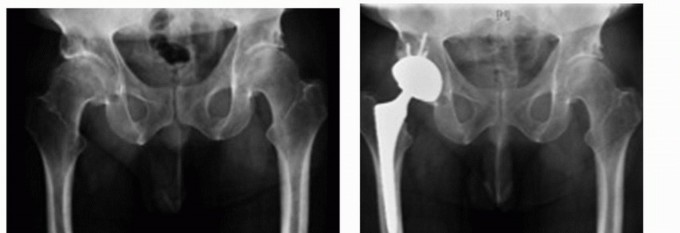
الوصول إلى المفصل
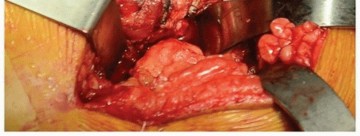
- طبقات الأنسجة: تُشق الجلد والأنسجة تحت الجلد وصولاً إلى اللفافة العريضة (Fascia Lata). تُفصل الأنسجة الدهنية بعناية لتقليل التندب.
- فصل العضلات: تُفصل عضلة الألوية الكبرى (Gluteus Maximus) بلطف، وتُفحص الأوعية الدموية المتقاطعة وتُكوى. تُوضع مبعدات (Retractors) لتوفير رؤية جيدة.
- العصب الوركي: يُحدد العصب الوركي (Sciatic Nerve) ويُحمى بعناية فائقة، حيث يُعد أحد أهم الهياكل العصبية في هذه المنطقة.
- الأوتار الدوارة القصيرة: يُحدد وتر العضلة الكمثرية (Piriformis) ويُفصل عن المدور الأكبر ويُعلم بخيط. تُفصل العضلات الدوارة الخارجية القصيرة الأخرى (العضلة التوأمية العلوية، العضلة السدادية الداخلية، العضلة التوأمية السفلية) والعضلة المربعة الفخذية (Quadratus Femoris) عن الجزء الخلفي من المدور تحت السمحاق باستخدام الكي الكهربائي.
فتح المحفظة المفصلية وقياسات الطول والإزاحة
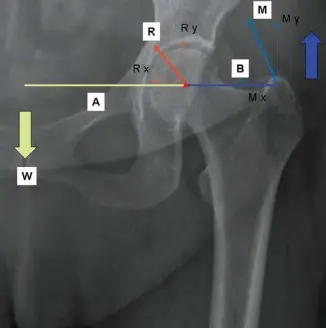
يُجرى قطع للمحفظة المفصلية (Capsulotomy) على شكل شبه منحرف، وتُعلم المحفظة بخيطين عند نقاطها العلوية والسفلية. تُستخدم هذه الخيوط لسحب المحفظة إلى الحافة بين المدورين، وتُعلم النقطة التي تلتقي فيها حافة المحفظة مع المدور بالكي الكهربائي. يُستخدم هذا العلامة كمؤشر لطول الطرف الطبيعي والإزاحة الأصلية للمريض، وهي قياسات حاسمة لضمان استعادة طول الطرف الصحيح بعد الجراحة.
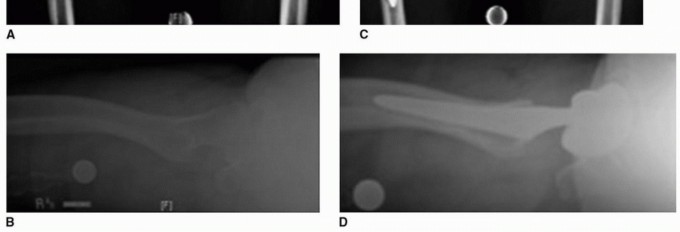
يُفضل الأستاذ الدكتور محمد هطيف استخدام تقنيات إضافية مثل المسامير الثابتة في الحوض والمدور الأكبر، بالإضافة إلى أداة قياس على الرضفتين (Patellae) كمرجع إضافي لطول الطرف.
خلع مفصل الورك وقطع عنق الفخذ
يُخلع مفصل الورك من الحُق باستخدام مناورة الثني، التقريب، والدوران الداخلي. تُزال أي أنسجة رخوة متبقية على عنق الفخذ، ويُكوى الشريان الشبكي. يُجرى قطع عنق الفخذ باستخدام منشار ترددي وفقاً للخطة الجراحية المُعدة مسبقاً.
تحضير الحُق وغرس المكون الحقي
يُكشف عن الحُق باستخدام مبعدات خاصة. تُزال الشفا (Labrum) وتُكشف حافة الحُق. تُزال الوسادة الدهنية (Pulvinar) لكشف قاع الحُق. يُبرد الحُق باستخدام مبادرات خاصة، ثم يُزرع المكون الحقي الاصطناعي. يُستعان بالرباط المستعرض للحُق (Transverse Acetabular Ligament) والجدران الأمامية والخلفية الطبيعية للحُق لتحسين زاوية الانقلاب (Anteversion) الصحيحة. تُحقق زاوية الميل المناسبة باستخدام دليل محاذاة خارجي.
تحضير الفخذ وغرس المكون الفخذي
بعد زرع المكون الحقي، يُعاد التركيز على عظم الفخذ القريب. يُمسك الساق في وضعية الثني، التقريب، والدوران الداخلي. تُستخدم أدوات خاصة لرفع عنق الفخذ من الجرح وحماية عضلة الألوية الوسطى (Gluteus Medius). تُحضر قناة عظم الفخذ باستخدام مبارد (Broaches) بأحجام متزايدة. بعد تحقيق الاستقرار المناسب، تُجرى أشعة سينية داخل العملية لتأكيد وضع الكأس، ملاءمة الساق، الإزاحة، وطول الطرف.
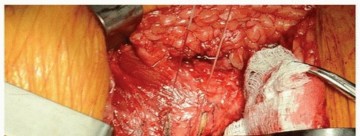
تُزال المبرد الفخذي، وتُزال البطانة التجريبية، وتُضاف مسامير إضافية إذا لزم الأمر. تُوضع البطانة النهائية. ثم يُعاد كشف عظم الفخذ القريب، ويُوضع الغرسة النهائية (المكون الفخذي). تُجرى سلسلة من تجارب الرأس (Head Trials) لتحديد أفضل حجم رأس لضمان الاستقرار وطول الطرف الصحيح. تُستخدم علامات المحفظة على عظم الفخذ القريب، وأداة قياس الرضفة، وتقييم توتر الأنسجة الرخوة بشكل عام.
إعادة المفصل وتثبيت الرأس النهائي
يُوضع الرأس النهائي على المخروط المورس (Morse Taper) النظيف والجاف. يُعاد مفصل الورك إلى مكانه. تُتخذ عناية فائقة لتجنب خدش رأس الفخذ على حافة الكأس.
إغلاق الجرح
بعد وضع المكونات النهائية، تبدأ مرح
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك