عملية نقل الوتر لعلاج إصبع المطرقة المرن: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
إصبع المطرقة المرن هو تشوه مؤلم في مفصل الإصبع الأوسط، يتميز بانثناء غير طبيعي. يعالج عادةً بنقل الوتر من المثنية إلى الباسطة، وهي عملية جراحية تعيد التوازن للقدم وتخفف الألم، وتستعيد الوظيفة الطبيعية للإصبع.
الخلاصة الطبية السريعة: إصبع المطرقة المرن (Flexible Hammertoe) هو تشوه مؤلم وشائع في مفصل الإصبع الأوسط للقدم، يتميز بانثناء غير طبيعي يشبه المطرقة. يُعالج هذا التشوه في مراحله المرنة بشكل فعال للغاية عن طريق "عملية نقل الوتر من المثنية إلى الباسطة" (Flexor-to-Extensor Tendon Transfer). تُعد هذه العملية الجراحية الدقيقة بمثابة إعادة ضبط للميكانيكا الحيوية للقدم، حيث تعيد التوازن المفقود، وتخفف الألم المزمن، وتستعيد الوظيفة الطبيعية والجمالية للإصبع. في اليمن، يقود الأستاذ الدكتور محمد هطيف ريادة هذه الجراحات الدقيقة، مقدماً نسب نجاح تضاهي المراكز العالمية.

مقدمة شاملة حول إصبع المطرقة المرن وتأثيره على جودة الحياة
أهلاً بكم أيها الكرام في هذا الدليل الطبي الشامل والمفصل. سنتناول اليوم حالة طبية شائعة جداً ولكنها للأسف غالبًا ما تُساء فهمها أو يتم تجاهلها حتى تتفاقم، وهي: تشوه إصبع المطرقة المرن في مقدمة القدم.
لا يقتصر هذا التشوه على كونه مشكلة تجميلية مزعجة فحسب، بل هو حالة ميكانيكية حيوية معقدة يمكن أن تسبب ألمًا مبرحًا، وانزعاجًا كبيرًا، وتعيق قدرة المريض على ارتداء الأحذية الطبيعية، مما يؤثر بشكل مباشر وسلبي على جودة الحياة اليومية، والقدرة على المشي، وممارسة الأنشطة الرياضية أو حتى المهام الوظيفية البسيطة.
يتمثل هدفنا الأساسي في هذا الدليل في تقديم فهم عميق لتصحيح هذا التشوه المؤلم. يحدث هذا التشوه بشكل رئيسي نتيجة انثناء غير طبيعي في المفصل الداني بين السلاميات (PIP Joint) وفرط تمدد (Hyper-extension) مرتبط به في المفصل المشطي السلامي (MTP Joint). الهدف الجراحي والعلاجي هو استعادة الميكانيكا الحيوية السليمة، وإعادة توزيع الضغط على باطن القدم، ووظيفة الإصبع الصغير لتجنب المضاعفات المستقبلية مثل التقرحات أو تحول التشوه إلى حالة "صلبة" (Rigid).
تُعد عملية نقل الوتر من العضلة المثنية إلى العضلة الباسطة أداة جراحية قوية، وفعالة، ومثبتة علمياً ضمن خياراتنا العلاجية المتقدمة. وغالبًا ما تُستخدم هذه التقنية كإجراء مستقل أو كإجراء مكمل لتصحيح شامل لتشوهات القدم المتعددة.
في العاصمة صنعاء، يقدم الأستاذ الدكتور محمد هطيف (أستاذ جراحة العظام والمفاصل بجامعة صنعاء)، بخبرته الواسعة التي تتجاوز العشرين عاماً ومهاراته الجراحية المتميزة، حلولاً جراحية متقدمة لعلاج هذه الحالات. يستند الدكتور هطيف في ممارسته إلى أحدث التقنيات العالمية، مثل الجراحات الميكروسكوبية الدقيقة، ومناظير المفاصل بتقنية 4K، وأفضل الممارسات الطبية القائمة على الأدلة (Evidence-Based Medicine) لضمان أفضل النتائج الوظيفية والتجميلية لمرضاه، مع الالتزام التام بالأمانة الطبية والمصداقية في تقييم حاجة المريض الحقيقية للجراحة.

فهم التشوه: تعريف المرض، آليته، وتطوره
يُعرف "إصبع المطرقة" (Hammertoe) بشكل أساسي في القواميس الطبية لجراحة العظام على أنه انثناء (Flexion) في المفصل الداني بين السلاميات (PIP)، وغالبًا ما يكون هذا الانثناء مصحوبًا بفرط تمدد (Hyperextension) في المفصل المشطي السلامي (MTP).
أما المفصل البعيد بين السلاميات (DIP - المفصل الأقرب للظفر) فيمكن أن يكون في أوضاع مختلفة بناءً على شدة الحالة ونوع التوازن العضلي: فقد يكون منثنيًا، أو ممتدًا، أو في وضع محايد.
تكمن المشكلة الأساسية والجذرية في هذا التشوه في اختلال التوازن الدقيق بين المثبتات الثابتة (الأربطة والكبسولات) والمثبتات الديناميكية (الأوتار والعضلات) للقدم. عندما تتغلب قوة العضلات التي تثني الإصبع على قوة العضلات التي تبسطه، يبدأ التشوه بالظهور. هذا الاختلال ليس حدثاً مفاجئاً، بل يؤدي إلى سلسلة من التغيرات الميكانيكية التي تزيد من تفاقم التشوه بمرور الوقت، محولة إياه من تشوه "مرن" (يمكن تعديله باليد) إلى تشوه "صلب" (تتصلب فيه المفاصل ولا يمكن فردها إلا بتدخل جراحي على العظام).
تشريح القدم والأصابع: الفهم الأساسي لنجاح العلاج
لفهم كيفية حدوث تشوه إصبع المطرقة وكيفية علاجه بدقة، من الضروري والمحوري أن نلقي نظرة فاحصة ومفصلة على التشريح الحيوي الذي يحكم وظيفة الأصابع. إن الأستاذ الدكتور محمد هطيف يؤكد دائمًا لطلابه وللمرضى على أهمية الفهم الدقيق لهذه الهياكل التشريحية، لأن الجراحة الناجحة تعتمد على احترام هذا التشريح وإعادة بنائه، وليس مجرد قطع الأنسجة.
1. الأوتار الباسطة الخارجية (Extensor Tendons)
وهي الأوتار المسؤولة عن رفع الإصبع لأعلى (بعيداً عن الأرض):
* الوتر الباسط الطويل للأصابع (Extensor Digitorum Longus - EDL): هو الوتر الباسط الأساسي والأقوى للمفاصل المشطية السلامية (MTP) للأصابع الأربعة الجانبية (الصغيرة). يأتي هذا الوتر من الساق وصولاً إلى الأصابع.
* الوتر الباسط القصير للأصابع (Extensor Digitorum Brevis - EDB): هو العضلة الجوهرية الظهرية الوحيدة الموجودة في القدم نفسها، وتتصل أوتارها بالأصابع الأربعة الوسطى للمساعدة في دقة الحركة.
تُحاط هذه الأوتار بتركيب تشريحي معقد يُسمى الغطاء الليفي اللفافي الباسط (Fibroaponeurotic Extensor Hood). يحتوي هذا الغطاء على جزء قريب يُعرف بـ حلقة الباسطة (Extensor Sling)، الذي يتصل بالجانب الأخمصي (السفلي) لقاعدة السلامى الدانية ويتلقى مساهمات من العضلات بين العظمية. أما الجزء البعيد، وهو جناح الباسطة (Extensor Wing)، فهو المكان الدقيق الذي تُدخل فيه العضلات الخراطينية (Lumbrical muscles).
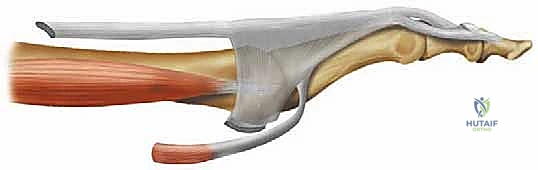
الشكل: منظر جانبي للتشريح الطبيعي للمفصل المشطي السلامي والمفاصل الدانية بين السلاميات للأصابع الصغيرة، يوضح التوازن الدقيق بين الأوتار المثنية والباسطة.
2. الأوتار المثنية الخارجية (Flexor Tendons)
وهي الأوتار المسؤولة عن ثني الإصبع لأسفل (نحو الأرض للتشبث بها أثناء المشي):
* العضلة المثنية القصيرة للأصابع (Flexor Digitorum Brevis - FDB): ينقسم وترها ويدخل في قاعدة السلامى الوسطى للإصبع، وتعمل بشكل أساسي وحصري على ثني المفصل الداني بين السلاميات (PIP).
* العضلة المثنية الطويلة للأصابع (Flexor Digitorum Longus - FDL): يمر وترها عبر انقسام الوتر القصير ليدخل في قاعدة السلامى البعيدة (طرف الإصبع)، وتعمل على ثني كل من المفصل الداني بين السلاميات (PIP) والمفصل البعيد بين السلاميات (DIP).
ملاحظة طبية هامة: كلاهما يعتبران مثنيات ضعيفة للمفصل المشطي السلامي (MTP)، وهنا تكمن إحدى نقاط الضعف التي تؤدي للتشوه.
3. العضلات المثنية الجوهرية (Intrinsic Muscles)
وهي عضلات صغيرة موجودة داخل القدم نفسها:
* العضلات بين العظمية (Interossei) والعضلات الخراطينية (Lumbrical muscles): هذه العضلات الدقيقة حاسمة جداً لوظيفة الأصابع المتوازنة. تقوم العضلات الخراطينية بثني المفاصل المشطية السلامية (MTP) وتمديد (فرد) المفاصل بين السلاميات، مع تأثير أقوى على تمديد المفصل الداني والبعيد بسبب ارتباطها التشريحي. أما العضلات بين العظمية فهي باسطات أضعف للأصابع. ضعف هذه العضلات هو المحرك الأول لظهور إصبع المطرقة.
4. المثبتات الثابتة (Static Stabilizers)
وهي الأنسجة التي لا تنقبض ولكنها تمنع المفاصل من الانخلاع:
* الصفائح الأخمصية (Plantar Plates): توجد تحت مفاصل MTP و PIP، وهي عبارة عن أربطة غضروفية ليفية سميكة.
* الأربطة الجانبية (Collateral Ligaments): توفر دعمًا هيكليًا أساسيًا يمنع انحراف الإصبع يميناً أو يساراً. تنشأ الصفيحة الأخمصية من سمحاق جسم مشط القدم وتدخل في قاعدة السلامى الدانية، وتدخل الأربطة الجانبية في هذه الصفائح لتكوين صندوق حماية قوي حول المفصل.
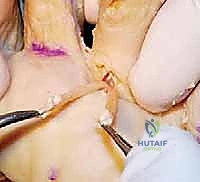
كيف يتطور تشوه إصبع المطرقة؟ (Pathophysiology)
ينشأ اختلال التوازن عندما تضعف قوة الثني للعضلات الجوهرية (الخراطينية وبين العظمية) أو عندما تتفوق عليها قوة العضلات الخارجية (المثنية الطويلة والقصيرة).
في المشية الطبيعية، تعمل العضلات الجوهرية على تثبيت الإصبع مفروداً ليقاوم قوة سحب الأوتار الطويلة. ولكن، لأسباب متعددة (سنذكرها لاحقاً)، تفشل هذه العضلات الجوهرية في عملها. نتيجة لذلك:
1. ينسحب المفصل المشطي السلامي (MTP) للأعلى (فرط تمدد) بسبب قوة الوتر الباسط الطويل.
2. تُسحب المفاصل بين السلاميات (PIP و DIP) للأسفل (انثناء) بسبب قوة الأوتار المثنية الطويلة والقصيرة التي لم يعد هناك من يعارضها.
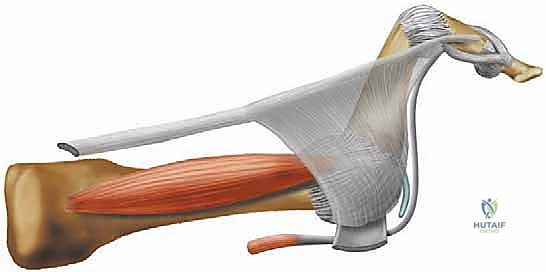
الشكل يوضح كيف يؤدي الشد المستمر للأوتار المثنية دون مقاومة كافية من العضلات الباسطة والجوهرية إلى انثناء المفصل الداني.
مع مرور الوقت، وبسبب بقاء الإصبع في هذا الوضع الخاطئ، تبدأ الأربطة والكبسولات المفصلية (المثبتات الثابتة) في الانكماش والتقلص. في هذه المرحلة، يتحول التشوه من "مرن" (Flexible) - حيث يمكن للطبيب فرد الإصبع بيده - إلى تشوه "صلب" (Rigid) - حيث تتيبس المفاصل تماماً. لذا، التدخل المبكر في المرحلة المرنة يتيح استخدام تقنية "نقل الوتر" الأقل توغلاً والتي تحافظ على حركة المفصل.
الأسباب وعوامل الخطر: لماذا يحدث هذا التشوه؟
لا يحدث إصبع المطرقة من فراغ، بل هو نتيجة تضافر عدة عوامل ميكانيكية، ووراثية، وبيئية. من أهم هذه الأسباب:
- الأحذية غير المناسبة (السبب الأكثر شيوعاً): ارتداء الأحذية الضيقة من الأمام (التي تضغط الأصابع معاً) أو الأحذية ذات الكعب العالي التي تدفع وزن الجسم بالكامل نحو مقدمة القدم، مما يجبر الأصابع على الانثناء المستمر.
- الوراثة والجينات: شكل القدم (مثل القدم المسطحة، أو القدم ذات القوس العالي، أو وجود إصبع ثانٍ أطول من الإصبع الكبير المعروف بـ Morton's Toe) يجعل الشخص أكثر عرضة ميكانيكياً لاختلال التوازن.
- الصدمات والإصابات: كسر سابق في الإصبع أو التواء شديد لم يُعالج بشكل صحيح قد يؤدي إلى تلف الأربطة (خاصة الصفيحة الأخمصية)، مما يمهد الطريق للتشوه.
- الأمراض العصبية والعضلية: حالات مثل مرض شاركو-ماري-توث (Charcot-Marie-Tooth)، أو السكتات الدماغية، أو الشلل الدماغي، والتي تسبب ضعفاً أو تشنجاً غير متوازن في عضلات القدم.
- الأمراض الروماتيزمية: التهاب المفاصل الروماتويدي (Rheumatoid Arthritis) يدمر الكبسولات المفصلية ويسرع من حدوث التشوهات.
- مرض السكري: يؤدي الاعتلال العصبي السكري إلى ضعف العضلات الجوهرية الدقيقة في القدم، مما يؤدي إلى ظهور أصابع المطرقة وزيادة خطر التقرحات.
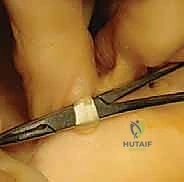
الأعراض والتشخيص: متى يجب زيارة الأستاذ الدكتور محمد هطيف؟
المرضى الذين يعانون من إصبع المطرقة المرن يقدمون شكاوى محددة. التشخيص الدقيق هو مفتاح العلاج الناجح.
الأعراض الشائعة:
- ألم وتورم: ألم في المفصل المنثني (PIP) يزداد مع ارتداء الأحذية والمشي.
- تكون مسامير اللحم (Corns & Calluses): بسبب احتكاك قمة المفصل المنثني بحذاء المريض، يتكون جلد ميت وصلب ومؤلم جداً على ظهر الإصبع. كما قد يتكون مسمار لحم في باطن القدم تحت رأس عظمة المشط بسبب الضغط الزائد.
- احمرار والتهاب: في المناطق المعرضة للاحتكاك.
- صعوبة في إيجاد أحذية مناسبة: يضطر المريض لشراء أحذية أكبر من مقاسه لتجنب الألم.
- تشنجات عضلية: في القدم أو الساق بسبب محاولة الجسم التعويض عن الخلل الميكانيكي أثناء المشي.
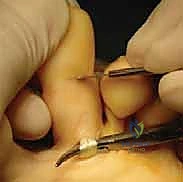
الشكل: التقييم السريري الدقيق يوضح وجود مسامير اللحم والاحمرار الناتج عن الاحتكاك المستمر، وهو مؤشر رئيسي لضرورة التدخل.
جدول مقارنة: كيف تعرف إذا كان إصبعك "مرناً" أم "صلباً"؟
| وجه المقارنة | إصبع المطرقة المرن (Flexible) | إصبع المطرقة الصلب (Rigid) |
|---|---|---|
| القدرة على الفرد | يمكن فرد الإصبع يدوياً بالكامل أو بشكل شبه كامل. | لا يمكن فرد الإصبع يدوياً؛ المفصل متيبس. |
| مرحلة المرض | المرحلة المبكرة إلى المتوسطة. | المرحلة المتقدمة والمتأخرة. |
| حالة الكبسولة والأربطة | لا تزال محتفظة ببعض مرونتها. | منكمشة، متليفة، ومقيدة للحركة تماماً. |
| العلاج غير الجراحي | فعال جداً في تخفيف الألم وتأخير التطور. | غير فعال في تعديل الشكل، يقتصر على تخفيف ضغط الحذاء. |
| العلاج الجراحي الأمثل | نقل الوتر (Tendon Transfer)، تحرير الأنسجة الرخوة. | دمج المفصل (Arthrodesis) أو استئصال جزء من العظم (Arthroplasty). |
التشخيص في عيادة الدكتور محمد هطيف:
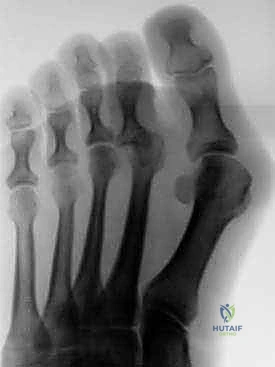
يعتمد الدكتور هطيف على التقييم السريري الشامل. يقوم بفحص القدم أثناء الوقوف والمشي والجلوس. يتم اختبار "مرونة" التشوه بدقة. بالإضافة إلى ذلك، يتم طلب صور أشعة سينية (X-rays) بوضع الوقوف (Weight-bearing) لتقييم حالة العظام، زوايا المفاصل، واستبعاد وجود التهاب مفاصل تنكسي أو خلع جزئي في المفصل المشطي السلامي.
الخيارات العلاجية: من التحفظي إلى الجراحي
إن الفلسفة الطبية للأستاذ الدكتور محمد هطيف تعتمد على مبدأ "التدرج في العلاج". لا يتم اللجوء للجراحة إلا بعد استنفاد الخيارات التحفظية أو إذا كانت حالة المريض تستدعي تدخلاً فورياً لحماية القدم من مضاعفات خطيرة (مثل مرضى السكري).
أولاً: العلاج التحفظي (غير الجراحي)
الهدف من هذا العلاج ليس تقويم الإصبع بشكل دائم (فالأوتار لن تعود لطبيعتها وحدها)، بل الهدف هو تخفيف الألم ومنع تفاقم الحالة:
1. تغيير الأحذية: الانتقال إلى أحذية ذات مقدمة واسعة وعميقة (Wide & Deep Toe Box) لتوفير مساحة للإصبع المنثني دون احتكاك.
2. الوسائد واللصقات (Pads & Taping): استخدام وسائد سيليكونية مخصصة توضع فوق المفصل البارز لحمايته من الاحتكاك، أو استخدام تقنية ربط الأصابع (Buddy Taping) لتقويم الإصبع مؤقتاً أثناء المشي.
3. النعال الطبية المخصصة (Custom Orthotics): تساعد في إعادة توزيع الضغط تحت القدم، خاصة إذا كان المريض يعاني من قدم مسطحة أو قوس عالي يساهم في المشكلة.
4. العلاج الطبيعي: تمارين إطالة للأوتار الباسطة وتقوية للعضلات الجوهرية (مثل تمرين التقاط منشفة بأصابع القدم).
5. العناية بمسامير اللحم: إزالتها بعناية (يفضل بواسطة مختص) وترطيب الجلد.
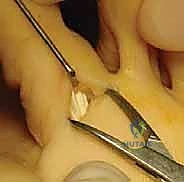
الشكل: استخدام الوسائد السيليكونية والجبائر الخفيفة كخط دفاع أول في العلاج التحفظي.
ثانياً: التدخل الجراحي - عملية نقل الوتر (Flexor-to-Extensor Transfer)
عندما يفشل العلاج التحفظي في تخفيف الألم، أو عندما يعيق التشوه حياة المريض اليومية، تصبح الجراحة هي الحل الأمثل. بالنسبة لإصبع المطرقة المرن، تُعد عملية نقل الوتر (والمعروفة كلاسيكياً باسم إجراء Girdlestone-Taylor) هي المعيار الذهبي.
ما هو مبدأ هذه الجراحة؟
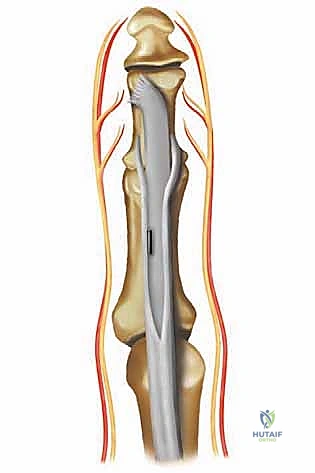
الفكرة الهندسية والطبية رائعة وبسيطة: يتم أخذ الوتر الذي يسبب المشكلة (الوتر المثني الطويل FDL الذي يسحب الإصبع لأسفل بقوة مفرطة)، وفصله من نقطة ارتكازه السفلية، ثم إعادة توجيهه وتثبيته في أعلى الإصبع (الجهة الباسطة).
بذلك، نحقق هدفين في وقت واحد:
1. إزالة القوة المشوهة: نلغي السحب القوي لأسفل.
2. إضافة قوة تصحيحية: نستخدم نفس الوتر ليعمل كـ "باسط" يساعد في إبقاء الإصبع مفروداً وملاصقاً للأرض بشكل طبيعي.
خطوات الجراحة الدقيقة مع الأستاذ الدكتور محمد هطيف:
يتميز الدكتور هطيف بإجراء هذه العمليات بدقة متناهية، مستفيداً من خبرته في الجراحات الميكروسكوبية للحفاظ على التروية الدموية والأعصاب الدقيقة للإصبع.
الخطوة 1: التخدير والتجهيز
تُجرى العملية عادة تحت تخدير موضعي أو نصفي، مع استخدام عاصبة (Tourniquet) لتقليل النزيف وتوفير رؤية واضحة.
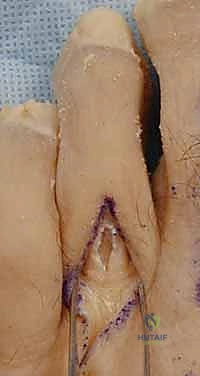
الخطوة 2: التخطيط والشق الجراحي
يتم عمل شق جراحي دقيق (عادة ما يكون عرضياً أو طولياً صغيراً) في الجانب الأخمصي (السفلي) للإصبع عند قاعدة المفصل، أو أحياناً شقوق جانبية حسب التقنية المفضلة.
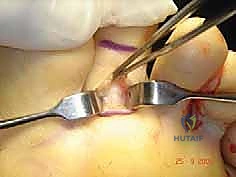
الشكل: التخطيط الدقيق لمسار الشق الجراحي يضمن وصولاً آمناً للأوتار مع تقليل الندبات المستقبلية.
الخطوة 3: عزل الوتر المثني الطويل (FDL)
يتم التعرف على الوتر المثني الطويل للأصابع (FDL) وعزله بعناية عن الأنسجة المحيطة به وعن الوتر المثني القصير (FDB).