إصابات حلقة الحوض من النوع الثاني (APC II): دليل شامل للمرضى من التشخيص إلى التعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
إصابات حلقة الحوض من النوع الثاني (APC II) هي كسور حوضية غير مستقرة دورانياً تتطلب تثبيتاً جراحياً للارتفاق العاني الأمامي. يهدف العلاج إلى استعادة ثبات الحوض وتقليل الألم، مع برامج تأهيل مكثفة لاستعادة الوظيفة الكاملة.
الخلاصة الطبية السريعة: إصابات حلقة الحوض من النوع الثاني (APC II) هي كسور حوضية غير مستقرة دورانياً تتطلب تثبيتاً جراحياً للارتفاق العاني الأمامي. يهدف العلاج إلى استعادة ثبات الحوض وتقليل الألم، مع برامج تأهيل مكثفة لاستعادة الوظيفة الكاملة.
مقدمة حول إصابات حلقة الحوض من النوع الثاني (APC II)
تُعد إصابات حلقة الحوض من الإصابات الخطيرة التي تنتج عادة عن صدمات عالية الطاقة، مثل حوادث السيارات، أو السقوط من ارتفاعات كبيرة، أو إصابات السحق. هذه الإصابات قد تكون مهددة للحياة وتتطلب رعاية طبية فورية ومتخصصة. في اليمن، وبخاصة في صنعاء، يُعتبر الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، أحد أبرز الخبراء في تشخيص وعلاج هذه الحالات المعقدة، مقدماً رعاية متقدمة وفقاً لأعلى المعايير العالمية.
تصنف إصابات حلقة الحوض بناءً على اتجاه القوة التي سببت الإصابة ومدى ثبات الحوض. أحد الأنواع الشائعة لهذه الإصابات هو "انضغاط أمامي خلفي من النوع الثاني" (Anteroposterior Compression Type II)، ويُعرف اختصاراً بـ (APC II). هذا النوع من الإصابات يُشبه "الكتاب المفتوح" حيث تنفتح الحوض من الأمام، مما يسبب عدم استقرار دوراني مع الحفاظ على الاستقرار العمودي.
في هذا الدليل الشامل، سنتعمق في فهم إصابات حلقة الحوض من النوع الثاني (APC II)، بدءاً من أسبابها وآلياتها، مروراً بالتشخيص الدقيق، وخيارات العلاج المتقدمة، وصولاً إلى برامج إعادة التأهيل التي تساعد المرضى على استعادة وظائفهم والعودة إلى حياتهم الطبيعية. هدفنا هو تزويدكم بمعلومات واضحة وموثوقة لمساعدتكم على فهم هذه الحالة واتخاذ قرارات مستنيرة بشأن رعايتكم الصحية.
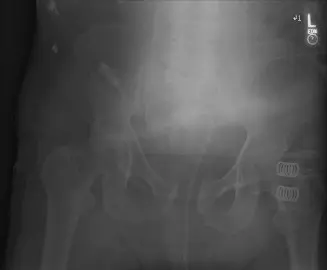
ما هي إصابة حلقة الحوض من النوع الثاني (APC II)؟
إصابة حلقة الحوض من النوع الثاني (APC II) هي شكل محدد من كسور الحوض التي تنتج عن قوى ضغط أمامي خلفي قوية تؤدي إلى دوران خارجي لنصفي الحوض. تُصنف هذه الإصابات ضمن نظام "يونغ-بورغيس" (Young-Burgess) الذي يربط بين آلية الإصابة ومدى استقرار الحوض.
الخصائص الرئيسية لإصابة APC II:
- تباعد الارتفاق العاني: يحدث انفصال في المفصل الأمامي للحوض (الارتفاق العاني) يزيد عن 2.5 سم. هذا الانفصال هو السمة المميزة لهذه الإصابة.
- تمزق الأربطة الأمامية للمفصل العجزي الحرقفي: تتضرر الأربطة الأمامية التي تربط عظم العجز بالعظم الحرقفي، مما يزيد من عدم الاستقرار الدوراني.
- سلامة الأربطة الخلفية للمفصل العجزي الحرقفي: على الرغم من عدم الاستقرار الأمامي، تظل الأربطة الخلفية القوية للمفصل العجزي الحرقفي سليمة. هذا هو ما يمنع عدم الاستقرار العمودي ويجعل الإصابة "مستقرة عمودياً ولكن غير مستقرة دورانياً".
- إصابة "الكتاب المفتوح": يُطلق عليها هذا الوصف لأن الحوض ينفتح للأمام كالكتاب، مما يؤدي إلى تباعد العظمين العانيين.
تُعد إصابات APC II أقل خطورة من النوع الثالث (APC III) أو إصابات القص العمودي (VS) التي تتضمن عدم استقرار عمودي، لكنها لا تزال تتطلب تشخيصاً سريعاً وإدارة دقيقة لمنع المضاعفات طويلة الأمد مثل الألم المزمن، عدم الاستقرار، وصعوبات المشي. يُشدد الأستاذ الدكتور محمد هطيف على أهمية التدخل المبكر والفعال لتحسين نتائج المرضى والحد من هذه المضاعفات.
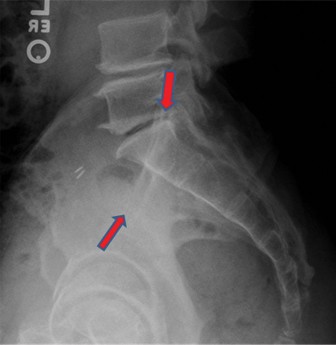
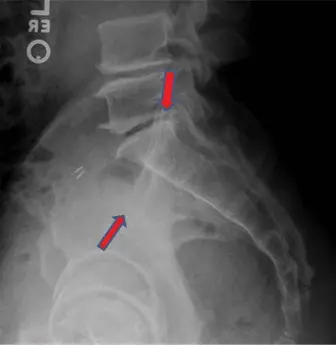
التشريح الجراحي والبيوميكانيكا للحوض
يُعد الفهم العميق لتشريح الحوض وكيفية عمله (البيوميكانيكا) أمراً أساسياً لإدارة إصابات حلقة الحوض من النوع الثاني (APC II). الحوض هو هيكل عظمي قوي ومعقد، يتكون من عظمين لا اسم لهما (الحرقفة، الورك، العانة) وعظم العجز، ويشكل حلقة قوية تتحمل الوزن وتنقل القوى من العمود الفقري إلى الأطراف السفلية.
الهياكل التشريحية الرئيسية
-
عظام الحوض:
- العجز (Sacrum): عظم على شكل وتد يتصل بالعظم الحرقفي عبر المفاصل العجزية الحرقفية.
- الحرقفة (Ilium): الجزء الأكبر من العظم اللامسمى، ويشكل الأجزاء العلوية والجانبية من الحوض.
- العانة (Pubis): الجزء الأمامي من العظم اللامسمى، يتصل بالجانب الآخر عند الارتفاق العاني.
- الورك (Ischium): الجزء الخلفي السفلي، ويساهم في تكوين الحُق والحدبة الإسكية.
-
الأربطة الحوضية: تُعطى استقرار حلقة الحوض بشكل أساسي من خلال جهازها الرباطي القوي.
- الارتفاق العاني (Pubic Symphysis): مفصل غضروفي ليفي مع أربطة عانية علوية وسفلية. تباعد هذا المفصل هو السمة المميزة لإصابات APC.
-
أربطة المفصل العجزي الحرقفي (Sacroiliac Joint Ligaments):
- الأربطة العجزية الحرقفية الأمامية: رقيقة نسبياً، وتساهم في الاستقرار الدوراني. تتضرر في إصابات APC II و APC III.
- الأربطة العجزية الحرقفية الخلفية: قوية للغاية، وتوفر الاستقرار العمودي الأساسي لحلقة الحوض الخلفية. تظل سليمة عادة في إصابات APC II، مما يميزها عن APC III.
-
الأربطة الحوضية الخارجية:
- الرباط العجزي الحدبي (Sacrotuberous Ligament): يربط العجز/العصعص بالحدبة الإسكية، ويحد من الدوران العلوي للعجز. قد يتضرر في APC II.
- الرباط العجزي الشوكي (Sacrospinous Ligament): يربط العجز/العصعص بالشوكة الإسكية، ويحد أيضاً من دوران العجز. قد يتضرر في APC II.
- الأربطة الحرقفية القطنية (Iliolumbar Ligaments): تربط النتوءات المستعرضة للفقرات القطنية L4/L5 بالعرف الحرقفي، مما يوفر استقراراً إضافياً.
-
الهياكل العصبية والوعائية:
- الضفيرة القطنية العجزية (Lumbosacral Plexus): تتكون من جذور الأعصاب L4-S4، وتقع أمام العضلة الكمثرية وخلف الأوعية الحرقفية الداخلية. يمكن أن تؤدي الإصابات إلى عجز في العصب الوركي أو الفخذي.
- الشريان والوريد الألوي العلويان (Superior Gluteal Artery and Vein): يخرجان من الثلمة الوركية الكبرى فوق العضلة الكمثرية. معرضان للخطر في حالات تمزق المفصل العجزي الحرقفي الخلفي أو كسور العجز.
- الشريان والوريد الحرقفيان الداخليان (Internal Iliac Artery and Vein): الإمداد الدموي الرئيسي لأعضاء الحوض ومنطقة الألوية.
- الهياكل البولية التناسلية (Urogenital Structures): المثانة والإحليل مرتبطان ارتباطاً وثيقاً بالحلقة الحوضية الأمامية.
بيوميكانيكا إصابات APC II
تتضمن آلية إصابة APC تطبيق قوة دوران خارجي "تفتح" الحوض كالكتاب.
* في إصابات APC II، تؤدي هذه القوة أولاً إلى تمزق الارتفاق العاني، مما يؤدي إلى تباعد يزيد عن 2.5 سم.
* بالتزامن، تتمزق الأربطة العجزية الحرقفية الأمامية، مما يسمح بمزيد من الدوران الخارجي لنصف الحوض.
* قد تتمدد أو تتمزق أيضاً الأربطة العجزية الحدبية والعجزية الشوكية، التي تقاوم الدوران الخارجي.
* والأهم من ذلك، أن الأربطة العجزية الحرقفية الخلفية القوية تظل سليمة، وتعمل كمفصلة. هذا يمنع الهجرة العلوية لنصف الحوض ويحافظ على الاستقرار العمودي، مما يميز APC II عن إصابات APC III.
* سلامة الأربطة العجزية الحرقفية الخلفية هي المفتاح لتصنيف إصابات APC II على أنها "غير مستقرة دورانياً، مستقرة عمودياً". عدم التعرف على عدم الاستقرار الدوراني ومعالجته يمكن أن يؤدي إلى ألم مزمن، واضطراب في المشي، وتشوه دائم.
الأسباب وعوامل الخطر لإصابات حلقة الحوض APC II
تُعد إصابات حلقة الحوض من النوع الثاني (APC II) نتيجة مباشرة لصدمات عالية الطاقة تؤثر على الحوض بطريقة معينة. فهم هذه الأسباب وعوامل الخطر يساعد في الوقاية والتعرف المبكر على طبيعة الإصابة.
الأسباب الرئيسية
القوة الدافعة وراء إصابات APC II هي قوة ضغط أمامي خلفي (Anteroposterior Compression) تُطبق على الحوض. هذه القوة تؤدي إلى دوران خارجي لنصفي الحوض، مما يسبب انفتاح الحوض من الأمام. تشمل السيناريوهات الشائعة التي تؤدي إلى هذه الإصابات ما يلي:
-
حوادث المركبات ذات السرعة العالية (Motor Vehicle Collisions):
- الاصطدامات الأمامية: عندما يصطدم الركاب بلوحة القيادة أو المقود بقوة، أو عندما يتم سحق الجزء الأمامي من السيارة.
- اصطدامات الدراجات النارية: غالباً ما يتعرض راكبو الدراجات النارية لإصابات حوضية شديدة نتيجة الاصطدام المباشر أو السقوط.
- اصطدام المشاة بالمركبات: عندما تُصدم القدم أو الساق، تنتقل القوة عبر الطرف السفلي إلى الحوض.
-
السقوط من ارتفاعات عالية (Falls from Height):
- السقوط من السلالم، المباني، أو مواقع البناء.
- عندما يهبط الشخص على قدميه أو مؤخرته بقوة، تنتقل الطاقة عبر الأطراف السفلية والعمود الفقري إلى الحوض.
-
إصابات السحق (Crush Injuries):
- حوادث العمل حيث يتعرض الحوض للضغط بين جسمين ثقيلين (مثل حوادث البناء أو الآلات الصناعية).
- حوادث الكوارث الطبيعية مثل انهيار المباني.
عوامل الخطر
على الرغم من أن أي شخص يمكن أن يتعرض لإصابة حوضية نتيجة لصدمة عالية الطاقة، إلا أن هناك بعض العوامل التي قد تزيد من خطر الإصابة أو تفاقمها:
- المهن عالية الخطورة: عمال البناء، عمال المصانع، أو أي مهنة تتضمن العمل في بيئات خطرة.
- الرياضات عالية التأثير: بعض الرياضات مثل ركوب الدراجات الجبلية، التزلج، أو ركوب الخيل قد تزيد من خطر السقوط والصدمات.
- هشاشة العظام: على الرغم من أن إصابات APC II عادة ما تكون نتيجة لصدمات عالية الطاقة، إلا أن الأفراد الذين يعانون من هشاشة العظام قد يكونون أكثر عرضة للإصابات الحوضية حتى مع صدمات أقل شدة. ومع ذلك، فإن إصابات APC II النمطية تتطلب قوة كبيرة.
- العمر: كبار السن قد يكونون أكثر عرضة للسقوط، وقد تكون عظامهم أضعف، مما يجعلهم أكثر عرضة لكسور الحوض بشكل عام، ولكن إصابات APC II المحددة لا تزال تتطلب قوة كبيرة.
- عدم استخدام معدات السلامة: عدم ارتداء حزام الأمان في السيارة أو خوذة الدراجة النارية يزيد بشكل كبير من خطر الإصابة الشديدة في حوادث المركبات.
يؤكد الأستاذ الدكتور محمد هطيف على أن الوقاية هي المفتاح، ولكن في حال وقوع الإصابة، فإن التشخيص السريع والعلاج الفوري أمران حاسمان لتقليل المضاعفات وتحقيق أفضل النتائج.
الأعراض والعلامات لإصابات حلقة الحوض APC II
تُعد إصابات حلقة الحوض من النوع الثاني (APC II) حالات طارئة تتطلب اهتماماً طبياً فورياً. يمكن أن تتراوح الأعراض من الخفيفة إلى الشديدة، وتعتمد على مدى الإصابة والأنسجة المتأثرة.
الأعراض الشائعة
-
الألم الشديد:
- يُعد الألم في منطقة الحوض والأربية (المنطقة بين البطن والفخذ) هو العرض الأكثر شيوعاً وشدة.
- يزداد الألم عادة مع أي حركة، مثل محاولة الوقوف، المشي، أو حتى تغيير وضعية الجسم في السرير.
- قد ينتشر الألم إلى الظهر، الفخذين، أو الأرداف.
-
عدم القدرة على تحمل الوزن أو المشي:
- يجد معظم المرضى صعوبة بالغة أو يستحيل عليهم الوقوف أو المشي بسبب الألم وعدم استقرار الحوض.
- قد يشعرون بأن الحوض "غير ثابت" أو "ينفتح".
-
التورم والكدمات:
- قد يظهر تورم واضح وكدمات في منطقة الأربية، العانة، أو أسفل البطن.
- يمكن أن تكون الكدمات واسعة النطاق وتظهر بعد ساعات أو أيام من الإصابة.
-
التشوه المرئي:
- في بعض الحالات، قد يكون هناك تشوه مرئي في منطقة الحوض، مثل اتساع واضح في الارتفاق العاني أو اختلاف في طول الساقين (على الرغم من أن هذا الأخير أكثر شيوعاً في الإصابات العمودية).
- قد يلاحظ المريض أو المسعفون أن أحد نصفي الحوض يبدو "منفتحاً" أو خارجاً عن مكانه.
العلامات السريرية والمضاعفات المحتملة
بالإضافة إلى الأعراض المذكورة أعلاه، قد تظهر علامات سريرية أخرى تشير إلى إصابة حوضية خطيرة، وقد تكون مرتبطة بمضاعفات:
-
الصدمة النزفية:
- الحوض غني بالأوعية الدموية، وإصاباته يمكن أن تسبب نزيفاً داخلياً كبيراً، مما يؤدي إلى انخفاض ضغط الدم، سرعة ضربات القلب، شحوب الجلد، وبرودة الأطراف. هذه حالة طبية طارئة مهددة للحياة.
-
إصابات المسالك البولية:
- المثانة والإحليل قريبان جداً من الارتفاق العاني. قد تشير صعوبة التبول، وجود دم في البول (بيلة دموية)، أو عدم القدرة على التبول إلى إصابة في المثانة أو الإحليل.
-
إصابات الجهاز الهضمي:
- على الرغم من أنها أقل شيوعاً في إصابات APC II النقية، إلا أن إصابات الأمعاء أو المستقيم قد تحدث في حالات الصدمات الشديدة، مما يتطلب تقييماً دقيقاً.
-
إصابات عصبية:
- قد تسبب الإصابة ألماً أو خدراناً أو ضعفاً في الساقين إذا تأثرت الأعصاب التي تمر عبر الحوض (الضفيرة القطنية العجزية).
-
جروح مفتوحة:
- في بعض الحالات، قد تكون الإصابة مفتوحة، مما يعني وجود اتصال بين الكسر والبيئة الخارجية، مما يزيد من خطر العدوى.
يُشدد الأستاذ الدكتور محمد هطيف على أن أي شخص يتعرض لصدمة عالية الطاقة ويشكو من ألم في الحوض يجب أن يتم تقييمه فوراً في أقرب مستشفى. التشخيص المبكر والعلاج السريع أمران حاسمان لإنقاذ الأرواح وتقليل المضاعفات طويلة الأمد.
التشخيص الدقيق لإصابات حلقة الحوض APC II
يُعد التشخيص الدقيق لإصابات حلقة الحوض من النوع الثاني (APC II) خطوة حاسمة لضمان العلاج الفعال وتحقيق أفضل النتائج. يعتمد التشخيص على مزيج من التقييم السريري الشامل، والتصوير التشخيصي المتقدم، وخبرة الجراح. الأستاذ الدكتور محمد هطيف، بخبرته الواسعة في جراحة العظام، يتبع بروتوكولات تشخيصية دقيقة لضمان تحديد طبيعة الإصابة بدقة.
1. التقييم السريري الأولي
عند وصول المريض إلى المستشفى، يتم إجراء تقييم أولي سريع وفقاً لبروتوكولات دعم الحياة المتقدمة في حالات الرضوح (ATLS). يركز هذا التقييم على:
- تقييم الحالة العامة للمريض: البحث عن علامات الصدمة النزفية (انخفاض ضغط الدم، سرعة النبض، شحوب الجلد).
- فحص الحوض: يتم إجراء فحص لطيف للحوض لتقييم مدى الألم وعدم الاستقرار. يتم تجنب المناورات القوية لمنع تفاقم النزيف أو الإصابة.
- تقييم الأعصاب والأوعية الدموية: فحص الإحساس والقوة في الأطراف السفلية، وفحص النبضات الشريانية.
- تقييم الجهاز البولي التناسلي: البحث عن علامات إصابة المثانة أو الإحليل (مثل الدم في البول، صعوبة التبول).
2. التصوير التشخيصي
التصوير هو حجر الزاوية في تشخيص إصابات الحوض.
-
الأشعة السينية العادية (Plain Radiographs):
- صورة الحوض الأمامية الخلفية (AP Pelvis): تُظهر تباعد الارتفاق العاني وأي تغييرات في بنية الحوض العامة.
- صورة المدخل (Inlet View): تُظهر الإزاحة الأمامية الخلفية ودوران نصف الحوض، وهي حاسمة لتقييم توسع الارتفاق العاني والمفصل العجزي الحرقفي الأمامي.
- صورة المخرج (Outlet View): تُظهر الإزاحة العمودية لنصف الحوض وتشريح العجز. في إصابات APC II، يجب أن تكون هذه الصورة طبيعية نسبياً، مما يؤكد الاستقرار العمودي.
-
التصوير المقطعي المحوسب (CT Scan):
- يُعد التصوير المقطعي المحوسب هو الأداة التشخيصية الأكثر أهمية لتقييم إصابات الحوض بدقة.
- الصور المحورية، الإكليلية، والسهمية: توفر تقييماً مفصلاً للارتفاق العاني، المفصل العجزي الحرقفي الأمامي، الأربطة العجزية الحرقفية الخلفية، وعظم العجز.
- إعادة بناء ثلاثية الأبعاد (3D Reconstructions): لا تقدر بثمن لتصور التشوه الكلي للحوض وأنماط الكسر وتخطيط النهج الجراحي. ضرورية لتأكيد عدم الاستقرار الدوراني وسلامة الأربطة العجزية الحرقفية الخلفية في إصابات APC II.
- تصوير الأوعية المقطعي (CT Angiography): قد يتم إجراؤه إذا كان هناك اشتباه في نزيف شرياني مستمر.
-
التصوير بالرنين المغناطيسي (MRI):
- على الرغم من أنه ليس الفحص الأولي في الحالات الطارئة، إلا أنه قد يكون مفيداً في بعض الأحيان لتقييم الأنسجة الرخوة والأربطة بشكل أكثر تفصيلاً، خاصة إذا كان هناك شك حول سلامة الأربطة الخلفية للمفصل العجزي الحرقفي.
3. تقييم الاستقرار
يعتمد التشخيص النهائي لإصابة APC II على تأكيد:
* تباعد الارتفاق العاني لأكثر من 2.5 سم.
* تمزق الأربطة العجزية الحرقفية الأمامية.
* سلامة الأربطة العجزية الحرقفية الخلفية (مما يؤكد الاستقرار العمودي).
تُعد الخبرة في تفسير هذه الصور وفهم بيوميكانيكا الحوض أمراً حيوياً. يمتلك الأستاذ الدكتور محمد هطيف المعرفة والمهارة اللازمتين لتحديد نوع الإصابة بدقة وتحديد خطة العلاج الأنسب لكل مريض، مما يضمن أفضل فرصة للتعافي.
العلاج المتقدم لإصابات حلقة الحوض APC II
يهدف علاج إصابات حلقة الحوض من النوع الثاني (APC II) إلى استعادة الاستقرار الميكانيكي للحوض، وتقليل الألم، ومنع المضاعفات طويلة الأمد. نظراً لطبيعة هذه الإصابة التي تتسم بعدم الاستقرار الدوراني، فإن التدخل الجراحي عادة ما يكون ضرورياً وحاسماً. يقدم الأستاذ الدكتور محمد هطيف في صنعاء أحدث التقنيات الجراحية والعلاجية لهذه الحالات.
1. الإنعاش الأولي والسيطرة على النزيف
قبل أي تدخل جراحي، تُعد الأولوية القصوى هي استقرار حالة المريض والسيطرة على أي نزيف محتمل.
- بروتوكول دعم الحياة المتقدمة في حالات الرضوح (ATLS): يتم اتباع إرشادات ATLS لتقييم وإدارة الإصابات المهددة للحياة أولاً.
- حزام الحوض (Pelvic Binder/Sheet): يُطبق حزام الحوض أو غطاء حول الحوض عند مستوى المدورين الكبيرين. هذا يساعد على تقليل حجم الحوض، والضغط على الأوعية الدموية النازفة (خاصة الأوردة)، وتقليل تباعد الحوض مؤقتاً.
- قسطرة الشرايين والانسداد الوعائي (Angiography and Embolization): في حالات النزيف الشرياني المستمر (غالباً من فروع الشريان الحرقفي الداخلي)، يُعد هذا الإجراء منقذاً للحياة. يتم إدخال قسطرة لتحديد موقع النزيف وإغلاقه.
- التعبئة الحوضية قبل الصفاق (Pre-peritoneal Pelvic Packing): في حالات النزيف الوريدي أو الشرياني الصغير الذي لا يمكن السيطرة عليه بالانسداد الوعائي، يمكن إجراء تعبئة جراحية للمسافة خلف الصفاق للضغط على الأوعية النازفة.
- بروتوكول نقل الدم بكميات كبيرة (Massive Transfusion Protocol): غالباً ما يتم تفعيله للتعامل مع فقدان الدم الشديد.
2. توقيت الجراحة
- التثبيت الطارئ: قد يحتاج المرضى غير المستقرين من الناحية الديناميكية الدموية إلى تثبيت خارجي طارئ للحوض (إطار أمامي) لتثبيت الحوض بسرعة وتقليل النزيف. هذا غالباً ما يكون إجراءً مؤقتاً.
- التثبيت الداخلي النهائي: يُفضل إجراؤه بمجرد استقرار حالة المريض، وتكون الأنسجة الرخوة مناسبة (قل التورم، لا توجد جروح مفتوحة تتطلب اهتماماً فورياً)، وتمت معالجة الإص
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك