الدليل الشامل في علاج التمزق الكامل لأوتار الكتف جراحيا وتأهيليا
الخلاصة الطبية
التمزق الكامل لأوتار الكتف هو قطع كلي في أحد أوتار الكفة المدورة، مما يسبب ألما شديدا وضعفا في حركة الذراع. يعتمد العلاج الأمثل على التدخل الجراحي باستخدام المنظار لإعادة ربط الوتر بالعظم، يليه برنامج تأهيل طبيعي لضمان استعادة قوة ووظيفة الكتف بالكامل.
الخلاصة الطبية السريعة: التمزق الكامل لأوتار الكتف هو قطع كلي في أحد أوتار الكفة المدورة، مما يسبب ألما شديدا وضعفا في حركة الذراع. يعتمد العلاج الأمثل على التدخل الجراحي باستخدام المنظار لإعادة ربط الوتر بالعظم، يليه برنامج تأهيل طبيعي لضمان استعادة قوة ووظيفة الكتف بالكامل.
مقدمة شاملة عن تمزق أوتار الكتف
يعد التمزق الكامل لأوتار الكتف، وتحديدا أوتار الكفة المدورة، واحدا من أكثر الإصابات العظمية شيوعا وتأثيرا على جودة حياة المريض. يمثل العلاج الجراحي لهذه الحالة حجر الزاوية في جراحة العظام الحديثة للكتف. الهدف الأساسي من أي تدخل جراحي هو تحقيق إصلاح مستقر ميكانيكيا وخال من الشد، يعيد الوتر إلى مكانه التشريحي الأصلي على العظم، مما يهيئ البيئة البيولوجية المثالية لالتئام الوتر بالعظم بشكل قوي ومستدام.
تاريخيا، كان التئام أوتار الكفة المدورة بعد الجراحة موضوعا للبحث الأكاديمي المكثف. في البدايات، كانت تقنيات المنظار المبكرة تعطي نتائج متفاوتة بسبب القيود الميكانيكية لتصميمات الخطاطيف الطبية القديمة التي لم تكن تضغط الوتر بشكل كاف ضد العظم. ولكن مع التطور الهائل في التقنيات الجراحية، والأدوات الطبية، والفهم العميق لأشكال التمزق، تحسنت النتائج بشكل جذري. أثبتت الدراسات الحديثة أن الإصلاح الجراحي بالمنظار للتمزقات الكاملة يلتئم بشكل موثوق عندما يتم الاهتمام الدقيق باستعادة البصمة التشريحية للوتر، وتوفير الاستقرار الميكانيكي، والتعزيز البيولوجي.
تشريح الكفة المدورة وأهميتها
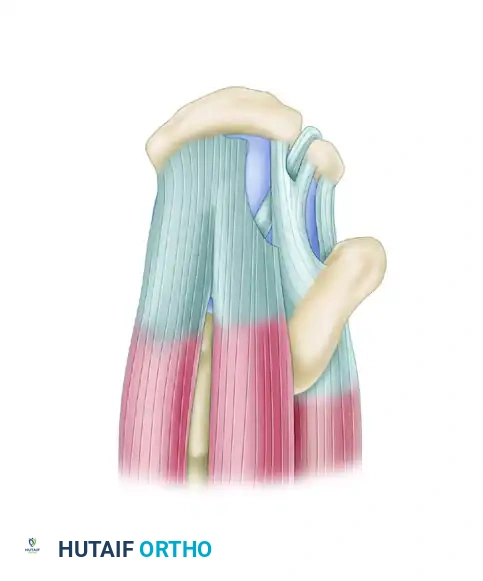
لفهم طبيعة الإصابة، يجب أولا التعرف على التشريح المعقد لمفصل الكتف. الكفة المدورة هي مجموعة من أربع عضلات وأوتارها التي تحيط بمفصل الكتف، وتعمل معا لتثبيت رأس عظمة العضد داخل التجويف الحقاني الضحل للكتف، وتسمح برفع الذراع وتدويرها بحرية.
هذه العضلات الأربع هي العضلة فوق الشوكية، والعضلة تحت الشوكية، والعضلة المدورة الصغيرة، والعضلة تحت الكتفية. عندما يحدث التمزق الكامل لأوتار الكتف، ينفصل الوتر تماما عن مكان اتصاله بعظمة العضد، مما يؤدي إلى خلل ميكانيكي يمنع الكتف من أداء وظائفه الطبيعية ويسبب ألما مبرحا.
أسباب التمزق الكامل لأوتار الكتف
تتعدد العوامل التي تؤدي إلى حدوث التمزق الكلي في أوتار الكفة المدورة، ويمكن تقسيمها إلى عوامل حادة وعوامل تنكسية مزمنة.
- الإصابات الحادة: مثل السقوط المباشر على الذراع الممدودة، أو رفع جسم ثقيل بحركة مفاجئة وخاطئة، أو التعرض لحادث سير. هذه الإصابات تؤدي إلى تمزق فوري في الأوتار السليمة.
- التآكل التنكسي المستمر: مع التقدم في العمر، يقل الإمداد الدموي لأوتار الكتف، مما يضعف قدرتها على إصلاح التلف اليومي الصغير.
- الإجهاد المتكرر: الحركات المتكررة فوق مستوى الرأس، كما هو الحال في بعض المهن الرياضية مثل التنس أو السباحة، أو المهن اليدوية مثل النجارة والطلاء.
- النتوءات العظمية: نمو نتوءات عظمية تحت سقف الكتف يمكن أن يحتك بالأوتار ويؤدي إلى تآكلها وتمزقها بمرور الوقت.
أعراض تمزق الكفة المدورة الكامل
يعاني المرضى المصابون بهذه الحالة من مجموعة من الأعراض التي تؤثر بشكل كبير على حياتهم اليومية، وتتضمن هذه الأعراض ما يلي.
- الألم الليلي الشديد: وهو العرض الأكثر شيوعا وإزعاجا، حيث يزداد الألم عند الاستلقاء على الكتف المصاب، مما يمنع المريض من النوم العميق.
- الضعف العضلي: صعوبة أو عدم قدرة على رفع الذراع للأمام أو للجانب، وضعف في تدوير الذراع للخارج.
- ألم عند رفع الذراع: شعور بألم حاد عند محاولة القيام بأنشطة تتطلب رفع اليد فوق مستوى الرأس، مثل تمشيط الشعر أو ارتداء الملابس.
- أصوات طقطقة أو فرقعة: الإحساس باحتكاك أو سماع صوت طقطقة داخل المفصل عند تحريك الكتف في اتجاهات معينة.
طرق تشخيص تمزق أوتار الكتف
التشخيص الدقيق هو الخطوة الأولى نحو العلاج الناجح. يبدأ الطبيب المختص بأخذ التاريخ الطبي المفصل وإجراء فحص سريري دقيق.
الفحص السريري للكتف
يقوم الطبيب بإجراء اختبارات محددة لتقييم سلامة كل وتر على حدة. تشمل هذه الاختبارات اختبار جوب لتقييم العضلة فوق الشوكية، واختبارات المقاومة لتقييم العضلة تحت الشوكية، واختبارات الضغط لتقييم العضلة تحت الكتفية.
التصوير الطبي المتقدم
يعتبر التصوير بالرنين المغناطيسي بدون صبغة المعيار الذهبي لتقييم التمزقات الكاملة. يقوم الجراح من خلاله بتقييم حجم التمزق ومدى تراجع الوتر، بالإضافة إلى تقييم جودة العضلات المتبقية.
يقوم الطبيب بالبحث عن علامات الضمور العضلي والتسرب الدهني داخل العضلة. إذا تحولت العضلة بشكل كبير إلى دهون، فقد يكون هذا التغيير غير قابل للانعكاس، مما يؤثر على خطة العلاج ونسب نجاح الجراحة.
أشكال تمزق أوتار الكتف وتأثيرها
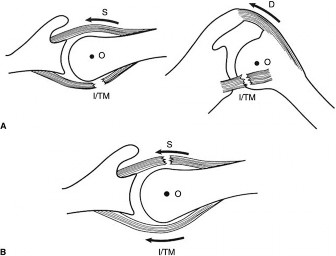
يعد التعرف على الشكل الهندسي للتمزق الخطوة الأكثر أهمية في عملية إصلاح أوتار الكتف بالمنظار. الفشل في التعرف على نمط التمزق يؤدي إلى إصلاح غير تشريحي ذو شد عال، وهو ما يحكم على الجراحة بالفشل الميكانيكي. التمزقات نادرا ما تكون بسيطة، بل هي فشل هيكلي ثلاثي الأبعاد يجب إعادته إلى مكانه الطبيعي بحذر.
التمزقات الحادة على شكل حرف لام
تشمل هذه التمزقات عادة العضلة فوق الشوكية والفاصل الدوار. تتكون من جزء طولي مواز لألياف الوتر وجزء عرضي منفصل عن العظم.

المبدأ الميكانيكي الحيوي لإصلاح هذا النوع يقتضي معالجة الشق الطولي أولا. محاولة سحب قمة التمزق مباشرة نحو العظم ستؤدي إلى شد مفرط وتشوه في شكل الوتر.
بمجرد إغلاق الشق الطولي، يتحول التمزق فعليا إلى تمزق أصغر على شكل هلال. يمكن بعد ذلك إصلاح هذه الحافة المتقاربة مباشرة إلى مكانها على العظم بأقل قدر من الشد.
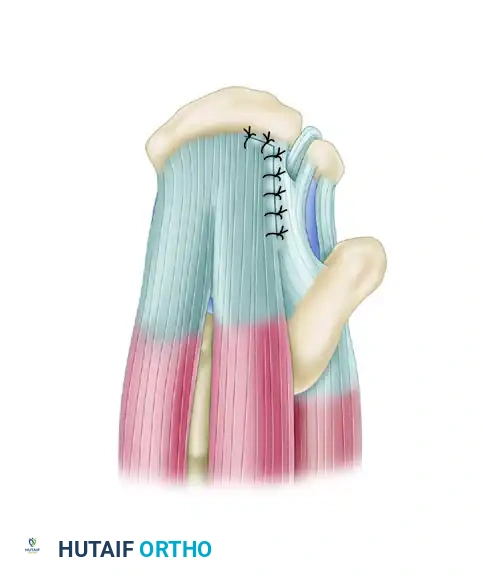
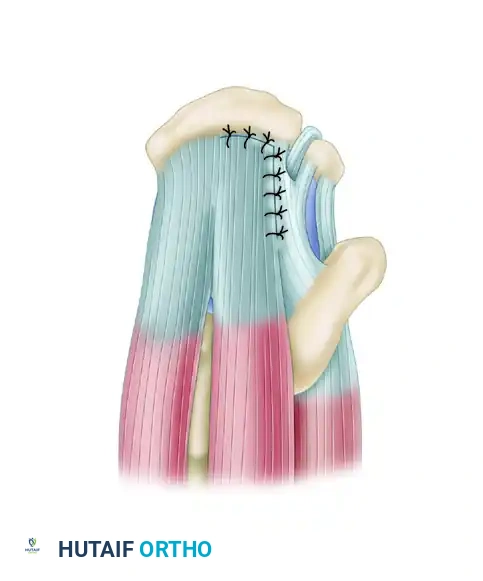
التمزقات المزمنة على شكل حرف يو
عندما يترك التمزق دون علاج، يتسبب التراجع المزمن في اتخاذه شكلا يشبه الحرف يو.
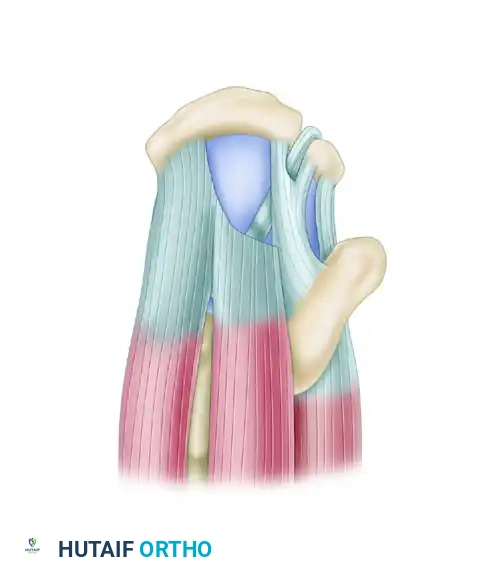
على الرغم من مظهرها المتراجع، تظهر هذه التمزقات غالبا حركة ممتازة من الأمام إلى الخلف. تطبيق مبدأ تقريب الحواف يعتبر أمرا بالغ الأهمية هنا.
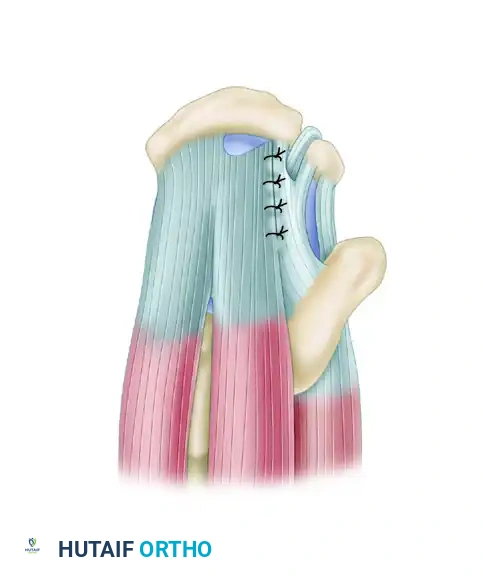
من خلال وضع خيوط جانبية بدءا من القمة الداخلية للتمزق والعمل نحو الخارج، يقوم الجراح بإغلاق التمزق مثل السحاب. هذا يقلل بشكل كبير من الشد على الحافة الحرة للوتر، مما يسمح بتثبيته النهائي على العظم بأمان.
العلاج الجراحي لتمزق أوتار الكتف
يعتمد قرار إجراء الجراحة وتحديد نوعها على حجم التمزق، جودة الأنسجة الوترية، وعمر المريض ومستوى نشاطه. تعتبر الجراحة بالمنظار الخيار المفضل حاليا لقدرتها على الحفاظ على العضلات المحيطة وتقليل آلام ما بعد الجراحة.
خوارزمية العلاج الجراحي حسب حجم التمزق
تعتمد التقنية الجراحية على بروتوكولات صارمة لضمان أفضل النتائج الميكانيكية والبيولوجية.
| حجم التمزق | التقنية الجراحية | تفاصيل التثبيت |
|---|---|---|
| تمزق صغير (أقل من 1 سم) | تثبيت بصف واحد | استخدام خطاف عظمي واحد مع خيطين جراحيين لتوفير ضغط كاف دون ازدحام في منطقة العظم. |
| تمزق متوسط (1.5 سم) | تثبيت بصف واحد | خطاف واحد مع تمرير ثلاثة خيوط لزيادة مساحة التلامس بين الوتر والعظم وتقوية الإصلاح. |
| تمزق كبير (1.5 إلى 3 سم) | تثبيت بصف واحد أو ما يعادله | استخدام خطافين مع تمرير خيوط متعددة لضمان تغطية واسعة على سطح العظم. |
| تمزق ضخم (أكبر من 3 سم) | تثبيت بصفين | تقنية متقدمة تستخدم صفين من الخطاطيف لتوفير إغلاق محكم يمنع تسرب السائل الزليلي ويقلل نسبة الفشل. |
التعامل مع التمزقات الضخمة جدا
التمزقات الضخمة، التي تشمل وترين أو أكثر وتتجاوز 5 سم، تمثل تحديا جراحيا فريدا. غالبا ما ترتبط بتراجع كبير في الوتر وتيبس في محفظة المفصل.
قبل وضع أي خطاطيف، يجب على الجراح تحرير الأنسجة بشكل مكثف. يشمل ذلك تحرير محفظة المفصل، وإزالة الأكياس الزلالية الملتهبة، وتحرير الأربطة المحيطة التي تعيق سحب الوتر إلى مكانه. في هذه الحالات المعقدة، قد يتجنب الجراح استخدام تقنية الصفين إذا كانت ستؤدي إلى شد مفرط على الوتر، ويفضل تثبيتا بصف واحد مع إزاحة طفيفة للداخل لضمان عدم تمزق العضلة مرة أخرى.
خطوات عملية إصلاح أوتار الكتف
تجرى العملية تحت التخدير العام، وغالبا ما يتم دمجها مع تخدير موضعي للأعصاب لتقليل الألم بعد الجراحة.
تجهيز المريض والتشخيص المبدئي
يمكن إجراء الجراحة والمريض في وضعية الكرسي الشاطئي أو وضعية الاستلقاء الجانبي. يتم إدخال كاميرا المنظار الصغيرة عبر ثقب صغير لتقييم المفصل من الداخل، وتحديد حجم التمزق ونمطه بدقة.
تحضير العظم ومكان التثبيت
يتم تنظيف منطقة العظم التي سيلتئم عليها الوتر باستخدام أدوات دقيقة. يقوم الجراح بإزالة الطبقة القشرية الرقيقة للعظم للوصول إلى النخاع الغني بالخلايا الجذعية، والتي تلعب دورا حاسما في تسريع التئام الوتر بالعظم.
وضع الخطاطيف وتمرير الخيوط
يتم زرع خطاطيف صغيرة (مصنوعة من مواد تذوب بمرور الوقت أو من التيتانيوم) في العظم بزاية 45 درجة لضمان أقصى قوة تثبيت. تمرر الخيوط المتصلة بهذه الخطاطيف عبر نسيج الوتر الممزق باستخدام أدوات دقيقة.
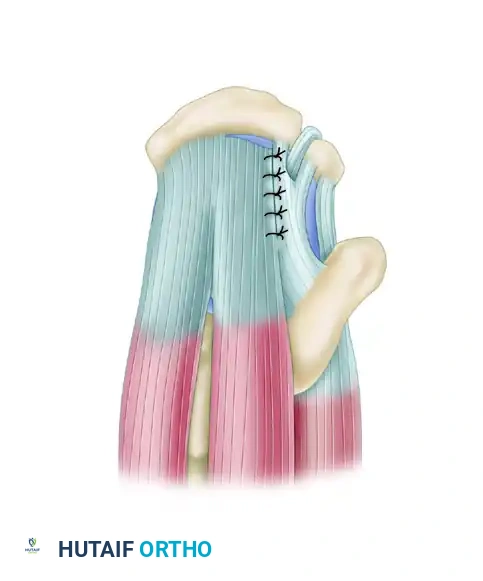
عقد الخيوط وإتمام الجراحة
إذا كان التمزق يتطلب تقريب الحواف، يتم ربط الخيوط الجانبية أولا. بعد ذلك، يتم ربط الخيوط الموصولة بالعظم لسحب الوتر بقوة وبدون شد مفرط إلى مكانه الطبيعي، مما يكمل البناء الميكانيكي للإصلاح.
التعافي والعلاج الطبيعي بعد الجراحة
يعتمد النجاح البيولوجي للعملية بشكل كبير على الالتزام الصارم ببرنامج العلاج الطبيعي والتأهيل بعد الجراحة. ينقسم هذا البرنامج إلى عدة مراحل متدرجة.
المرحلة الأولى من التأهيل لحماية الوتر
تبدأ من يوم الجراحة وتستمر حتى الأسبوع السادس. في هذه المرحلة، يجب حماية الوتر الذي تم إصلاحه بأي ثمن. يرتدي المريض حمالة كتف طبية طوال الوقت لإزالة الشد عن الأوتار. تقتصر الحركة على التمارين السلبية فقط، حيث يقوم المعالج أو المريض بتحريك الذراع دون استخدام عضلات الكتف المصاب إطلاقا. يمنع منعا باتا رفع الأشياء أو القيام بحركات مفاجئة.
المرحلة الثانية لاستعادة الحركة النشطة
تبدأ من الأسبوع السادس وحتى الأسبوع الثاني عشر. يتم التخلص التدريجي من الحمالة الطبية. يبدأ المريض في أداء تمارين الحركة النشطة المساعدة، ثم ينتقل إلى تحريك ذراعه بنفسه بالكامل. يتم التركيز في هذه المرحلة على استعادة المدى الحركي الكامل للمفصل ومنع التيبس، مع بدء تمارين تقوية خفيفة جدا.
المرحلة الثالثة لتقوية العضلات والعودة للنشاط
تبدأ من الأسبوع الثاني عشر وتمتد حتى الشهر السادس. تركز هذه المرحلة على تقوية عضلات الكفة المدورة والعضلات المحيطة بلوح الكتف باستخدام أربطة المقاومة والأوزان الخفيفة. يتم تأخير العودة إلى رفع الأوزان الثقيلة أو ممارسة الرياضات التي تتطلب استخدام الذراع فوق مستوى الرأس حتى مرور 5 إلى 6 أشهر، وذلك بعد تقييم سريري شامل لقوة الكتف وميكانيكا الحركة.
نصائح للوقاية من إصابات الكتف
على الرغم من أن بعض عوامل الخطر مثل التقدم في العمر لا يمكن تجنبها، إلا أن هناك خطوات يمكن اتخاذها للحفاظ على صحة أوتار الكتف.
- تقوية عضلات الكتف: ممارسة تمارين التقوية المنتظمة لعضلات الكفة المدورة وعضلات الظهر العلوية تساعد في توفير دعم أفضل للمفصل.
- تحسين وضعية الجسم: الحفاظ على استقامة الظهر والكتفين يقلل من الضغط الميكانيكي على الأوتار ويمنع احتكاكها بالعظام.
- تجنب الإجهاد المتكرر: أخذ فترات راحة منتظمة أثناء القيام بأعمال تتطلب رفع الذراعين لفترات طويلة.
- الإحماء قبل الرياضة: القيام بتمارين الإطالة والإحماء قبل ممارسة أي نشاط رياضي يقلل من خطر الإصابات الحادة.
الأسئلة الشائعة حول تمزق أوتار الكتف
مدة ارتداء الحمالة الطبية
عادة ما يحتاج المريض لارتداء الحمالة الطبية لمدة تتراوح بين 4 إلى 6 أسابيع بعد الجراحة، وذلك لضمان حماية الوتر خلال المراحل الأولى والأكثر أهمية من الالتئام البيولوجي.
نسبة نجاح عملية منظار الكتف
تعتبر نسب نجاح عمليات إصلاح أوتار الكتف بالمنظار مرتفعة جدا، وتتجاوز 85% إلى 90% في تخفيف الألم واستعادة الوظيفة، خاصة إذا التزم المريض ببرنامج العلاج الطبيعي بشكل كامل.
إمكانية الشفاء بدون تدخل جراحي
في حالات التمزق الكامل، لا يمكن للوتر أن يلتئم ويعود إلى العظم من تلقاء نفسه. قد يساعد العلاج التحفظي في تخفيف الألم وتحسين الحركة في بعض الحالات، ولكنه لا يعالج القطع الهيكلي.
موعد العودة لقيادة السيارة
يمنع المريض من القيادة طوال فترة ارتداء الحمالة الطبية. يمكن العودة للقيادة عادة بعد مرور 6 إلى 8 أسابيع، بشرط استعادة المريض للقدرة على التحكم في عجلة القيادة بدون ألم.
أسباب الألم الليلي في الكتف
يعود الألم الليلي الشديد إلى استرخاء العضلات أثناء النوم، مما يؤدي إلى تغير في ميكانيكية المفصل وزيادة الضغط على الوتر الممزق والأنسجة الملتهبة المحيطة به.
الفرق بين التمزق الجزئي والكلي
التمزق الجزئي يعني أن الوتر تالف أو مهترئ ولكنه لا يزال متصلا بالعظم جزئيا. أما التمزق الكلي فيعني انفصال الوتر تماما عن مكان تثبيته على سطح العظم.
تأثير التدخين على التئام الأوتار
يعد التدخين من أخطر العوامل التي تؤدي إلى فشل العملية، حيث يقلل النيكوتين من تدفق الدم إلى الأوتار، مما يبطئ عملية الشفاء البيولوجي ويزيد من احتمالية تمزق الوتر مرة أخرى.
متى يمكن العودة لممارسة الرياضة
العودة للرياضات الخفيفة مثل الركض ممكنة بعد 3 أشهر. أما الرياضات التي تتطلب استخدام الكتف بقوة (مثل التنس أو السباحة أو رفع الأثقال) فتتطلب الانتظار لمدة 5 إلى 6 أشهر على الأقل.
خيارات العلاج للتمزقات الضخمة جدا
في الحالات التي يكون فيها التمزق ضخما جدا ومزمنا لدرجة لا يمكن معها سحب الوتر، قد يلجأ الجراح إلى خيارات بديلة مثل نقل الأوتار، أو استخدام رقع نسيجية داعمة، أو إجراء عملية تغيير مفصل الكتف المعكوس.
كيفية النوم بشكل مريح بعد العملية
ينصح بالنوم في وضعية شبه جالسة (بزاوية 45 درجة) باستخدام كرسي استرخاء أو وضع عدة وسائد خلف الظهر خلال الأسابيع الأولى، مع وضع وسادة صغيرة تحت الكوع لدعم الذراع وتخفيف الشد عن الكتف.
ألم الكتف والمرفق وتقييد الحركة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة متقدمة في جراحات المناظير والطب الرياضي.. نلتزم بإعادتك لحياة خالية من الألم.
مواضيع أخرى قد تهمك