الدليل الشامل لعلاج خلع الركبة: الأسباب والأعراض والجراحة
الخلاصة الطبية
خلع الركبة هو إصابة خطيرة ومعقدة تحدث نتيجة انفصال عظام الركبة عن مكانها الطبيعي، مما يؤدي إلى تمزق أربطة متعددة. يتطلب الخلع تدخلاً طبياً طارئاً لتقييم الأوعية الدموية والأعصاب، يليه عادة تدخل جراحي دقيق لإعادة بناء الأربطة المتمزقة وضمان استعادة حركة المفصل الطبيعية.
الخلاصة الطبية السريعة: خلع الركبة هو إصابة خطيرة ومعقدة تحدث نتيجة انفصال عظام الركبة عن مكانها الطبيعي، مما يؤدي إلى تمزق أربطة متعددة. يتطلب الخلع تدخلاً طبياً طارئاً لتقييم الأوعية الدموية والأعصاب، يليه عادة تدخل جراحي دقيق لإعادة بناء الأربطة المتمزقة وضمان استعادة حركة المفصل الطبيعية.
مقدمة عن خلع الركبة
تعتبر إصابة خلع الركبة واحدة من أشد الإصابات وأكثرها تعقيداً في مجال جراحة العظام والكسور. على عكس ما يعتقده الكثيرون، فإن خلع الركبة الحقيقي لا يعني تحرك صابونة الركبة (الرضفة) من مكانها، بل يعني انفصالاً كاملاً بين عظمة الفخذ وعظمة الساق (القصبة). هذا الانفصال الكارثي يؤدي إلى تمزق العديد من الأربطة الرئيسية التي تحفظ استقرار المفصل.
تاريخياً، كان يُعتقد أن هذه الإصابة نادرة الحدوث، ولكن الدراسات الحديثة تشير إلى أن معدلات الإصابة أعلى مما هو مسجل، وذلك لأن العديد من حالات الخلع تعود إلى مكانها تلقائياً قبل وصول المريض إلى المستشفى. تتطلب هذه الإصابة وعياً طبياً عالياً، وتقييماً دقيقاً، ونهجاً متعدد التخصصات لمنع حدوث مضاعفات كارثية قد تصل في أسوأ الحالات إلى فقدان الطرف المصاب.
في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بهذه الإصابة، بدءاً من تشريح الركبة، مروراً بالأسباب والأعراض، ووصولاً إلى أحدث التقنيات الجراحية المستخدمة في العلاج وبرامج التأهيل والتعافي.
تشريح مفصل الركبة والأربطة
لفهم مدى خطورة خلع مفصل الركبة، يجب أولاً التعرف على البنية الهندسية الدقيقة لهذا المفصل المعقد. يعتمد مفصل الركبة في استقراره على شبكة متكاملة من الأربطة القوية التي تعمل معاً لمنع الحركات غير الطبيعية. تشمل هذه الأربطة الأساسية ما يلي
- الرباط الصليبي الأمامي الذي يمنع انزلاق عظمة الساق للأمام
- الرباط الصليبي الخلفي الذي يمنع انزلاق عظمة الساق للخلف ويعتبر الداعم الأساسي للركبة
- الرباط الجانبي الداخلي الذي يحمي الركبة من القوى التي تدفعها للداخل
- الرباط الجانبي الخارجي والزاوية الخلفية الخارجية التي تحمي الركبة من القوى التي تدفعها للخارج وتمنع الدوران المفرط
عند حدوث خلع في الركبة، فإن هذا يعني فشلاً ذريعاً في هذه المنظومة الدفاعية. لا يمكن أن يحدث الخلع دون تمزق رباطين على الأقل من هذه الأربطة الرئيسية، وفي معظم الحالات العنيفة، تتمزق ثلاثة أو حتى أربعة أربطة بالكامل، وهو ما يُعرف طبياً باسم إصابات أربطة الركبة المتعددة.
أسباب خلع الركبة
تتنوع الآليات التي تؤدي إلى حدوث هذه الإصابة البالغة، ويتم تصنيفها طبياً بناءً على مقدار القوة أو السرعة التي أحدثت الإصابة. فهم آلية الإصابة يساعد الطبيب بشكل كبير في توقع حجم الضرر الداخلي.
الإصابات عالية الطاقة
تحدث هذه الإصابات نتيجة تعرض الجسم لقوى عنيفة للغاية. من أبرز الأمثلة عليها حوادث السيارات المروعة، وحوادث الدراجات النارية، والإصابات الناتجة عن حوادث العمل الصناعية الثقيلة. غالباً ما تترافق هذه الحالات مع جروح مفتوحة، وتهتك شديد في الأنسجة الرخوة، وكسور مصاحبة في العظام، بالإضافة إلى ارتفاع كبير في احتمالية تضرر الأوعية الدموية والأعصاب.
الإصابات الرياضية
تُصنف هذه الإصابات عادة كإصابات منخفضة إلى متوسطة الطاقة. تحدث غالباً أثناء ممارسة الرياضات التي تتطلب احتكاكاً جسدياً أو تغييرات مفاجئة في الاتجاه، مثل كرة القدم، والتزلج على الجليد، والرجبي. تنتج الإصابة هنا عن قوى التوائية معقدة ومفاجئة تفوق قدرة الأربطة على التحمل.
الإصابات منخفضة الطاقة
هذا النوع من الإصابات يحظى باهتمام متزايد في الأوساط الطبية الحديثة، خاصة لدى المرضى الذين يعانون من السمنة المفرطة. في هذه الحالات، قد يؤدي مجرد تعثر بسيط أو سقوط من مستوى الأرض أثناء المشي إلى توليد قوى قص هائلة على مفصل الركبة بسبب ثقل وزن الجسم.
يجب التنبيه بشدة إلى عدم الاستهانة بهذا النوع من الإصابات لدى مرضى السمنة، حيث أن طول عظام الساق مع كتلة الجسم الكبيرة يعملان كرافعة قوية يمكن أن تتسبب في تمزق شديد للأربطة، والأخطر من ذلك، حدوث تمزق في البطانة الداخلية للشريان المغذي للساق رغم بساطة الحادث ظاهرياً.
أعراض خلع الركبة
تكون الأعراض عادة واضحة وشديدة، وتتطلب توجهاً فورياً إلى قسم الطوارئ. تنقسم الأعراض إلى أعراض ظاهرية وأعراض تشير إلى مضاعفات خطيرة.
الأعراض الظاهرية
- ألم مبرح وحاد في منطقة الركبة لا يمكن احتماله
- تشوه واضح في شكل الركبة وانحرافها عن مسارها الطبيعي
- تورم سريع وضخم نتيجة النزيف الداخلي في المفصل
- عدم القدرة المطلقة على تحريك الركبة أو تحمل أي وزن على الساق المصابة
- ظهور كدمات وتغير في لون الجلد المحيط بالركبة
إصابات الأوعية الدموية
تعتبر إصابة الشريان المأبضي الموجود خلف الركبة هي الخطر الأكبر الذي يهدد حياة الطرف المصاب. نظراً لموقع الشريان وتثبيته التشريحي، فإنه يتعرض للشد والتمزق عند خلع العظام. تشمل علامات الخطر التي تدل على انقطاع التروية الدموية برودة القدم، شحوب لون الجلد، غياب النبض في القدم، والشعور بخدر أو تنميل شديد.
إصابات الأعصاب
يحدث تلف في الأعصاب في نسبة كبيرة من حالات خلع الركبة، وتحديداً العصب الشظوي المشترك الذي يمر في الجزء الخارجي من الركبة. يؤدي تضرر هذا العصب إلى حالة تُعرف باسم تدلي القدم، حيث يفقد المريض القدرة على رفع قدمه للأعلى أو تحريك أصابع القدم.
تشخيص خلع الركبة
يبدأ التشخيص الفعال بالتقييم السريع والشامل للمريض وفقاً لبروتوكولات دعم الحياة المتقدم في الإصابات، نظراً لأن العديد من هؤلاء المرضى يكونون قد تعرضوا لحوادث قوية قد تهدد حياتهم.
الفحص السريري الأولي
بمجرد استقرار الحالة العامة للمريض، يقوم جراح العظام بفحص الطرف المصاب بدقة. يتم البحث عن أي تشوهات ظاهرية، ويُعتبر وجود انخساف أو تجعد عرضي في الجلد من الجهة الداخلية للركبة علامة مؤكدة على نوع معقد من الخلع يصعب إرجاعه بالطرق العادية. يحاول الطبيب إجراء اختبارات لتقييم ثبات الأربطة، رغم أن الألم والتورم قد يحدان من دقة هذا الفحص في البداية.
الفحوصات الإشعاعية
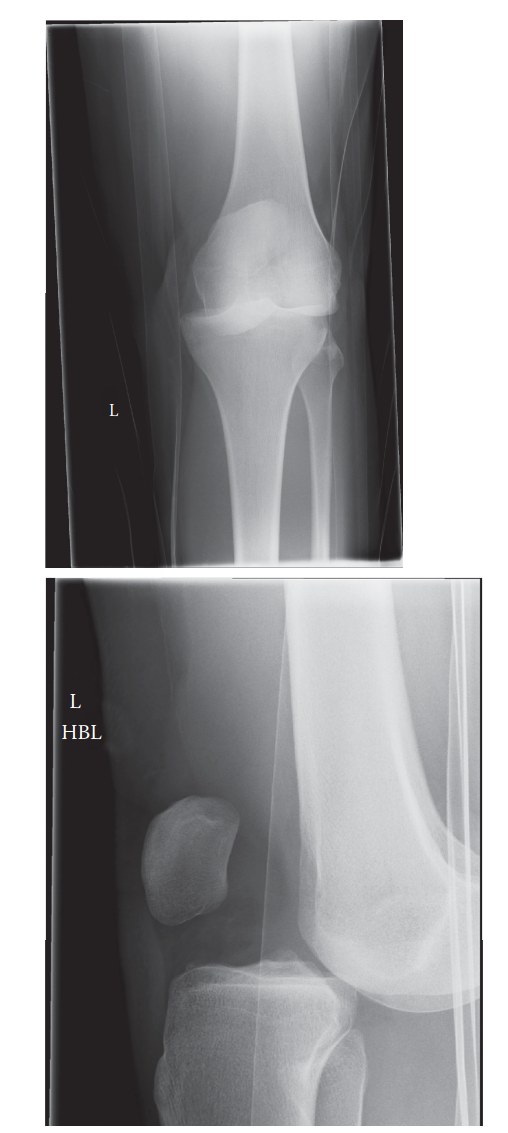
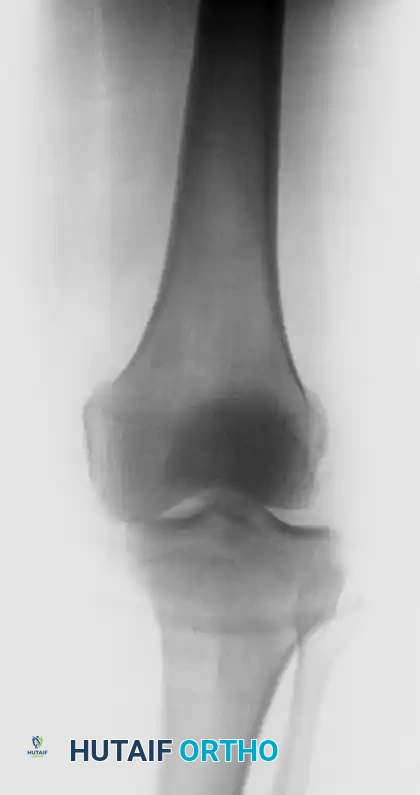
التصوير الإشعاعي هو حجر الزاوية في تأكيد التشخيص وتحديد خطة العلاج. يتم إجراء صور الأشعة السينية الفورية قبل وبعد محاولة إرجاع المفصل إلى مكانه. تساعد هذه الصور في تحديد اتجاه الخلع واكتشاف أي كسور مصاحبة.

توضح الصورة أعلاه الانفصال الكامل وفقدان التلامس الطبيعي بين عظمة الفخذ وعظمة الساق، وهو ما يعكس شدة الإصابة.
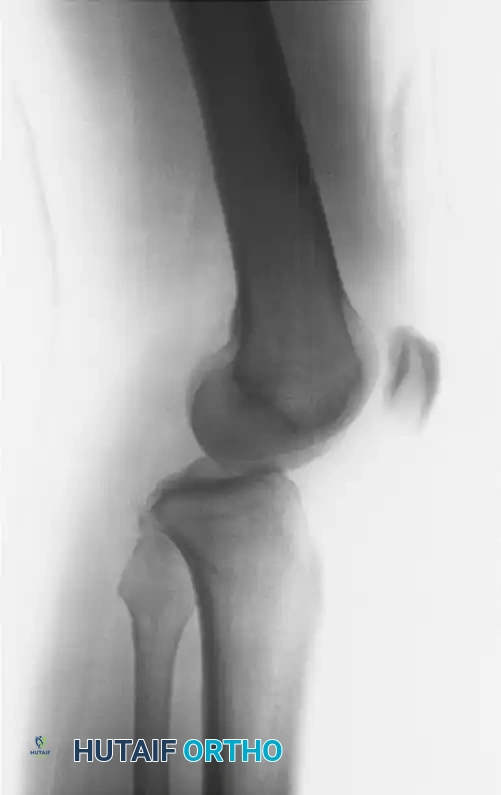
بعد رد المفصل وتثبيته مبدئياً، يتم اللجوء إلى التصوير بالرنين المغناطيسي الذي يُعد المعيار الذهبي لتقييم الأنسجة الرخوة. يوضح الرنين بدقة فائقة حالة الأربطة الصليبية والجانبية، والغضاريف الهلالية، والأوتار المحيطة. في حال وجود اشتباه بكسور معقدة حول المفصل، يتم إجراء التصوير المقطعي المحوسب للمساعدة في التخطيط الجراحي.
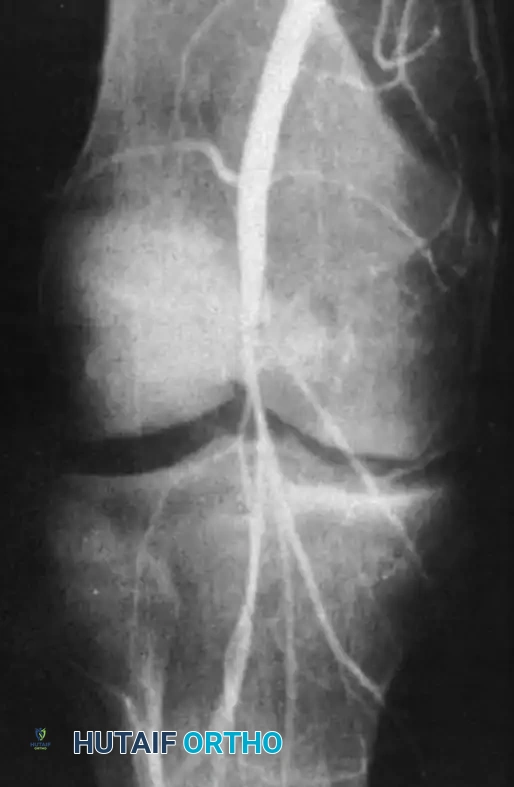
فحص الأوعية الدموية
كما ذكرنا، فإن التروية الدموية هي الأولوية القصوى. يتم استخدام مؤشر الضغط الكاحلي العضدي لمقارنة ضغط الدم في الكاحل المصاب مع ضغط الدم في الذراع. إذا كانت النتيجة منخفضة، أو إذا كانت هناك علامات واضحة على نقص التروية، يتم إجراء تصوير وعائي فوري أو نقل المريض مباشرة إلى غرفة العمليات مع جراح الأوعية الدموية.
تصنيف أنواع خلع الركبة
يستخدم الأطباء أنظمة تصنيف عالمية لتوحيد لغة التواصل الطبي، وتوجيه خطة العلاج، وتوقع النتائج المستقبلية. هناك نظامان رئيسيان لتصنيف هذه الإصابات المعقدة.
التصنيف حسب الاتجاه
يُعرف هذا النظام بتصنيف كينيدي، ويعتمد على اتجاه إزاحة عظمة الساق بالنسبة لعظمة الفخذ
* الخلع الأمامي وهو الأكثر شيوعاً وينتج عن فرط التمدد العنيف للركبة
* الخلع الخلفي ويحدث عادة بسبب ضربة مباشرة على مقدمة الساق أثناء ثني الركبة مثل الاصطدام بلوحة القيادة في حوادث السيارات
* الخلع الداخلي وينتج عن قوى تدفع الركبة بشدة نحو الداخل
* الخلع الخارجي وينتج عن قوى تدفع الركبة بشدة نحو الخارج
* الخلع الدوراني وهو من الأنواع المعقدة التي غالباً ما تتطلب تدخلاً جراحياً لردها بسبب انحشار الأنسجة بين العظام
التصنيف حسب الأربطة المصابة
يُعرف هذا النظام بتصنيف شينك، وهو المعيار الحديث والأكثر استخداماً لأنه يركز على تحديد الأربطة المتمزقة بدقة، مما يساعد الجراح في التخطيط لعملية إعادة البناء.
| الدرجة | وصف الإصابة حسب الأربطة المتمزقة |
|---|---|
| الدرجة الأولى | إصابة أربطة متعددة مع بقاء أحد الأربطة الصليبية سليماً |
| الدرجة الثانية | تمزق الرباطين الصليبيين الأمامي والخلفي مع سلامة الأربطة الجانبية |
| الدرجة الثالثة | تمزق الرباطين الصليبيين بالإضافة إلى تمزق أحد الأربطة الجانبية إما الداخلي أو الخارجي |
| الدرجة الرابعة | تمزق كارثي يشمل جميع الأربطة الأربعة الرئيسية الصليبية والجانبية |
| الدرجة الخامسة | أي خلع في الركبة يترافق مع كسر في العظام المحيطة بالمفصل |
علاج خلع الركبة
لقد تطورت طرق إدارة وعلاج إصابات خلع الركبة بشكل كبير. في الماضي، كان العلاج يقتصر على التثبيت بالجبس، ولكن الأدلة الطبية الحديثة تدعم بقوة التدخل الجراحي الدقيق لاستعادة حركة المفصل الطبيعية، ومنع الخشونة المبكرة، وضمان أفضل تعافي وظيفي للمريض.
الإسعافات الأولية والتدخل الطارئ
يبدأ العلاج في قسم الطوارئ برد المفصل المخلوع إلى مكانه الطبيعي تحت تأثير التخدير أو المسكنات القوية. إذا كان المفصل غير مستقر تماماً، قد يقوم جراح العظام بتركيب مثبت خارجي وهو عبارة عن دبابيس معدنية تثبت في العظام وتتصل بهيكل خارجي للحفاظ على الركبة في مكانها. في حال وجود إصابة في الشريان المأبضي، يتم استدعاء جراح الأوعية الدموية فوراً لإصلاح الشريان وإنقاذ الساق من البتر.
التوقيت المثالي للجراحة
بعد استقرار حالة المريض والتأكد من سلامة الأوعية الدموية، يتم تحديد موعد جراحة إعادة بناء الأربطة. يعتبر التوقيت من أسبوعين إلى ثلاثة أسابيع بعد الإصابة هو النافذة الذهبية لإجراء الجراحة.
إجراء الجراحة مبكراً جداً قد يزيد من خطر تيبس المفصل وتراكم السوائل الذي قد يؤدي إلى متلازمة الحيز الخطيرة. أما تأخير الجراحة لأكثر من أربعة أسابيع فيجعل من الصعب جداً على الجراح التعرف على الأنسجة المتمزقة والمنكمشة وإصلاحها بشكل سليم.
خطوات العملية الجراحية
تُجرى العملية عادة تحت التخدير العام المصحوب بتخدير موضعي للأعصاب لتخفيف الألم بعد الجراحة. تتضمن الاستراتيجية الجراحية الحديثة إعادة بناء جميع الأربطة المصابة في مرحلة جراحية واحدة، وغالباً ما يتم استخدام أوتار من متبرع لتقليل الضرر على الساق المصابة التي تعاني بالفعل من صدمة شديدة.
- المنظار التشخيصي وتجهيز الأربطة الصليبية: يبدأ الجراح بإدخال كاميرا دقيقة لتنظيف المفصل من التجمعات الدموية وبقايا الأربطة المتمزقة، ويتم إصلاح الغضاريف الهلالية إذا كانت قابلة للإصلاح.
- إعادة بناء الرباط الصليبي الخلفي: يُعتبر هذا الرباط حجر الأساس لاستقرار الركبة، ويجب بناؤه أولاً لضبط المحور المركزي للمفصل. يتم حفر أنفاق دقيقة في عظام الساق والفخذ لتمرير الوتر الجديد وتثبيته.
- إعادة بناء الرباط الصليبي الأمامي: يتم حفر أنفاق أخرى بزوايا دقيقة ومدروسة لتمرير وتر الرباط الصليبي الأمامي لضمان استعادة الحركة الطبيعية.
- إصلاح الأربطة الجانبية: يتم إجراء شقوق جراحية خارجية للوصول إلى الأربطة الجانبية الداخلية أو الخارجية. إذا كانت الأنسجة بحالة جيدة، قد يتم خياطتها مباشرة، ولكن في الغالب يتم إعادة بنائها باستخدام أوتار جديدة لضمان القوة والاستقرار.
- شد الأربطة والتثبيت النهائي: هذه الخطوة هي الأكثر دقة، حيث يقوم الجراح بشد كل رباط بدرجة معينة وفي زاوية انثناء محددة للركبة لضمان عدم حدوث ارتخاء أو تيبس شديد في المفصل، ثم يتم تثبيت الأوتار باستخدام مسامير تداخلية خاصة.
التعافي بعد جراحة خلع الركبة
يعتبر برنامج التأهيل ما بعد الجراحة بنفس أهمية الجراحة ذاتها. يتطلب التعافي توازناً دقيقاً جداً بين حماية الأربطة المزروعة حديثاً من التمزق، وبين تحريك المفصل لمنع حدوث التيبس والالتصاقات. ينقسم برنامج التأهيل إلى أربع مراحل أساسية.
المرحلة الأولى
تمتد هذه المرحلة من يوم الجراحة وحتى الأسبوع الرابع. يتم تثبيت الركبة في وضع الاستقامة الكاملة باستخدام دعامة مفصلية. يُمنع المريض تماماً من تحميل وزنه على الساق المصابة. يتم البدء بتمارين التحريك السلبي للركبة بواسطة المعالج الطبيعي لثني الركبة تدريجياً حتى زاوية 90 درجة، مع تجنب أي انقباض نشط للعضلات الخلفية للفخذ لحماية الرباط الصليبي الخلفي الجديد.
المرحلة الثانية
تبدأ من الأسبوع الرابع وحتى الأسبوع الثامن. يُسمح للمريض بالبدء في تحميل وزن جزئي وتدريجي على الساق باستخدام العكازات. يتم فتح قفل الدعامة للسماح بالمشي إذا كانت السيطرة على عضلات الفخذ الأمامية جيدة. يتم زيادة مدى حركة الركبة تدريجياً للوصول إلى الانثناء الكامل.
المرحلة الثالثة
تستمر من الأسبوع الثامن وحتى الأسبوع السادس عشر. يُسمح للمريض بتحميل وزنه كاملاً والاستغناء عن العكازات. يتم التركيز في هذه المرحلة على تمارين التقوية العضلية المغلقة، وبدء تمارين التوازن والتوافق العضلي العصبي لاستعادة ثقة المريض في ركبته.
المرحلة الرابع
تبدأ بعد الشهر الرابع وتستمر لعدة أشهر. تتضمن هذه المرحلة العودة التدريجية للأنشطة الحياتية الطبيعية. بالنسبة للرياضيين، يتم إدخال تمارين الجري في خط مستقيم، وتمارين الرشاقة، والتدريبات الخاصة بنوع الرياضة. يجب العلم أن العودة الكاملة للملاعب الرياضية نادراً ما تحدث قبل مرور 9 إلى 12 شهراً، وتتطلب اجتياز اختبارات وظيفية صارمة لضمان سلامة اللاعب.
الأسئلة الشائعة حول خلع الركبة
الفرق بين خلع الركبة وخلع الصابونة
يخلط الكثير من المرضى بين الحالتين. خلع الصابونة (الرضفة) هو إصابة بسيطة نسبياً حيث تنزلق العظمة الصغيرة الأمامية من مجراها. أما خلع الركبة فهو إصابة مدمرة تنفصل فيها عظمة الفخذ الرئيسية عن عظمة الساق، مما يؤدي إلى تمزق أربطة متعددة ويهدد الأوعية الدموية.
مدة الشفاء من خلع الركبة
تختلف مدة الشفاء من مريض لآخر بناءً على شدة الإصابة، ولكن بشكل عام، يحتاج المريض إلى فترة تتراوح بين 6 إلى 9 أشهر للعودة إلى الأنشطة اليومية الطبيعية، وقد تصل إلى عام كامل للرياضيين المحترفين للعودة إلى المنافسات.
إمكانية المشي بعد التعرض لخلع الركبة
مباشرة بعد الإصابة، يكون المشي مستحيلاً وممنوعاً. بعد التدخل الجراحي، ستحتاج إلى استخدام العكازات وعدم تحميل الوزن لعدة أسابيع. القدرة على المشي بشكل طبيعي ومستقل تعود تدريجياً خلال المرحلة الثانية والثالثة من العلاج الطبيعي (بين شهرين إلى ثلاثة أشهر).
خطورة تأخير علاج خلع الركبة
تأخير العلاج قد يؤدي إلى عواقب وخيمة. في الساعات الأولى، التأخير قد يعني فقدان الساق إذا كان هناك انقطاع في التروية الدموية. أما تأخير الجراحة لعدة أشهر فيؤدي إلى انكماش الأربطة، تيبس المفصل، وتطور خشونة مبكرة وشديدة في الركبة تجعل العلاج بالغ الصعوبة.
نسبة نجاح عملية خلع الركبة
مع التقدم الكبير في تقنيات الجراحة الرياضية واستخدام الأوتار البديلة، أصبحت نسب النجاح عالية جداً. الغالبية العظمى من المرضى يستعيدون مفصلاً مستقراً وقادراً على أداء الوظائف الحياتية بشكل ممتاز، بشرط الالتزام الصارم ببرنامج العلاج الطبيعي.
تأثير السمنة على مفصل الركبة
تلعب السمنة دوراً مزدوجاً؛ فهي تزيد من احتمالية حدوث الخلع من إصابات بسيطة جداً (مثل التعثر) بسبب الوزن الهائل المحمل على المفصل، كما أنها تجعل عملية التعافي والتأهيل بعد الجراحة أكثر تحدياً وتزيد من الضغط على الأربطة المزروعة حديثاً.
العلاج الطبيعي بعد جراحة الركبة
العلاج الطبيعي ليس خياراً بل هو ضرورة حتمية. الجراح يقوم بإصلاح الهيكل الميكانيكي، ولكن العلاج الطبيعي هو ما يعيد الحياة والحركة للمفصل. إهمال العلاج الطبيعي يؤدي حتماً إلى تيبس الركبة وفشل العملية الجراحية.
عودة الرياضيين بعد خلع الركبة
العودة للرياضة ممكنة، ولكنها تتطلب صبراً وجهداً كبيراً. يجب أن يمر الرياضي ببرنامج تأهيل مكثف ومخصص لا يقل عن 9 إلى 12 شهراً. القرار النهائي للعودة يتخذه الجراح بناءً على اختبارات قوة العضلات، ثبات المفصل، والقدرة على أداء الحركات المفاجئة دون ألم أو خوف.
بدائل الجراحة في خلع الركبة
في حالات خلع الركبة الحقيقي الذي يتضمن تمزق أربطة متعددة، لا توجد بدائل فعالة للجراحة للشباب والنشطين. العلاج التحفظي (الجبس فقط) يُترك فقط للمرضى كبار السن جداً أو الذين يعانون من أمراض تمنعهم من الخضوع للتخدير العام، وغالباً ما ينتهي بهم الأمر بركبة غير مستقرة تعتمد على الدعامات الدائمة.
علامات الخطر بعد إصابة الركبة
إذا تعرضت لإصابة شديدة في الركبة، يجب التوجه للطوارئ فوراً إذا لاحظت: برودة في القدم، تغير لون أصابع القدم إلى الأزرق أو الأبيض، فقدان الإحساس في الساق، عدم القدرة على تحريك أصابع القدم، أو ألم غير محتمل يزداد سوءاً ولا يستجيب للمسكنات.
محتويات الفصل
- مقدمة عن خلع الركبة
- تشريح مفصل الركبة والأربطة
- أسباب خلع الركبة
- أعراض خلع الركبة
- تشخيص خلع الركبة
- تصنيف أنواع خلع الركبة
- علاج خلع الركبة
- التعافي بعد جراحة خلع الركبة
- الأسئلة الشائعة حول خلع الركبة
- الفرق بين خلع الركبة وخلع الصابونة
- مدة الشفاء من خلع الركبة
- إمكانية المشي بعد التعرض لخلع الركبة
- خطورة تأخير علاج خلع الركبة
- نسبة نجاح عملية خلع الركبة
- تأثير السمنة على مفصل الركبة
- العلاج الطبيعي بعد جراحة الركبة
- عودة الرياضيين بعد خلع الركبة
- بدائل الجراحة في خلع الركبة
- علامات الخطر بعد إصابة الركبة
العودة للدليل الرئيسي