الدليل الشامل لعلاج الانقلاع العظمي للرباط الصليبي الخلفي
الخلاصة الطبية
الانقلاع العظمي للرباط الصليبي الخلفي هو إصابة ينفصل فيها الرباط عن نقطة اتصاله بعظمة الساق ساحبا معه قطعة عظمية. يتطلب هذا النوع من الإصابات تدخلا جراحيا دقيقا لإعادة تثبيت العظم المكسور باستخدام الخيوط أو المسامير الطبية لضمان استقرار الركبة ومنع الخشونة المبكرة.
الخلاصة الطبية السريعة: الانقلاع العظمي للرباط الصليبي الخلفي هو إصابة ينفصل فيها الرباط عن نقطة اتصاله بعظمة الساق ساحبا معه قطعة عظمية. يتطلب هذا النوع من الإصابات تدخلا جراحيا دقيقا لإعادة تثبيت العظم المكسور باستخدام الخيوط أو المسامير الطبية لضمان استقرار الركبة ومنع الخشونة المبكرة.
مقدمة عن الانقلاع العظمي للرباط الصليبي الخلفي
تعتبر الركبة من أكثر المفاصل تعقيدا وأهمية في جسم الإنسان، وتعتمد في استقرارها على مجموعة من الأربطة القوية. يلعب الرباط الصليبي الخلفي دورا حيويا كونه المانع الأساسي لاندفاع عظمة الساق إلى الخلف. في حين أن التمزقات في منتصف هذا الرباط شائعة في الحوادث القوية، إلا أن هناك حالة طبية فريدة ومحددة تعرف باسم الانقلاع العظمي للرباط الصليبي الخلفي.
تحدث هذه الإصابة عندما لا يتمزق الرباط نفسه، بل ينفصل بقوة عن نقطة اتصاله بعظمة الساق، ساحبا معه قطعة من العظم. على عكس التمزقات العادية التي قد تتطلب عمليات معقدة لإعادة بناء الرباط، فإن الانقلاع العظمي يستجيب بشكل ممتاز لعمليات الإصلاح الجراحي المباشر وإعادة التثبيت التشريحي.
التدخل الجراحي المبكر والدقيق هو المفتاح لاستعادة الحركة الطبيعية للركبة، ومنع عدم الاستقرار المزمن، وتجنب المضاعفات طويلة المدى مثل خشونة الركبة المبكرة. يتطلب هذا الإجراء جراحا متمرسا يمتلك فهما عميقا لتشريح الركبة الخلفي لضمان حماية الأوعية الدموية والأعصاب الدقيقة في تلك المنطقة.
التشريح المبسط للركبة والرباط الصليبي الخلفي
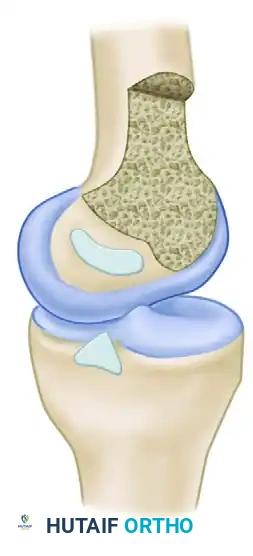
لفهم طبيعة هذه الإصابة وكيفية علاجها، من الضروري التعرف على البنية التشريحية للرباط الصليبي الخلفي. لا يعتبر هذا الرباط مجرد شريط بسيط، بل هو شبكة معقدة وديناميكية من الألياف التي تعمل بتناغم لتثبيت الركبة في جميع زوايا حركتها.
مناطق ألياف الرباط وحركتها
تقليديا، كان الأطباء يصفون الرباط الصليبي الخلفي على أنه يتكون من حزمتين رئيسيتين. ولكن مع تطور الدراسات التشريحية الدقيقة، تبين أن الرباط عبارة عن نسيج متصل يمر بأربع مناطق وظيفية مختلفة، تعمل كل منها في زوايا محددة من حركة الركبة
المنطقة الأمامية وهي الجزء الأكبر والأكثر سماكة، وتشتد هذه الألياف تدريجيا عندما تقوم بثني ركبتك. المنطقة المركزية وتعمل كمنطقة انتقالية توفر الاستقرار في منتصف حركة الثني. المنطقة الطولية الخلفية وتمتد بشكل عمودي وتساهم في استقرار الركبة عند فردها بالكامل. المنطقة المائلة الخلفية وتشكل جزءا صغيرا من الرباط، وتكون مرتخية عند ثني الركبة ولكنها تشتد بقوة عند استقامتها.
من المعلومات الطبية الهامة التي نعتمد عليها كجراحين هي أن قوة الشد في الرباط الصليبي الخلفي تصل إلى أقصاها عندما تكون الركبة مثنية بزاوية تسعين درجة. هذه الزاوية هي الوضعية المثالية التي نستخدمها في العيادة لفحص الركبة، وكذلك داخل غرفة العمليات لضبط شد الرباط أثناء الجراحة.

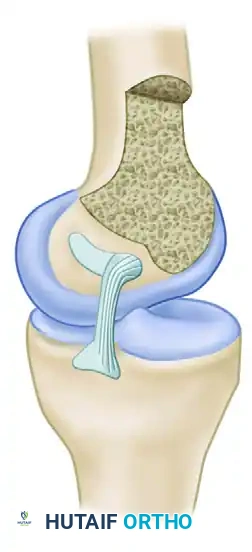
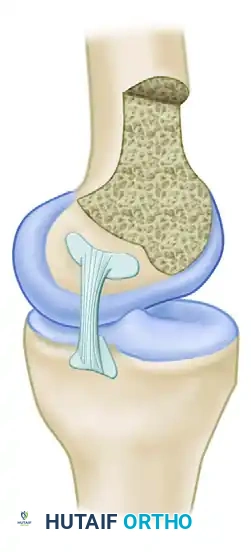
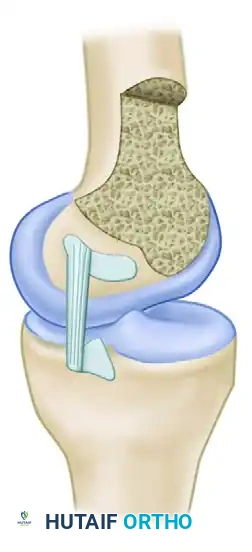
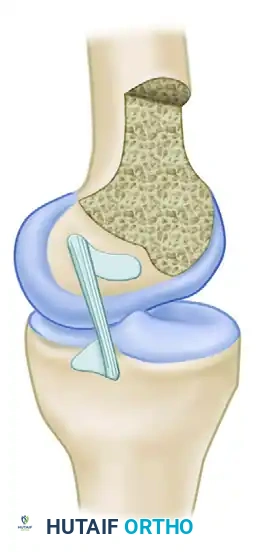
نقاط الاتصال العظمية للرباط
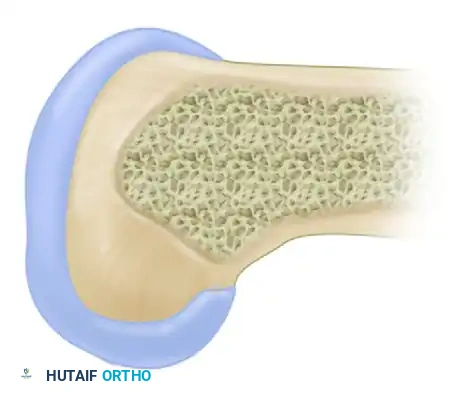
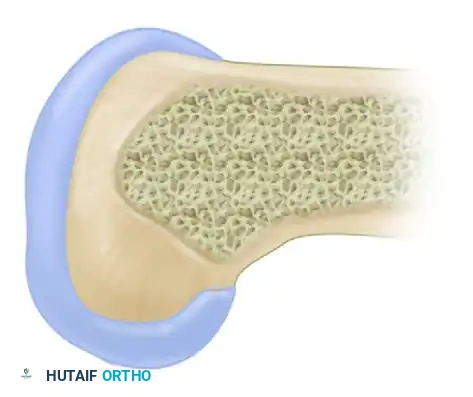
يتصل الرباط الصليبي الخلفي بعظمة الفخذ في منطقة تشبه نصف الدائرة، بينما يتصل بعظمة الساق في انخفاض محدد يقع أسفل السطح المفصلي الخلفي بحوالي سنتيمتر واحد.
تعتبر إعادة هذه القطعة العظمية المنقلعة إلى مكانها التشريحي الدقيق أمرا بالغ الأهمية. أثبتت الدراسات البيوميكانيكية أن استعادة استقرار الركبة يعتمد بشكل كلي على دقة تثبيت الرباط في موقعه الأصلي، وهو ما نسعى لتحقيقه بدقة متناهية خلال التدخل الجراحي.
أسباب وعوامل خطر الإصابة
تحدث إصابات الانقلاع العظمي للرباط الصليبي الخلفي عادة نتيجة تعرض الركبة لقوة هائلة ومفاجئة. من أهم الأسباب التي نلاحظها في الممارسة السريرية
حوادث السيارات وتعرف طبيا بإصابة لوحة القيادة، حيث تصطدم ركبة الراكب المثنية بقوة بلوحة القيادة الأمامية للسيارة، مما يدفع عظمة الساق بقوة إلى الخلف ويؤدي إلى انقلاع الرباط مع جزء من العظم.
الإصابات الرياضية وتحدث غالبا في الرياضات التي تتطلب احتكاكا جسديا مثل كرة القدم أو الرجبي، خاصة عند السقوط العنيف على ركبة مثنية مع توجيه القدم للأسفل.
حوادث السقوط من ارتفاعات عالية والتي تولد ضغطا مفاجئا وغير طبيعي على مفصل الركبة.
الأعراض المصاحبة للانقلاع العظمي
إذا تعرضت لإصابة في الركبة أدت إلى انقلاع عظمي في الرباط الصليبي الخلفي، فقد تواجه مجموعة من الأعراض التي تستدعي التقييم الطبي الفوري
ألم حاد ومفاجئ يتركز عادة في الجزء الخلفي من الركبة أو في عمق المفصل.
تورم سريع في الركبة يظهر خلال الساعات الأولى بعد الإصابة نتيجة النزيف الداخلي من العظم المكسور.
الشعور بعدم الاستقرار وإحساس بأن الركبة تخونك أو تتراجع للخلف عند محاولة المشي أو الوقوف.
صعوبة في ثني أو فرد الركبة بشكل كامل بسبب الألم والتورم.
التشخيص الطبي الدقيق
التشخيص الدقيق هو حجر الأساس لوضع خطة العلاج المناسبة. يبدأ التقييم بأخذ التاريخ الطبي المفصل ومعرفة آلية حدوث الإصابة، يليه فحص سريري شامل.
الفحص السريري للركبة
نقوم بإجراء اختبارات محددة لتقييم استقرار الركبة، وأهمها اختبار السحب الخلفي. يتم إجراء هذا الفحص والمريض مستلق على ظهره مع ثني الركبة بزاوية تسعين درجة. نقوم بتسليط قوة لطيفة لدفع عظمة الساق للخلف، ونقارن مقدار حركتها بالركبة السليمة. هذا الفحص يعطينا مؤشرا دقيقا عن حالة الرباط الصليبي الخلفي.
الفحوصات الإشعاعية المتقدمة
الأشعة السينية وهي الخطوة الأولى والأساسية لتأكيد وجود الانقلاع العظمي. تظهر الأشعة بوضوح حجم وموقع القطعة العظمية المنفصلة عن عظمة الساق.
التصوير بالرنين المغناطيسي ويستخدم لتقييم حالة الأربطة الأخرى في الركبة، والغضاريف الهلالية، والتأكد من عدم وجود إصابات مصاحبة تتطلب تدخلا جراحيا إضافيا.
الخيارات الجراحية لعلاج الانقلاع العظمي
يعتبر التدخل الجراحي هو المعيار الذهبي لعلاج الانقلاع العظمي للرباط الصليبي الخلفي، خاصة عندما تكون القطعة العظمية متحركة أو منفصلة عن مكانها. العلاج التحفظي في هذه الحالات غالبا ما يؤدي إلى عدم التئام العظم أو التئامه في وضع خاطئ، مما يسبب ارتخاء مزمنا في الركبة.
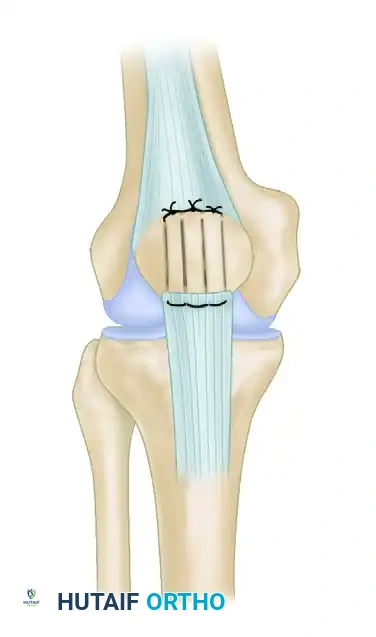
تقنية التثبيت بالخيوط الطبية
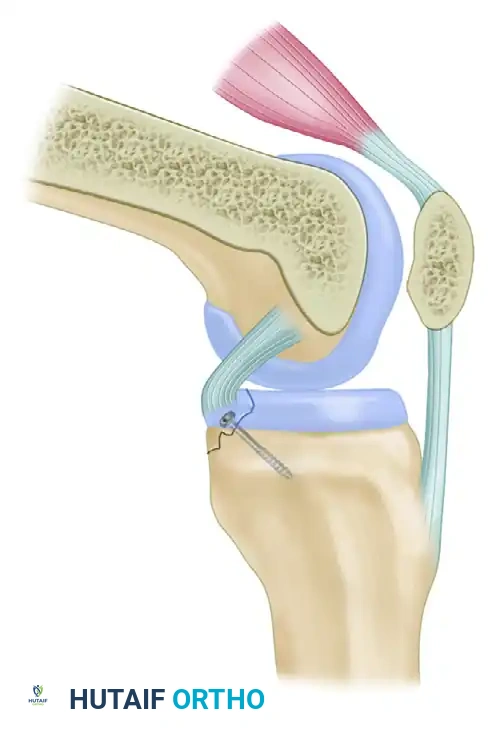
تستخدم هذه التقنية عندما تكون القطعة العظمية المنقلعة صغيرة ولا تتحمل استخدام المسامير. يتم إجراء الجراحة عادة من خلال شق جراحي خلفي داخلي.
يقوم الجراح بتمرير خيوط طبية شديدة القوة وغير قابلة للامتصاص عبر القطعة العظمية المكسورة والرباط. بعد ذلك، يتم حفر أنفاق دقيقة في عظمة الساق باستخدام أدوات توجيه خاصة لضمان المسار الصحيح. يتم سحب الخيوط عبر هذه الأنفاق وربطها بقوة على السطح الأمامي لعظمة الساق، مما يسحب القطعة العظمية ويعيدها إلى مكانها التشريحي الأصلي تحت ضغط محكم يسمح بالتئام العظم.
تقنية التثبيت بالمسامير الطبية
إذا كانت القطعة العظمية المنقلعة كبيرة الحجم وذات بنية قوية، فإن التثبيت الداخلي باستخدام مسمار طبي يوفر ضغطا ميكانيكيا ممتازا.
يتم إرجاع القطعة العظمية بعناية إلى الحفرة التي انفصلت منها في الجزء الخلفي من عظمة الساق. يتم تثبيتها باستخدام مسمار طبي إسفنجي مزود بحلقة معدنية صغيرة لتوزيع الضغط. يحرص الجراح على أن يكون اتجاه المسمار عموديا على مستوى الكسر لضمان أقصى درجات الضغط والتثبيت.
إعادة بناء الرباط الصليبي الخلفي
في الحالات المزمنة حيث يكون الرباط قد تليف، أو في حالات التمزق في منتصف الرباط بدلا من الانقلاع العظمي، أو عند وجود إصابات متعددة في أربطة الركبة، نلجأ إلى عملية إعادة بناء الرباط الصليبي الخلفي.
في هذه العملية، نستبدل الرباط التالف برباط جديد (رقعة). يمكن أخذ هذه الرقعة من جسم المريض نفسه، مثل استخدام جزء من وتر الرضفة مع قطع عظمية صغيرة من الطرفين، وهو ما يعطي نتائج ممتازة وموثوقة. كما يمكن استخدام رقع من متبرع في بعض الحالات التي تتطلب أربطة طويلة وقوية تماثل حجم الرباط الصليبي الخلفي الأصلي.
أساليب جراحية قديمة تم التخلي عنها
من المهم أن نذكر بعض التقنيات الجراحية القديمة التي كانت تستخدم في الماضي لتثبيت الركبة بعد الجراحة، والتي أثبتت الدراسات الحديثة عدم فعاليتها بل وضررها في بعض الأحيان.
في الماضي، كان الجراحون يخشون من تراجع عظمة الساق للخلف تحت تأثير الجاذبية أثناء فترة التعافي، مما قد يؤدي إلى ارتخاء الرباط الذي تم إصلاحه. لذلك، ابتكروا طرقا شديدة التوغل لتثبيت المفصل.
التثبيت بالأسياخ المعدنية المتقاطعة حيث كان يتم إدخال سيخ معدني كبير عبر عظمة الساق إلى عظمة الفخذ لتثبيت الركبة تماما.
تقنية ربط صابونة الركبة حيث كان يتم إدخال سيخ معدني عبر صابونة الركبة وتثبيته في عظمة الساق لمنع تراجعها للخلف.
أثبتت الدراسات الميكانيكية الحيوية الحديثة أن هذه الممارسات خاطئة تماما. فقد تبين أن تقنية ربط الصابونة تؤدي إلى زيادة الضغط والشد على الرباط الصليبي الخلفي بخمسة أضعاف المعدل الطبيعي في زوايا معينة، مما يهدد نجاح العملية.
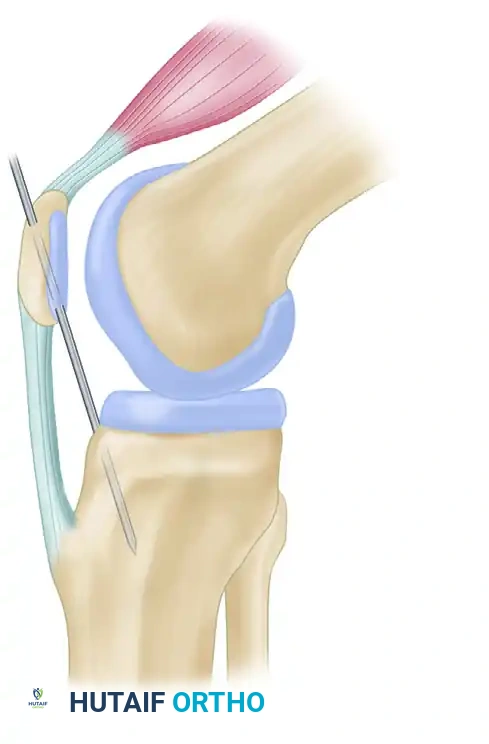
المعيار الطبي الحديث الذي نتبعه اليوم يعتمد على استخدام دعامات الركبة المتطورة والمفصلية التي تتحكم في الحركة وتدعم عظمة الساق من الأمام دون الحاجة لأي تدخلات معدنية قاسية داخل المفصل.
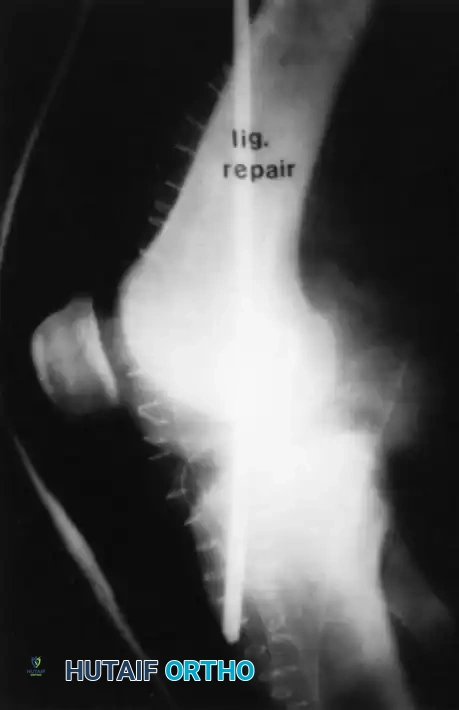
التعافي وإعادة التأهيل بعد الجراحة
نجاح عملية الانقلاع العظمي للرباط الصليبي الخلفي لا يعتمد فقط على مهارة الجراح داخل غرفة العمليات، بل يعتمد بشكل كبير على التزام المريض ببرنامج إعادة التأهيل الدقيق. الهدف من هذا البرنامج هو الموازنة بين منع تيبس المفصل وحماية الرباط الذي تم إصلاحه من أي ضغط قد يؤدي إلى ارتخائه.
| المرحلة الزمنية | التوجيهات الطبية والتأهيلية |
|---|---|
| الأسابيع الأولى بعد الجراحة | وضع الركبة في دعامة مفصلية مقفلة في وضع الاستقامة الكاملة. استخدام العكازات مع السماح بملامسة القدم للأرض فقط دون تحميل وزن الجسم. |
| من أسبوعين إلى ستة أسابيع | البدء بتمارين الحركة السلبية للركبة والمريض مستلق على بطنه. هذه الوضعية تستفيد من الجاذبية لدفع عظمة الساق للأمام وتخفيف الضغط عن الرباط الخلفي. يتم زيادة زاوية الثني تدريجيا حتى تسعين درجة. |
| من ستة أسابيع إلى ثلاثة أشهر | التركيز على تقوية العضلة الرباعية الأمامية للفخذ، حيث تعتبر هذه العضلة الصديق الأفضل للرباط الصليبي الخلفي وتساعد في سحب عظمة الساق للأمام. |
| ما بعد ثلاثة أشهر | يمنع تماما ممارسة تمارين تقوية العضلة الخلفية للفخذ خلال الأشهر الأولى، لأن انقباضها يسحب عظمة الساق للخلف ويشكل خطرا على العملية. يتم إدخال هذه التمارين بحذر شديد في المراحل المتقدمة من التأهيل. |
الأسئلة الشائعة
ما هو الانقلاع العظمي للرباط الصليبي الخلفي
هو إصابة تحدث عندما ينفصل الرباط الصليبي الخلفي عن نقطة اتصاله بعظمة الساق، ساحبا معه قطعة من العظم، بدلا من أن يتمزق الرباط نفسه من المنتصف.
ما الفرق بين التمزق العادي والانقلاع العظمي
التمزق العادي يحدث في ألياف الرباط نفسها وقد يتطلب عملية زراعة رباط جديد. أما الانقلاع العظمي فهو كسر في العظم المتصل بالرباط، ويمكن علاجه بإعادة تثبيت القطعة العظمية المكسورة في مكانها.
متى يجب إجراء العملية الجراحية
يوصى بالتدخل الجراحي المبكر في حالات الانقلاع العظمي الحاد الذي تكون فيه القطعة العظمية منفصلة ومتحركة من مكانها، وذلك لضمان التئام العظم في موقعه الصحيح ومنع عدم استقرار الركبة.
ما هي الفحوصات المطلوبة قبل الجراحة
يحتاج المريض إلى إجراء أشعة سينية عادية لتحديد حجم وموقع القطعة العظمية المكسورة، بالإضافة إلى تصوير بالرنين المغناطيسي لتقييم حالة الأربطة والغضاريف الأخرى في الركبة.
نوع التخدير المستخدم في هذه العملية
تجرى هذه العملية عادة تحت التخدير النصفي أو التخدير العام، ويتم مناقشة الخيار الأنسب مع طبيب التخدير بناء على الحالة الصحية العامة للمريض.
مدة البقاء في المستشفى بعد العملية
في معظم الحالات، يمكن للمريض العودة إلى منزله في نفس يوم العملية أو في اليوم التالي، وذلك بعد التأكد من السيطرة على الألم والقدرة على استخدام العكازات بشكل آمن.
متى يمكنني المشي بدون عكازات
يعتمد ذلك على حجم القطعة العظمية وقوة التثبيت، ولكن بشكل عام، يحتاج المريض لاستخدام العكازات مع تحميل جزئي للوزن لمدة تتراوح بين أربعة إلى ستة أسابيع بعد الجراحة.
أهمية العلاج الطبيعي بعد الجراحة
العلاج الطبيعي هو جزء لا يتجزأ من العلاج. يساعد في استعادة مدى الحركة الطبيعي للركبة، وتقوية العضلات المحيطة بها، وخاصة العضلة الرباعية الأمامية التي تدعم عمل الرباط الصليبي الخلفي.
متى يمكن العودة لممارسة الرياضة
العودة للرياضات التنافسية أو التي تتطلب احتكاكا جسديا تستغرق وقتا طويلا، عادة ما بين تسعة أشهر إلى سنة كاملة، ويجب أن يتم ذلك تدريجيا تحت إشراف أخصائي العلاج الطبيعي والجراح.
نسبة نجاح عملية الرباط الصليبي الخلفي
تعتبر نسبة نجاح عمليات التثبيت التشريحي للانقلاع العظمي عالية جدا، وتصل إلى أكثر من تسعين بالمائة في استعادة استقرار الركبة ومنع الخشونة المبكرة، شريطة الالتزام التام ببرنامج التأهيل الموصى به.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك