الدليل الشامل لإصابات وتمزق الرباط الصليبي الخلفي
الخلاصة الطبية
الرباط الصليبي الخلفي هو أحد الأربطة الرئيسية الداعمة لمفصل الركبة، ويعتبر الأقوى والأكبر حجماً. تحدث إصابته غالباً نتيجة حوادث السيارات أو السقوط المباشر على الركبة المثنية. يشمل العلاج الخيارات التحفظية كالعلاج الطبيعي للحالات البسيطة، والتدخل الجراحي لإعادة بناء الرباط في الحالات الشديدة لضمان استقرار الركبة.
الخلاصة الطبية السريعة: الرباط الصليبي الخلفي هو أحد الأربطة الرئيسية الداعمة لمفصل الركبة، ويعتبر الأقوى والأكبر حجماً. تحدث إصابته غالباً نتيجة حوادث السيارات أو السقوط المباشر على الركبة المثنية. يشمل العلاج الخيارات التحفظية كالعلاج الطبيعي للحالات البسيطة، والتدخل الجراحي لإعادة بناء الرباط في الحالات الشديدة لضمان استقرار الركبة.
مقدمة عن الرباط الصليبي الخلفي
مفصل الركبة هو أحد أكثر المفاصل تعقيداً وأهمية في جسم الإنسان، ويعتمد في استقراره على مجموعة من الأربطة القوية. من بين هذه الأربطة، يبرز الرباط الصليبي الخلفي كحارس أساسي لاستقرار الركبة. قد تكون إصابات هذا الرباط أقل شيوعاً من إصابات الرباط الصليبي الأمامي، إلا أنها تحمل أهمية بالغة وتتطلب فهماً دقيقاً لطبيعتها لتجنب المضاعفات طويلة الأمد مثل خشونة المفصل المبكرة.
في هذا الدليل الطبي الشامل، نضع بين يديك خلاصة الأبحاث الطبية والخبرات الجراحية المتقدمة حول الرباط الصليبي الخلفي، بدءاً من تشريحه الدقيق وصولاً إلى أحدث التقنيات الجراحية وبرامج إعادة التأهيل، ليكون مرجعاً موثوقاً لكل مريض يبحث عن الفهم العميق والعلاج الأمثل.
تشريح الرباط الصليبي الخلفي ودوره الميكانيكي
لفهم طبيعة الإصابة وكيفية علاجها، يجب أولاً التعرف على البنية التشريحية الفريدة لهذا الرباط الحيوي.
البنية التشريحية للرباط
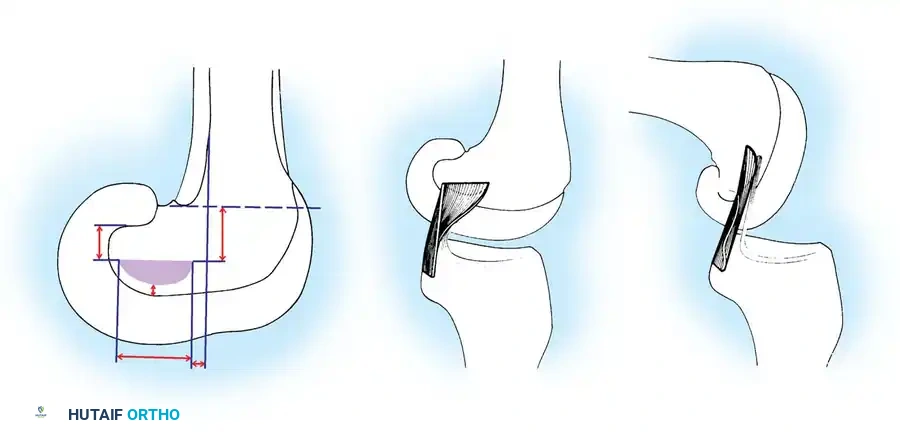
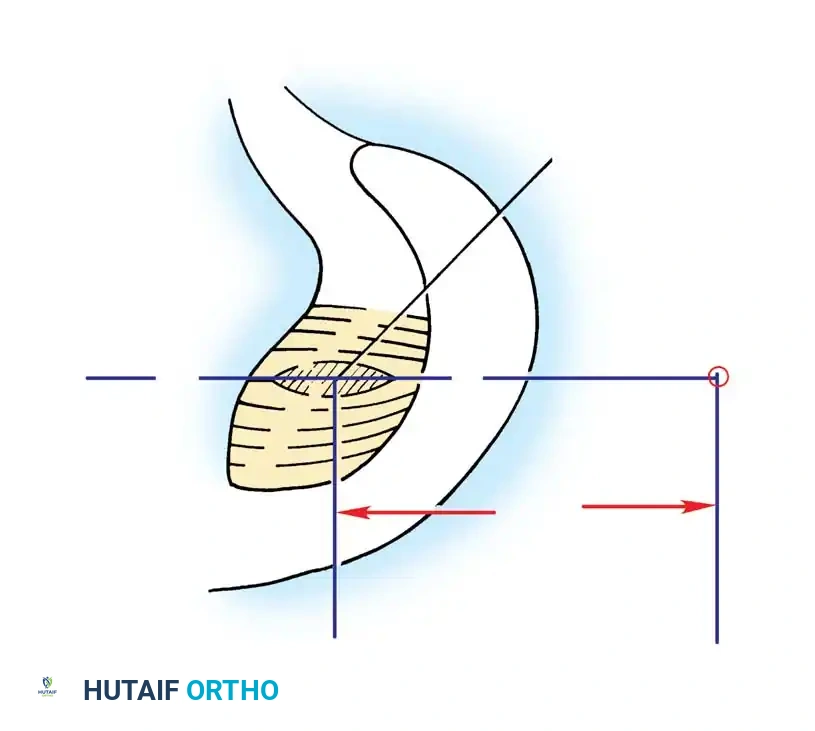
يتكون الرباط الصليبي الخلفي من جزأين رئيسيين، جزء أمامي كبير يشكل الجزء الأكبر من كتلة الرباط، وجزء خلفي أصغر يمتد بشكل مائل إلى الجزء الخلفي من عظمة الساق (الظنبوب). يتصل الرباط من الأعلى بالجزء الخلفي من السطح الجانبي للقمة الأنسية لعظمة الفخذ، ويتخذ شكل جزء من دائرة. أما اتصاله السفلي فيكون في منخفض يقع خلف وأسفل الجزء المفصلي من عظمة الساق، وغالباً ما يندمج مع القرن الخلفي للغضروف الهلالي الخارجي.

تؤكد الدراسات التشريحية أن هذا الرباط أكبر وأقوى من الرباط الصليبي الأمامي. حيث تزداد مساحة مقطعه العرضي من عظمة الساق باتجاه عظمة الفخذ، ليكون أكبر بنسبة تتراوح بين 20% إلى 50% مقارنة بالرباط الأمامي. كما أن مواقع اتصاله بالعظام أكبر بنسبة 300% إلى 500% من مساحة مقطعه في المنتصف، مما يمنحه قوة هائلة.
وقد اقترح الباحثون تقسيم الرباط وظيفياً ومورفولوجياً إلى أربع مناطق ليفية بناءً على اتجاه الألياف وسلوكها الميكانيكي أثناء الحركة ومواقع اتصالها العظمي، وهي المنطقة الأمامية، والمركزية، والخلفية الطولية، والخلفية المائلة.
الأهمية الميكانيكية والحركية للركبة
من الناحية الميكانيكية الحيوية، يتمتع المكون الأمامي الجانبي للرباط بصلابة خطية وقدرة تحمل قصوى أكبر بكثير من المكون الخلفي الداخلي. يتحمل الرباط قوة قصوى تصل إلى حوالي 1627 نيوتن. وظيفته الأساسية هي منع عظمة الساق من الانزلاق للخلف أسفل عظمة الفخذ، حيث يوفر 89% من المقاومة ضد هذه الحركة.
يتجه الرباط بشكل عمودي أكثر منه مائلاً، ويعتبر المحور المركزي الذي تدور حوله الركبة. كما أنه يوجه آلية القفل الطبيعية للركبة أثناء الدوران الداخلي لعظمة الفخذ عند التمدد الكامل. عند ثني الركبة، يشتد الجزء الأكبر من الرباط، بينما يرتخي عند فردها.
أسباب إصابة الرباط الصليبي الخلفي
تعتبر التمزقات المعزولة في هذا الرباط نادرة نسبياً؛ ففي العادة، تترافق تمزقاته مع إصابات في الأربطة الجانبية أو الهلالية. ومع ذلك، هناك آليات محددة تؤدي إلى هذه الإصابة.
آليات الإصابة الشائعة
تحدث الإصابة غالباً نتيجة تعرض الركبة لقوة مباشرة تدفع عظمة الساق للخلف بقوة بينما تكون الركبة في وضع الانثناء. من أشهر الأمثلة على ذلك:
* حوادث السيارات، حيث تصطدم الركبة المثنية بلوحة القيادة (التابلوه)، مما يدفع الجزء العلوي من عظمة الساق للخلف بعنف.
* السقوط المباشر بقوة على الركبة وهي في حالة انثناء، وهو أمر شائع في الرياضات العنيفة مثل كرة القدم أو الرجبي.
قد تؤدي هذه الآليات إلى تمزق الرباط في منتصفه، أو قد تتسبب في انقلاع عظمي، حيث ينفصل الرباط ساحباً معه قطعة من العظم من مكان اتصاله في الجزء الخلفي من عظمة الساق.
أعراض تمزق الرباط الصليبي الخلفي
تختلف الأعراض بناءً على شدة الإصابة وما إذا كانت حديثة أم مزمنة.
العلامات التحذيرية المبكرة
في مرحلة الإصابة الحادة، قد يشعر المريض بالأعراض التالية:
* ألم وتورم خفيف إلى متوسط في الركبة، يظهر عادة خلال الساعات الأولى بعد الإصابة.
* صعوبة في المشي أو الشعور بعدم استقرار الركبة.
* ألم عند الركوع أو صعود ونزول الدرج.
على عكس إصابات الرباط الأمامي، قد لا يسمع المريض صوت فرقعة واضحة، وقد تكون الأعراض الأولية خفيفة لدرجة أن بعض المرضى يتجاهلونها ولا يسعون للحصول على رعاية طبية فورية.
المضاعفات طويلة الأمد
التاريخ الطبيعي للرباط الممزق الذي يُترك دون علاج لا يزال موضع نقاش علمي. وصفت بعض الدراسات تطور الحالة في ثلاث مراحل:
* مرحلة التكيف الوظيفي وتستمر من 3 إلى 18 شهراً.
* مرحلة التحمل الوظيفي وتستمر من 15 إلى 20 عاماً.
* مرحلة التدهور المفصلي وتطور الخشونة (الفصال العظمي) التي تصبح معيقة بعد 25 عاماً.
يحدث هذا التدهور لأن غياب الرباط يؤدي إلى تراجع عظمة الساق للخلف بشكل دائم. وأثناء الأنشطة التي تتطلب ثني الركبة، تضطر الصابونة (الرضفة) والوتر الرضفي لتحمل عبء كبير لمقاومة هذا التراجع، مما يزيد من الضغط على مفصل الصابونة والمقصورة الداخلية للركبة، ويؤدي بمرور الوقت إلى تآكل الغضاريف وظهور الألم المزمن والارتشاح المتكرر.
كيفية تشخيص إصابات الرباط الصليبي الخلفي
التشخيص الدقيق هو حجر الأساس في وضع خطة العلاج المناسبة، ويتطلب طبيباً متمرساً لتجنب الخلط بين هذه الإصابة وإصابات الركبة الأخرى.
الفحص السريري الدقيق
يعتمد الطبيب بشكل أساسي على اختبار السحب الخلفي. في حالة التمزق، تتراجع عظمة الساق للخلف بشكل غير طبيعي. ومع ذلك، هناك فخ تشخيصي شائع؛ فقد لا يدرك الطبيب غير المتمرس أن عظمة الساق تبدأ من وضع متراجع (خلع جزئي خلفي). وعندما يقوم بسحب الساق للأمام لتعود لوضعها الطبيعي، قد يظن خطأً أن هذا التحرك الأمامي هو دليل على تمزق الرباط الصليبي الأمامي.
لتجنب هذا الارتباك، يقوم الطبيب بوضع كلتي الركبتين في وضعية الانثناء (الوركان مثنيان 45 درجة والركبتان 90 درجة) ومقارنة بروز عظمة الساق. في الركبة السليمة، تبرز عظمة الساق للأمام بحوالي 5 إلى 10 ملم مقارنة بعظمة الفخذ. أما في حالة الإصابة، يُفقد هذا البروز وتبدو الساق متساوية أو متراجعة عن الفخذ.
التصوير الطبي الدقيق
- التصوير الشعاعي الإجهادي: يتم تطبيق حمل خلفي على الساق أثناء التقاط صورة الأشعة السينية. إذا زاد التراجع الخلفي عن 8 ملم، فهذا يشير إلى تمزق كامل.
- التصوير بالرنين المغناطيسي: يعتبر الأداة الأكثر موثوقية لتأكيد تشخيص تمزق الرباط الصليبي الخلفي، ولتقييم وجود أي إصابات مصاحبة في الغضاريف الهلالية أو الأربطة الجانبية.
الخيارات العلاجية لتمزق الرباط الصليبي الخلفي
يعتبر علاج هذه الإصابة من أكثر المواضيع التي تشهد نقاشاً في جراحة العظام، ويتم تحديد الخطة العلاجية بناءً على درجة الإصابة، مستوى نشاط المريض، ووجود إصابات مصاحبة.
العلاج التحفظي غير الجراحي
تاريخياً، يوصي معظم الأطباء بالعلاج غير الجراحي للتمزقات المعزولة من الدرجة الأولى والثانية. أظهرت الدراسات أن هذه التمزقات الجزئية يمكن أن تلتئم خلال 6 أشهر مع تقليل ملحوظ في ارتخاء الركبة.
تشمل معايير نجاح العلاج التحفظي:
* تراجع خلفي أقل من 10 ملم.
* عدم وجود ارتخاء دوراني غير طبيعي.
* عدم وجود إصابات مصاحبة في الأربطة الأخرى.
يعتمد هذا العلاج على برامج تأهيل مكثفة تركز على تقوية العضلة الرباعية الأمامية للفخذ، والتي تعمل كداعم أساسي يمنع تراجع الساق للخلف. يعود حوالي 85% من المرضى إلى أنشطتهم الرياضية بعد العلاج التحفظي الناجح.
العلاج الجراحي وإعادة بناء الرباط
يُوصى بالتدخل الجراحي في الحالات التالية:
* الإصابات المجمعة (تمزق الرباط الصليبي الخلفي مع أربطة أخرى أو خلع الركبة).
* التمزقات من الدرجة الثالثة (تراجع خلفي أكثر من 10 ملم) لدى الرياضيين أو الأشخاص ذوي المتطلبات البدنية العالية.
* الانقلاع العظمي (انفصال الرباط مع قطعة عظمية).
* الحالات المزمنة التي تعاني من ألم مستمر وعدم استقرار رغم العلاج الطبيعي.
تقنيات جراحة الرباط الصليبي الخلفي
تتنوع التقنيات الجراحية المتبعة، ويختار الجراح الأنسب بناءً على طبيعة الإصابة.
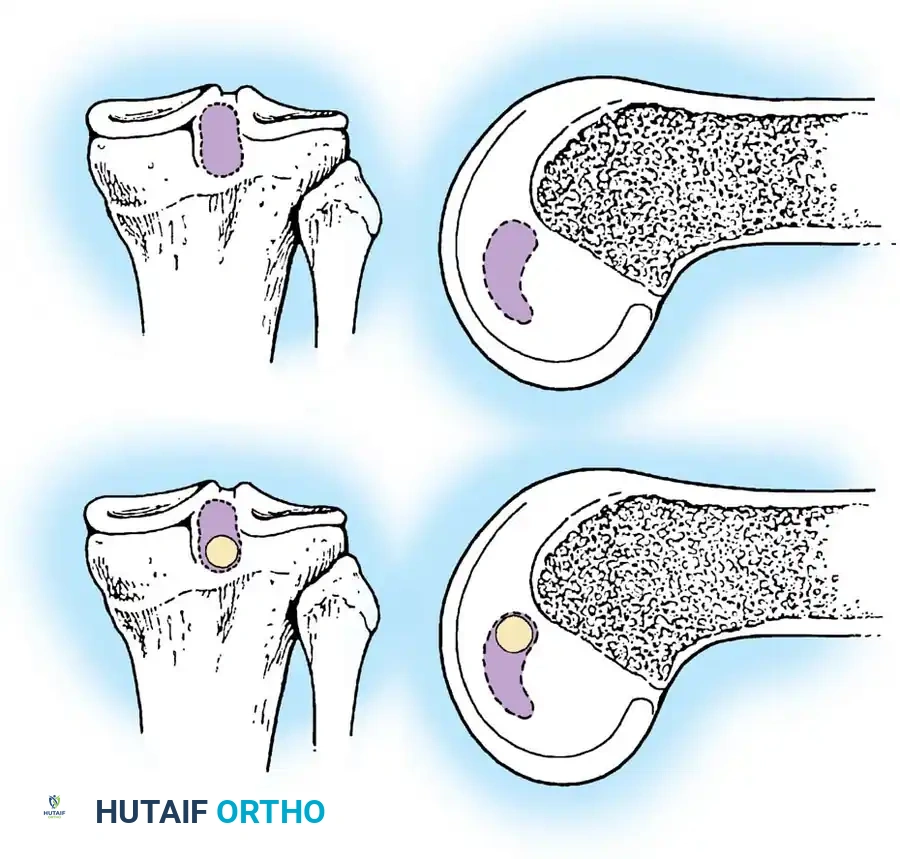
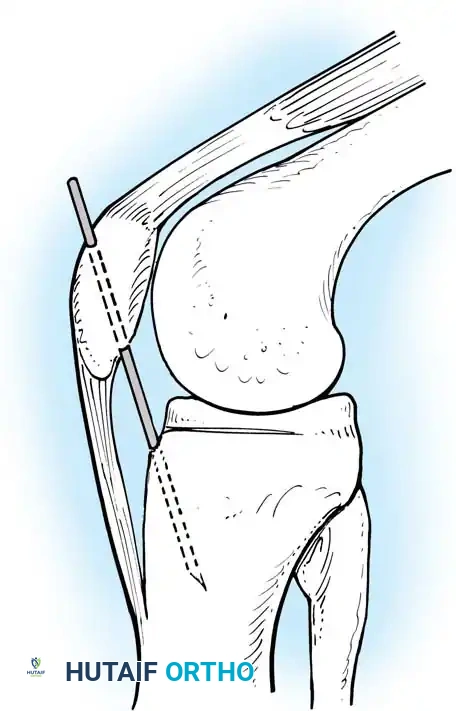
إصلاح الانقلاع العظمي
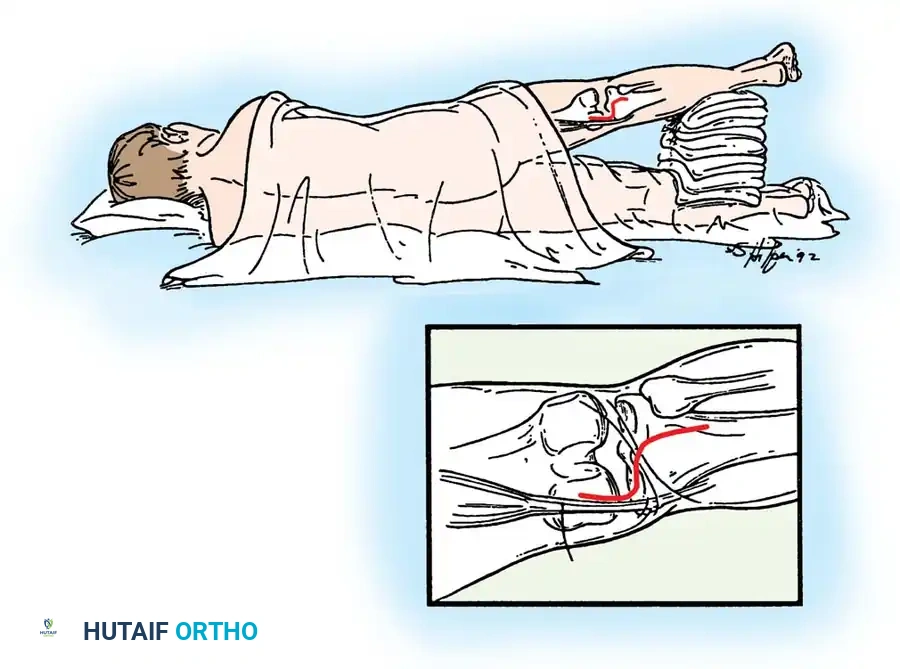
إذا كان الرباط قد انفصل مع قطعة من العظم من الساق، يمكن إعادة تثبيت هذه القطعة جراحياً. يتم الوصول إلى الجزء الخلفي من الركبة عبر شق جراحي دقيق.
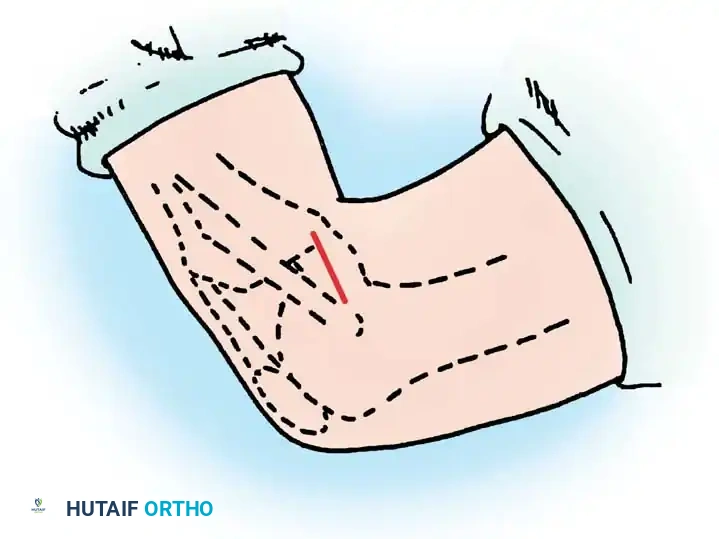
إذا كانت القطعة العظمية كبيرة بما يكفي، يتم تثبيتها في مكانها باستخدام مسمار طبي إسفنجي. أما إذا كانت صغيرة، فيتم استخدام خيوط جراحية قوية تمر عبر أنفاق محفورة في عظمة الساق لتثبيتها.
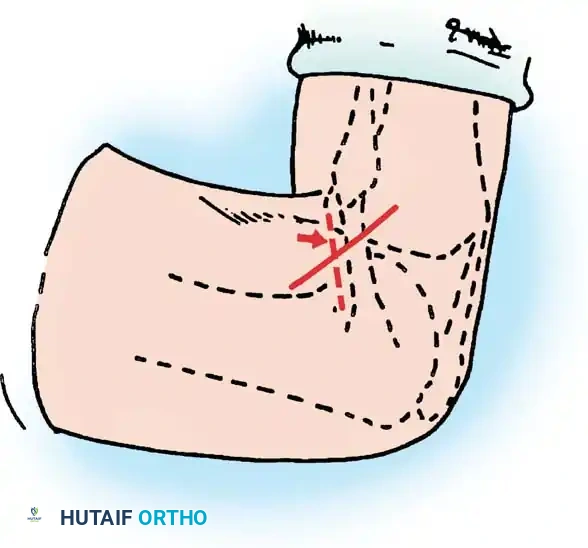
في بعض الحالات التاريخية، كان يُستخدم سيخ معدني (Steinmann pin) لتثبيت المفصل، أو تقنية تثبيت الرضفة لمنع تراجع الساق أثناء الالتئام، ولكن هذه الطرق أصبحت أقل شيوعاً اليوم لصالح استخدام الدعامات الحديثة.
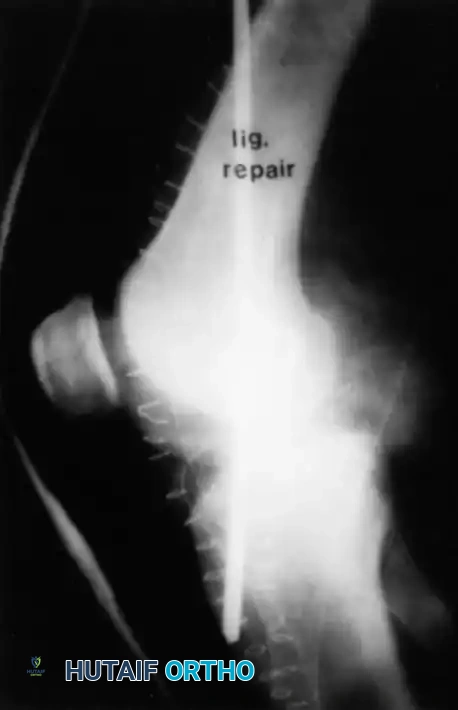
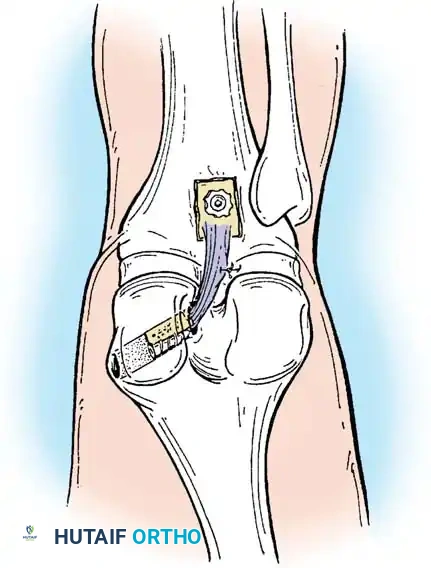
إعادة بناء الرباط باستخدام الرقع
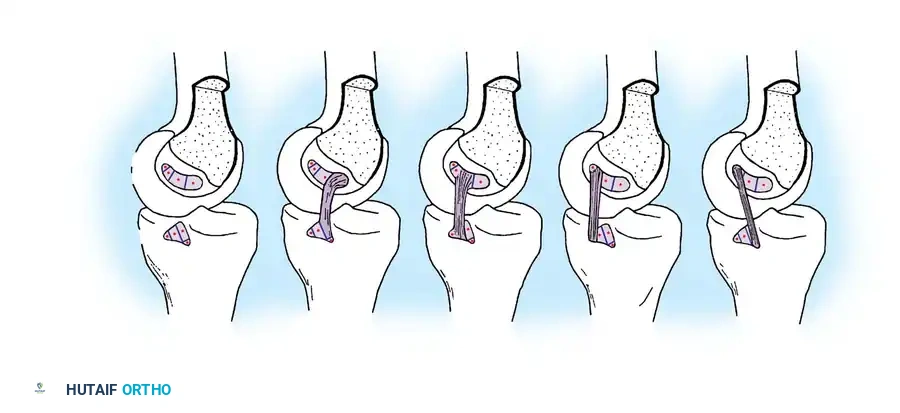
في حالات التمزق في منتصف الرباط، لا يمكن خياطته مباشرة لأن الخياطة وحدها لا تتحمل القوى الهائلة الواقعة على الركبة. بدلاً من ذلك، يتم إعادة بناء الرباط باستخدام رقعة (Graft).
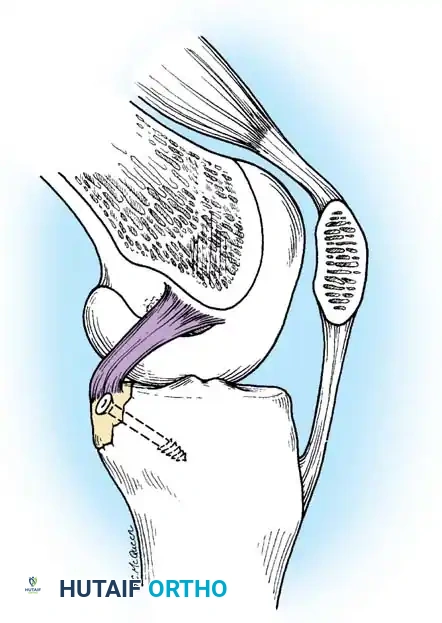
أنواع الرقع المستخدمة:
* رقعة الوتر الرضفي الذاتية (عظم-وتر-عظم): تعتبر من الخيارات الأكثر موثوقية.
* رقعة وتر أخيل (من متبرع): تتميز بطولها وقوتها وسهولة تمريرها في الأنفاق العظمية.
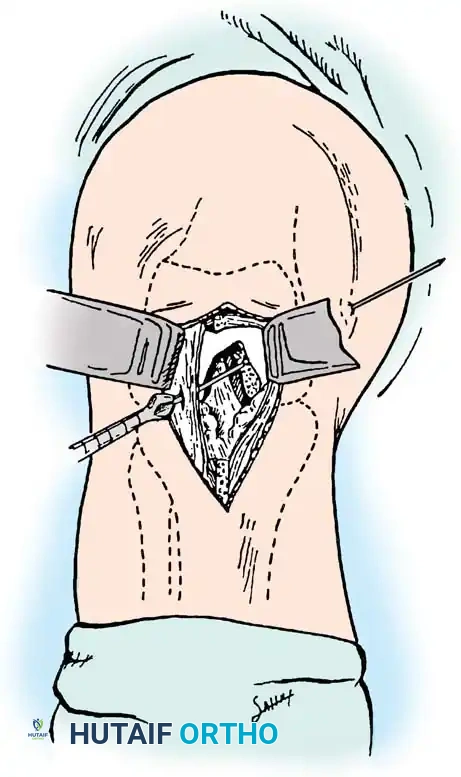
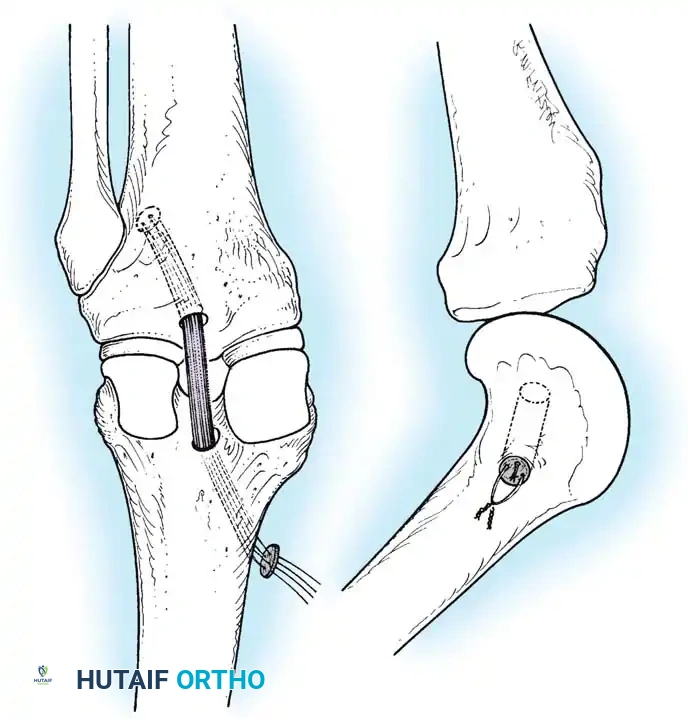
خطوات الجراحة (التقنية المفتوحة أو بمساعدة المنظار):
1. يتم تنظيف المفصل وإزالة بقايا الرباط الممزق مع الحفاظ على الأجزاء التي تحدد موقع الاتصال التشريحي.
2. يتم حفر نفق في عظمة الساق بزاوية دقيقة للوصول إلى نقطة الاندغام الخلفية.
3. يتم حفر نفق في عظمة الفخذ في موقع المنشأ التشريحي للرباط.
- يتم تمرير الرقعة عبر هذه الأنفاق.
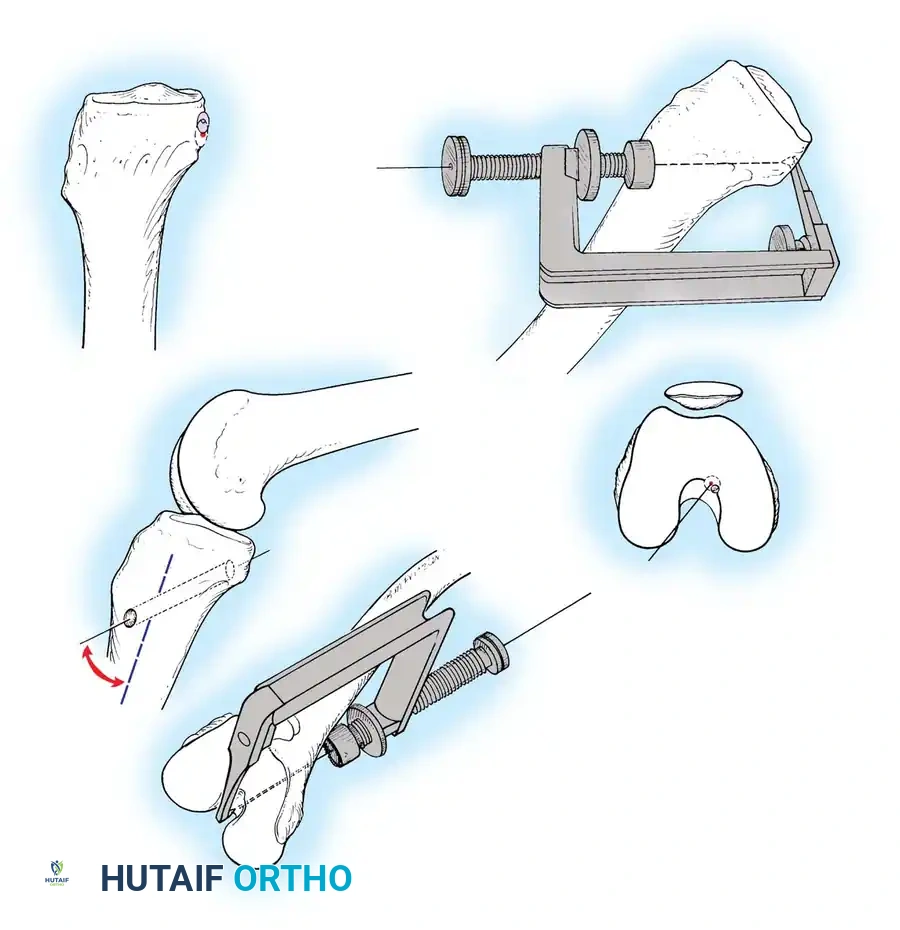
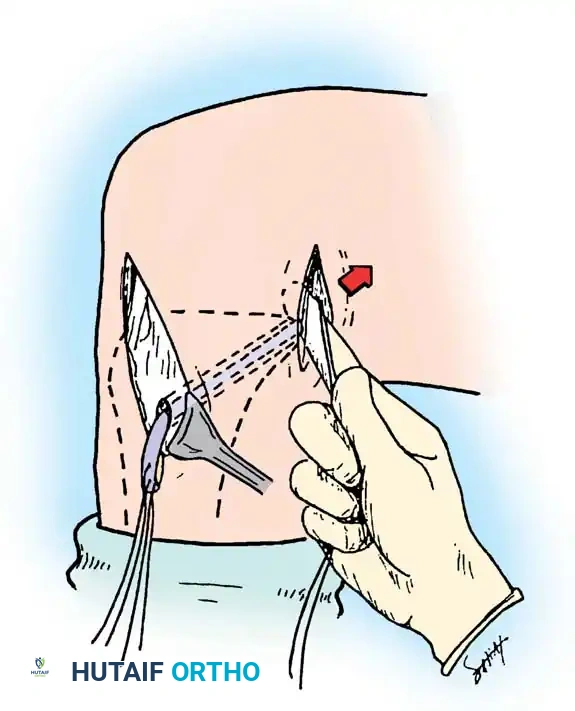
- يتم تثبيت الرقعة باستخدام مسامير تداخلية أو أزرار طبية، مع ضبط الشد المناسب للرقعة أثناء ثني الركبة بزاوية 90 درجة لضمان الاستقرار الميكانيكي.
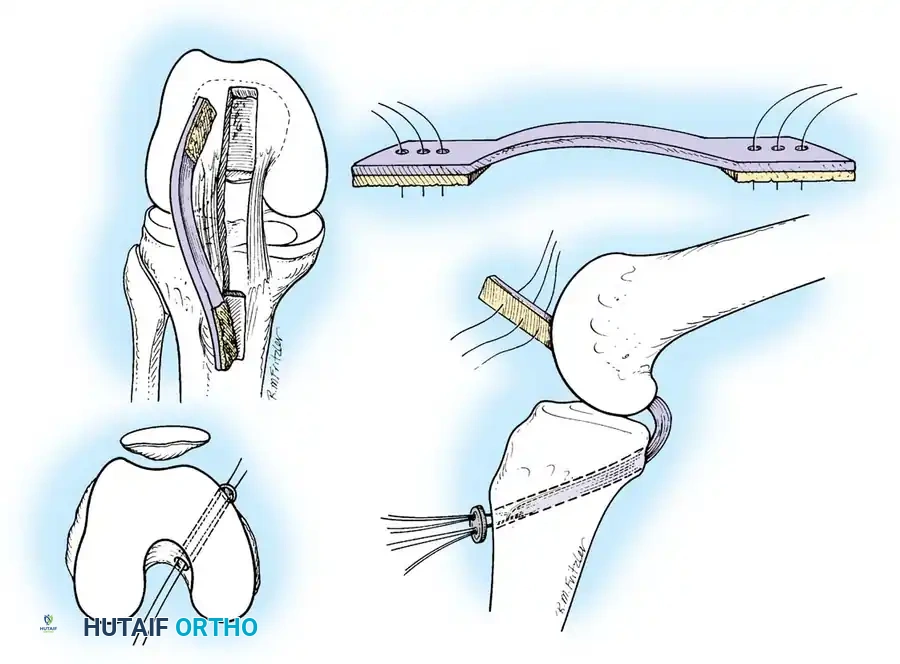
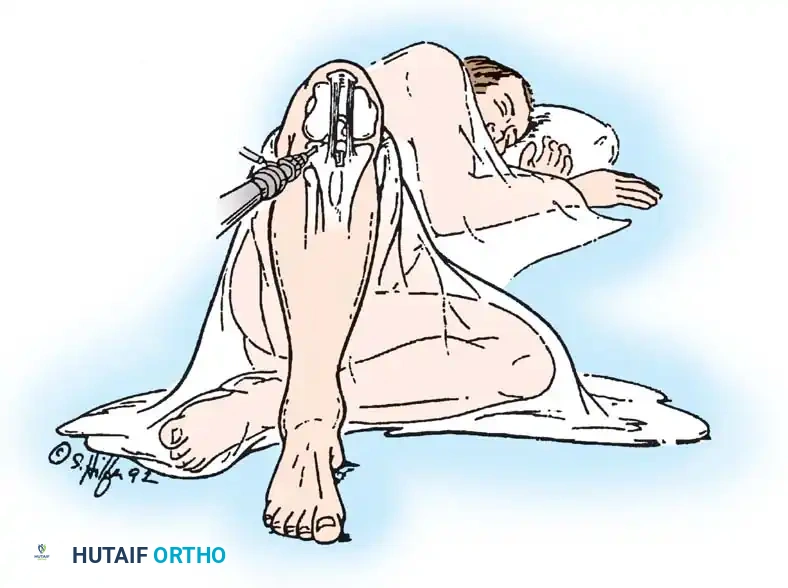
هناك أيضاً تقنية متقدمة تعرف باسم "التطعيم الظنبوبي الخلفي" (Tibial Inlay)، حيث يتم وضع المريض في وضعيات معينة للوصول المباشر إلى الجزء الخلفي من الركبة وتثبيت الرقعة العظمية مباشرة بمسمار دون الحاجة لتمريرها عبر نفق طويل في الساق، مما يقلل من احتكاك الرقعة بحواف النفق.
مرحلة التعافي وإعادة التأهيل
نجاح العلاج، سواء كان جراحياً أو تحفظياً، يعتمد بشكل كبير على الالتزام ببرنامج إعادة التأهيل.
الخطوات الأولى بعد الجراحة
- يتم وضع الركبة في دعامة طبية مقفلة في وضع التمدد الكامل لحماية الرقعة الجديدة.
- يُسمح بالمشي مع التحميل الجزئي للوزن باستخدام العكازات.
- يبدأ المريض بتمارين المدى الحركي السلبي وتمارين تقوية العضلة الرباعية بشكل مبكر.
العلاج الطبيعي والعودة للنشاط
- يُمنع تمرين العضلة المأبضية (الخلفية للفخذ) في الأسابيع الأولى لأنها تسحب الساق للخلف مما يشكل ضغطاً على الرقعة.
- بعد 6 أسابيع، يُسمح بالمشي بدون عكازات وتتدرج تمارين التقوية.
- يمكن البدء في الجري الخفيف في الشهر الرابع، يليه تمارين الرشاقة الخاصة بالرياضة في الشهر الخامس والسادس.
- العودة الكاملة للرياضة تتم فقط عند استعادة القوة العضلية الكاملة والتوازن الحركي.
مضاعفات جراحة الرباط الصليبي الخلفي
كأي تدخل جراحي دقيق، هناك مخاطر محتملة يجب أن يكون المريض على دراية بها:
المخ
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك

