تشوه سبرينجل: فهم شامل وعلاج متقدم بعملية وودوارد المعدلة مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
تشوه سبرينجل هو عيب خلقي يتميز بارتفاع الكتف بشكل غير طبيعي. علاجه الفعال يتم غالبًا عبر عملية وودوارد المعدلة، التي تهدف إلى خفض لوح الكتف وتحسين الوظيفة والمظهر. الأستاذ الدكتور محمد هطيف يقدم رعاية متخصصة لمرضى تشوه سبرينجل في صنعاء.
الخلاصة الطبية السريعة: تشوه سبرينجل (Sprengel Deformity) هو عيب خلقي نادر ومعقد يتميز بارتفاع لوح الكتف بشكل غير طبيعي مع دوران غير فسيولوجي، مما يعيق حركة الذراع ويؤثر على المظهر الجمالي للطفل. يُعد العلاج الجراحي، وتحديداً "عملية وودوارد المعدلة" (Modified Woodward Procedure)، المعيار الذهبي لتصحيح هذا التشوه، حيث تهدف الجراحة إلى استئصال العوائق العظمية والليفية وإنزال لوح الكتف إلى مستواه التشريحي الطبيعي. يعتبر الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام بجامعة صنعاء، المرجعية الطبية الأولى في اليمن والمنطقة لعلاج هذه الحالات المعقدة، بفضل خبرته التي تتجاوز 20 عاماً واعتماده على أحدث التقنيات الجراحية العالمية لتحقيق أفضل النتائج الوظيفية والتجميلية للأطفال.
مقدمة شاملة: الفهم العميق لتشوه سبرينجل وتأثيره الجسدي والنفسي
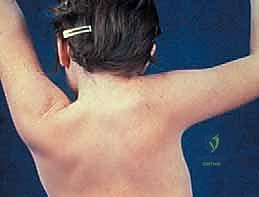
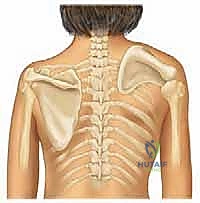
يُعد تشوه سبرينجل (Sprengel Deformity) من أكثر التشوهات الخلقية ندرةً وتعقيداً التي تصيب حزام الكتف لدى الأطفال. تتلخص المشكلة الأساسية في فشل لوح الكتف (Scapula) في النزول من موقعه الجنيني المرتفع في منطقة الرقبة إلى موقعه الطبيعي في القفص الصدري الخلفي. نتيجة لذلك، يولد الطفل بكتف مرتفع بشكل ملحوظ، وغالباً ما يكون أصغر حجماً (نقص تنسج) ومُلتفاً للداخل، مما يخلق تبايناً واضحاً بين الكتفين.
التأثير لا يقتصر بأي حال من الأحوال على الجانب الشكلي أو الجمالي فقط؛ بل يمتد ليؤثر بعمق على الميكانيكا الحيوية لمفصل الكتف. يعاني الأطفال المصابون من قيود شديدة في نطاق الحركة، خاصة عند محاولة رفع الذراع فوق مستوى الرأس (التبعيد والرفع). هذا التقييد الحركي يمنع الطفل من ممارسة الأنشطة اليومية البسيطة، مثل ارتداء الملابس، أو المشاركة في الألعاب الرياضية، مما يؤدي إلى تأخر في التطور الحركي مقارنة بأقرانه.
علاوة على ذلك، لا يمكن إغفال العبء النفسي والاجتماعي. مع نمو الطفل وبدء اختلاطه في البيئة المدرسية، يصبح الاختلاف في مظهر الكتف والرقبة (الذي قد يبدو كرقبة مكففة أو قصيرة) مصدراً للضغط النفسي، مما قد يؤثر على ثقة الطفل بنفسه وتطوره الاجتماعي.
في عيادة الأستاذ الدكتور محمد هطيف في العاصمة اليمنية صنعاء، يتم التعامل مع حالات تشوه سبرينجل بمنظور شمولي يجمع بين الدقة التشخيصية، التخطيط الجراحي المتقدم، والرعاية الإنسانية الفائقة. نحن ندرك حجم القلق الذي يساور الآباء والأمهات عند تشخيص طفلهم بهذه الحالة. لذلك، نكرس كل إمكانياتنا العلمية، مستندين إلى عقود من الخبرة في جراحة عظام الأطفال، لتقديم خطة علاجية متكاملة تهدف إلى استعادة وظيفة الكتف، تحسين المظهر الخارجي، وتأمين مستقبل صحي ونفسي مستقر للطفل.
التشريح المتأثر والتطور الجنيني لحزام الكتف
لفهم طبيعة تشوه سبرينجل بشكل دقيق، يجب الغوص في تفاصيل التطور الجنيني والتشريح المعقد لمنطقة الكتف والرقبة.
التطور الجنيني الطبيعي للوح الكتف (Embryology)
يبدأ تطور حزام الكتف في مرحلة مبكرة جداً من الحمل. في حوالي الأسبوع الخامس من التطور الجنيني، يتشكل لوح الكتف ككتلة نسيجية في منطقة الرقبة (المنطقة العنقية)، مقابل الفقرات العنقية السفلية (C4 إلى C7). مع نمو الجنين وتطور القفص الصدري والعمود الفقري، تبدأ عملية هجرة طبيعية للوح الكتف نحو الأسفل.
بحلول الأسبوع التاسع إلى الثاني عشر من الحمل، يجب أن يكون لوح الكتف قد وصل إلى مستواه التشريحي النهائي على الجدار الخلفي للقفص الصدري، ليمتد من مستوى الضلع الثاني وحتى الضلع السابع. هذا النزول الجنيني هو عملية ميكانيكية وبيولوجية معقدة، تعتبر ضرورية للغاية لتموضع مفصل الكتف (Glenohumeral joint) بشكل صحيح، مما يسمح لاحقاً بنطاق حركة حر وكامل للذراع.
الباثولوجيا: ماذا يحدث في تشوه سبرينجل؟
في حالة تشوه سبرينجل، يحدث خلل أو توقف مفاجئ في عملية النزول الجنيني هذه. يتوقف لوح الكتف في مكان ما بين الرقبة وموقعه الطبيعي. هذا التوقف لا ينتج عنه مجرد "كتف مرتفع"، بل يصاحبه سلسلة من التغيرات التشريحية المرضية:
- نقص التنسج (Hypoplasia): يكون لوح الكتف المصاب أصغر حجماً من نظيره الطبيعي.
- التشوه الشكلي: يزداد العرض العرضي للوح الكتف بينما يقل طوله العمودي.
- الدوران غير الطبيعي: يميل الجزء العلوي من لوح الكتف نحو العمود الفقري، بينما يدور التجويف الحقاني (Glenoid cavity) – الذي يستقبل رأس عظمة العضد – نحو الأسفل، مما يعيق ميكانيكياً القدرة على رفع الذراع.
العظم الكتفي الفقري (Omovertebral Bone): العائق الأكبر
من أبرز السمات التشريحية التي تزيد من تعقيد تشوه سبرينجل، والتي توجد في حوالي 30% إلى 50% من الحالات، هي وجود بنية شاذة تُعرف باسم "العظم الكتفي الفقري".
هذه البنية ليست بالضرورة عظماً صلباً في كل الحالات؛ فقد تكون عبارة عن:
* شريط ليفي سميك (Fibrous band).
* نسيج غضروفي (Cartilage).
* جسر عظمي حقيقي (Osseous bridge).
يمتد هذا الهيكل الشاذ ليربط الزاوية العلوية الداخلية للوح الكتف بالناتئ الشوكي أو الصفيحة الفقرية لإحدى الفقرات العنقية (غالباً الفقرة العنقية الرابعة أو الخامسة أو السادسة). يعمل هذا الرابط الشاذ كمرساة قوية تثبت لوح الكتف في مكانه المرتفع وتمنع أي حركة دورانية طبيعية له أثناء رفع الذراع. استئصال هذا العظم أو الشريط الليفي هو خطوة حاسمة وأساسية في أي تداخل جراحي ناجح.
الأسباب الجذرية والنظريات العلمية لتشوه سبرينجل
رغم التقدم الطبي الهائل، لا يزال السبب الدقيق الذي يؤدي إلى توقف نزول لوح الكتف الجنيني غير محدد بشكل قاطع. ومع ذلك، هناك عدة نظريات علمية قوية تفسر حدوث هذا التشوه:
- نظرية تسرب السائل الدماغي الشوكي (Bleb Theory): وهي النظرية الأكثر قبولاً. تقترح أنه خلال التطور الجنيني المبكر، يحدث تسرب أو تكون حويصلات من السائل الدماغي الشوكي في منطقة الرقبة. هذا الضغط الميكانيكي أو الالتهابي يؤثر على الأنسجة المجاورة، مما يعيق تطور العضلات ونزول لوح الكتف، ويؤدي أيضاً إلى تشوهات العمود الفقري المصاحبة.
- القصور الوعائي (Vascular Compromise): تشير بعض الدراسات إلى أن نقص التروية الدموية المؤقت في الشريان تحت الترقوة (Subclavian artery) خلال الأسابيع الحرجة من التطور الجنيني قد يؤدي إلى توقف نمو وهجرة لوح الكتف.
- العوامل الوراثية والجينية: على الرغم من أن معظم حالات تشوه سبرينجل تحدث بشكل فردي وعشوائي (Sporadic)، إلا أنه تم تسجيل حالات عائلية، مما يشير إلى احتمال وجود طفرات جينية موروثة بنمط سائد (Autosomal Dominant) في نسبة ضئيلة من المرضى.
المتلازمات والتشوهات المصاحبة: أهمية التقييم الشامل
تشوه سبرينجل نادراً ما يكون تشوهاً معزولاً. في أكثر من 70% من الحالات، يترافق مع تشوهات خلقية أخرى. هذا التعقيد هو ما يجعل تقييم الحالة بواسطة خبير متمرس مثل الأستاذ الدكتور محمد هطيف أمراً لا غنى عنه، حيث يجب فحص الطفل ككل وليس التركيز على الكتف فقط. من أبرز التشوهات المصاحبة:
- متلازمة كليبل-فيل (Klippel-Feil Syndrome): وهي الحالة الأكثر ارتباطاً بتشوه سبرينجل (توجد في حوالي 30% من المرضى). تتميز باندماج خلقي لفقرتين أو أكثر من فقرات الرقبة، مما يؤدي إلى قصر الرقبة، انخفاض خط الشعر الخلفي، وتيبس في حركة الرقبة.
- الجنف الخلقي (Congenital Scoliosis): انحناء جانبي غير طبيعي في العمود الفقري ناتج عن تشوه في شكل الفقرات (مثل الفقرات النصفية Hemivertebrae).
- تشوهات القفص الصدري والأضلاع: مثل غياب بعض الأضلاع، أو اندماجها، أو وجود أضلاع عنقية زائدة.
- تشوهات عضلية: غياب أو ضعف شديد في العضلات المحيطة بالكتف، خاصة العضلة شبه المنحرفة (Trapezius) والعضلة المعينية (Rhomboids).
- تشوهات الأعضاء الداخلية: في بعض الحالات، قد يكون هناك تشوهات خلقية في الكلى (مثل غياب كلية أو حدوة الحصان) أو تشوهات في القلب، مما يستدعي إجراء فحوصات شاملة بالموجات فوق الصوتية (Ultrasound) قبل التخطيط لأي جراحة.
الأعراض والعلامات السريرية: كيف يتم اكتشاف الحالة؟
تتفاوت شدة الأعراض بشكل كبير من طفل لآخر، وتعتمد بشكل أساسي على درجة ارتفاع لوح الكتف ووجود العظم الكتفي الفقري. تشمل العلامات والأعراض ما يلي:
- عدم التماثل الجمالي (Cosmetic Asymmetry): وهو العرض الأول الذي يلاحظه الأهل. يظهر أحد الكتفين أعلى من الآخر بشكل واضح.
- بروز الكتف (Scapular Prominence): يبدو لوح الكتف بارزاً من الخلف، خاصة عند النحافة.
- مظهر الرقبة المكففة (Webbed Neck Appearance): بسبب ارتفاع الكتف وقصر العضلات، تبدو الرقبة أقصر من الطبيعي وممتلئة من الجانب المصاب.
- تحديد نطاق الحركة (Restricted Range of Motion): العرض الوظيفي الأهم. يواجه الطفل صعوبة بالغة في رفع ذراعه فوق مستوى كتفه (Abduction). في الحالات الشديدة، قد لا يتمكن الطفل من رفع ذراعه لأكثر من 90 درجة.
- صغر حجم الكتف المصاب: الكتف المرتفع يكون غالباً أصغر حجماً وضعيف العضلات مقارنة بالكتف السليم.
جدول (1): تصنيف كافنديش (Cavendish Classification) لتقييم شدة تشوه سبرينجل
يستخدم الأستاذ الدكتور محمد هطيف تصنيف كافنديش العالمي لتقييم شدة الحالة سريرياً، وهو ما يساعد في اتخاذ القرار الجراحي المناسب:
| الدرجة (Grade) | الوصف السريري (Clinical Description) | مستوى الملاحظة والتأثير التجميلي | التوصية العلاجية المعتادة |
|---|---|---|---|
| الدرجة الأولى (خفيفة جدًا) | الكتفان يبدوان في نفس المستوى تقريباً عند ارتداء الملابس. التفاوت بسيط جداً. | لا يمكن ملاحظة التشوه إلا عند خلع الملابس والفحص الدقيق. | علاج تحفظي (علاج طبيعي، مراقبة). |
| الدرجة الثانية (خفيفة) | الكتفان يبدوان متقاربين في المستوى، ولكن هناك بروز واضح للزاوية العلوية للوح الكتف. | يلاحظ ككتلة صغيرة في الرقبة عند ارتداء الملابس. | علاج تحفظي، والجراحة تجميلية فقط إذا رغب الأهل. |
| الدرجة الثالثة (متوسطة) | ارتفاع ملحوظ للكتف المصاب (من 2 إلى 5 سم أعلى من الكتف السليم). | التشوه مرئي بوضوح حتى مع ارتداء الملابس، ويؤثر على الشكل العام. | التدخل الجراحي موصى به بقوة لتحسين الوظيفة والمظهر. |
| الدرجة الرابعة (شديدة) | ارتفاع شديد جداً للكتف، حيث تقترب الزاوية العلوية للوح الكتف من مؤخرة الرأس (القذال). | تشوه جمالي شديد، رقبة قصيرة جداً، وإعاقة حركية كبيرة للذراع. | التدخل الجراحي ضروري ومبكر لتجنب المضاعفات والمشاكل النفسية. |
التشخيص المتقدم: دقة التقييم قبل الجراحة
التشخيص الدقيق هو حجر الزاوية لنجاح أي تدخل علاجي. في عيادة الأستاذ الدكتور محمد هطيف، يتم اتباع بروتوكول تشخيصي صارم يشمل:
- الفحص السريري الدقيق: فحص نطاق الحركة، قوة العضلات، البحث عن أي تشوهات في العمود الفقري (الجنف)، وفحص الرقبة لاستبعاد متلازمة كليبل-فيل.
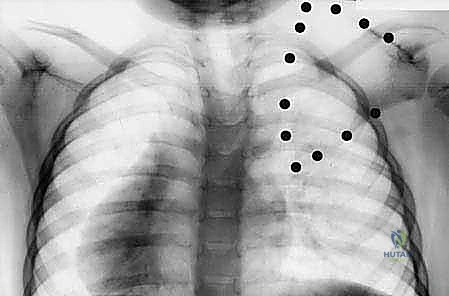
- الأشعة السينية (X-rays): صور شعاعية للكتفين والرقبة والعمود الفقري بأوضاع مختلفة لتقييم موقع لوح الكتف والبحث عن العظم الكتفي الفقري والتشوهات العظمية الأخرى.
- الأشعة المقطعية ثلاثية الأبعاد (3D CT Scan): تعتبر الأداة الأهم في التخطيط الجراحي. توفر صورة مجسمة دقيقة للتشريح العظمي، وتحدد بدقة متناهية حجم وموقع العظم الكتفي الفقري (Omovertebral bone) وعلاقته بالفقرات العنقية، مما يمنع المفاجآت أثناء الجراحة.
- التصوير بالرنين المغناطيسي (MRI): يُطلب في حالات محددة لتقييم الأنسجة الرخوة، العضلات، أو إذا كان هناك اشتباه في وجود تشوهات في الحبل الشوكي.
الخيارات العلاجية: بين العلاج التحفظي والتدخل الجراحي
قرار العلاج يعتمد بشكل كامل على درجة التشوه (حسب تصنيف كافنديش)، عمر الطفل، ومقدار الإعاقة الوظيفية.
1. العلاج التحفظي (غير الجراحي)
يقتصر على الحالات الخفيفة جداً (الدرجة الأولى وبعض حالات الدرجة الثانية) حيث لا يوجد تقييد كبير في حركة الذراع والتشوه الشكلي غير ملحوظ. يعتمد العلاج التحفظي على العلاج الطبيعي المكثف الذي يهدف إلى:
* تقوية العضلات المحيطة بالكتف (خاصة العضلة شبه المنحرفة).
* تمارين الإطالة (Stretching) لتحسين نطاق الحركة ومنع تيبس المفصل.
* المتابعة الدورية لمراقبة نمو الطفل.
2. التدخل الجراحي (المعيار الذهبي للحالات المتوسطة والشديدة)
بالنسبة للأطفال الذين يعانون من الدرجة الثالثة والرابعة، الجراحة هي الخيار الوحيد الفعال لإصلاح التشوه واستعادة وظيفة الكتف. العمر المثالي لإجراء الجراحة هو بين 3 إلى 8 سنوات. إجراء الجراحة في هذا العمر يضمن مرونة كافية في الأنسجة والعضلات والأعصاب للتكيف مع الموقع الجديد للكتف، ويجنب الطفل المشاكل النفسية قبل دخوله المدرسة. إجراء الجراحة للأطفال الأكبر سناً (فوق 8 سنوات) يحمل خطراً أعلى لإصابة الضفيرة العضدية (Brachial Plexus) بسبب تمدد الأعصاب عند سحب الكتف لأسفل.
جدول (2): مقارنة بين الخيارات العلاجية لتشوه سبرينجل
| وجه المقارنة | العلاج التحفظي (العلاج الطبيعي) | التدخل الجراحي (عملية وودوارد المعدلة) |
|---|---|---|
| الحالات المستهدفة | الدرجة 1 و 2 (الخفيفة) | الدرجة 3 و 4 (المتوسطة والشديدة) |
| الهدف الأساسي | الحفاظ على الحركة الحالية ومنع التيبس | تصحيح التشوه التشريحي، استعادة الحركة، تجميل المظهر |
| استئصال العظم الفقري | غير ممكن | يتم استئصاله بالكامل جراحياً |
| النتائج المتوقعة | لا يغير من شكل الكتف المرتفع | نزول ملحوظ للكتف، تحسن كبير في رفع الذراع |
| المخاطر | لا توجد مخاطر جراحية | مخاطر جراحية عامة، احتمال تمدد الأعصاب (نادر مع جراح خبير) |
| مدة التعافي | مستمر (تمارين يومية) | 3 إلى 6 أشهر للتعافي الكامل بعد الجراحة |
عملية وودوارد المعدلة (Modified Woodward Procedure): الدليل الجراحي الشامل
تعتبر عملية وودوارد (Woodward) وتعديلاتها الحديثة هي التقنية الجراحية الأكثر شيوعاً ونجاحاً على مستوى العالم لعلاج تشوه سبرينجل. الأستاذ الدكتور محمد هطيف يمتلك براعة استثنائية في إجراء هذه الجراحة المعقدة، معتمداً على مبادئ الجراحة المجهرية الدقيقة للحفاظ على الأعصاب والأوعية الدموية.
الهدف من العملية ذو شقين:
1. تحرير لوح الكتف من جميع الروابط الشاذة (العظمية والليفية).
2. نقل أصول العضلات (Muscle Origins) لإنزال لوح الكتف إلى مستواه الطبيعي وتثبيته.
خطوات الجراحة التفصيلية (مع التوثيق المصور)
تُجرى العملية تحت التخدير العام، ويوضع الطفل على بطنه (Prone position) ليتيح للجراح الوصول إلى الظهر والرقبة.
الخطوة الأولى: التخطيط والشق الجراحي
يبدأ الدكتور هطيف بتحديد المعالم التشريحية بدقة. يتم إجراء شق جراحي طولي في منتصف الظهر، يمتد من منطقة الرقبة السفلية وحتى منتصف الظهر الصدري. هذا الشق يوفر رؤية ممتازة وتجميلياً يكون الندب في مكان غير ظاهر بشكل كبير.

الخطوة الثانية: كشف العضلات وحماية الأعصاب
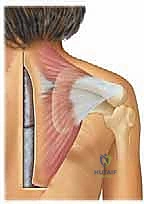
يتم فصل الجلد والأنسجة تحت الجلد للوصول إلى العضلات السطحية. العضلة الرئيسية هنا هي العضلة شبه المنحرفة (Trapezius) والعضلة العريضة الظهرية (Latissimus Dorsi). يتم فصل هذه العضلات بحذر شديد من منشأها على النواتئ الشوكية للعمود الفقري.
نقطة التميز الجراحي: في هذه المرحلة، يستخدم الدكتور هطيف خبرته العميقة لتحديد وحماية العصب الإضافي الشوكي (Spinal Accessory Nerve) والعصب الكتفي الظهري (Dorsal Scapular Nerve) والشريان المرافق له. أي إصابة لهذه الأعصاب قد تؤدي إلى شلل في عضلات الكتف.
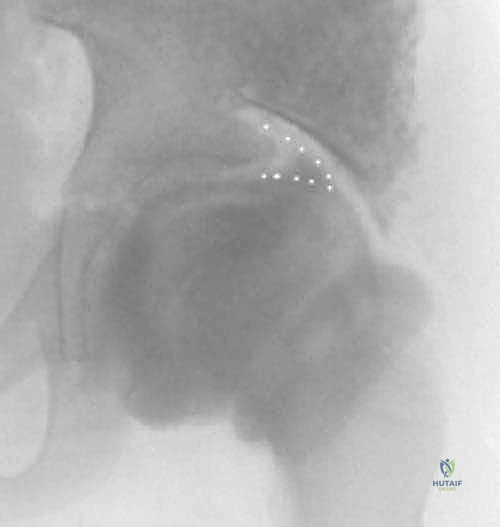
الخطوة الثالثة: تحديد واستئصال العظم الكتفي الفقري (Omovertebral Bone)
هذه هي المرحلة الأكثر دقة. بعد رفع العضلات، يظهر العظم الكتفي الفقري أو الشريط الليفي الذي يربط الكتف بالرقبة. يتم عزل هذا الهيكل الشاذ عن الأنسجة المحيطة به، ثم يُستأصل بالكامل من جذوره سواء من جهة العمود الفقري أو من جهة لوح الكتف. إزالة هذا العظم تحرر لوح الكتف فوراً وتسمح له بالحركة.
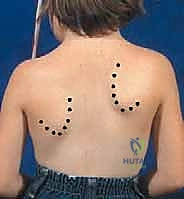
الخطوة الرابعة: تحرير العضلات العميقة وإنزال الكتف
للسماح للكتف بالنزول، يجب قطع الأجزاء العلوية من بعض العضلات المنكمشة، مثل العضلة رافعة الكتف (Levator Scapulae) وأحياناً العضلات المعينية (Rhomboids). بعد التحرير الكامل، يتم سحب لوح الكتف بلطف نحو الأسفل وإلى الخارج ليوضع في موقعه التشريحي الصحيح (بحيث يتطابق مستواه مع الكتف السليم).
الخطوة الخامسة: إعادة التثبيت والإغلاق (Reattachment)
بمجرد وضع لوح الكتف في مكانه الجديد، يتم إعادة خياطة العضلات (شبه المنحرفة والمعينية) في موقع جديد أسفل العمود الفقري. هذا التثبيت العضلي الجديد هو ما يحافظ على لوح الكتف في موقعه المنخفض ويوفر القوة الميكانيكية اللازمة لحركة الذراع مستقبلاً. يتم التأكد من عدم وجود ضغط أو شد مفرط على الأعصاب، ثم يتم إغلاق الجرح بطبقات تجميلية دقيقة.
الرعاية ما بعد الجراحة وبرنامج إعادة التأهيل
نجاح عملية وودوارد المعدلة لا يعتمد فقط على مهارة الجراح داخل غرفة العمليات، بل يعتمد بنسبة كبيرة على الالتزام ببرنامج إعادة التأهيل ما بعد الجراحة. يضع الأستاذ الدكتور محمد هطيف بروتوكولاً صارماً للتعافي:
- المرحلة الأولى (الأسابيع 1 إلى 3): يتم وضع ذراع الطفل وصدره في حمالة طبية خاصة (Sling or Velpeau bandage) لشل حركة الكتف تماماً والسماح للعضلات والأنسجة بالالتئام في موقعها الجديد. يتم التركيز على إدارة الألم العناية بنظافة الجرح.
- المرحلة الثانية (الأسابيع 3 إلى 6): إزالة الحمالة الطبية وبدء العلاج الطبيعي السلبي (Passive ROM). يقوم أخصائي العلاج الطبيعي بتحريك ذراع الطفل بلطف لمنع تيبس المفصل، دون أن يستخدم الطفل عضلاته.
- المرحلة الثالثة (الشهر الثاني إلى السادس): بدء التمارين النشطة والمقاومة (Active and Resistive exercises). يتدرب الطفل على رفع ذراعه بنفسه، وتقوية العضلات التي تم نقلها. السباحة تعتبر من أفضل الرياضات في هذه المرحلة.
- النتيجة النهائية: يستمر التحسن الوظيفي لعدة أشهر. يلاحظ الأهل تحسناً دراماتيكياً في مظهر الكتف (تختفي الرقبة المكففة) وزيادة ملحوظة في قدرة الطفل على رفع ذراعه بحرية.
لماذا تختار الأستاذ الدكتور محمد هطيف؟ (E-E-A-T)
عندما يتعلق الأمر بجراحة معقدة ونادرة مثل إصلاح تشوه سبرينجل، فإن اختيار الجراح هو القرار الأهم الذي يتخذه الآباء. الأستاذ الدكتور محمد هطيف يمثل قمة الهرم
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك