الدليل الشامل لمرض شلل الضفيرة العضدية عند الأطفال حديثي الولادة
الخلاصة الطبية
شلل الضفيرة العضدية عند حديثي الولادة هو إصابة في شبكة الأعصاب المسؤولة عن حركة وإحساس الكتف والذراع واليد، وتحدث غالباً أثناء الولادة المتعسرة. يبدأ العلاج مبكراً بالعلاج الطبيعي لمنع تيبس المفاصل، وقد يتطلب التدخل الجراحي المجهري إذا لم يحدث تحسن تلقائي خلال الأشهر الأولى.
الخلاصة الطبية السريعة: شلل الضفيرة العضدية عند حديثي الولادة هو إصابة في شبكة الأعصاب المسؤولة عن حركة وإحساس الكتف والذراع واليد، وتحدث غالباً أثناء الولادة المتعسرة. يبدأ العلاج مبكراً بالعلاج الطبيعي لمنع تيبس المفاصل، وقد يتطلب التدخل الجراحي المجهري إذا لم يحدث تحسن تلقائي خلال الأشهر الأولى.
مقدمة عن شلل الضفيرة العضدية عند حديثي الولادة
يعتبر استقبال مولود جديد من أسعد اللحظات في حياة الأسرة، ولكن في بعض الأحيان قد تترافق عملية الولادة مع بعض التحديات الطبية. من بين هذه التحديات ما يُعرف طبياً باسم شلل الضفيرة العضدية عند الأطفال حديثي الولادة. تحدث هذه الحالة غالباً كإصابة ناتجة عن الشد أثناء الولادة المتعسرة. تشير الإحصائيات الطبية إلى أن نسبة حدوث هذه الإصابة تتراوح بين 0.1% إلى 0.4% من إجمالي المواليد الأحياء.
الخبر السار هو أن العديد من الأطفال الرضع الذين يتعرضون لهذه الإصابة يختبرون تعافياً تلقائياً مع مرور الوقت. ومع ذلك، هناك نسبة هامة من الأطفال قد تتطور لديهم عيوب عصبية دائمة، واختلالات في التوازن العضلي، وتشوهات تدريجية في العظام والمفاصل إذا لم يتم تشخيص الحالة وعلاجها بالشكل الصحيح وفي الوقت المناسب. يهدف هذا الدليل الطبي الشامل إلى تقديم معلومات دقيقة ومفصلة للآباء والأمهات حول طبيعة هذا المرض، أسبابه، وطرق علاجه الحديثة.
التشريح المبسط للضفيرة العضدية
لفهم طبيعة الإصابة، يجب أولاً التعرف على ماهية الضفيرة العضدية. الضفيرة العضدية هي شبكة معقدة من الأعصاب التي تنشأ من النخاع الشوكي في منطقة الرقبة (تحديداً من الجذور العصبية العنقية الخامسة إلى الثامنة، والجذر الصدري الأول، ويُرمز لها طبياً بـ C5 إلى T1).
تعمل هذه الشبكة العصبية بمثابة "كابلات الكهرباء" التي تنقل الإشارات من الدماغ إلى الكتف، والذراع، والساعد، واليد. هذه الإشارات هي المسؤولة عن التحكم في حركة العضلات (الوظيفة الحركية) والإحساس باللمس والألم والحرارة (الوظيفة الحسية). أي ضرر يلحق بهذه الجذور العصبية سيؤدي بالضرورة إلى ضعف أو شلل في الطرف العلوي المتأثر.
أسباب شلل الضفيرة العضدية وعوامل الخطر
تعتمد الميكانيكا الحيوية للإصابة بشكل أساسي على القوى الفيزيائية التي يتعرض لها الجنين أثناء عملية الولادة. تم تحديد العديد من عوامل الخطر التي تزيد من احتمالية حدوث هذه الإصابة، وتتمحور معظمها حول عدم التناسب بين حجم الجنين وحوض الأم، والولادات المعقدة.
عوامل الخطر الرئيسية
- كبر حجم الجنين: أو ما يُعرف بالعملقة الجنينية، حيث يزيد وزن الطفل عن المعدل الطبيعي.
- سكري الحمل: إصابة الأم بمرض السكري أثناء الحمل قد يؤدي إلى زيادة حجم الجنين.
- طول فترة المخاض: المخاض المتعسر أو الذي يستغرق وقتاً طويلاً.
- الولادة المساعدة: استخدام الملقط الجراحي أو جهاز الشفط (الفاكيوم) للمساعدة في إخراج الجنين.
- التاريخ الطبي: وجود تاريخ سابق لولادة طفل مصاب بشلل الضفيرة العضدية.
الميكانيكا الحيوية للإصابة
يحدد اتجاه الشد الميكانيكي أثناء الولادة النمط التشريحي للإصابة العصبية:
* عسر ولادة الكتف في التقديم الرأسي: وهو العامل الميكانيكي الأكثر شيوعاً الذي يؤدي إلى إصابة الجذع العلوي للأعصاب. يحدث هذا عندما يعلق كتف الجنين خلف عظم العانة للأم. أثناء محاولة توليد الرأس، يؤدي الشد الجانبي المطبق على رأس الجنين ورقبته إلى تمدد شديد للجذور العصبية C5 و C6.
* الولادة المقعدية: عندما يولد الطفل بمقعدته أولاً. إن الشد المطبق على جذع الجنين بينما تكون ذراعه متباعدة غالباً ما يؤدي إلى إصابة تمددية في الضفيرة السفلية (C8-T1). وعلى العكس، فإن الاستخراج الصعب للذراع أثناء الولادة المقعدية يمكن أن يسبب شداً عنيفاً، مما يؤدي إلى إصابة اقتلاع للجذع العلوي.
أنواع شلل الضفيرة العضدية وتصنيفاتها
تعتمد شدة شلل الضفيرة العضدية والمظهر السريري للطفل بشكل كامل على الجذور العصبية التي تعرضت للإصابة، ومدى التلف النسيجي الذي لحق بها.
التصنيف التشريحي للإصابة
قام الأطباء بتقسيم الإصابات إلى مجموعات متميزة بناءً على الأعصاب المتضررة، وهو ما يساعد في التنبؤ بفرص الشفاء:
* المجموعة الأولى شلل إيرب: وتشمل إصابة الجذور العصبية C5 و C6. هذا هو النوع الأكثر شيوعاً ويمثل حوالي 90% من الحالات. تُصاب عضلات الكتف والعضلة ذات الرأسين (البايسبس) بالشلل. يُعد هذا النوع الأفضل من حيث فرص التعافي.
* المجموعة الثانية شلل إيرب الممتد: يشمل الجذور C5 و C6 و C7. يُضاف إلى الأعراض السابقة ضعف في تمديد الكوع والمعصم والأصابع.
* المجموعة الثالثة الشلل الكلي: شلل حسي وحركي كامل للطرف العلوي بأكمله بسبب إصابة شديدة عبر جميع الجذور العصبية (C5-T1). تكون ذراع الطفل رخوة تماماً ولا تتحرك.
* المجموعة الرابعة شلل كلومبكي: يشمل الجذور العصبية C8 و T1. يتميز بشلل عضلات الساعد واليد الدقيقة. غالباً ما يترافق مع متلازمة تُعرف باسم "متلازمة هورنر". يحمل هذا النوع أسوأ التوقعات للشفاء، ولكنه نادر الحدوث جداً بشكل منفرد.
درجات تلف الأعصاب
تتراوح إصابة الضفيرة العضدية على طيف واسع، بدءاً من نقص التروية الدموية المؤقت وصولاً إلى التمزق التشريحي الكامل:
* الشلل العصبي المؤقت: انسداد في التوصيل العصبي دون تلف في بنية العصب. يُتوقع الشفاء التام في هذه الحالة.
* القطع المحوري: تمزق في المحور العصبي الداخلي مع بقاء الأنابيب الخارجية المحيطة بالعصب سليمة. يُتوقع تعافٍ جيد حيث تنمو الأعصاب بمعدل 1 مليمتر يومياً.
* القطع العصبي الكامل: تمزق كامل للعصب والأنسجة الداعمة له (سواء كان قطعاً أو اقتلاعاً من النخاع الشوكي). هذا النوع لا يشفى من تلقاء نفسه ويتطلب تدخلاً جراحياً حتمياً.
أعراض شلل الضفيرة العضدية عند حديثي الولادة
عادة ما يكون تشخيص شلل الضفيرة العضدية الولادي واضحاً ومباشراً بعد الولادة مباشرة. يلاحظ أطباء الأطفال والآباء انخفاضاً في الحركة التلقائية للذراع المصابة، وعدم تناسق في ردود الفعل الطفولية، مثل "منعكس مورو" (رد فعل الطفل عند الشعور بالسقوط).
المظهر السريري للطفل
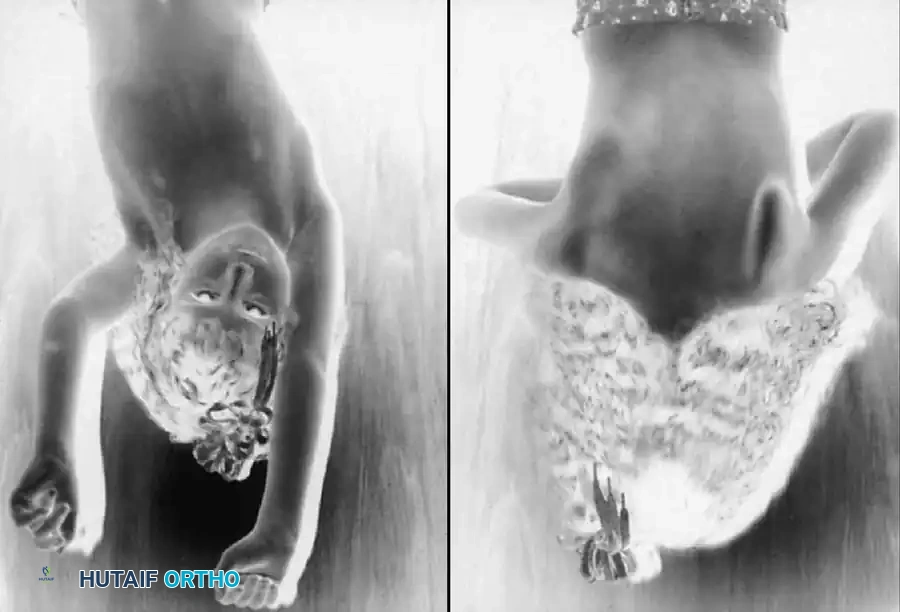
في الإصابة الكلاسيكية للجذور العلوية (شلل إيرب)، يتخذ الرضيع وضعية مميزة تُعرف طبياً باسم "وضعية نادل المطعم": حيث يكون الكتف ملفوفاً للداخل ومقرباً من الجسم، ويكون الكوع مفروداً (أو منثنياً قليلاً)، والساعد مقلوباً للأسفل، والمعصم والأصابع في حالة انثناء.

في حالات الشلل الكلي، تكون الذراع واليد بأكملها رخوة ومتدلية، ولا يُظهر الطفل أي رد فعل عند قرص اليد. قد يظهر ضعف في الدورة الدموية على شكل شحوب نسبي في الطرف المصاب.
علامات تحذيرية هامة
يجب على الطبيب دائماً فحص الطفل بحثاً عن "متلازمة هورنر" في نفس جانب الإصابة. تتميز هذه المتلازمة بتدلي جفن العين، وصغر حجم بؤبؤ العين، وغياب التعرق في نصف الوجه. يشير وجود هذه العلامات إلى إصابة شديدة جداً أو اقتلاع للجذور العصبية من النخاع الشوكي، وهو مؤشر قوي على ضعف فرص التعافي التلقائي.
حالات طبية مشابهة لشلل الضفيرة العضدية
من الأهمية بمكان أن يفرق الطبيب المتخصص بين الشلل العصبي الحقيقي، والشلل الكاذب الذي قد ينتج عن صدمات الولادة الأخرى أو العدوى:
* كسور العظام: تحدث كسور الترقوة في 10% إلى 15% من المرضى المصابين بشلل الضفيرة. يمكن أن تحدث أيضاً انفصالات في مشاشة عظمة العضد. يجب أن يختفي الشلل الكاذب الناتج عن الكسر في غضون 10 إلى 21 يوماً مع استقرار العظم. إذا استمرت محدودية الحركة بعد بلوغ الطفل شهراً من العمر، فمن المرجح جداً وجود شلل مصاحب في الضفيرة العضدية.
* التهاب المفاصل الإنتاني: التلوث البكتيري لمفصل الكتف عند الرضيع يسبب شللاً كاذباً مؤلماً. يتم تمييز ذلك من خلال العلامات الجهازية للمرض (مثل الحمى، وارتفاع مؤشرات الالتهاب في الدم)، ويتحسن الطفل بعد تلقي العلاج بالمضادات الحيوية المناسبة وغسيل المفصل.
المضاعفات وتشوه مفصل الكتف التدريجي
إذا لم يكتمل التعافي العصبي، تتطور تشوهات مميزة في المفاصل بشكل سريع بسبب الخلل المستمر في التوازن العضلي. تتغلب العضلات القوية السليمة التي تلف الكتف للداخل على العضلات الضعيفة أو المشلولة التي تلف الكتف للخارج.
يصبح الكتف ثابتاً في وضعية الانثناء والدوران الداخلي. وتقل القدرة على رفع الذراع، ويختفي الدوران الخارجي. بمرور الوقت، يؤدي هذا الخلل الحركي إلى تغيرات هيكلية في العظام. يتسطح رأس عظمة العضد ضد التجويف العنابي للكتف، مما يؤدي إلى خلع جزئي خلفي تدريجي، وتغير في زاوية المفصل، وفي النهاية قد يحدث خلع خلفي كامل.
يقوم الأطباء بتصنيف هذا التشوه التدريجي في مفصل الكتف (تصنيف ووترز) بناءً على صور الأشعة المقطعية والرنين المغناطيسي، وذلك لتوجيه التدخلات الجراحية الثانوية بدقة.
طرق تشخيص شلل الضفيرة العضدية
يتطلب التقييم الدقيق لإصابة الضفيرة العضدية نهجاً متعدد التخصصات يشمل:
1. التصوير بالأشعة السينية: يتم أخذ صور أمامية وجانبية للكتف والترقوة لاستبعاد وجود أي كسور عظمية.
2. التصوير المتقدم بالرنين المغناطيسي: يُعد التصوير بالرنين المغناطيسي المعيار الذهبي لتقييم مفصل الكتف غير المتعظم عند الأطفال، ولتقييم التشوهات. يساعد الرنين المغناطيسي والأشعة المقطعية في تحديد ما إذا كان هناك اقتلاع للجذور العصبية من النخاع الشوكي، وهي الحالات التي تتطلب نقل أعصاب جراحياً بدلاً من الإصلاح المباشر.
3. تخطيط كهربية العضل ودراسات التوصيل العصبي: تعتبر هذه الفحوصات مفيدة لإنشاء خط أساسي واكتشاف العلامات المبكرة لعودة التعصيب. ومع ذلك، يظل الفحص السريري الدقيق من قبل الطبيب هو المحرك الأساسي لاتخاذ القرارات الجراحية.
العلاج التحفظي والطبيعي
تستجيب الإصابات الطفيفة (مثل الشلل العصبي المؤقت) بشكل ممتاز للعلاج التحفظي. في حين أن التعافي الكامل قد يستغرق ما يصل إلى 18 شهراً، إلا أن التحسن الملحوظ يظهر عادة خلال الأشهر الثلاثة الأولى من عمر الطفل.
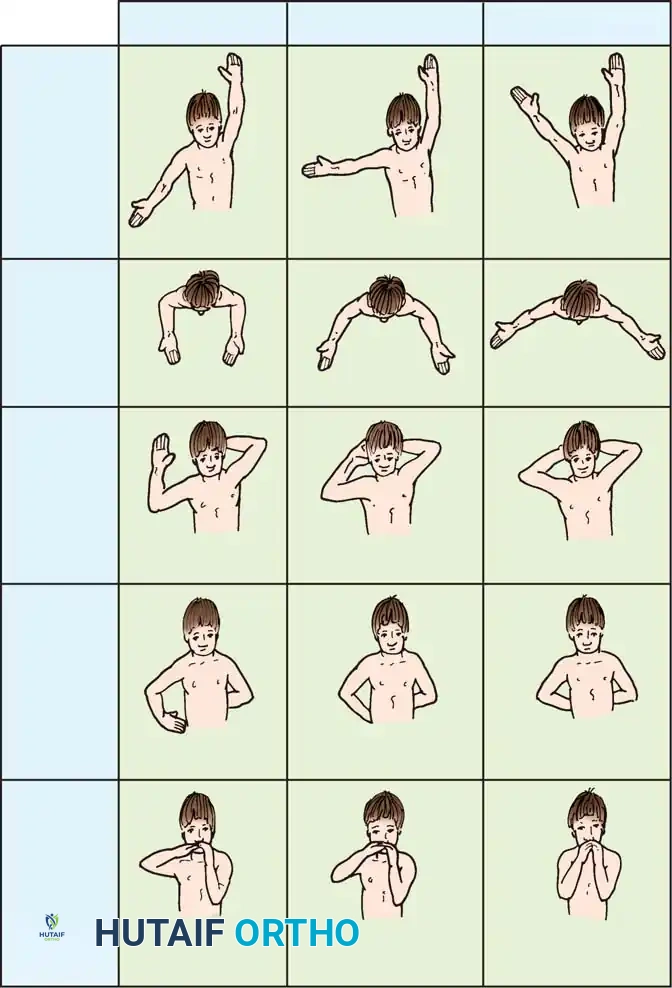
الهدف الأساسي من العلاج الأولي هو منع تقلصات وتيبس المفاصل. يتم البدء فوراً بتمارين المدى الحركي السلبي اللطيفة والمستمرة للحفاظ على:
* التمديد الكامل للأصابع واليد والمعصم.
* الاستلقاء والكب الكامل للساعد.
* التمديد الكامل للكوع.
* الرفع والتمديد والدوران الخارجي الكامل للكتف.
يحذر معظم جراحي العظام بشدة من استخدام الجبائر الصلبة في فترة حديثي الولادة، لأنها يمكن أن تؤدي إلى تفاقم تيبس المفاصل. ومع ذلك، قد يتم استخدام الدعامات الوظيفية لاحقاً لتشجيع الاستخدام المبكر لليد ومنع التقلصات الثابتة.
التدخل الجراحي المجهري الأولي
لا يزال توقيت التدخل الجراحي المجهري موضوعاً للنقاش الطبي، ولكنه يتراوح عموماً بين 3 إلى 6 أشهر من العمر. تشمل الدواعي المتفق عليها للاستكشاف والإصلاح الجراحي المجهري المبكر (مثل تحرير الأعصاب، أو ترقيع الأعصاب، أو نقل الأعصاب) ما يلي:
1. غياب وظيفة العضلة ذات الرأسين: عدم استعادة الطفل للقدرة على ثني الكوع ضد الجاذبية بحلول الشهر الثالث من العمر.
2. ضعف التقييم الحركي: إذا كانت درجات التقييم الطبي لحركة الذراع منخفضة جداً في الشهر الثالث.
3. الشلل الكلي مع متلازمة هورنر: يشير هذا إلى إصابات اقتلاع شديدة تتطلب عمليات نقل أعصاب مبكرة لإنقاذ ما يمكن إنقاذه من وظائف الطرف.
العمليات الجراحية الترميمية الثانوية
تُوجه الجراحة في حالات شلل الضفيرة العضدية التي لم تُشفى بالكامل نحو تحسين وظيفة الكتف، وتصحيح تقلصات المفاصل، ومعالجة تشوهات العظام. يُستخدم نظام طبي معتمد لتقييم وظيفة الجذع العلوي وتوجيه اتخاذ القرارات الترميمية.
علاج تقلصات الدوران الداخلي للكتف
يطور الأطفال الذين يعانون من شلل متبقي في الجذع العلوي تقلصات شديدة في الدوران الداخلي بسبب السحب غير المعارض للعضلات الصدرية وتحت الكتف.
تحرير الكتف الأمامي للأنسجة الرخوة
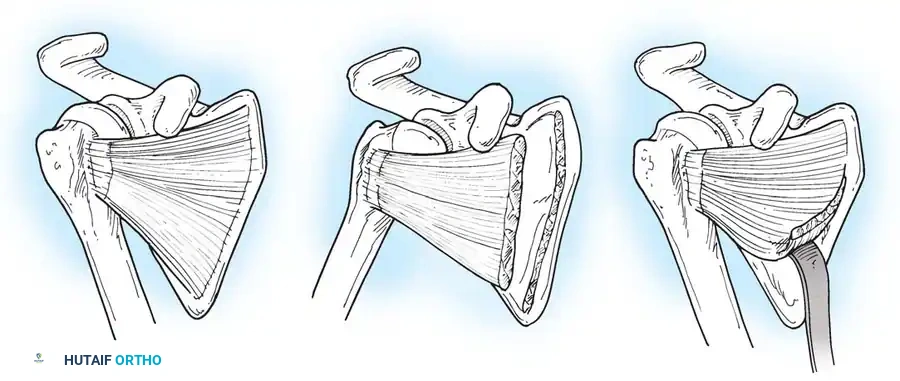
في حالات التقلصات الخفيفة إلى المتوسطة دون وجود تشوه عظمي شديد، يُشار إلى عمليات تحرير الأنسجة الرخوة.
* إجراء كارليوز: تقنية جراحية فعالة للغاية يتم فيها تحرير العضلة تحت الكتف من منشأها على لوح الكتف الأمامي، ويتم الوصول إليها من خلال شق عرضي في الإبط الخلفي. يقلل هذا الإجراء من خطر عدم استقرار الكتف الأمامي.
كبديل، يمكن استخدام نهج أمامي لتطويل الهياكل الأمامية المتقلصة مباشرة.
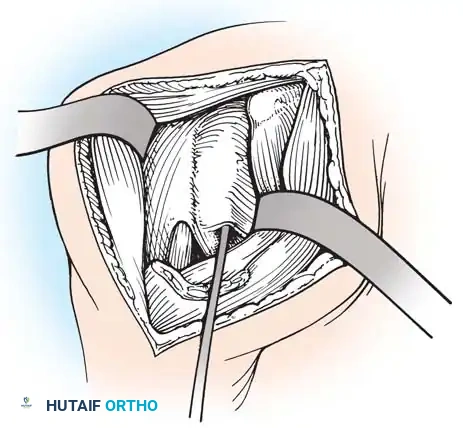
نقل الأوتار لاستعادة الدوران الخارجي
إذا كان الطفل يفتقر إلى القدرة على تدوير ورفع ذراعه للخارج بنشاط، ولكن مفصل الكتف لا يزال متناسقاً، يتم الجمع بين نقل الأوتار وعمليات التحرير الأمامية. النقل الأكثر شيوعاً هو إجراء هوفر، والذي ينقل العضلة الظهرية العريضة والعضلة المدورة الكبيرة إلى الكفة المدورة.
خطوات جراحة نقل الأوتار:
1. يتم إجراء شق جراحي في الإبط الخلفي وتحديد العضلات المطلوبة.
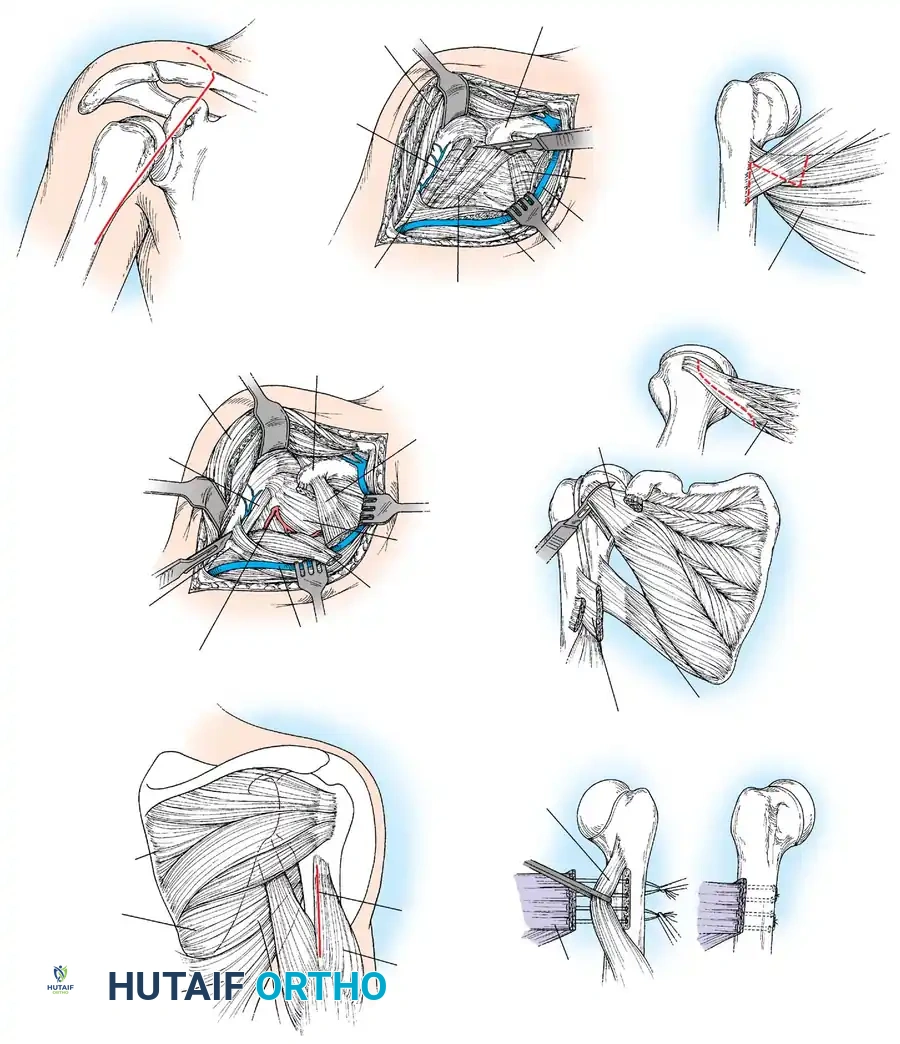
- يتم فصل الأوتار من مكان التصاقها بعظمة العضد.
- يتم تمرير الأوتار خلف عظمة العضد لتعمل كعضلات دوارة خارجية.
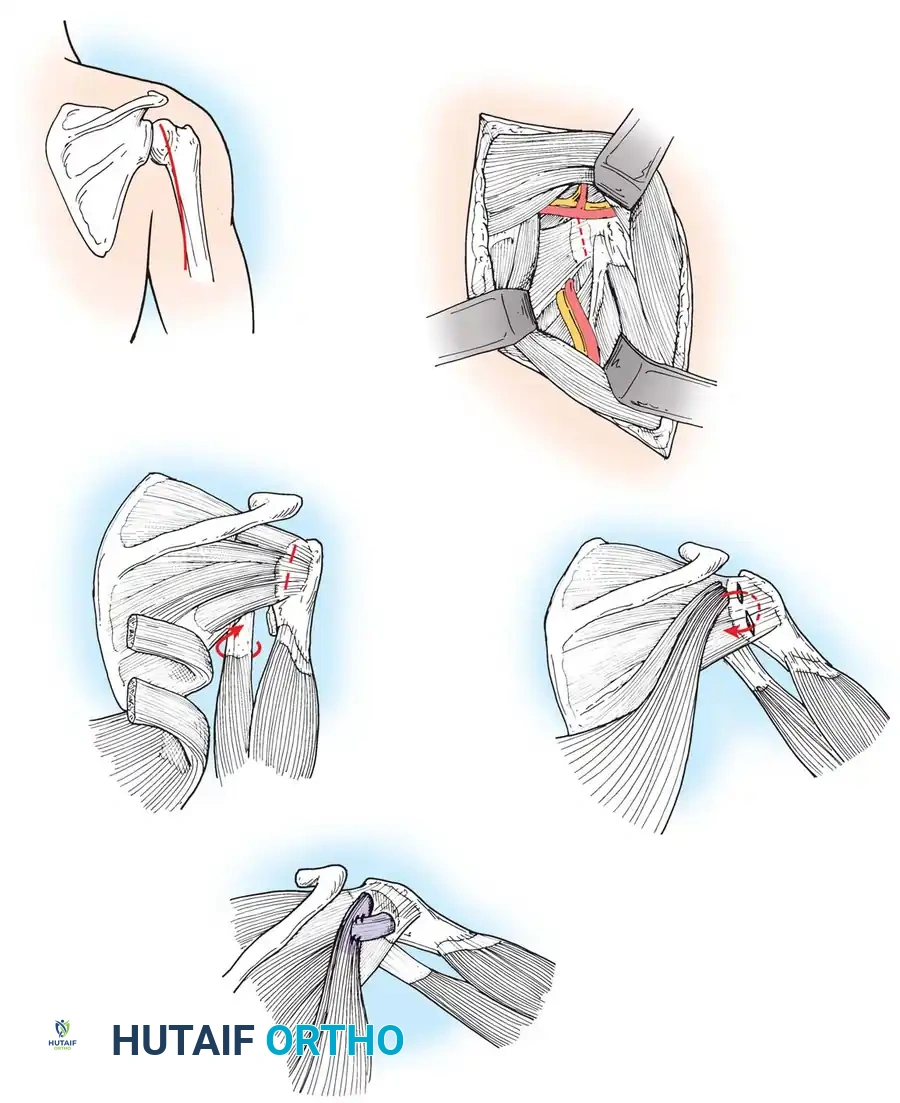
- يتم تثبيت الذراع في أقصى دوران خارجي ورفع، بينما يتم خياطة الأوتار في مكانها الجديد.
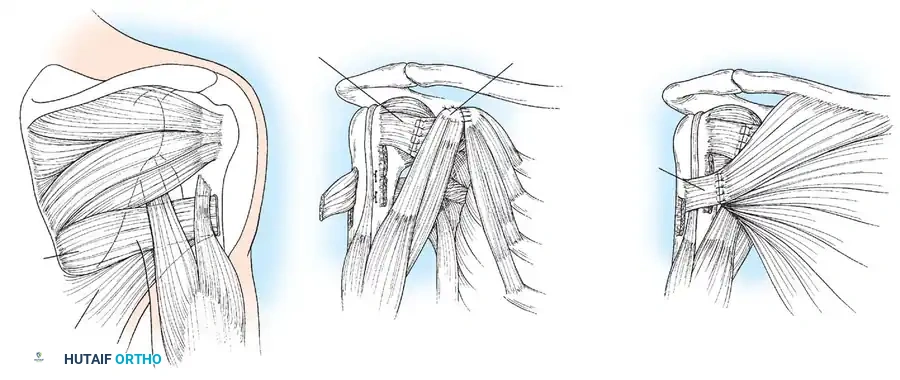
قطع العظم العضدي
بالنسبة للمرضى الذين يعانون من تشوهات متقدمة في مفصل الكتف أو تقلصات دورانية ثابتة وشديدة في الأطفال الأكبر سناً، فإن إجراءات الأنسجة الرخوة وحدها ستفشل. هنا يُشار إلى إجراء قطع عظمي لتدوير عظمة العضد. يتم قطع العظم وتدويره للخارج بمقدار 20 إلى 30 درجة، وتثبيته بشريحة ومسامير، مما يضع اليد في وضع وظيفي مناسب لأنشطة الحياة اليومية.
علاج تشوهات الكوع والساعد
تحدث تشوهات انثناء الكوع واستلقاء الساعد (انقلاب الساعد للأعلى) بشكل متكرر في آفات الضفيرة العضدية السفلية أو المختلطة. تنطوي الفيزيولوجيا المرضية على ضعف أو غياب عضلات معينة، مقترنة بعضلة ذات رأسين سليمة وغير معارضة. يخلق هذا الخلل الديناميكي انثناءً تدريجياً في الكوع وتقلصاً في الاستلقاء.
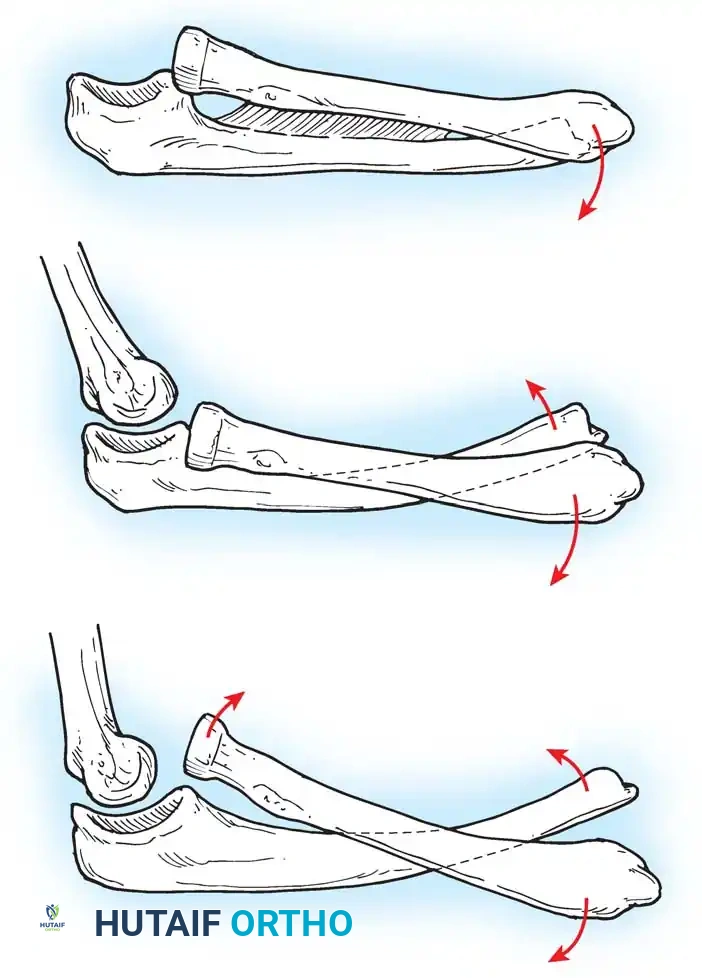
التصحيح الجراحي لتشوه الساعد
لتصحيح ذلك، يجب تحييد أو عكس القوة المشوهة للعضلة ذات الرأسين باستخدام تقنيات جراحية متخصصة مثل إعادة توجيه وتر العضلة ذات الرأسين (تقنية زانكولي)، حيث يتم تحويل عملها الميكانيكي من عضلة باسطة إلى عضلة كابة للساعد، مما يحسن من تمديد الكوع وحركة الساعد. في حالات التيبس الشديد، يتم تحرير الغشاء بين العظام للسماح بنطاق حركة أفضل.
التعافي وما بعد الجراحة
تعتبر الرعاية الدقيقة بعد الجراحة أمراً بالغ الأهمية لنجاح الإجراءات الترميمية الثانوية.
- التثبيت: بعد عمليات نقل أوتار الكتف أو تحريرها، يتم وضع جبيرة مخصصة أو جبس للكتف في غرفة العمليات. يتم تثبيت الكتف في زاوية 90 درجة من الرفع والدوران الخارجي الخفيف.
- المدة الزمنية: يتم ارتداء الجبيرة باستمرار خلال الأسابيع الأربعة إلى الستة الأولى للسماح بشفاء الأوتار. بعد ذلك، يتم ارتداؤها بشكل متقطع (عادة في الليل) لمدة 4 إلى 6 أسابيع إضافية.
- إعادة التأهيل الدقيق: تبدأ تمارين المدى الحركي بمجرد إيقاف التثبيت المستمر. يركز العلاج الطبيعي على إعادة التثقيف العصبي العضلي للعضلات المنقولة (مثل تدريب العضلة الظهرية العريضة على الانقباض أثناء الدوران الخارجي). يستمر العلاج الطبيعي لمدة 6 إلى 12 شهراً حتى يتم تحقيق أقصى قدر من التحسن الوظيفي.
يعتمد نجاح عمليات نقل الأوتار بشكل كبير على قدرة الطفل المعرفية على المشاركة في إعادة التأهيل بعد الجراحة. لذلك، عادة ما يتم تأخير هذه الإجراءات الثانوية حتى يبلغ الطفل عامين إلى أربعة أعوام على الأقل، لضمان امتثاله لبروتوكولات إعادة التدريب الحركي المعقدة.
الأسئلة الشائعة حول شلل الضفيرة العضدية
ما هو شلل الضفيرة العضدية عند حديثي الولادة
هو إصابة في شبكة الأعصاب التي تتحكم في حركة
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك

