الدليل الشامل لمرض الداء العظمي الغضروفي والتهاب المشاش عند الأطفال والمراهقين
الخلاصة الطبية
الداء العظمي الغضروفي والتهاب المشاش هي اضطرابات تؤثر على مراكز نمو العظام لدى الأطفال والمراهقين نتيجة نقص مؤقت في التروية الدموية. يشمل العلاج عادة الراحة وتعديل النشاط البدني، وقد يتطلب التدخل الجراحي في الحالات المتقدمة لمنع تشوهات المفاصل واستعادة الحركة الطبيعية.
الخلاصة الطبية السريعة: الداء العظمي الغضروفي والتهاب المشاش هي اضطرابات تؤثر على مراكز نمو العظام لدى الأطفال والمراهقين نتيجة نقص مؤقت في التروية الدموية. يشمل العلاج عادة الراحة وتعديل النشاط البدني، وقد يتطلب التدخل الجراحي في الحالات المتقدمة لمنع تشوهات المفاصل واستعادة الحركة الطبيعية.
مقدمة عن الداء العظمي الغضروفي والتهاب المشاش
يُعد ألم المفاصل والعظام عند الأطفال والمراهقين من أكثر الشكاوى التي تثير قلق الآباء والأمهات. في كثير من الأحيان، يكون هذا الألم ناتجاً عن مجموعة من الاضطرابات الطبية التي تُعرف باسم الداء العظمي الغضروفي والتهاب المشاش. تشير هذه المصطلحات الطبية إلى مجموعة غير متجانسة من الحالات التي تؤثر بشكل مباشر على "المشاش"، وهي مناطق النمو النشطة في نهايات العظام لدى الأطفال والمراهقين في مرحلة النمو.
قد تقتصر هذه الحالة على مركز نمو واحد في الجسم، أو قد تشمل عدة مراكز نمو في وقت واحد أو بشكل متتابع. ورغم أن السبب الدقيق لهذه الحالات لا يزال متعدد العوامل، إلا أن الأدلة الطبية القاطعة تشير إلى أن السبب الرئيسي هو نقص مؤقت في التروية الدموية الواصلة إلى هذه العظام. هذا النقص الموضعي في الدم يؤدي إلى تموت مؤقت في الأنسجة العظمية، والذي قد يكون ناتجاً عن إصابات دقيقة متكررة، أو التهابات خفيفة، أو حتى تشوهات خلقية كامنة.
يهدف هذا الدليل الطبي الشامل إلى تقديم معلومات دقيقة ومفصلة للمرضى وذويهم حول هذه الحالات، مع التركيز على اضطرابات المشاش التي قد تتطور إلى تشوهات هيكلية تتطلب تدخلاً جراحياً، وكيفية التعامل معها بأفضل الطرق الطبية المتاحة.

التشريح والميكانيكا الحيوية لمراكز النمو
لفهم طبيعة الداء العظمي الغضروفي، يجب أولاً فهم كيفية نمو العظام عند الأطفال. لا تولد العظام بحجمها وشكلها النهائي، بل تنمو من خلال مناطق غضروفية متخصصة تسمى "صفائح النمو" أو "المشاش". توجد هذه الصفائح بالقرب من نهايات العظام الطويلة وفي بعض العظام القصيرة في القدم.
تتميز هذه المناطق بأنها لينة نسبياً ومليئة بالخلايا النشطة التي تتحول تدريجياً إلى عظام صلبة. ونظراً لأنها في طور النمو، فإنها تتطلب تروية دموية غنية جداً. إذا تعرضت هذه التروية الدموية للانقطاع أو النقصان لأي سبب، فإن الخلايا العظمية في تلك المنطقة تتأثر بشدة، مما يؤدي إلى ضعف العظم وتفتته، وهو ما يسبب الألم والالتهاب الذي يشعر به الطفل.
الأسباب وعوامل الخطر
تتعدد الأسباب التي قد تؤدي إلى الإصابة بالداء العظمي الغضروفي والتهاب المشاش، ورغم أن السبب المباشر هو نقص التروية الدموية، إلا أن هناك عوامل تزيد من احتمالية حدوث ذلك
- الإجهاد المتكرر والإصابات الدقيقة الناتجة عن الأنشطة الرياضية المكثفة مثل الجري والقفز.
- النمو السريع خلال فترة المراهقة، حيث قد لا يواكب نمو الأوعية الدموية سرعة نمو العظام.
- العوامل الوراثية والتشوهات الخلقية البسيطة في بنية القدم أو المفاصل.
- الضغط الميكانيكي غير الطبيعي على المفاصل نتيجة استخدام أحذية غير مناسبة أو ممارسة الرياضة على أسطح صلبة.
الأعراض السريرية الشائعة
تختلف الأعراض بناءً على المفصل المصاب والعظم المتأثر، ولكن هناك مجموعة من العلامات التحذيرية التي يجب على الآباء الانتباه إليها
- ألم موضعي يزداد مع الحركة والنشاط البدني ويقل عند الراحة.
- تورم وانتفاخ في المنطقة المصابة.
- عرج أو تغير في طريقة مشي الطفل لتجنب الضغط على القدم المؤلمة.
- تيبس في المفصل، خاصة في الصباح أو بعد فترات من الراحة.
- احمرار موضعي أو شعور بالحرارة في منطقة الألم.
مرض إيسلين والتهاب قاعدة المشط الخامس
مرض إيسلين هو شكل من أشكال التهاب المشاش الشدي الذي يصيب قاعدة العظمة المشطية الخامسة في القدم الجزء الخارجي من القدم. تم وصف هذا المرض لأول مرة في الأدبيات الطبية الألمانية عام 1912. يحدث هذا المرض بشكل رئيسي عند المراهقين الصغار، ويتزامن مع ظهور مركز النمو في هذه العظمة.
آلية حدوث مرض إيسلين
يقع مركز النمو الثانوي في قاعدة المشط الخامس، وهو عبارة عن قطعة عظمية صغيرة تشبه الصدفة. ترتبط هذه المنطقة بوتر عضلة مهمة تسمى العضلة الشظوية القصيرة. أثناء ممارسة الرياضة، خاصة تلك التي تتضمن الجري، القفز، وتغيير الاتجاه المفاجئ، يقوم هذا الوتر بشد مركز النمو بقوة. يؤدي هذا الشد المتكرر إلى تمزقات دقيقة والتهاب شديد في المنطقة.
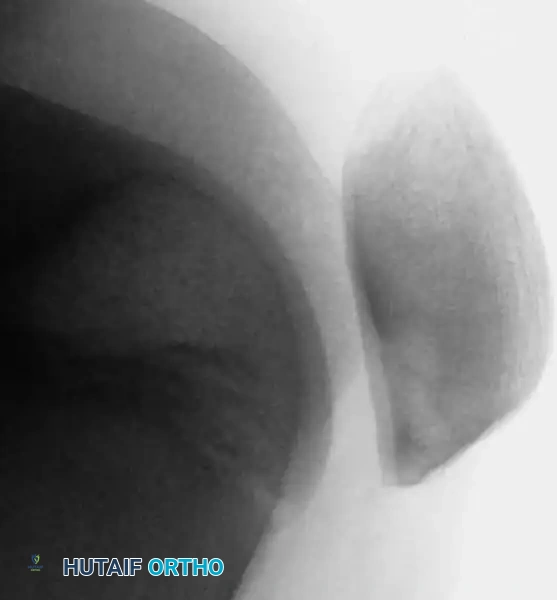
تشخيص مرض إيسلين
يظهر هذا المرض عادة عند الفتيات في سن العاشرة تقريباً، وعند الأولاد في سن الثانية عشرة. يشتكي الطفل من ألم وتورم في الجزء الخارجي من القدم. يزداد الألم عند المشي أو ممارسة الرياضة.
عند إجراء الفحص الطبي، يلاحظ الطبيب وجود تورم وألم عند الضغط على المنطقة، أو عند تحريك القدم بطرق معينة. قد لا تظهر المشكلة بوضوح في صور الأشعة السينية العادية، ولذلك يطلب الطبيب وضعيات تصوير مائلة لرؤية مركز النمو بوضوح. تظهر الأشعة عادة تضخماً واتساعاً في المفصل، وأحياناً تفتتاً في مركز النمو.
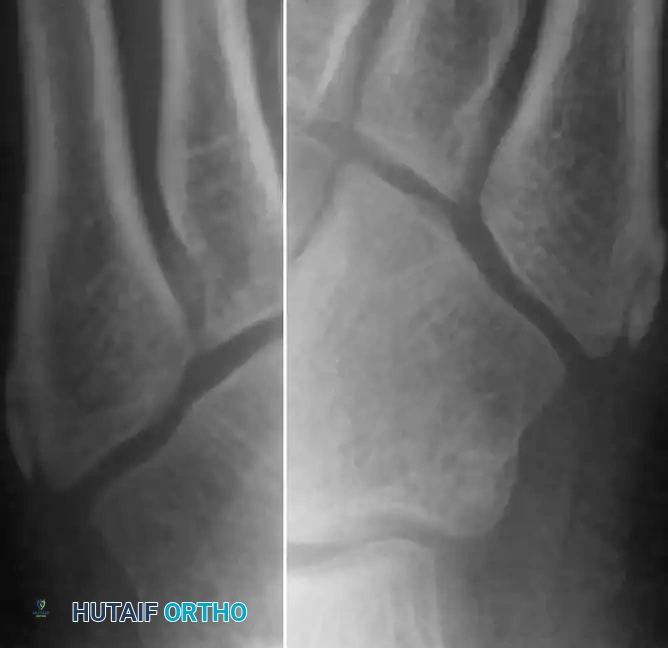
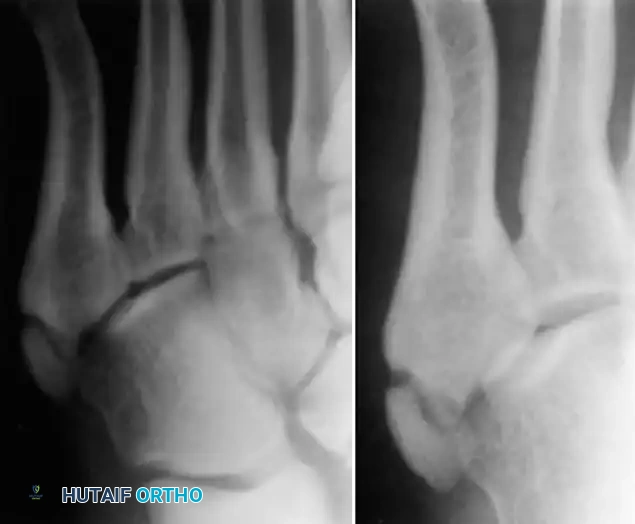
من الضروري جداً أن يقوم الطبيب بالتفريق بين مرض إيسلين وبين الكسور الحقيقية في تلك المنطقة، مثل كسر جونز، لتجنب أي تداخل جراحي غير ضروري.
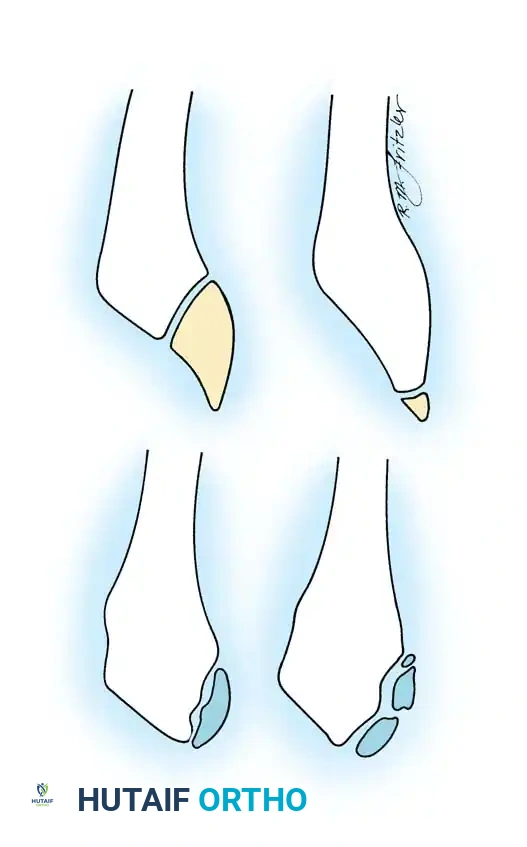
علاج مرض إيسلين
العلاج في هذه الحالة هو علاج تحفظي غير جراحي بالكامل، ويهدف إلى تقليل الالتهاب وتخفيف الضغط عن الوتر
- في الحالات الخفيفة يتم تعديل النشاط البدني، إيقاف الرياضات المجهدة مؤقتاً، استخدام الكمادات الباردة، وتناول الأدوية المضادة للالتهابات.
- في الحالات الشديدة قد يتطلب الأمر استخدام حذاء المشي الطبي المخصص أو جبيرة لمدة تتراوح بين ثلاثة إلى ستة أسابيع.
- التدخل الجراحي غير وارد على الإطلاق في المرحلة الحادة من هذا المرض.
مرض فرايبرغ والداء العظمي الغضروفي في رأس المشط
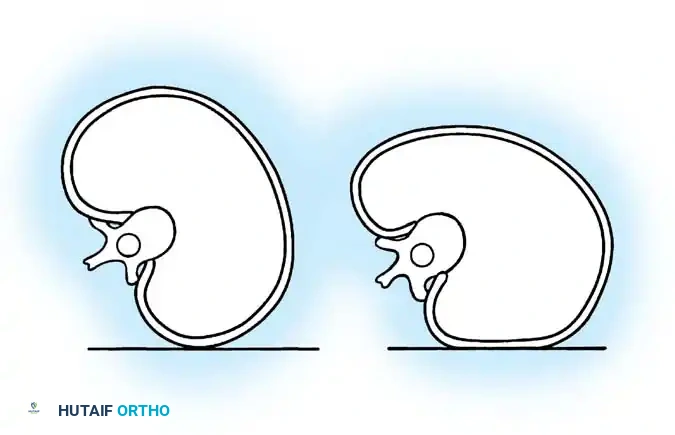
مرض فرايبرغ هو حالة مؤلمة تصيب رأس العظام المشطية في القدم، وغالباً ما يصيب المشط الثاني، ولكنه قد يؤثر أيضاً على المشط الثالث، ونادراً الرابع والخامس. يحدث هذا المرض نتيجة الإصابات الدقيقة المتكررة في منطقة تعاني من ضعف طبيعي في التروية الدموية، مما يؤدي إلى انهيار العظم تحت الغضروف وتطور خشونة مبكرة في المفصل.
تطور مرض فرايبرغ وتشخيصه
في المراحل المبكرة، تظهر صور الأشعة السينية اتساعاً في مسافة المفصل وتصلباً طفيفاً في رأس العظمة المشطية. مع تقدم المرض، ينهار العظم تحت الغضروف، مما يؤدي إلى تسطح السطح المفصلي، وتفتت العظم، وتكون أجسام حرة داخل المفصل.
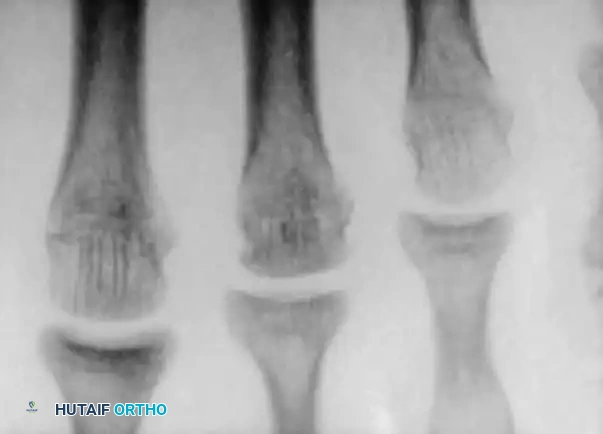
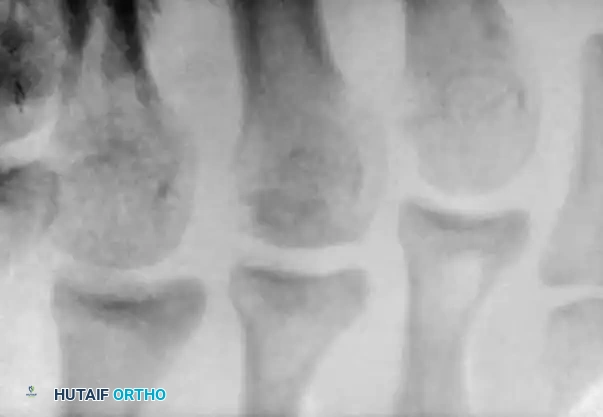
في المراحل المتقدمة، يحدث تدمير شديد للمفصل، وتتكون نتوءات عظمية وأجسام حرة تعيق حركة المفصل بشكل ميكانيكي وتسبب ألماً مبرحاً.
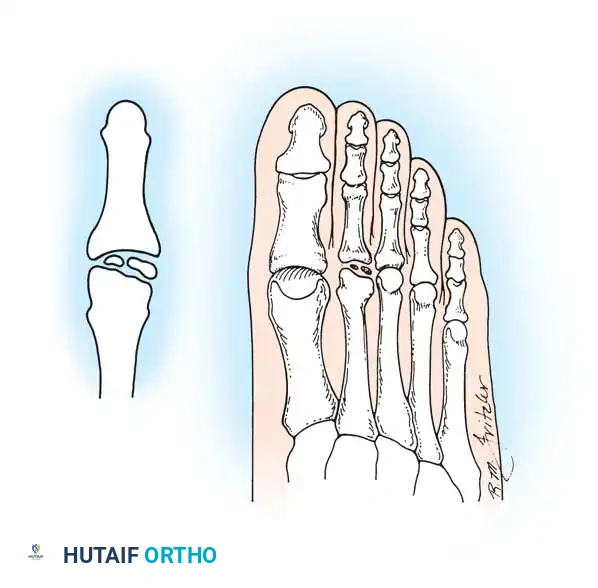
الخيارات الجراحية لمرض فرايبرغ
لا يُنصح عادة بإجراء جراحة خلال المرحلة الالتهابية الحادة، والتي قد تستمر من ستة أشهر إلى عامين. يبدأ العلاج دائماً بالطرق التحفظية مثل استخدام وسائد القدم، الأحذية ذات النعال الصلبة، أو حذاء المشي الطبي.
يتم اللجوء إلى الجراحة فقط في حالات الألم المزمن، التشوه الشديد، والإعاقة الوظيفية التي لا تستجيب للعلاج التحفظي. تشمل الخيارات الجراحية
- التنظيف البسيط إزالة الأجسام الحرة والأنسجة الملتهبة من المفصل.
- إجراء سميلي تنظيف العظم الميت وملء الفراغ بطعم عظمي يؤخذ من المريض نفسه.
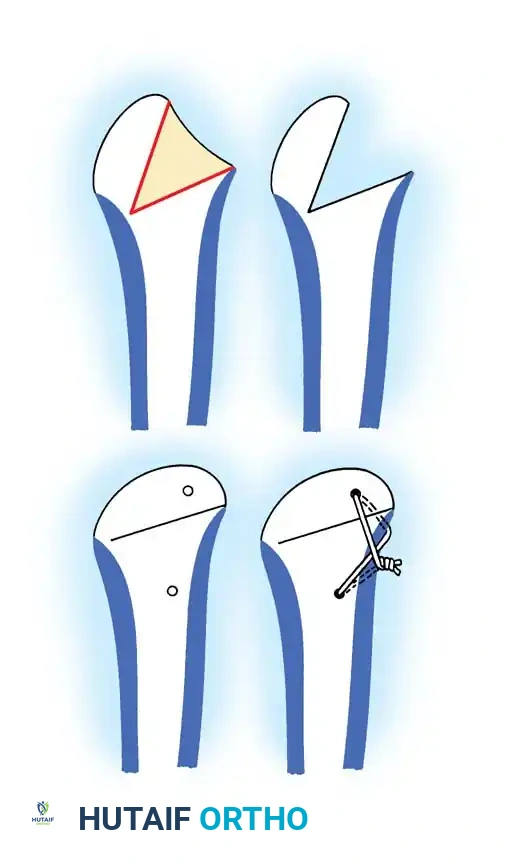
- القطع العظمي الإسفيني الظهري يُعد المعيار الذهبي لعلاج التشوهات العرضية في رؤوس الأمشاط.
خطوات القطع العظمي الإسفيني الظهري
تهدف هذه العملية الجراحية الدقيقة إلى تدوير الغضروف السليم الموجود في أسفل العظمة إلى الأعلى ليحل محل الجزء المتضرر، مما يبعد المنطقة الميتة عن محور تحمل الوزن الرئيسي أثناء المشي.
- يتم إجراء شق جراحي أعلى المفصل المصاب.
- يتم فتح محفظة المفصل وإزالة أي أجسام حرة أو أنسجة ملتهبة.
- باستخدام منشار دقيق، يتم إزالة قطعة عظمية على شكل إسفين من عنق العظمة، بحيث تشمل هذه القطعة الغضروف المتضرر.
- يتم إغلاق الفجوة العظمية عن طريق ثني الجزء الأمامي، مما يجلب الغضروف السليم إلى مساحة المفصل الوظيفية. يتم تثبيت العظم بأسلاك معدنية أو براغي دقيقة.
- بعد الجراحة، يرتدي المريض حذاءً طبياً خاصاً ويُمنع من تحميل الوزن على مقدمة القدم لمدة أربعة إلى ستة أسابيع حتى يلتئم العظم.
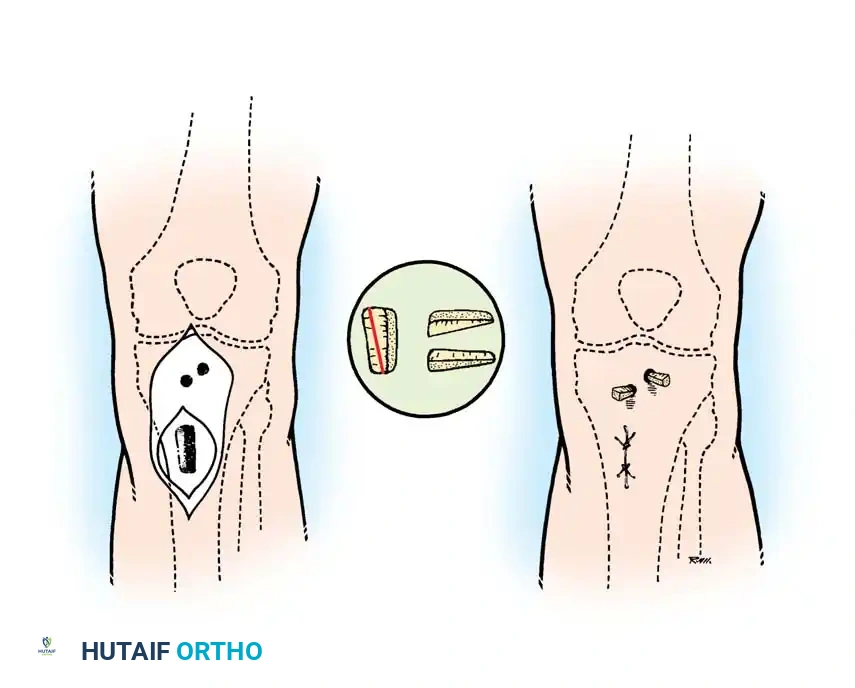
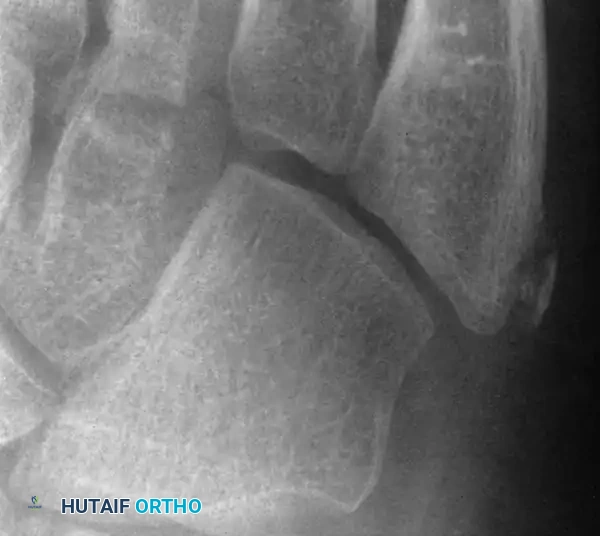
مرض كولر والداء العظمي الغضروفي في العظم الزورقي
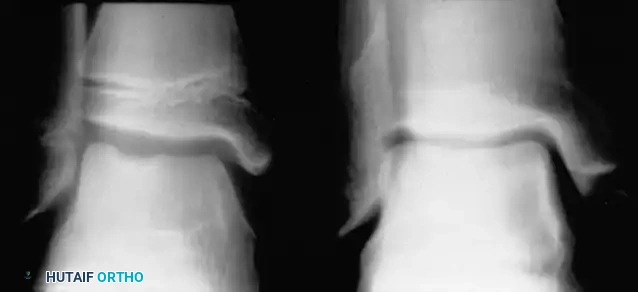
تم وصف هذا المرض لأول مرة عام 1908، وهو يصيب العظمة الزورقية في منتصف القدم. تبدأ مراكز النمو في هذه العظمة بالظهور عادة بين سن سنة ونصف إلى سنتين عند الفتيات، وبين سنتين ونصف إلى ثلاث سنوات عند الأولاد.
أسباب مرض كولر
تتميز العظمة الزورقية عند الأطفال بوجود تروية دموية فريدة تعتمد غالباً على شريان واحد. يُعتقد أن تأخر تصلب هذه العظمة يجعلها عرضة لضغط ميكانيكي زائد أثناء المشي وتحمل الوزن. هذا الضغط يؤدي إلى انضغاط الأوعية الدموية، مما يسبب نقصاً في التروية الدموية، وبالتالي يحدث تصلب وألم في العظمة.
تشخيص مرض كولر
يعتمد التشخيص بشكل أساسي على الفحص السريري، حيث يشعر الطفل بألم عند الضغط المباشر على العظمة الزورقية، بالإضافة إلى التغيرات المميزة في صور الأشعة السينية التي تظهر العظمة بشكل مسطح وشديد التصلب.
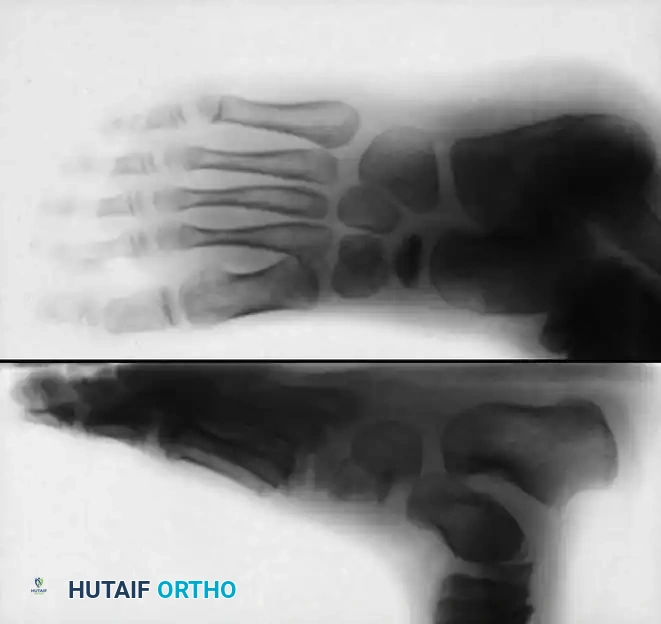
علاج مرض كولر
يتميز مرض كولر بأنه يشفى من تلقاء نفسه مع مرور الوقت. أثبتت الدراسات الطبية أن الأطفال الذين يتم علاجهم باستخدام جبيرة قصيرة للساق يختبرون زوالاً أسرع للأعراض مقارنة بمن لا يستخدمون الجبيرة.
التدخل الجراحي نادر جداً في مرحلة الطفولة. ومع ذلك، قد يتطور الألم والإعاقة في مرحلة البلوغ إذا التأمت العظمة بتشوه شديد، مما قد يؤدي إلى تسطح المفاصل المجاورة وتكون نتوءات عظمية كبيرة.
الإيثاق المفصلي للمضاعفات المتأخرة
عندما يستمر ألم منتصف القدم المبرح في مرحلة البلوغ، يكون الإيثاق المفصلي دمج المفاصل هو الحل الجراحي النهائي. يتم دمج المفاصل المتضررة باستخدام طعوم عظمية وتثبيتها ببراغي أو شرائح معدنية قوية لضمان الاستقرار وتخفيف الألم بشكل دائم.
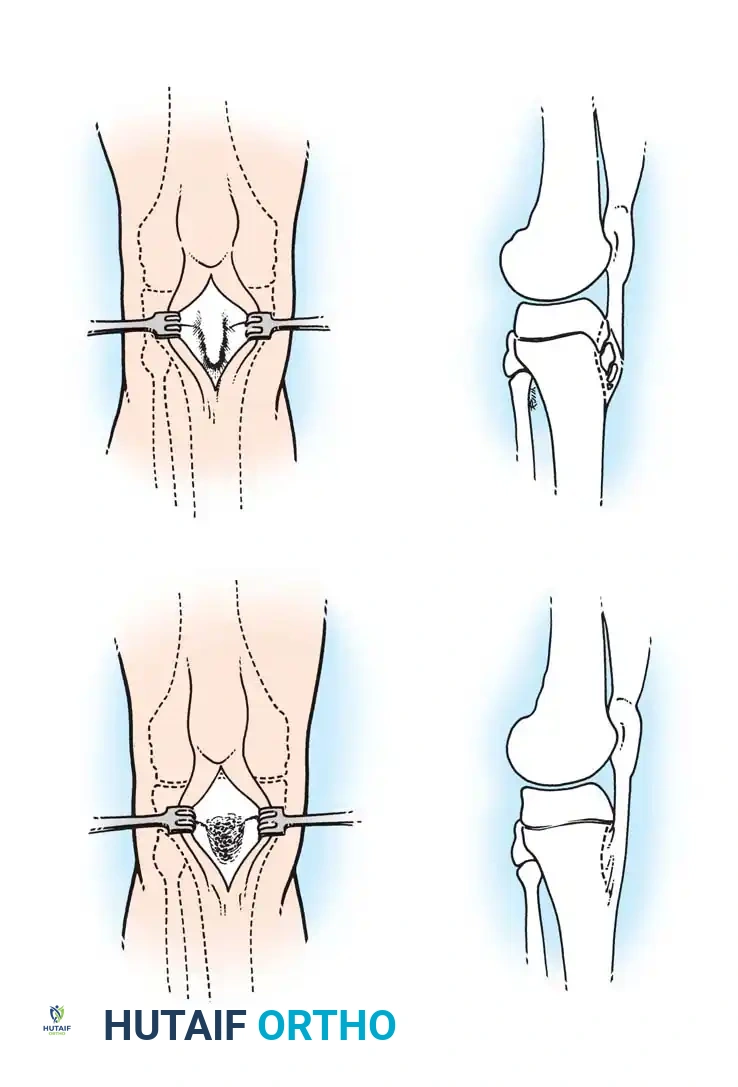
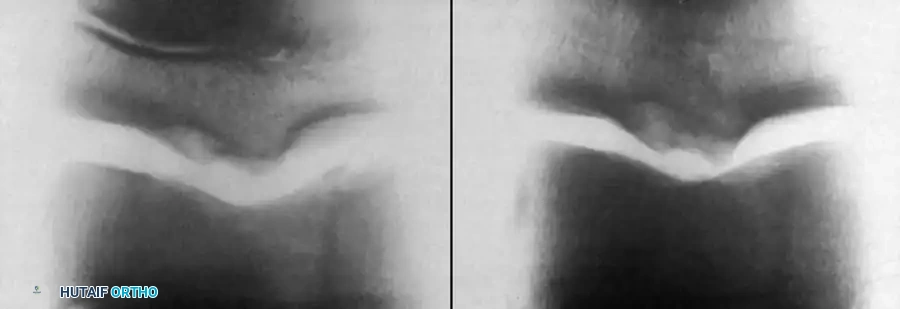
التهاب العظم والغضروف السالخ في الكاحل
يؤثر هذا النوع من الداء العظمي الغضروفي بشكل رئيسي على قبة عظمة الكاحل عظمة الكعب. من الأخبار الجيدة للآباء أن التاريخ الطبيعي لهذا المرض عند الأطفال الذين لا تزال صفائح النمو لديهم مفتوحة يعتبر إيجابياً للغاية مقارنة بالبالغين.
مسار المرض في الكاحل
أظهرت الدراسات طويلة الأمد أن الغالبية العظمى من الأطفال المصابين بهذا المرض يشفون تماماً مع بقاء تغيرات طفيفة جداً في صور الأشعة، ونادراً ما يتطور الأمر إلى خشونة شديدة في المفصل. هذا يتناقض تماماً مع ما يحدث عند الإصابة بنفس المرض في مفصل الركبة، حيث تعتبر الخشونة الثانوية من المضاعفات الشائعة.
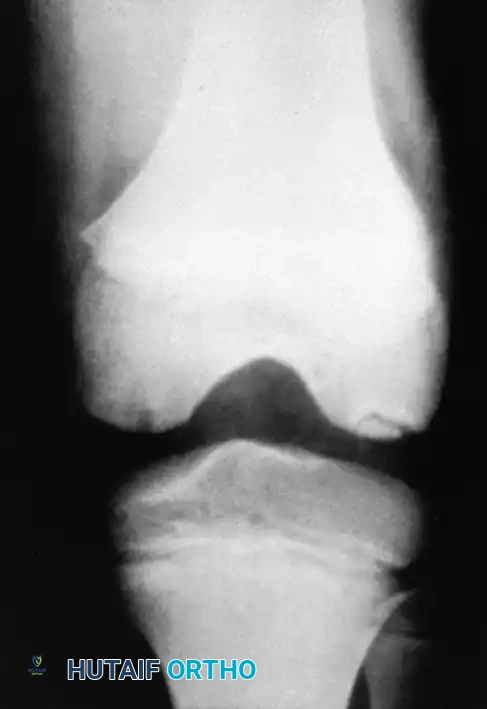
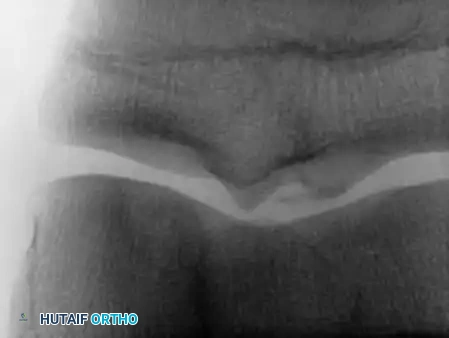
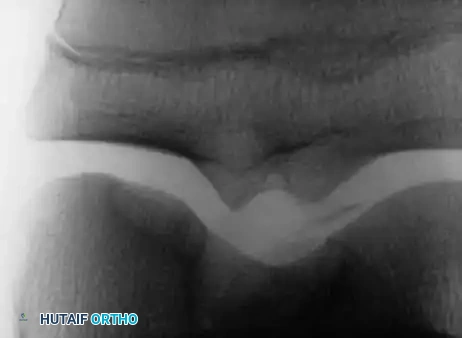
التشخيص الطبي الشامل
للوصول إلى تشخيص دقيق وتحديد خطة العلاج المناسبة، يعتمد أطباء جراحة العظام على مجموعة من أدوات التشخيص المتطورة
- الفحص السريري الدقيق لتقييم نطاق الحركة، ومواقع الألم، ووجود أي تورم.
- الأشعة السينية تعتبر الخطوة الأولى والأساسية لتقييم شكل العظام واكتشاف أي تسطح أو تفتت.
- التصوير بالرنين المغناطيسي يوفر تفاصيل دقيقة عن حالة الغضاريف، والأربطة، والتروية الدموية داخل العظم.
- المسح العظمي النظائري يُستخدم في بعض الحالات لتأكيد وجود نشاط التهابي أو استجابة إجهادية في العظام.
خطة التعافي وإعادة التأهيل
سواء كان العلاج تحفظياً أو جراحياً، فإن مرحلة التعافي تتطلب التزاماً دقيقاً بالتعليمات الطبية لضمان عودة الطفل إلى نشاطه الطبيعي بأمان.
في حالات العلاج التحفظي، قد يستغرق التعافي من بضعة أسابيع إلى عدة أشهر، ويشمل التدرج البطيء في العودة إلى الأنشطة الرياضية. أما في حالات التدخل الجراحي، فإن فترة عدم تحميل الوزن قد تمتد لستة أسابيع، تليها جلسات علاج طبيعي مكثفة لاستعادة قوة العضلات ومرونة المفاصل.
صور جراحية وشعاعية مرتبطة بالحالات
نستعرض فيما يلي مجموعة من الصور الشعاعية والتخطيطية التي توضح طبيعة الإصابات والتدخلات الجراحية المتعلقة بالداء العظمي الغضروفي


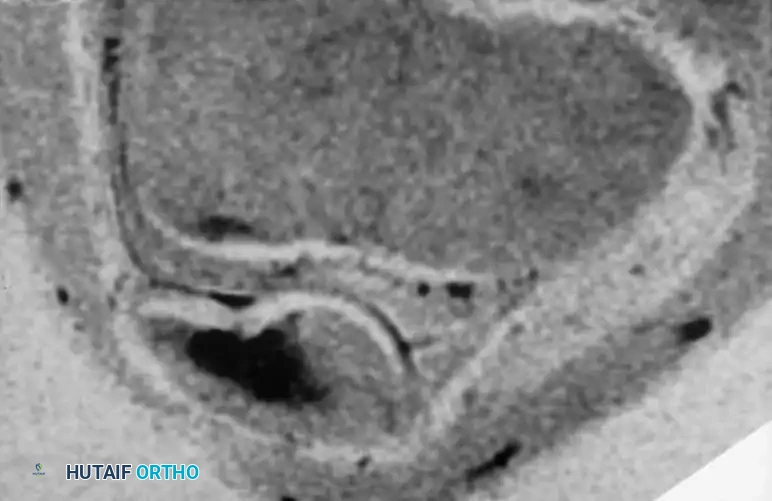
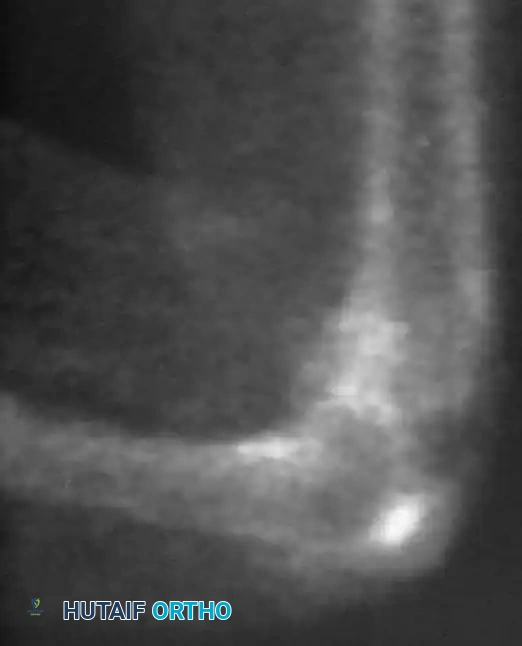
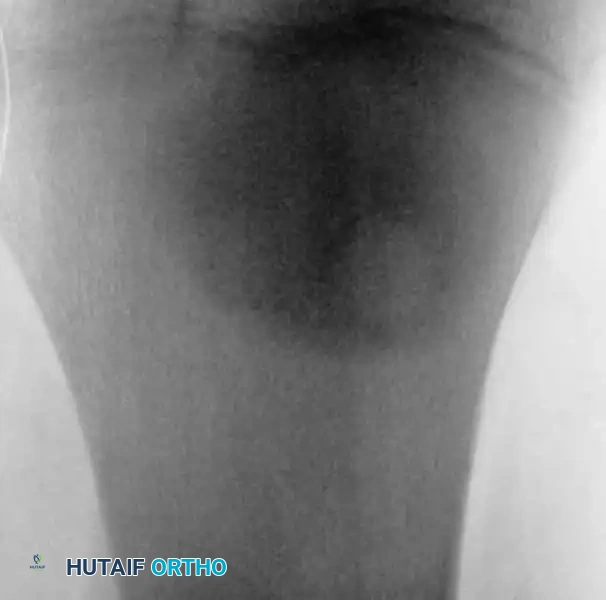

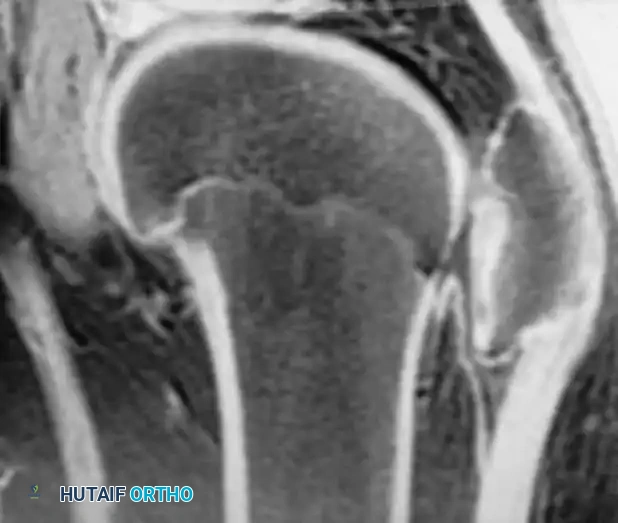
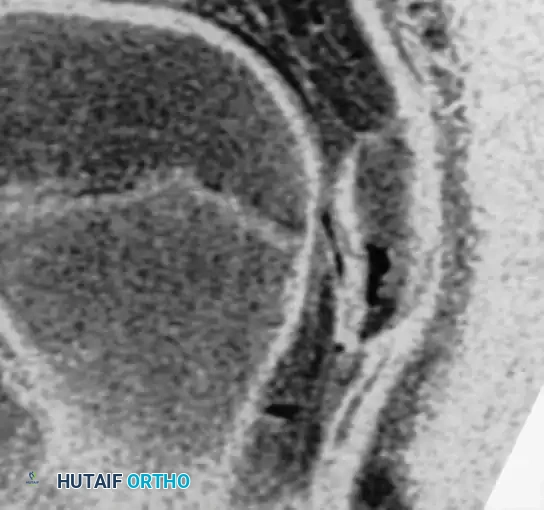
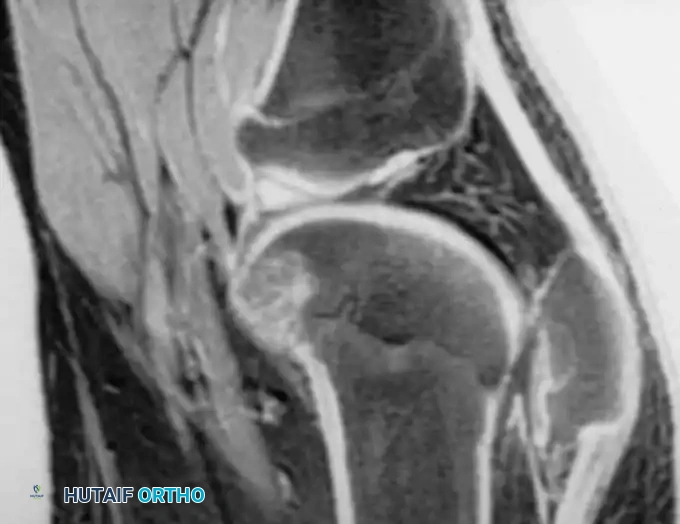
الأس
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك