الدليل الشامل لعلاج تشوهات أصابع القدم الخلقية: التصاق وتضخم وكثرة الأصابع
الخلاصة الطبية
تشوهات أصابع القدم الخلقية هي عيوب ولادية تشمل التصاق الأصابع، أو زيادة عددها، أو تضخمها غير الطبيعي. يهدف العلاج، الذي يكون غالباً جراحياً، إلى تحسين مظهر القدم وضمان القدرة على المشي المريح وارتداء الأحذية بشكل طبيعي دون ألم.
الخلاصة الطبية السريعة: تشوهات أصابع القدم الخلقية هي عيوب ولادية تشمل التصاق الأصابع، أو زيادة عددها، أو تضخمها غير الطبيعي. يهدف العلاج، الذي يكون غالباً جراحياً، إلى تحسين مظهر القدم وضمان القدرة على المشي المريح وارتداء الأحذية بشكل طبيعي دون ألم.
مقدمة شاملة حول تشوهات أصابع القدم الخلقية
تمثل تشوهات أصابع القدم الخلقية طيفاً واسعاً ومعقداً من الاضطرابات النمائية التي تظهر منذ الولادة، وتشمل حالات متعددة أبرزها التصاق الأصابع، وكثرة الأصابع، وتضخم الأصابع. تتطلب هذه الحالات تقييماً سريرياً دقيقاً واستراتيجيات جراحية مخصصة لتلبية احتياجات كل مريض على حدة.
على عكس التشوهات الخلقية في اليد، حيث تكون الوظيفة الحركية الدقيقة وحركة الأصابع المستقلة هي الأولوية القصوى، فإن المتطلبات الميكانيكية الحيوية الأساسية للقدم تختلف تماماً. تتمحور وظيفة القدم الأساسية حول توفير قاعدة ثابتة لتحمل الوزن، وتسهيل عملية المشي، والقدرة على التكيف مع الأحذية العادية. ونتيجة لذلك، فإن اتخاذ القرار الجراحي في قدم الأطفال يميل بشكل كبير نحو تحقيق قدم خالية من الألم، ومسطحة وثابتة على الأرض، وتتناسب بشكل مريح داخل الحذاء. بينما تلعب الاعتبارات التجميلية دوراً ثانوياً، إلا أنها تظل ذات أهمية كبيرة للراحة النفسية للطفل ووالديه.
نسعى في هذا الدليل الطبي الشامل إلى تقديم معلومات مفصلة وموثوقة للآباء والمرضى حول طبيعة هذه التشوهات، وأسبابها، والخيارات الجراحية المتقدمة المتاحة لعلاجها، استناداً إلى أحدث المراجع الطبية في جراحة العظام.
التصاق أصابع القدم
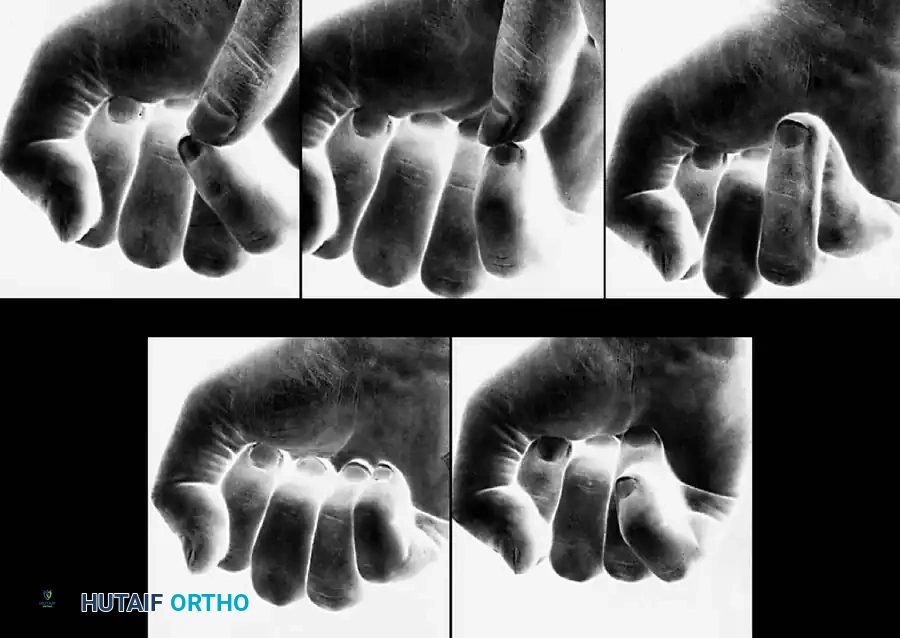
يعد التصاق أصابع القدم من أكثر التشوهات الخلقية شيوعاً التي تصيب القدمين. يمكن أن يكون هذا الالتصاق جزئياً (يشمل جزءاً من الأصابع) أو كلياً (يمتد حتى أطراف الأصابع)، كما يمكن أن يكون بسيطاً (يشمل الجلد والأنسجة الرخوة فقط) أو معقداً (يشمل التحام العظام).
طبيعة الالتصاق والتشريح المرضي
يحدث التصاق الأصابع نتيجة فشل في عملية التمايز أو الانفصال الطبيعي للأصابع المتجاورة أثناء التطور الجنيني. من الناحية البيولوجية، يعود هذا إلى فشل في عملية تسمى "الموت الخلوي المبرمج" داخل الحافة الأديمية الظاهرة القمية، وذلك خلال الفترة الممتدة من الأسبوع السادس إلى الأسبوع الثامن من الحمل. في القدم، غالباً ما يكون الإصبعان الثاني والثالث هما الأكثر عرضة للالتصاق.
خلافاً لالتصاق أصابع اليد، الذي يقيد بشكل كبير الحركة المستقلة للأصابع وقدرة القبض، فإن التصاق أصابع القدم نادراً ما يتداخل مع الوظيفة الميكانيكية الحيوية للقدم. إن ارتباط أصابع القدم المتجاورة ببعضها البعض لا يغير بشكل كبير من مرحلة الدفع في دورة المشي، ولا يسبب عادة أي ألم للطفل.
دواعي التدخل الجراحي لالتصاق الأصابع
نظراً لأن الضعف الوظيفي أو الإعاقة الحركية أمر نادر الحدوث للغاية في حالات التصاق أصابع القدم، فإن التدخل الجراحي يُستطَب بشكل حصري تقريباً لأسباب تجميلية، أو للتخفيف من الضيق النفسي الذي قد يعاني منه المريض أو والداه بسبب مظهر القدم.
ينصح أطباء جراحة العظام الآباء بتوخي الحذر عند التفكير في الجراحة لحالات الالتصاق البسيط وغير المكتمل. يجب على الجراحين توعية الآباء بشكل مكثف بأن مخاطر الجراحة قد تفوق الفوائد التجميلية البحتة. تشمل هذه المخاطر المحتملة:
* زحف الوتيرة (عودة التصاق الجلد تدريجياً مع النمو)
* انكماش الندبات الجراحية
* إصابة الأوعية الدموية أو الأعصاب الدقيقة
* فشل الطعوم الجلدية المستخدمة في التغطية
عند اتخاذ القرار بإجراء الجراحة، فإن المبادئ الجراحية المتبعة تماثل تلك المستخدمة في جراحة اليد. تتطلب عملية إعادة البناء إنشاء مسافة فاصلة قوية ومبطنة بالجلد بين الأصابع. يتم تحقيق ذلك عادةً من خلال تصميم سديلات جلدية متداخلة على شكل حرف Z من الجهتين الظهرية والأخمصية، مدعومة بطعوم جلدية كاملة السماكة يتم أخذها غالباً من منطقة الفخذ أو أسفل البطن لتغطية العيوب الجانبية الحتمية للأصابع المفصولة حديثاً.
كثرة أصابع القدم
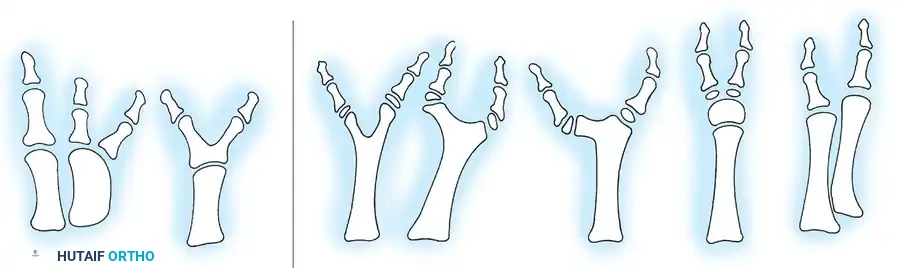
على الرغم من أن التركيز قد ينصب أحياناً على الالتصاق والتضخم، إلا أن وجود أصابع زائدة (كثرة الأصابع) هو حالة شائعة تترافق غالباً مع تشوهات أخرى أو تمثل تحديات جراحية مماثلة لإعادة بناء القدم. يتم تصنيف كثرة الأصابع بشكل عام بناءً على الموقع التشريحي للإصبع الزائد.
تصنيف فين واتسون لكثرة الأصابع
يوفر نظام تصنيف فين واتسون إطاراً هيكلياً دقيقاً لفهم كثرة أصابع القدم، حيث يقسمها بشكل أساسي إلى نوعين رئيسيين:
- التكرار قبل المحوري (على الجانب الإنسي أو جانب عظمة الظنبوب - جهة الإصبع الأكبر).
- التكرار بعد المحوري (على الجانب الوحشي أو جانب عظمة الشظية - جهة الإصبع الأصغر).

تعتبر كثرة الأصابع بعد المحورية (في الجهة الخارجية للقدم) هي المتغير الأكثر شيوعاً. يمكن أن يتراوح الإصبع الزائد من كونه مجرد زائدة صغيرة من الأنسجة الرخوة (النوع أ) إلى إصبع مكتمل التكوين بالكامل مع مفصل ومشط خاص به (النوع ب).
الخيارات الجراحية لإزالة الأصابع الزائدة
الهدف الأساسي من العمل الجراحي هو استئصال الإصبع الزائد مع الحفاظ على المظهر الطبيعي للقدم وضمان استقرار المفصل المشطي السلامي للإصبع المتبقي.
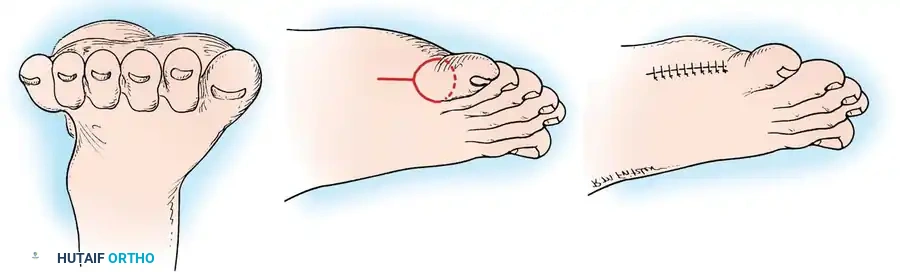
تتضمن الخطوات الجراحية الأساسية ما يلي:
* تخطيط الشق الجراحي: يتم رسم شق على شكل مضرب تنس عند قاعدة الإصبع الزائد. يمتد مقبض المضرب باتجاه الجزء القريب على طول الحافة الجانبية للقدم للسماح بالوصول إلى المفصل المشطي.
* التشريح الدقيق: يتم تعميق الشق، وتحديد الحزم الوعائية العصبية التي تغذي الإصبع المكرر، ثم ربطها وقطعها بعناية لتجنب النزيف.
* التعامل مع محفظة المفصل: يتم شق محفظة المفصل المشطي السلامي بحذر شديد. من الأهمية بمكان الحفاظ على الأربطة الجانبية ومرفقات العضلات الداخلية للإصبع المتبقي لمنع حدوث تشوهات زاوية بعد الجراحة (مثل انحراف الإصبع الخامس للداخل).
* الاستئصال والإغلاق: يتم استئصال العظم الزائد بالكامل. بعد ذلك، يتم طي محفظة المفصل لتقويتها، ويتم إغلاق الجلد باستخدام خيوط جراحية غير قابلة للامتصاص.
تضخم أصابع القدم
تضخم أصابع القدم (العملقة الموضعية) هو تشوه خلقي نادر ومعقد يتميز بتضخم غير متناسب لجميع العناصر النسيجية المكونة للإصبع، بما في ذلك العظام، والأوتار، والأعصاب، والدهون، والجلد.
طبيعة المرض والمتلازمات المرتبطة به
لا يعتبر تضخم الأصابع مجرد عملقة موضعية بسيطة، بل هو فرط نمو ورمي عيبي تقدمي. يمكن أن تكون هذه الحالة ثابتة (تنمو بشكل متناسب مع نمو الطفل) أو تقدمية (تنمو بمعدل أسرع بكثير من بقية أجزاء الجسم).
غالباً ما يرتبط تضخم أصابع القدم بمتلازمات فرط النمو الجهازية والاضطرابات العصبية الجلدية، ومن أبرزها:
* الورم العصبي الليفي من النوع الأول: غالباً ما يظهر مع أورام ليفية عصبية ضفيرية وعملقة موضعية.
* متلازمة كليبل ترينوناي ويبر: تتميز بثلاثية من التشوهات الشعيرية (بقع خمرية اللون)، ودوالي وريدية، وتضخم في العظام والأنسجة الرخوة.
* الورم الليفي الشحمي الخلقي: ارتشاح هائل للأنسجة الدهنية الناضجة داخل غلاف الأعصاب الطرفية.
* متلازمة بروتيوس: فرط نمو غير متماثل وغير متناسب في أجزاء مختلفة من الجسم.
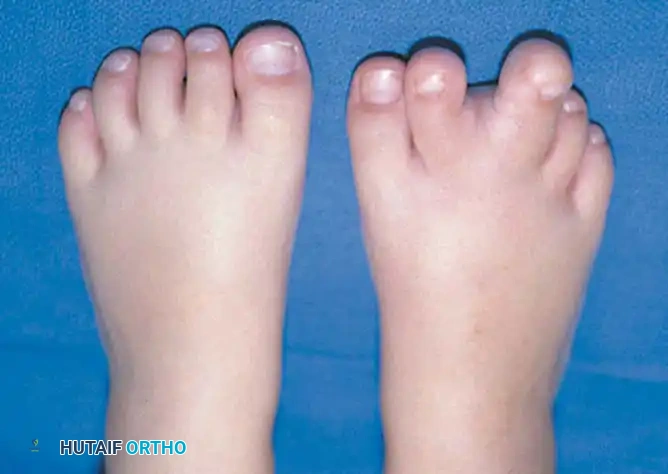
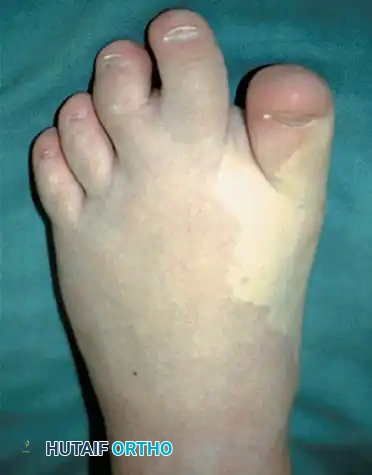
التقييم السريري ودواعي الجراحة للتضخم
المؤشرات الأساسية للتدخل الجراحي في حالات تضخم أصابع القدم هي الضعف الوظيفي والتشوه التجميلي الشديد. غالباً ما تسبب الأصابع المتضخمة ألماً مستعصياً، وتقرحات متكررة بسبب الضغط المستمر، وعدم قدرة تامة على ارتداء الأحذية العادية. الهدف التجميلي هو تغيير المظهر غير الطبيعي للقدم، وتحقيق حجم وشكل يقارب القدم الأخرى السليمة.
من الضروري إدراك أن معدل تكرار المشكلة بعد مجرد إزالة الأنسجة الرخوة البسيطة لإصبع متضخم واحد يقترب من 100%. لذلك، يجب على الجراحين استخدام مزيج من تقصير العظام، واستئصال صفيحة النمو (المشاشة)، والاستئصال الجذري للأنسجة الرخوة لتحقيق نتائج دائمة.
استراتيجيات العلاج الجراحي لتضخم الأصابع
يصف الأدب الطبي العديد من الإجراءات الجراحية، مما يعكس الطبيعة الصعبة والمعقدة لهذه الحالة. تشمل الخيارات المتاحة:
* إزالة الأنسجة الرخوة مع استئصال العظم أو إيقاف نمو المشاشة.
* بتر الإصبع المصاب.
* بتر الشعاع بالكامل (الإصبع مع عظمة المشط المتصلة به).
أثبتت الدراسات أن النتائج الأكثر موثوقية واستدامة في المرضى الذين يعانون من تضخم الأصابع تتحقق من خلال بتر الشعاع، جنباً إلى جنب مع إيقاف نمو مشاشة الأصابع المجاورة وتقليل حجمها. ومع ذلك، هناك تحذير بالغ الأهمية: عندما يكون الإصبع الأكبر (الشعاع الأول) هو المصاب، فإن استئصال الشعاع يؤدي إلى نتائج متواضعة بسبب الخلل الشديد الذي يسببه في ميكانيكا تحمل الوزن للعمود الداخلي للقدم. في مثل هذه الحالات، يُفضل تكرار إزالة الأنسجة الرخوة وتقصير العظام مع الحفاظ على المفاصل.
تقنية كوتوال وفاروق لتقليل حجم الإصبع
بالنسبة للأصابع التي يرغب الجراح في الحفاظ عليها وكان فرط النمو فيها معتدلاً، وصف الطبيبان كوتوال وفاروق إجراءً جراحياً فعالاً للغاية يتم على مراحل.
المرحلة الأولى إزالة الدهون من جانب واحد
يتم إجراء شق في منتصف المحور على الجانب المحدب من الإصبع المشوه. يتم إجراء إزالة جذرية للدهون والأنسجة الليفية، مع الحرص الشديد على الحفاظ على الحزمة الوعائية العصبية. تحقق هذه المرحلة عادة انخفاضاً بنسبة 10% إلى 20% في محيط الإصبع.
المرحلة الثانية إزالة الدهون من الجانب الآخر وتقصير العظام
تُجرى هذه المرحلة عادة بعد 3 أشهر من المرحلة الأولى. يتم عمل شق على الجانب المقابل للإصبع وتُزال المزيد من الأنسجة الرخوة. يتم استئصال سلامية كاملة (عادة السلامية الوسطى أو القريبة) من تحت السمحاق. تُخاط محافظ المفاصل المجاورة معاً بدقة لإغلاق الفراغ وتوفير الاستقرار. يتم تثبيت الإصبع باستخدام سلك كيرشنر معدني لضمان التئام العظام في وضعها الجديد.
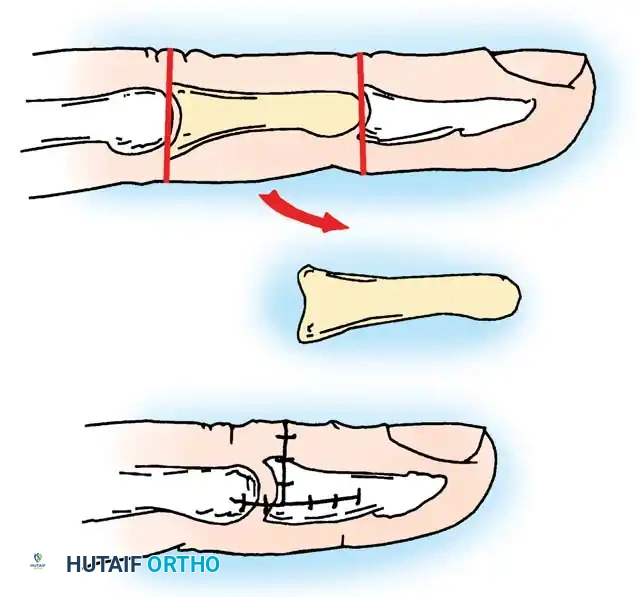
لقد أسفر هذا النهج المرحلي عن نتائج جيدة جداً على المدى الطويل، حيث أظهرت الدراسات انخفاضاً ملحوظاً في حجم الإصبع ورضا كبيراً من قبل المرضى.
التقنيات الجراحية المتقدمة لعلاج تشوهات القدم
يتطلب التعامل مع تشوهات أصابع القدم، خاصة التضخم الشديد، تقنيات جراحية دقيقة يقوم بها جراح عظام متخصص في تشوهات الأطفال.
تقنية تصغير الشعاع
يُستطب تصغير الشعاع في حالات تضخم الأصابع المتوسطة إلى الشديدة حيث يكون الشعاع بأكمله (عظمة المشط والسلاميات) متضخماً، ولكن يهدف الجراح إلى الحفاظ على الإصبع للحفاظ على عرض مقدمة القدم والمظهر التجميلي.
خطوات الجراحة:
1. تخطيط شقوق جلدية ظهرية على طول المحور الطولي للشعاع المراد تصغيره.
2. إزالة الأنسجة الليفية الدهنية المتضخمة بعناية فائقة. الأعصاب الرقمية في حالات التضخم غالباً ما تكون متضخمة وملتوية ومخترقة بالدهون، لذا يجب الحذر الشديد لحمايتها لمنع نقص التروية أو تكوين أورام عصبية مؤلمة.
3. إجراء قطع عظمي عند عنق عظمة المشط لتقصيرها، بحيث يتطابق طولها مع رؤوس الأمشاط الطبيعية المجاورة.
4. إذا كان الطفل لا يزال في مرحلة النمو، يتم دمج صفيحة النمو لمنع تكرار فرط النمو الطولي.
5. تقصير السلاميات إذا كانت طويلة بشكل غير متناسب.
6. تثبيت الشعاع المعاد بناؤه باستخدام سلك معدني (كيرشنر).
تقنية بتر الشعاع
يعد بتر الشعاع الإجراء المفضل للتضخم الهائل والمشوه للعظام والأنسجة الرخوة الذي يمنع ارتداء الأحذية، أو لحالات التكرار الشديدة بعد محاولات سابقة لتقليل الحجم.
يجب على الآباء إدراك أن استئصال الشعاع الثاني يزيل "حجر الزاوية" للقوس المشطي العرضي. يؤدي هذا غالباً إلى تشوه تقدمي يتمثل في انحراف إصبع القدم الأكبر (إبهام القدم الأروح) حيث يميل الإصبع الأول جانبياً نحو الفراغ المتروك. قد يتطلب هذا تصحيحاً جراحياً لاحقاً خلال فترة المراهقة.
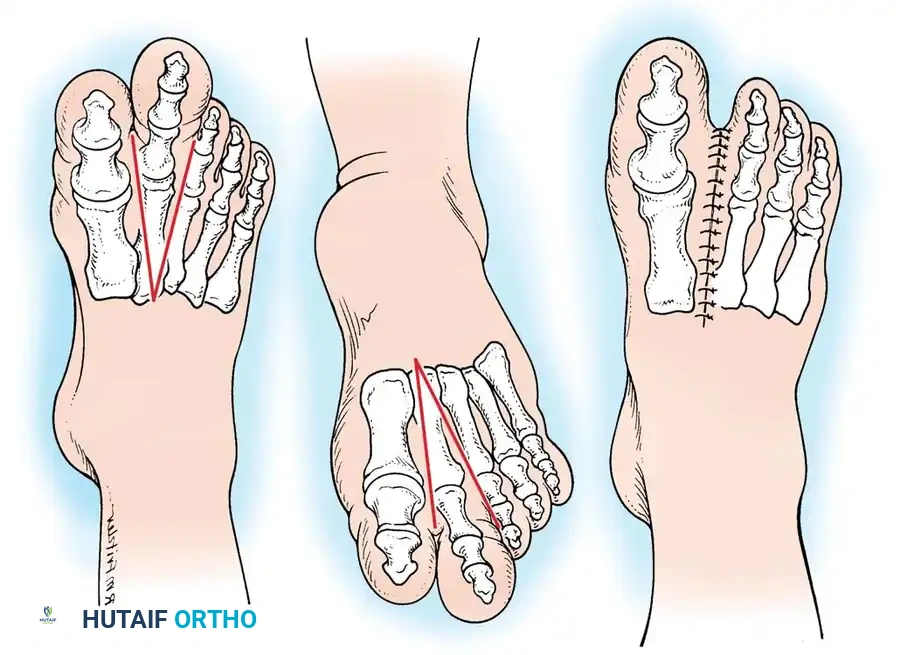
خطوات الجراحة:
1. تصميم سديلات جلدية على شكل حرف V من الجهتين الظهرية والأخمصية.
2. إجراء شقوق تمر عبر المسافات الفاصلة بين الأصابع المجاورة الطبيعية.
3. تحديد وربط الشرايين والأوردة الرقمية التي تغذي الشعاع المتضخم. يتم قطع الأعصاب الرقمية تحت الشد بحيث تتراجع عميقاً داخل عضلات القدم، مما يقلل من خطر تكوين ورم عصبي مؤلم في منطقة تحمل الوزن.
4. استئصال عظمة المشط والسلاميات المرتبطة بها وغلاف الأنسجة الرخوة المتضخمة المحيطة بها ككتلة واحدة.
5. لمنع تباعد مقدمة القدم، من الضروري تقريب الأمشاط المجاورة باستخدام خيوط جراحية قوية.
التحضير للجراحة والتعافي
يعتبر التحضير الجيد وفهم بروتوكول التعافي جزءاً أساسياً من نجاح أي تدخل جراحي لعلاج تشوهات أصابع القدم.
ما قبل الجراحة
يتم تقييم حالة الطفل من قبل طبيب جراحة العظام، وقد يطلب الطبيب صوراً شعاعية (أشعة سينية) أو تصويراً بالرنين المغناطيسي لتقييم العظام والأنسجة الرخوة بدقة. يتم مناقشة التوقعات الجراحية والمخاطر المحتملة مع الآباء لضمان فهمهم الكامل للإجراء.
بروتوكول التعافي وما بعد الجراحة
تختلف فترة التعافي بناءً على نوع الجراحة التي تم إجراؤها:
- في حالات تصغير الشعاع أو إزالة التضخم: يتم وضع جبيرة قصيرة للساق مبطنة جيداً. يُمنع المريض تماماً من تحمل الوزن على القدم المصابة. يتم إزالة السلك المعدني في العيادة بعد 6 أسابيع من الجراحة. بعد ذلك، ينتقل المريض إلى حذاء طبي مخصص أو حذاء مشي متحكم به (CAM boot) لمدة 6 أسابيع إضافية لضمان الالتئام العظمي الكامل.
- في حالات بتر الشعاع: يتم وضع ضمادة ضاغطة سميكة تليها جبيرة قصيرة لحماية الجرح والحفاظ على شكل مقدمة القدم الضيق. يبقى المريض دون تحمل وزن لمدة 3 إلى 4 أسابيع للسماح بشفاء الأنسجة الرخوة الأولية. تُزال الغرز بعد أسبوعين إلى 3 أسابيع. يُسمح بتحمل الوزن المحمي في حذاء ما بعد الجراحة ذو نعل صلب حتى يحدث الشفاء التام، وعادة ما يكون ذلك بين 6 إلى 12 أسبوعاً.
تعد المتابعة طويلة الأمد ضرورية للغاية لمراقبة تطور القدم أثناء نمو الطفل وللتأكد من عدم ظهور تشوهات في الأصابع المجاورة.
الأسئلة الشائعة
مدى خطورة تشوهات أصابع القدم على الطفل
تعتبر معظم تشوهات أصابع القدم، مثل الالتصاق البسيط أو كثرة الأصابع، حالات غير خطيرة ولا تؤثر على صحة الطفل العامة أو قدرته على المشي في المستقبل. ومع ذلك، فإن حالات تضخم الأصابع المرتبطة بمتلازمات وراثية قد تتطلب تقييماً طبياً شاملاً للتأكد من عدم وجود مشاكل صحية أخرى مرافقة.
التوقيت المثالي لإجراء جراحة تجميل أصابع القدم
يختلف التوقيت المثالي بناءً على نوع التشوه. بالنسبة لالتصاق الأصابع وكثرة الأصابع، يفضل العديد من الجراحين إجراء العملية عندما يبلغ الطفل عمر 12 إلى 18 شهراً، أي قبل أن يبدأ الطفل في المشي بانتظام، لتجنب التأثير على توازنه ولضمان التئام الأنسجة بشكل أفضل. في حالات التضخم، قد يُتخذ القرار في وقت مبكر لمنع التشوه التدريجي.
احتمالية عودة الالتصاق أو التضخم بعد الجراحة
في حالات الالتصاق، هناك احتمال ضئيل لظاهرة تسمى "زحف الوتيرة"، حيث ينمو الجلد ليعيد الالتصاق جزئياً مع نمو الطفل. أما في حالات تضخم الأصابع، فإن معدل تكرار المشكلة يكون مرتفعاً جداً إذا تم الاعتماد فقط على إزالة الأنسجة الرخوة دون التدخل في العظام وصفيحة النمو، لذا يستخدم الجراحون تقنيات متقدمة للحد من هذا التكرار.
تأثير الجراحة على قدرة الطفل على المشي
الهدف الأساسي من العمليات الجراحية في القدم هو تحسين وظيفة المشي وتسهيل ارتداء الأحذية. بعد انتهاء فترة التعافي والتئام العظام والأنسجة، يعود معظم الأطفال للمشي والركض بشكل طبيعي تماماً وبدون أي ألم، بل وتتحسن ميكانيكية المشي لديهم مقارنة بما قبل الجراحة.
الحاجة إلى جلسات علاج طبيعي بعد العملية
في معظم حالات التصاق وكثرة الأصابع البسيطة، لا يحتاج الطفل إلى علاج طبيعي مكثف، حيث يستعيد حركته الطبيعية بمجرد زوال الألم وإزالة الجبيرة. ومع ذلك، في الجرا
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك