الدليل الشامل لعلاج انحراف إبهام القدم للداخل الخلقي عند الأطفال
الخلاصة الطبية
انحراف إبهام القدم للداخل الخلقي هو تشوه هيكلي نادر يولد به الطفل، حيث يميل إصبع القدم الكبير نحو الداخل بعيداً عن الأصابع الأخرى بسبب شريط ليفي مشدود. يعتمد العلاج بشكل أساسي على التدخل الجراحي لتحرير الأنسجة وتصحيح استقامة الإصبع لضمان نمو ومشي طبيعيين.
الخلاصة الطبية السريعة: انحراف إبهام القدم للداخل الخلقي هو تشوه هيكلي نادر يولد به الطفل، حيث يميل إصبع القدم الكبير نحو الداخل بعيداً عن الأصابع الأخرى بسبب شريط ليفي مشدود. يعتمد العلاج بشكل أساسي على التدخل الجراحي لتحرير الأنسجة وتصحيح استقامة الإصبع لضمان نمو ومشي طبيعيين.
مقدمة عن انحراف إبهام القدم للداخل الخلقي
يعد انحراف إبهام القدم للداخل الخلقي من التشوهات الهيكلية النادرة والمعقدة التي تصيب قدم الأطفال حديثي الولادة. تتميز هذه الحالة بوجود ميل أو انحراف واضح لإصبع القدم الكبير نحو الجهة الداخلية للقدم، مبتعداً عن بقية الأصابع، وذلك عند مستوى المفصل المشطي السلامي.
عندما يلاحظ الآباء هذا المظهر غير المعتاد في قدم طفلهم، قد يشعرون بالقلق الشديد، ولكن من المهم إدراك أن الطب الحديث وجراحة عظام الأطفال قد تطورا بشكل مذهل لتقديم حلول جذرية وفعالة لهذه الحالة. يختلف هذا التشوه الخلقي تماماً عن الانحراف المكتسب الذي قد يحدث للبالغين، والذي غالباً ما يكون نتيجة لمضاعفات جراحية سابقة. في المقابل، فإن النوع الخلقي يمتد بجذوره إلى مراحل التطور الجنيني داخل الرحم.
من الضروري جداً لطبيب جراحة العظام المتخصص أن يفرق بدقة بين هذه الحالة وبين حالات أخرى مشابهة مثل انحراف المشط الأول للداخل. في الحالات الأخرى، يكون العظم المشطي نفسه منحرفاً بينما يبقى المفصل سليماً، أما في حالة انحراف إبهام القدم للداخل الخلقي الحقيقي، فإن المشكلة الأساسية تكمن في المفصل المشطي السلامي ذاته، وتتراوح شدة الانحراف من درجات بسيطة يمكن ملاحظتها بصعوبة، إلى انحراف شديد وصلب قد يصل إلى زاوية قائمة.
التشريح والميكانيكا الحيوية للقدم
لفهم طبيعة هذا التشوه، يجب إلقاء نظرة مبسطة على تشريح القدم. القدم البشرية مصممة هندسياً لتحمل وزن الجسم وتوفير التوازن أثناء الحركة. الإصبع الكبير، أو الإبهام، يلعب الدور الأكبر في عملية الدفع أثناء المشي.
في حالة انحراف إبهام القدم للداخل الخلقي، غالباً ما تكون المشكلة في قدم واحدة فقط، وتترافق عادة مع مجموعة من التشوهات التشريحية الدقيقة التي يجب على الجراح تقييمها قبل التخطيط لأي تدخل طبي. من أبرز هذه السمات التشريحية المرافقة ما يلي
أولا وجود عظم مشطي أول قصير وسميك، وهذا التغير في طول العظم يؤثر بشكل مباشر على الميكانيكا الحيوية للقدم ويقلل من استقرار الجزء الأمامي منها أثناء تحمل الوزن. ثانيا وجود عظام أو أصابع زائدة، حيث يلاحظ في كثير من الأحيان وجود بقايا لأصابع إضافية لم تكتمل نموها. ثالثا انحراف العظام المشطية الجانبية، مما يزيد من تعقيد الشكل الهندسي العام للقدم. رابعا وهو الأهم، وجود شريط ليفي صلب وغير مرن يمتد من الجانب الداخلي لإصبع القدم الكبير وصولاً إلى قاعدة العظم المشطي الأول.
الأسباب وعوامل الخطر
نظرية الوتر المشدود
التفسير الجنيني الأكثر قبولاً علمياً لهذه الحالة هو حدوث ازدواج غير مكتمل في الإصبع الكبير أثناء فترة الحمل. في المراحل الأولى من التطور الجنيني، تبدأ خليتان لتكوين إصبعين كبيرين في نفس المكان، ولكن الإصبع الداخلي الإضافي يفشل في التطور والنمو بشكل كامل.
مع تقدم نمو الجنين، يتحول هذا الإصبع الإضافي الضامر، جنباً إلى جنب مع الأنسجة الليفية المحيطة به، إلى حبل أو شريط ليفي صلب جداً. هذا الشريط يعمل تماماً مثل وتر القوس المشدود. ومع استمرار نمو الإصبع الكبير الأساسي والسليم، يقوم هذا الشريط الليفي غير المرن بسحب الإصبع تدريجياً وبقوة نحو الداخل.
بمرور الوقت، تنكمش الكبسولة الداخلية للمفصل، وتضعف الكبسولة الخارجية، مما يؤدي في النهاية إلى تشوه صلب وثابت يولد به الطفل. هذا الشد المستمر هو الذي يجعل العلاجات التحفظية غير مجدية في معظم الحالات، حيث أن القوة الميكانيكية للشريط الليفي تتفوق على أي محاولة لتعديل الإصبع يدوياً.
الأعراض والعلامات السريرية
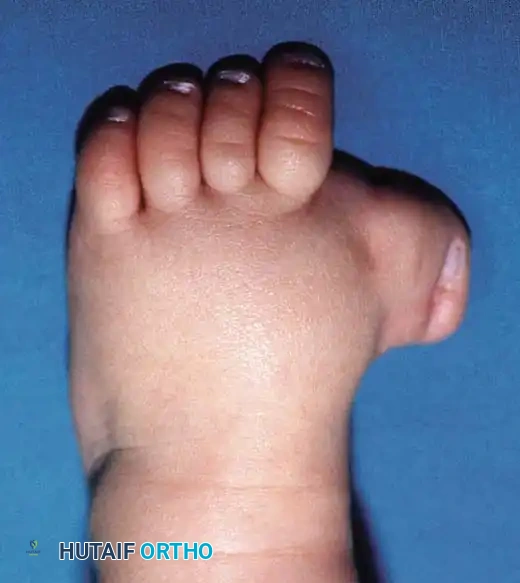
عادة ما يتم اكتشاف هذه الحالة في مرحلة الرضاعة أو الطفولة المبكرة. يلاحظ الآباء في البداية وجود شكل غير طبيعي للقدم، حيث يكون الإصبع الكبير متباعداً بشكل ملحوظ عن الأصابع الأخرى.
مع بدء الطفل في محاولة الوقوف والمشي، تظهر تحديات جديدة، أبرزها صعوبة إيجاد أحذية مناسبة تستوعب العرض الزائد للقدم الناتج عن انحراف الإصبع. عند الفحص السريري في العيادة، يقوم الطبيب بتقييم مدى مرونة المفصل. في الحالات الخفيفة، قد يكون من الممكن إعادة الإصبع إلى وضعه الطبيعي يدوياً، ولكن في الحالات الشديدة، يكون التشوه صلباً وثابتاً لا يمكن تحريكه.
كما يمكن للطبيب المتمرس، من خلال تحسس الحافة الداخلية للقدم، أن يشعر بوضوح بوجود الشريط الليفي المشدود الذي يسبب المشكلة. بالإضافة إلى ذلك، يتم مقارنة طول الإصبع الكبير والعظم المشطي الأول مع بقية أصابع القدم لتقييم مدى القصر الموجود.

التشخيص والتقييم الطبي
الفحص السريري الدقيق
يبدأ التشخيص السليم بأخذ تاريخ طبي مفصل من الوالدين، يليه فحص سريري شامل للقدمين. يركز الجراح على تقييم زاوية الانحراف، مرونة الأنسجة، وجود أي أصابع زائدة، وحالة الجلد والأوعية الدموية والأعصاب في المنطقة.
التقييم الإشعاعي
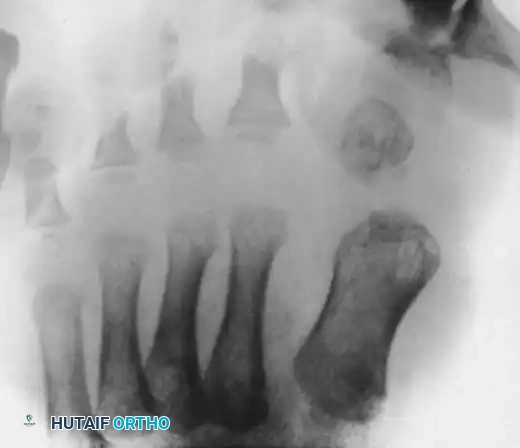
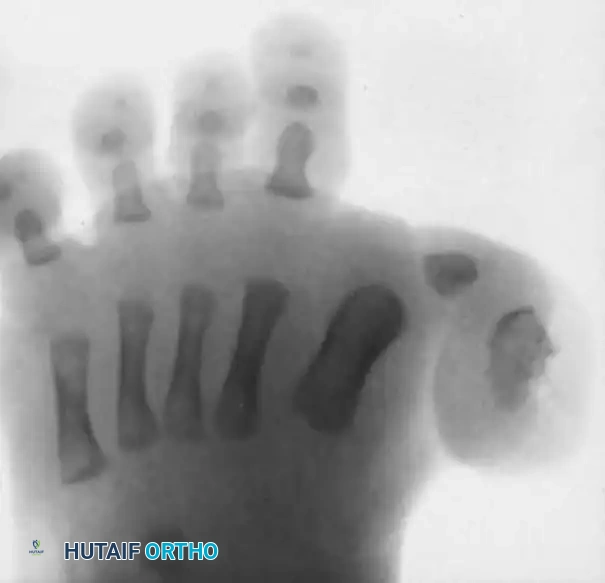
يعتبر التصوير بالأشعة السينية خطوة إلزامية وحاسمة في عملية التشخيص. يتم التقاط صور شعاعية للقدم من زوايا متعددة الأمامية الخلفية، الجانبية، والمائلة. في حالة الأطفال القادرين على الوقوف، يتم أخذ الصور أثناء تحمل الوزن لتقييم الشكل الحقيقي للقدم أثناء الاستخدام.
يبحث الطبيب في الصور الشعاعية عن علامات محددة تؤكد التشخيص وتساعد في رسم الخطة الجراحية. من أهم هذه العلامات وجود خلع جزئي أو كلي في المفصل المشطي السلامي، قصر وزيادة في عرض العظم المشطي الأول، ووجود عظام زائدة أو بقايا أصابع ضامرة في الجهة الداخلية للقدم. كما يتم تقييم الزاوية بين العظام المشطية ومحاذاة بقية الأصابع.
خيارات العلاج المتاحة
يعتمد اختيار العلاج المناسب لحالة انحراف إبهام القدم للداخل الخلقي بشكل كلي على درجة شدة التشوه، مدى صلابة الأنسجة المنكمشة، وعمر الطفل.
من المهم أن يدرك الآباء أن العلاجات غير الجراحية، مثل استخدام الجبائر، أو الأربطة المطاطية، أو العلاج الطبيعي، غالباً ما تكون غير فعالة على الإطلاق في هذه الحالة. السبب في ذلك يعود إلى الطبيعة التشريحية للمشكلة، فالشريط الليفي المشدود لا يمكن إطالته أو إرخاؤه بالتمارين، بل يتطلب تدخلاً مباشراً لإزالته.
لذلك، يعتبر التدخل الجراحي هو الحل الأمثل والوحيد في معظم الحالات. تشمل دواعي إجراء الجراحة زيادة التشوه مع مرور الوقت مما يعيق قدرة الطفل على المشي، عدم القدرة على ارتداء الأحذية العادية، أو ظهور آلام وتصلبات جلدية ناتجة عن الاحتكاك المستمر.
التقنيات الجراحية لتصحيح التشوه
تطورت التقنيات الجراحية بشكل كبير لتقديم حلول مخصصة لكل حالة بناء على شدتها. الهدف الأساسي من أي تدخل جراحي هو تحرير الأنسجة المشدودة، إعادة الإصبع إلى استقامته الطبيعية، وضمان عدم عودة التشوه في المستقبل.
تقنية فارمر
تعتبر تقنية فارمر من الإجراءات الجراحية الفعالة جداً لعلاج التشوهات الخفيفة إلى المتوسطة، خاصة عندما يكون طول العظم المشطي الأول مقبولاً، وتكون المشكلة الأساسية كامنة في شد الأنسجة الرخوة.
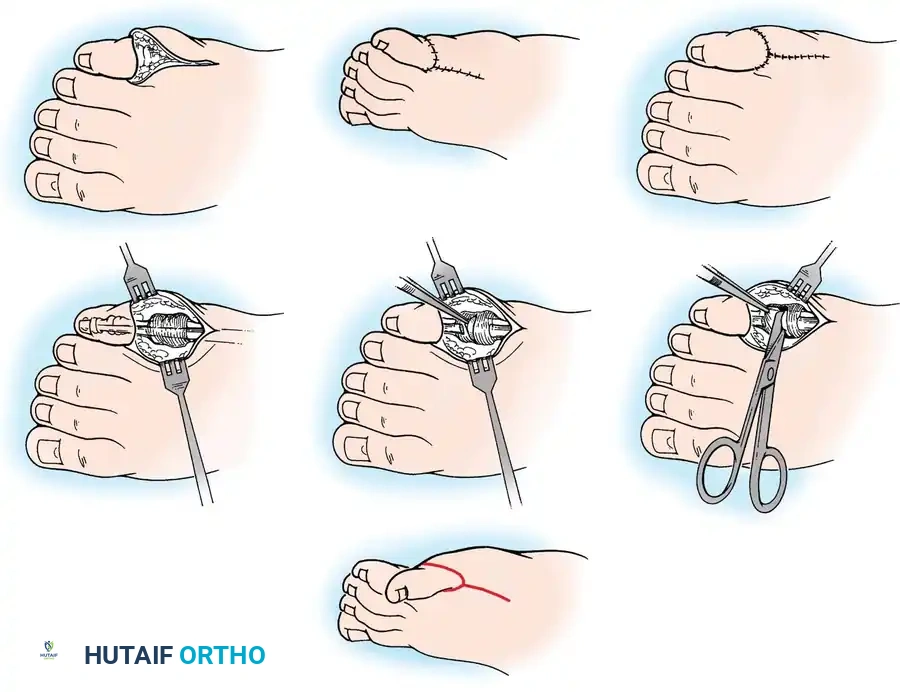
تعتمد هذه التقنية على إجراء تحرير شامل للأنسجة الداخلية، يليه خطوة مبتكرة تتمثل في دمج الجلد بين الإصبع الكبير والإصبع الثاني لإنشاء رابط بيولوجي يمنع الإصبع الكبير من الانحراف للداخل مرة أخرى.
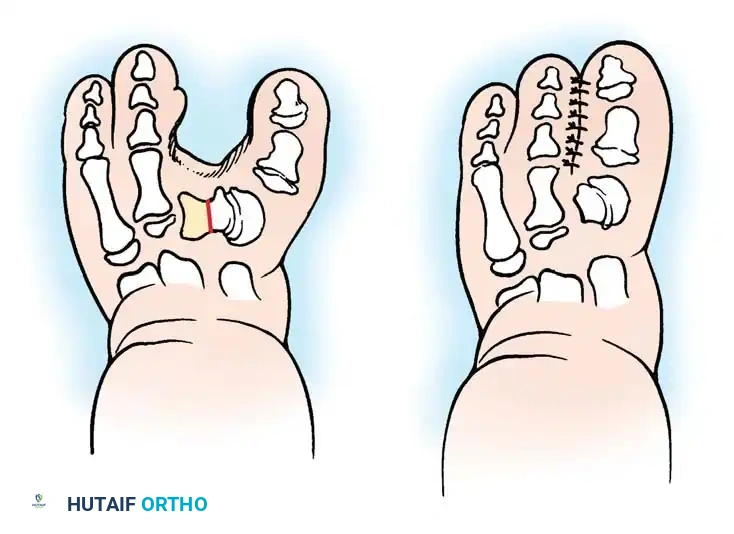
تبدأ العملية بتجهيز المريض وتطبيق عاصبة دموية لضمان رؤية واضحة للجراح. يقوم الجراح برفع شريحة جلدية على شكل حرف واي من السطح العلوي للمسافة بين الإصبعين الأول والثاني. بعد ذلك، يتم فتح كبسولة المفصل الداخلية وتحديد الشريط الليفي المشدود الذي يسبب الانحراف، ويتم استئصاله بالكامل، وهذه هي الخطوة الأهم في العملية.
إذا كانت هناك أي عظام زائدة أو بقايا أصابع ضامرة، يتم استئصالها بدقة. بعد تحرير الإصبع، يتم تحريكه نحو الخارج ليكون بجوار الإصبع الثاني مباشرة، ويتم خياطة حواف الجلد بينهما لإنشاء دمج جزئي. للحفاظ على هذا الوضع المستقيم أثناء فترة التئام الأنسجة، يتم إدخال سلك معدني رفيع يمر عبر عظام الإصبع وصولاً إلى العظم المشطي. في النهاية، يتم تحريك الشريحة الجلدية لتغطية أي فراغ ناتج عن تصحيح وضع الإصبع.
إجراء كيليكيان
في الحالات التي يكون فيها التشوه شديداً وصلباً، وخاصة إذا كان مترافقاً مع قصر شديد في العظم المشطي الأول، فإن تقنية فارمر قد لا تكون كافية. في هذه الحالات المعقدة، يتم اللجوء إلى إجراء كيليكيان، والذي يتضمن إعادة بناء أكثر شمولاً للعظام والأنسجة الرخوة.
يركز هذا الإجراء على التحرير الكامل للمفصل، واستئصال جميع الهياكل والأنسجة التي تسحب الإصبع للداخل، بما في ذلك بعض الأوتار إذا كانت منكمشة بشدة. كما يتضمن الإجراء دمجاً جراحياً أعمق للأنسجة بين الإصبعين الأول والثاني لتوفير قوة شد معاكسة تمنع عودة التشوه.
الإجراءات المساعدة
في جراحة عظام الأطفال، تتشابه مبادئ التعامل مع الأنسجة الرخوة بين مختلف أصابع القدم. على سبيل المثال، التقنيات المستخدمة في تصحيح تشوهات الإصبع الخامس تعتمد على مبادئ مشابهة من حيث تحرير الكبسولة المفصلية وتطويل الأوتار. فهم هذه المبادئ المتقاطعة يسمح للجراح بتعديل خطته الجراحية أثناء العملية بناء على مقدار الشد الذي يواجهه في الأنسجة.
الإجراءات الإنقاذية
في حالات نادرة جداً، حيث يتم إهمال التشوه لسنوات طويلة حتى يتطور إلى التهاب مفصلي حاد ومؤلم لا يمكن علاجه بتحرير الأنسجة فقط، قد يضطر الجراح إلى اللجوء لخيارات إنقاذية.
الخيار الأول هو إيثاق المفصل، أي دمج العظام معاً لمنع الحركة تماماً في المفصل المشطي السلامي، مما يقضي على الألم ويوفر قدماً مستقرة للمشي. يتم دمج المفصل بزاوية محددة تسمح بحركة طبيعية للقدم أثناء المشي. أما الخيار الثاني والأكثر ندرة، فهو البتر الجزئي للإصبع المشوه بشدة والذي يعيق ارتداء الأحذية ويسبب ألماً مبرحاً، وذلك لتحسين جودة حياة المريض.
التعافي وبروتوكول ما بعد الجراحة
يعتبر الالتزام الدقيق بتعليمات ما بعد الجراحة أمراً حاسماً لضمان نجاح العملية ومنع عودة التشوه. تنقسم مرحلة التعافي إلى عدة خطوات متسلسلة يجب اتباعها بعناية.
مباشرة بعد انتهاء الجراحة، يتم وضع قدم الطفل في جبس مبطن يمتد إلى ما بعد الأصابع لحماية السلك المعدني والأنسجة التي تم إصلاحها. يطلب من الأهل إبقاء الساق مرفوعة بشكل مستمر خلال الأيام الأولى لتقليل التورم وضمان تدفق الدم بشكل سليم إلى الشريحة الجلدية.
يمنع منعاً باتاً تحميل الوزن على القدم التي خضعت للجراحة. بالنسبة للأطفال الصغار، قد يتطلب هذا استخدام كرسي متحرك أو وسائل مساعدة خاصة بالأطفال لمنعهم من المشي على القدم المصابة.
بعد مرور ستة أسابيع بالضبط من الجراحة، يتم إزالة الجبس في العيادة، ويقوم الطبيب بسحب السلك المعدني بسلاسة. يتم إجراء صور أشعة سينية جديدة للتأكد من استقرار المفصل واستقامة العظام.
بعد إزالة السلك، يُسمح للطفل بالبدء في تحميل الوزن تدريجياً. يتم توجيه الآباء لإجراء تمارين إطالة خفيفة للمفصل لمنع تيبسه. كما يوصى بشدة باستخدام أحذية ذات مقدمة عريضة جداً لتجنب أي ضغط خارجي قد يدفع الإصبع الكبير نحو الداخل مرة أخرى.
المضاعفات المحتملة وكيفية تجنبها
كما هو الحال مع أي تدخل جراحي دقيق، هناك احتمالية لحدوث بعض المضاعفات التي يجب أن يكون الجراح والآباء على دراية بها. اختيار جراح عظام أطفال متمرس يقلل بشكل كبير من نسب حدوث هذه المشاكل.
من أبرز المضاعفات المحتملة عودة التشوه، وغالباً ما يحدث ذلك إذا لم يتم استئصال الشريط الليفي بالكامل أو إذا تم التغاضي عن وجود عظم زائد. كما قد يحدث ضعف في التروية الدموية للشريحة الجلدية مما يؤدي إلى تأخر التئام الجرح، وفي هذه الحالة يتدخل الجراح فوراً لإجراء ترقيع جلدي.
تيبس المفصل هو نتيجة متوقعة إلى حد ما بسبب التدخل الجراحي الواسع في الكبسولة المفصلية، ولكن إصبعاً مستقيماً وثابتاً أفضل وظيفياً بكثير من إصبع مشوه. أخيراً، تتطلب الجراحة دقة متناهية لحماية الأعصاب الدقيقة في القدم لتجنب أي آلام عصبية مزمنة.
الأسئلة الشائعة
العمر المناسب لإجراء الجراحة
يفضل معظم جراحي عظام الأطفال إجراء التدخل الجراحي في سن مبكرة، عادة بين عمر ستة أشهر إلى سنة ونصف، وذلك قبل أن يبدأ الطفل في المشي بانتظام، مما يساعد على تطور نمط مشي طبيعي ويمنع تفاقم التشوه.
احتمالية عودة التشوه بعد الجراحة
إذا تم إجراء الجراحة بشكل صحيح وشامل، وتم استئصال الشريط الليفي بالكامل مع دمج الأصابع بشكل سليم، فإن نسبة عودة التشوه تكون منخفضة جداً. المتابعة الدورية واختيار الأحذية المناسبة يلعبان دوراً كبيراً في الحفاظ على النتيجة.
الفرق بين التشوه الخلقي والمكتسب
التشوه الخلقي يولد به الطفل ويكون ناتجاً عن خلل في التطور الجنيني ووجود أنسجة ليفية غير طبيعية. أما التشوه المكتسب فيحدث غالباً للبالغين كنتيجة لمضاعفات عملية جراحية سابقة لتصحيح بروز عظمة القدم، حيث يتم المبالغة في شد الأنسجة.
دور العلاج الطبيعي قبل الجراحة
في حالة انحراف إبهام القدم للداخل الخلقي، لا يوجد دور فعال للعلاج الطبيعي أو التمارين قبل الجراحة، لأن المشكلة تكمن في شريط ليفي صلب لا يستجيب للإطالة. العلاج الطبيعي يكون مهماً فقط في مرحلة التأهيل بعد الجراحة.
تأثير الحالة على تعلم المشي
إذا لم يتم علاج الحالة، فإن التشوه سيؤدي إلى صعوبة في إيجاد توازن سليم أثناء المشي، وقد يطور الطفل نمط مشي غير طبيعي لتجنب الألم أو لتعويض عدم استقرار القدم، مما يؤثر على مفاصل الركبة والحوض مستقبلاً.
نوع التخدير المستخدم في العملية
تُجرى هذه العمليات الجراحية للأطفال تحت التخدير العام لضمان عدم شعور الطفل بأي ألم ولتوفير بيئة هادئة ومستقرة للجراح للقيام بالخطوات الدقيقة المطلوبة.
مدة بقاء الأسلاك المعدنية في القدم
يبقى السلك المعدني في القدم لمدة ستة أسابيع تقريباً. وظيفته هي العمل كدعامة داخلية تحافظ على استقامة الإصبع أثناء التئام الأنسجة الرخوة والجلد في وضعها الجديد والمصحح.
إمكانية ارتداء الأحذية العادية مستقبلا
الهدف الأساسي من الجراحة هو السماح للطفل بارتداء الأحذية العادية دون ألم أو صعوبة. بعد التعافي الكامل، سيتمكن الطفل من ارتداء معظم أنواع الأحذية، مع التوصية الدائمة بتجنب الأحذية الضيقة من الأمام.
تأثير دمج الأصابع على وظيفة القدم
الدمج الجراحي الجزئي للجلد بين الإصبع الأول والثاني لا يؤثر سلباً على وظيفة القدم أو القدرة على المشي والركض. بل على العكس، هذا الدمج يعمل كحاجز ميكانيكي يمنع الإصبع الكبير من الانحراف مجدداً، مما يحسن الوظيفة العامة للقدم.
نسبة نجاح العمليات الجراحية
تعتبر نسب نجاح هذه العمليات عالية جداً عندما يتم إجراؤها بواسطة جراح متخصص في عظام الأطفال. الغالبية العظمى من الأطفال يستعيدون شكلاً طبيعياً للقدم ويتمتعون بقدرة كاملة على المشي واللعب دون أي قيود.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك