سيقان الفخذ اللاأسمنتية: دليل شامل للمرضى ودواعي الاستخدام ومزاياها في صنعاء

الخلاصة الطبية
سيقان الفخذ اللاأسمنتية هي حل جراحي حديث وفعال لاستبدال مفصل الورك المتضرر، خاصة لمرضى التهاب المفاصل الذين فشلت معهم العلاجات التقليدية. يهدف هذا الإجراء إلى استعادة وظيفة المفصل وتخفيف الألم، ويتمتع بنسب نجاح عالية.
الخلاصة الطبية السريعة: سيقان الفخذ اللاأسمنتية هي حل جراحي حديث وفعال لاستبدال مفصل الورك المتضرر، خاصة لمرضى التهاب المفاصل الذين فشلت معهم العلاجات التقليدية. يهدف هذا الإجراء إلى استعادة وظيفة المفصل وتخفيف الألم، ويتمتع بنسب نجاح عالية.
مقدمة: ثورة في جراحة استبدال مفصل الورك
يُعد استبدال مفصل الورك إجراءً جراحيًا شائعًا وفعالًا للغاية لتخفيف الألم واستعادة الحركة للمرضى الذين يعانون من تلف شديد في مفصل الورك. ومع التطور المستمر في التقنيات الجراحية والمواد المستخدمة، ظهرت سيقان الفخذ اللاأسمنتية كخيار علاجي متقدم يقدم العديد من المزايا للمرضى. هذه السيقان مصممة لتندمج مباشرة مع عظم الفخذ دون الحاجة إلى أسمنت عظمي، مما يوفر تثبيتًا طبيعيًا وطويل الأمد.
في هذا الدليل الشامل، سنستعرض كل ما يتعلق بسيقان الفخذ اللاأسمنتية: من دواعي استخدامها، كيفية تشخيص الحالة، الإجراء الجراحي بالتفصيل، وصولاً إلى فترة التعافي والرعاية اللاحقة. نهدف إلى تزويدك بالمعلومات الوافية لتمكينك من فهم هذا الخيار العلاجي المبتكر بشكل أفضل.
في صنعاء، يُعتبر الأستاذ الدكتور محمد هطيف الرائد بلا منازع في مجال جراحة العظام، ويتمتع بخبرة واسعة ومهارة عالية في إجراء عمليات استبدال مفصل الورك باستخدام أحدث التقنيات، بما في ذلك سيقان الفخذ اللاأسمنتية. يلتزم الدكتور هطيف بتقديم أفضل رعاية ممكنة لمرضاه، مستخدمًا أحدث المعارف والأدوات لضمان أفضل النتائج.

التشريح: فهم مفصل الورك وعظم الفخذ
لفهم عملية استبدال مفصل الورك، من الضروري أولاً فهم التشريح الأساسي للمفصل نفسه. مفصل الورك هو مفصل كروي حقي، يربط عظم الفخذ (أطول عظم في الجسم) بالحوض. يتكون المفصل من رأس عظم الفخذ (الكرة) الذي يستقر داخل التجويف الحقي في الحوض (الحُق). هذه البنية تسمح بحركة واسعة النطاق في جميع الاتجاهات، مما يتيح لنا المشي والجري والانحناء والقيام بالعديد من الأنشطة اليومية.
تُغطى أسطح العظام داخل المفصل بغضروف أملس يسمح للعظام بالانزلاق فوق بعضها البعض بسلاسة. عندما يتضرر هذا الغضروف بسبب التهاب المفاصل أو الإصابة، يصبح الاحتكاك مؤلمًا وتتقيد الحركة. في عملية استبدال مفصل الورك، يتم استبدال الأجزاء التالفة من العظم والغضروف بمكونات اصطناعية.
التركيز على عظم الفخذ:
في سياق سيقان الفخذ اللاأسمنتية، ينصب التركيز بشكل خاص على الجزء العلوي من عظم الفخذ. هذا الجزء يتضمن رأس الفخذ الذي يتم استبداله، والمدور الكبير (بروز عظمي كبير على الجانب الخارجي من الجزء العلوي للفخذ)، والمدور الصغير (بروز أصغر على الجانب الداخلي).
- المدور الكبير: يقع خلفي جانبي قليلاً لمحور الفخذ. تلتصق به أوتار عضلات الألوية الوسطى والصغرى، وهي عضلات مهمة لتحريك الورك.
- المدور الصغير: نقطة ارتباط لبعض العضلات الأخرى التي تساعد في حركة الورك.
- الحفرة الكمثرية (Piriformis fossa): هي معلم تشريحي مهم للوصول إلى القناة النخاعية لعظم الفخذ أثناء الجراحة. يلتصق وتر العضلة الكمثرية بهذه الحفرة على الجانب الإنسي من المدور الكبير.
العصب الوركي: يغادر العصب الوركي الحوض عبر الثقبة الوركية الكبرى، أسفل العضلة الكمثرية، ويمر عبر الفخذ في الجزء الخلفي. يجب توخي الحذر الشديد لحماية هذا العصب أثناء الجراحة، خاصة عند وضع المباعِدات خلف المدور لرفع الجزء القريب من الفخذ في الجرح.















الأسباب: متى تكون سيقان الفخذ اللاأسمنتية هي الحل؟
تُعد سيقان الفخذ اللاأسمنتية خيارًا علاجيًا ممتازًا للمرضى الذين يعانون من تلف شديد في مفصل الورك، والذي يسبب ألمًا مزمنًا ويحد من قدرتهم على أداء الأنشطة اليومية. السبب الرئيسي الذي يدفع الأطباء لترشيح هذا النوع من الجراحة هو التهاب المفاصل الشديد.
دواعي الاستعمال الرئيسية لسيقان الفخذ اللاأسمنتية
- التهاب المفاصل المصحوب بأعراض: يشمل ذلك التهاب المفاصل التنكسي (الفُصال العظمي)، والتهاب المفاصل الروماتويدي، والتهاب المفاصل التالي للصدمة، وغيرها من الحالات التي تؤدي إلى تآكل الغضروف المفصلي. عندما يفشل العلاج التحفظي (مثل المسكنات، مضادات الالتهاب غير الستيرويدية، مساعدات المشي، وتعديل النشاط) في السيطرة على الأعراض، يصبح التدخل الجراحي ضروريًا.
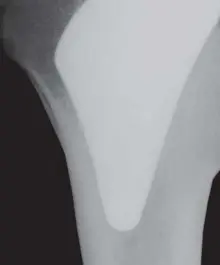
- تشكل عظم الفخذ القريب المناسب: يجب أن يمتلك المريض تشكلاً مناسبًا لعظم الفخذ القريب لزرع ساق غير مثبتة بالأسمنت. تُوصف هذه الأشكال عادةً بأنها "على شكل كأس الشمبانيا" أو "على شكل قمع"، مما يشير إلى وجود عظم قوي وصحي يسمح بالتثبيت الميكانيكي الأولي الجيد واندماج العظم لاحقًا. تُصنف قنوات الفخذ وفقًا لتصنيف Dorr (أنواع A، B، C)، حيث تكون الأنواع A و B أكثر ملاءمة للتثبيت اللاأسمنتي، بينما قد يكون النوع C أكثر تحديًا.
- العمر والحالة الصحية العامة: غالبًا ما يُفضل استخدام السيقان اللاأسمنتية للمرضى الأصغر سنًا والأكثر نشاطًا، حيث يُتوقع أن تدوم هذه الغرسات لفترة أطول بفضل اندماجها الحيوي مع العظم. ومع ذلك، يمكن أن تكون خيارًا جيدًا للمرضى الأكبر سنًا الذين يتمتعون بصحة عظمية جيدة.
الأعراض: علامات تدل على الحاجة لاستبدال مفصل الورك
تتطور أعراض تلف مفصل الورك عادةً ببطء وتزداد سوءًا بمرور الوقت. هذه الأعراض هي التي تدفع المريض لطلب المساعدة الطبية وتؤدي في النهاية إلى النظر في خيارات مثل استبدال مفصل الورك بساق لاأسمنتية.
الأعراض الشائعة لتلف مفصل الورك
- الألم المزمن في الورك أو الفخذ: غالبًا ما يكون الألم هو العرض الأول والأكثر إزعاجًا. قد يكون الألم حادًا أو خفيفًا، وقد يزداد سوءًا مع النشاط البدني ويتحسن مع الراحة. قد ينتشر الألم إلى الفخذ أو الأرداف أو الركبة.
- التيبس ومحدودية الحركة: يجد المرضى صعوبة في تحريك مفصل الورك، مما يؤثر على قدرتهم على المشي، صعود السلالم، ارتداء الجوارب، أو حتى الجلوس والوقوف. قد يصبح المفصل متيبسًا بشكل خاص بعد فترات من عدم النشاط، مثل الاستيقاظ في الصباح.
- العرج أو صعوبة المشي: قد يؤدي الألم ومحدودية الحركة إلى تغيير في طريقة المشي (العرج)، مما يزيد من الضغط على المفاصل الأخرى ويؤثر على التوازن.
- صوت طقطقة أو احتكاك في المفصل: قد يسمع المرضى أو يشعرون بصوت طقطقة أو احتكاك داخل المفصل، خاصة عند الحركة، بسبب تآكل الغضروف.
- ضعف في عضلات الفخذ والأرداف: مع تفاقم الحالة، قد تضعف العضلات المحيطة بمفصل الورك بسبب قلة الاستخدام والألم.
- تفاوت في طول الطرف (Limb Length Discrepancy): في بعض الحالات المتقدمة، قد يؤدي تلف المفصل إلى اختلاف في طول الساقين، مما يسبب مشاكل في المشي والظهر.
إذا كنت تعاني من هذه الأعراض، فمن المهم استشارة طبيب متخصص في جراحة العظام، مثل الأستاذ الدكتور محمد هطيف في صنعاء، لتقييم حالتك وتحديد أفضل مسار علاجي لك.
التشخيص: تحديد الحاجة للسيقان اللاأسمنتية
عملية التشخيص دقيقة وشاملة لضمان أن استبدال مفصل الورك بساق لاأسمنتية هو الخيار الأنسب للمريض. يقوم الأستاذ الدكتور محمد هطيف باتباع نهج منهجي لتقييم كل حالة.
خطوات التشخيص
-
التاريخ المرضي والفحص السريري:
- يستمع الطبيب إلى وصف المريض للأعراض، بما في ذلك متى بدأت، مدى شدتها، وما الذي يزيدها أو يخففها.
- يُجرى فحص شامل للورك، بما في ذلك تقييم مدى حركة المفصل، وجود أي ألم عند الحركة، وقوة العضلات المحيطة.
- يُجرى تقييم لتفاوت طول الطرفين السفليين قبل الجراحة، وهو أمر أساسي لتخطيط العملية. من المهم أيضًا معرفة مدى إدراك المريض لأي تفاوت في طول الساقين.
-
التصوير الشعاعي (الأشعة السينية):
- تُعد الأشعة السينية (AP) للحوض، والأشعة السينية (AP والجانبية) للورك، هي الفحوصات التصويرية الأساسية. تكشف هذه الصور عن مدى تلف المفصل، تآكل الغضروف، وجود نتوءات عظمية، وأي تشوهات في بنية العظام.
-
تقييم تشكل عظم الفخذ القريب:
تُستخدم الأشعة السينية أيضًا لتقييم تشكل القناة الفخذية لتحديد مدى ملاءمتها لزرع ساق غير مثبتة بالأسمنت. تُصنف قنوات الفخذ عادةً إلى أنواع Dorr A و B و C (كما هو موضح في الشكل 2).
- Dorr Type A (شكل كأس الشمبانيا): تتميز بقناة فخذية واسعة في الجزء القريب وتضيق تدريجيًا نحو الأسفل، وتُعتبر مثالية للتثبيت اللاأسمنتي.
- Dorr Type B (شكل القمع): تتميز بقناة أضيق قليلاً ولكنها لا تزال مناسبة للتثبيت اللاأسمنتي.
- Dorr Type C (شكل الأنبوب): تتميز بقناة ضيقة ومتوازية، وقد تكون أكثر تحديًا للتثبيت اللاأسمنتي.
- يساعد هذا التقييم في اختيار نوع وحجم الغرسة المناسبين للمريض.


-
التخطيط المسبق للجراحة (Templating):
- بناءً على الأشعة السينية، يقوم الجراح بإجراء تخطيط دقيق للجراحة باستخدام قوالب خاصة لتحديد الحجم والشكل الأمثل للغرسات التي ستُستخدم. يضمن هذا التخطيط الدقيق استعادة طول الطرف وتوازن المفصل بشكل مثالي.
موانع الاستعمال (Pitfalls)
هناك بعض الحالات التي قد تمنع إجراء عملية استبدال مفصل الورك بساق لاأسمنتية، أو تجعلها أكثر صعوبة:
- وجود عدوى نشطة: تُعد العدوى النشطة في المفصل أو الجسم مانعًا مطلقًا لزرع أي طرف اصطناعي. يجب علاج العدوى بالكامل قبل التفكير في الجراحة.
- تشوه عظم الفخذ الأساسي: التشوهات الشديدة في عظم الفخذ قد تجعل زرع الساق اللاأسمنتية صعبًا أو مستحيلاً.
- عدم تطابق بين الجزء القريب والجزء المتوسط من الفخذ (خلل التنسج): إذا كان هناك عدم تناسق كبير في شكل القناة الفخذية، فقد يؤثر ذلك على استقرار الساق اللاأسمنتية.
من خلال هذا التقييم الشامل، يضمن الأستاذ الدكتور محمد هطيف اختيار العلاج الأمثل لكل مريض، مع الأخذ في الاعتبار جميع العوامل الفردية لضمان أفضل النتائج الممكنة.
العلاج: جراحة استبدال مفصل الورك بساق لاأسمنتية
بعد التشخيص الدقيق، إذا تقرر أن استبدال مفصل الورك بساق لاأسمنتية هو الخيار الأفضل، يبدأ التخطيط للإجراء الجراحي. تهدف هذه الجراحة إلى استبدال الأجزاء التالفة من مفصل الورك بمكونات اصطناعية، مما يخفف الألم ويستعيد الوظيفة.
الخيارات العلاجية قبل الجراحة
قبل اللجوء إلى الجراحة، غالبًا ما تُجرب تدابير غير جراحية للتحكم في الأعراض في المراحل المبكرة من المرض:
- الأدوية: المسكنات، ومضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب.
- مساعدات المشي: مثل العكازات أو المشايات لتقليل الضغط على المفصل المصاب.
- تعديل النشاط: تجنب الأنشطة التي تزيد الألم، والتركيز على التمارين منخفضة التأثير.
- العلاج الطبيعي: لتقوية العضلات المحيطة وتحسين مدى الحركة.
إذا فشلت هذه التدابير في توفير راحة كافية، يصبح التدخل الجراحي هو الخيار التالي.
الإجراء الجراحي: سيقان الفخذ اللاأسمنتية
تُعد جراحة استبدال مفصل الورك إجراءً معقدًا يتطلب دقة ومهارة عالية. يقود الأستاذ الدكتور محمد هطيف فريقه الجراحي بخبرة لضمان أفضل النتائج.
1. وضعية المريض والوصول الجراحي
- وضعية المريض: يتم وضع المريض على جانبه، مع الجانب المصاب للأعلى، وتثبيت الحوض بوسادات أمامية وخلفية لضمان الثبات. تُغطى الساق بالكامل مع ترك القدم حرة لتقييم طول الطرف أثناء الجراحة.
- الوصول الجراحي: يمكن استخدام طرق وصول مختلفة (خلفية، جانبية، أمامية). يتم تدوير الفخذ داخليًا (للوصول الخلفي) أو خارجيًا (للوصول الجانبي) لإظهار الجزء القريب من الفخذ في الجرح.
2. تقييم طول الطرف وإزالة عنق الفخذ
- قياس طول الطرف: قبل خلع الورك، يتم تقييم طول الطرف وتعويض الورك باستخدام دليل خاص. يتم وضع علامة على المدور الكبير، ويتم إدخال دبوس صغير في جناح الحرقفة كنقطة مرجعية.
- قطع عنق الفخذ: يتم قطع عنق الفخذ بمنشار كهربائي عند المستوى المناسب، والذي يحدده التخطيط المسبق للجراحة (عادةً عرض إصبع فوق المدور الصغير).


3. تحضير القناة الفخذية (تقنية الساق المستدقة)
تُعد السيقان المستدقة (Tapered Stems) مصممة لتثبيت نفسها في المنطقة القريبة من الفخذ (metaphyseal region) بشكل إسفيني. الجزء القريب من الساق مغطى بطبقة مسامية لتعزيز الاستقرار الأولي والسماح بنمو العظم.
- فتح القناة الفخذية: يتم تحديد الحفرة الكمثرية وتُفتح القناة الفخذية باستخدام أداة خاصة (box osteotome)، مع التأكد من البقاء جانبيًا للحفاظ على محاذاة صحيحة.
- توسيع القناة (Reaming): تُستخدم موسعات متسلسلة الحجم لتوسيع القناة الفخذية تدريجيًا. يبدأ الجراح بأصغر موسع ويزيد الحجم حتى يشعر بمقاومة قوية من القشرة العظمية. يجب أن يبقى الموسع جانبيًا وفي محاذاة مع القناة الفخذية لضمان التوضع في مركز القناة النخاعية.
- تشكيل القناة (Broaching): بعد التوسيع، تُستخدم أدوات تشكيل (broaches) لإزالة العظم الإسفنجي وتشكيل القناة لتناسب الساق الاصطناعية. يتم إدخال أدوات التشكيل المتسلسلة حتى الوصول إلى الحجم المخطط له، مع الحفاظ على الانحراف الأمامي المطلوب لعنق الفخذ. يجب أن تكون الساق التجريبية مستقرة دورانيًا داخل القناة.








4. التجربة وتأكيد الاستقرار
- رؤوس الفخذ التجريبية: يتم وضع عنق فخذ تجريبي ورأس فخذ تجريبي على الساق التجريبية، ويتم رد المفصل.
- فحص الاستقرار وطول الطرف: يتم فحص استقرار الورك في أوضاع مختلفة (تمديد كامل ودوران خارجي، وثني كامل ودوران داخلي). يتم أيضًا التحقق من طول الطرف وتعويض الورك باستخدام الدليل الذي تم إعداده مسبقًا. إذا كان هناك عدم استقرار أو تفاوت في الطول، يتم تجربة خيارات مختلفة من عنق الفخذ والرأس حتى يتم تحقيق الاستقرار والطول والتعويض المطلوب.
5. زرع الساق النهائية ورأس الفخذ
- زرع الساق: بعد التأكد من الحجم والاستقرار، يتم إزالة أداة التشكيل (broach) وتُزرع الساق الفخذية النهائية. يجب أن يكون بالإمكان إدخال الساق يدويًا إلى مستوى معين، ثم يتم تثبيتها بالكامل بضربات لطيفة بالمطرقة.
- زرع رأس الفخذ: يتم غسل وتجفيف المخروط اللطيف (Morse taper)، ثم يُزرع رأس الفخذ النهائي.
- إغلاق الجرح: يتم غسل مفصل الورك جيدًا للتأكد من عدم وجود أي بقايا، ثم يتم رد المفصل وتخييط الكبسولة وإغلاق الجرح طبقة تلو الأخرى.


6. تحضير القناة الفخذية (تقنية الساق الأسطوانية)
تُعد السيقان الأسطوانية (Cylindrical Stems) مصممة للحصول على استقرار أولي من خلال التثبيت المحكم في الجزء المتوسط من الفخذ (diaphyseal fit). تكون هذه السيقان مغطاة بالكامل بطبقة مسامية لتعزيز نمو العظم.
- ثقب توجيهي: يتم عمل ثقب توجيهي في الحفرة الكمثرية، مع الحرص على أن يكون جانبيًا وخلفيًا لضمان محاذاة صحيحة.
- توسيع القناة (Reaming): تُوسع القناة موسعات متسلسلة حتى يتم الحصول على تثبيت قشري جيد على طول 5 سم في القناة المتوسطة، باستخدام موسع أصغر بمقدار 0.5 مم من حجم الساق المقترح.
- تشكيل القناة (Broaching): تُستخدم أدوات تشكيل متسلسلة بدءًا من الأصغر، وتُضرب في القناة الفخذية حتى يتطابق حجم أداة التشكيل مع حجم المكون النهائي، مع الحفاظ على الانحراف الأمامي الصحيح.

نصائح هامة لضمان نجاح الجراحة
يحرص الأستاذ الدكتور محمد هطيف على تطبيق أفضل الممارسات الجراحية، ومنها:
- التأكد من أن الركبة والقدم المقابلتين يمكن تحسسهما: يساعد ذلك في تحديد أطوال الأطراف بدقة أثناء الجراحة.
- تثبيت الحوض بإحكام: يمنع ذلك ميلان المريض أثناء الجراحة، مما قد يؤثر على تحديد المعالم العظمية وتوضع مكونات المفصل.
- تنظيف الأنسجة الرخوة حول الحفرة الكمثرية: يساعد في تحديد نقطة الدخول الصحيحة لأداة فتح القناة الفخذية.
- الحماية الدقيقة للأنسجة الرخوة والعضلات: لتجنب أي ضرر أثناء استخدام الأدوات الجراحية.
- **عد
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك