الدليل الشامل لمرضى كسور قاعدة المشطية الخامسة وكسر جونز
الخلاصة الطبية
كسور المشطية الخامسة هي إصابات شائعة تصيب العظمة الخارجية للقدم وغالبا ما تحدث بسبب التواء الكاحل أو الإجهاد المتكرر. يشمل العلاج استخدام الجبائر أو الأحذية الطبية وفي بعض الحالات المعقدة مثل كسر جونز قد يتطلب الأمر تدخلا جراحيا لضمان التئام العظم بشكل سليم.
الخلاصة الطبية السريعة: كسور المشطية الخامسة هي إصابات شائعة تصيب العظمة الخارجية للقدم وغالبا ما تحدث بسبب التواء الكاحل أو الإجهاد المتكرر. يشمل العلاج استخدام الجبائر أو الأحذية الطبية وفي بعض الحالات المعقدة مثل كسر جونز قد يتطلب الأمر تدخلا جراحيا لضمان التئام العظم بشكل سليم.
مقدمة عن كسور المشطية الخامسة
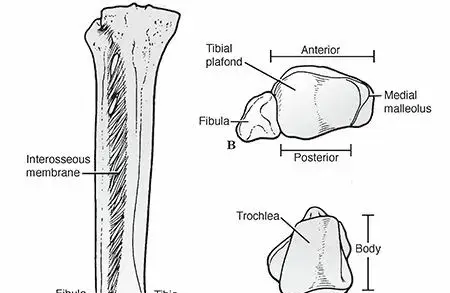
تعتبر كسور المشطية الخامسة من أكثر الإصابات شيوعا التي تصيب القدم والكاحل، وتمثل نسبة كبيرة من الحالات التي يستقبلها أطباء جراحة العظام يوميا. تقع عظمة المشطية الخامسة على الحافة الخارجية للقدم، وتربط بين عظام منتصف القدم وقاعدة إصبع القدم الصغير. تحظى هذه الكسور باهتمام طبي وأكاديمي بالغ نظرا لطبيعتها المعقدة ومعدلات التئامها التي قد تكون غير متوقعة في بعض الأحيان.
السبب الرئيسي وراء تأخر الالتئام أو عدم التحام العظم في هذه المنطقة يعود إلى الطبيعة التشريحية الفريدة للتروية الدموية لعظمة المشطية الخامسة. تحتوي هذه العظمة على منطقة حرجة تعرف باسم المنطقة الفاصلة، وهي منطقة تعاني من ضعف طبيعي في الإمداد الدموي عند نقطة التقاء عنق العظمة بجسمها.
تاريخيا، تم وصف أحد أشهر هذه الكسور بواسطة السير روبرت جونز في عام ألف وتسعمائة واثنين بعد أن أصيب به أثناء الرقص، ومنذ ذلك الحين أصبح مصطلح كسر جونز يستخدم بشكل شائع. ومع ذلك، فإن الممارسة الطبية الحديثة تتطلب دقة متناهية، حيث لا يمكن إطلاق هذا الاسم على جميع كسور المشطية الخامسة. يتطلب الأمر نظام تصنيف دقيق يحدد نوع الكسر وموقعه بدقة لاختيار خطة العلاج الأنسب، سواء كانت تحفظية أو جراحية، لضمان عودة المريض إلى حياته الطبيعية بأمان وفعالية.
التشريح والميكانيكا الحيوية للقدم
لفهم طبيعة كسور المشطية الخامسة وكيفية علاجها، من الضروري جدا التعرف على التركيب التشريحي الدقيق لهذه العظمة والقوى الميكانيكية التي تتعرض لها يوميا أثناء المشي أو ممارسة الرياضة.
التروية الدموية لعظمة المشطية الخامسة
يعتمد التئام أي كسر في الجسم بشكل أساسي على وصول الدم المحمل بالأكسجين والمواد المغذية إلى موقع الإصابة. تتلقى عظمة المشطية الخامسة إمدادها الدموي من ثلاثة مصادر رئيسية:
- الشريان المغذي وهو الشريان الذي يدخل من الجانب الداخلي للثلث الأوسط من جسم العظمة، ويوفر تدفقا دمويا داخل النخاع يتجه نحو قاعدة العظمة.
- الشرايين الكردوسية وهي الشرايين التي تدخل من قاعدة المشطية، وتغذي الحدبة والأسطح المفصلية القريبة.
- الشبكة السمحاقية وهي شبكة من الأوعية الدموية الدقيقة التي تغذي القشرة الخارجية للعظم.
تكمن المشكلة الطبية في منطقة التقاء جسم العظمة بقاعدتها، حيث تعتمد هذه المنطقة على شبكة تواصل ضعيفة جدا بين الإمداد الدموي المتجه لأعلى والإمداد المتجه لأسفل. يخلق هذا الوضع منطقة فقيرة بالدم. عندما يحدث كسر في هذه المنطقة، ينقطع الإمداد الدموي الداخلي، مما يترك موقع الكسر معتمدا فقط على الشبكة الخارجية المحدودة، وهذا ما يفسر الارتفاع الكبير في خطر تأخر الالتئام أو عدم التئام الكسر على الإطلاق.
القوى الميكانيكية المؤثرة على القدم
تتعرض قاعدة المشطية الخامسة لقوى انحناء هائلة أثناء دورة المشي الطبيعية، خاصة في اللحظة التي يرتفع فيها الكعب عن الأرض وتندفع القدم للأمام. بالإضافة إلى ذلك، تعمل هذه العظمة كنقطة ارتكاز حيوية ترتبط بها أوتار وأربطة قوية جدا، منها:
- وتر العضلة الشظوية القصيرة الذي يتصل بالجانب الخارجي لقاعدة العظمة، ويسحب القدم للخارج بقوة.
- الحزمة الجانبية للพافة الأخمصية التي تتصل بالجانب السفلي للعظمة، وتعمل على منع انهيار قوس القدم.
- وتر العضلة الشظوية الثالثة الذي يتصل بالجزء العلوي من قاعدة العظمة.
تخلق هذه القوى المتعاكسة تحديا كبيرا، حيث تؤدي إلى شد طرفي الكسر وإبعادهما عن بعضهما البعض، مما يعقد عملية الالتئام في منطقة تعاني أصلا من ضعف في التروية الدموية.
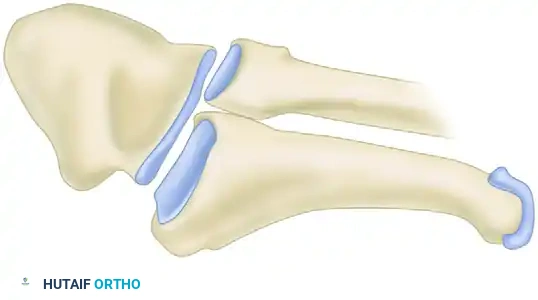
تصنيف كسور قاعدة المشطية الخامسة
لضمان تقديم العلاج الأمثل وتوقع نتائج الشفاء بدقة، يقوم أطباء العظام بتقسيم كسور قاعدة المشطية الخامسة إلى ثلاث مناطق تشريحية متميزة، بناء على نظام تصنيف علمي معتمد.

المنطقة الأولى كسور الانقلاع
المنطقة الأولى هي الجزء الأقرب لمفصل الكاحل وتشمل قاعدة العظمة. تعتبر الكسور في هذه المنطقة هي الأكثر شيوعا.
* آلية الحدوث تحدث هذه الكسور عادة نتيجة التواء الكاحل المفاجئ للداخل بينما تكون القدم متجهة لأسفل. يؤدي هذا الشد العنيف إلى قيام وتر العضلة الشظوية القصيرة أو اللفافة الأخمصية بانتزاع قطعة صغيرة من العظم.
* التسمية السريرية يطلق على هذا النوع غالبا اسم كسر جونز الكاذب أو كسر التنس.
المنطقة الثانية كسر جونز الحقيقي
تمتد المنطقة الثانية من نهاية المنطقة الأولى وتصل إلى المنطقة الفاصلة التي تحدثنا عنها سابقا. الأهمية الطبية لهذه المنطقة تكمن في أنها تشمل المفصل بين العظمة الرابعة والخامسة.
* آلية الحدوث تنتج عادة عن قوة ضغط شديدة تدفع مقدمة القدم للداخل بينما يكون الكاحل مشدودا لأسفل، مما يسبب انحناء شديدا يؤدي إلى الكسر.
* الأهمية السريرية هذا هو الموقع الدقيق لكسر جونز الحقيقي، ويقع مباشرة داخل المنطقة ذات التروية الدموية الضعيفة، مما يجعله كسرا صعب الالتئام.
المنطقة الثالثة كسور الإجهاد
تشمل المنطقة الثالثة الجزء الأولي من جسم العظمة، وتمتد لمسافة سنتيمتر ونصف تقريبا.
* آلية الحدوث هذا هو الموقع الكلاسيكي لكسور الإجهاد، والتي تحدث عادة لدى الرياضيين نتيجة الصدمات الدقيقة المتكررة والتحميل المستمر على القدم دون إعطائها وقتا للتعافي.
* التصنيف الطبي لكسور الإجهاد يتم تقسيم هذه الكسور بناء على مظهرها في الأشعة السينية إلى كسر حاد مبكر، أو كسر متأخر الالتئام يظهر فيه اتساع في خط الكسر، أو حالة عدم التئام كاملة حيث ينسد التجويف العظمي وتتباعد حواف الكسر.
الأسباب وعوامل الخطر
تتعدد الأسباب التي قد تؤدي إلى الإصابة بكسور المشطية الخامسة، وتختلف باختلاف نوع الكسر والمنطقة المصابة. من أبرز هذه الأسباب:
- التواء الكاحل وهو السبب الأكثر شيوعا لكسور المنطقة الأولى، حيث يؤدي الانقلاب المفاجئ للقدم إلى شد الأوتار بقوة وكسر العظم.
- الإصابات الرياضية الحركات المفاجئة، القفز، وتغيير الاتجاه السريع في رياضات مثل كرة القدم، كرة السلة، والتنس تزيد من خطر الإصابة بكسر جونز.
- الإجهاد المتكرر الركض لمسافات طويلة أو زيادة كثافة التدريب الرياضي بشكل مفاجئ يؤدي إلى كسور الإجهاد في المنطقة الثالثة.
- طبيعة القدم الأشخاص الذين يمتلكون قوس قدم عالي يكونون أكثر عرضة لوضع ضغط زائد على الحافة الخارجية للقدم.
- الأحذية غير المناسبة ارتداء أحذية لا توفر الدعم الكافي أو ذات نعل صلب جدا يمكن أن يزيد من الضغط الميكانيكي على المشطية الخامسة.
الأعراض والعلامات السريرية
عند حدوث كسر في المشطية الخامسة، يواجه المريض مجموعة من الأعراض المزعجة التي تدفعه لطلب الرعاية الطبية. تشمل هذه الأعراض:
- ألم حاد ومفاجئ يتركز الألم بشكل أساسي على الحافة الخارجية للقدم، ويزداد بشكل ملحوظ عند محاولة المشي أو وضع الوزن على القدم المصابة.
- تورم وانتفاخ يظهر تورم واضح في الجزء الخارجي من القدم، وقد يمتد ليشمل الكاحل في حالات الالتواء الشديد.
- كدمات وتغير في لون الجلد قد تظهر كدمات زرقاء أو أرجوانية حول منطقة الكسر نتيجة النزيف الداخلي الدقيق.
- صعوبة في المشي يجد المريض صعوبة بالغة في تحمل وزنه، ويميل إلى العرج أو المشي على الحافة الداخلية للقدم لتجنب الألم.
- ألم عند اللمس عند قيام الطبيب بالضغط برفق على قاعدة المشطية الخامسة، يشعر المريض بألم شديد وموضعي.
التشخيص والتصوير الطبي
التشخيص الدقيق والمبكر هو حجر الأساس في نجاح خطة العلاج. يعتمد طبيب العظام على التقييم الشامل الذي يجمع بين الفحص السريري والتصوير الطبي.
الفحص السريري
يبدأ الطبيب بأخذ التاريخ الطبي المفصل للمريض، وسؤاله عن كيفية حدوث الإصابة والأعراض التي يشعر بها. بعد ذلك، يقوم بفحص القدم بعناية، وتحديد نقاط الألم الدقيقة، وتقييم حالة الجلد والدورة الدموية والأعصاب في القدم المصابة.
صور الأشعة السينية
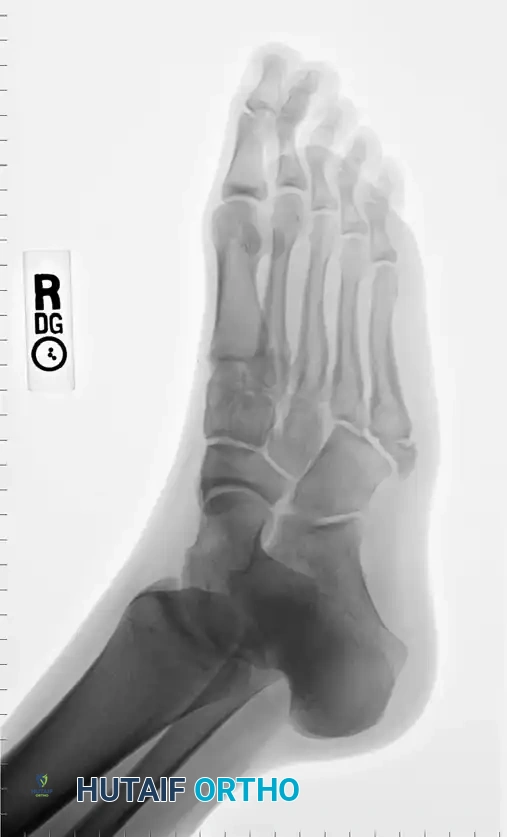
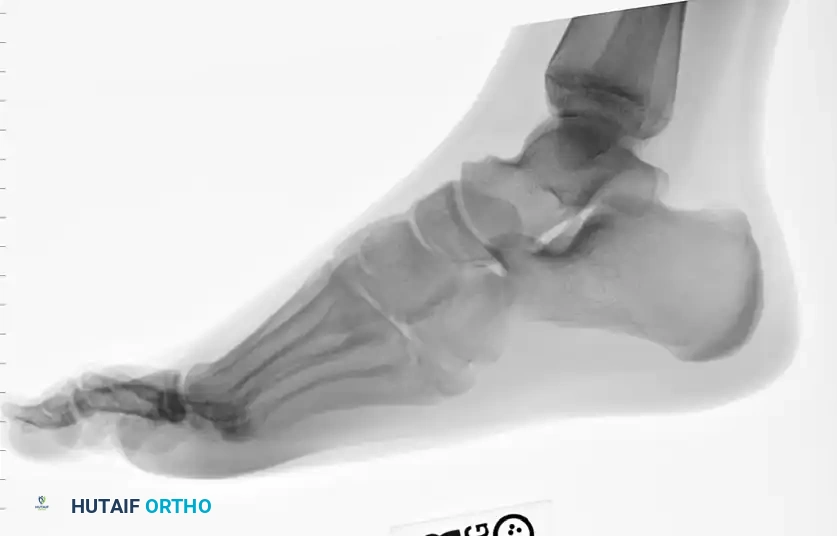
تعتبر سلسلة صور الأشعة السينية القياسية للقدم إجراء إلزاميا لتأكيد الكسر وتحديد منطقته بدقة. يطلب الطبيب عادة ثلاث وضعيات مختلفة:
تساعد الصورة الأمامية الخلفية في تقييم الاستقامة العامة للعظمة والتأكد من عدم وجود تشوهات كبيرة في الهيكل العظمي للقدم.
تعتبر الصورة المائلة هي الأكثر حساسية لاكتشاف الكسور غير المنزاحة في كسر جونز وكسور الإجهاد، حيث تظهر التفاصيل الدقيقة للمفاصل المجاورة.
توضح الصورة الجانبية ما إذا كان هناك أي تباعد بين أجزاء الكسر من الجهة السفلية للقدم، وهو أمر بالغ الأهمية في اتخاذ قرار التدخل الجراحي.
العلاج التحفظي بدون جراحة
يعتمد اختيار العلاج التحفظي على نوع الكسر، وموقعه، ومستوى نشاط المريض. في العديد من الحالات، يمكن تحقيق التئام ممتاز دون الحاجة للتدخل الجراحي.
علاج كسور المنطقة الأولى
تتميز كسور الانقلاع في المنطقة الأولى بقدرتها العالية على الالتئام بشكل متوقع وممتاز. يتم علاج هذه الحالات تحفظيا بنجاح كبير. يعتمد العلاج على شدة الأعراض، ويشمل استخدام حذاء طبي صلب النعل، أو حذاء المشي البلاستيكي الداعم، أو في بعض الأحيان جبيرة قصيرة للساق.
يستغرق التئام هذه الكسور سريريا وإشعاعيا حوالي أربعة وأربعين يوما في المتوسط، ونادرا ما تتجاوز مدة الشفاء خمسة وستين يوما. حتى في الحالات النادرة التي لا يلتئم فيها الكسر تماما، فإنه غالبا لا يسبب ألما مزمنا للمريض.
علاج كسور المنطقة الثانية والثالثة
يمكن علاج كسر جونز الحاد غير المنزاح وكسور الإجهاد المبكرة لدى الأفراد غير الرياضيين أو قليلي النشاط باستخدام الطرق التحفظية. يتطلب هذا النهج التزاما صارما بعدم وضع أي وزن على القدم المصابة، واستخدام جبيرة قصيرة للساق لمدة تتراوح بين ستة إلى ثمانية أسابيع.
يجب أن يكون المريض على دراية تامة بأن هناك خطرا كبيرا لتأخر الالتئام في هذه المناطق، والذي قد يصل إلى نسبة أربعين بالمائة، مما قد يستدعي تدخلا جراحيا لاحقا إذا فشل العظم في الالتحام.
العلاج الجراحي لكسور المشطية الخامسة
أصبح التدخل الجراحي هو الخيار المفضل بشكل متزايد، خاصة في الكسور المعقدة، وذلك لتقليل مخاطر عدم الالتئام، وتسريع عودة المريض إلى حياته الطبيعية، واستعادة الميكانيكا الحيوية السليمة للقدم.
دواعي التدخل الجراحي
ينصح طبيب العظام باللجوء إلى الجراحة في الحالات التالية:
* كسور المنطقة الأولى المنزاحة بشكل كبير والتي تؤثر على سطح المفصل.
* كسور المنطقة الثانية والثالثة الحادة لدى الرياضيين والأشخاص ذوي النشاط البدني العالي، لضمان التثبيت القوي والعودة السريعة للرياضة.
* كسور الإجهاد المتأخرة أو التي لم تلتئم، والتي تتطلب تنظيفا جراحيا وتثبيتا وربما زراعة طعم عظمي.
* فشل العلاج التحفظي واستمرار الألم مع عدم ظهور علامات التئام في الأشعة بعد مرور شهرين إلى ثلاثة أشهر من التثبيت بالجبس.
تقنية التثبيت بالمسمار النخاعي
يعتبر التثبيت باستخدام المسمار النخاعي هو المعيار الذهبي والإجراء الجراحي الأساسي لعلاج كسور كسر جونز وكسور الإجهاد. يوفر هذا المسمار استقرارا ميكانيكيا صلبا، ويضغط على طرفي الكسر معا، ويعمل كجبيرة داخلية قوية.
تتضمن العملية الجراحية عدة خطوات دقيقة:
* التخطيط قبل الجراحة يقوم الجراح بدراسة صور الأشعة بعناية لتحديد قطر وطول المسمار المناسب، والذي يجب أن يكون قويا بما يكفي لتحمل قوى الانحناء وطويلا بما يكفي لتجاوز منطقة الكسر.
* حماية الأعصاب يتم إجراء شق جراحي صغير على الحافة الخارجية للقدم. يولي الجراح اهتماما كبيرا لتحديد وحماية العصب الجلدي الربلي، حيث أن إصابة هذا العصب قد تؤدي إلى آلام مزمنة.
* إدخال السلك الدليلي يتم وضع سلك دليلي رفيع في نقطة بداية دقيقة جدا في قاعدة المشطية، وتوجيهه داخل القناة النخاعية للعظمة تحت توجيه الأشعة السينية المستمر لضمان مساره الصحيح.
* تثبيت المسمار يتم إدخال مسمار طبي خاص عبر السلك الدليلي، بحيث تتجاوز أسنان المسمار خط الكسر لسحب القطعتين العظميتين وضغطهما معا. يتم غرس رأس المسمار قليلا داخل العظم لمنع تهيج الجلد لاحقا.
* التعامل مع تصلب العظم في حالات الكسور القديمة التي لم تلتئم، يقوم الجراح بتنظيف القناة النخاعية من العظم المتصلب لإعادة تنشيط التروية الدموية، وقد يضيف طعما عظميا يؤخذ من كعب المريض لتحفيز الشفاء.
التعافي وبرنامج التأهيل ما بعد الجراحة
يعتبر برنامج إعادة التأهيل بعد الجراحة عنصرا حاسما في نجاح العلاج. يجب أن يوازن هذا البرنامج بين حماية الكسر والسماح بالحركة المبكرة لمنع تيبس المفاصل.
المرحلة الأولى الحماية الأولية
تمتد هذه المرحلة من يوم الجراحة وحتى الأسبوع الثاني. يتم وضع قدم المريض في ضمادة ضخمة وجبيرة خلفية. يمنع منعا باتا وضع أي وزن على القدم المصابة. يتم التركيز على رفع القدم أعلى من مستوى القلب واستخدام الثلج للسيطرة على التورم والألم.
المرحلة الثانية بدء الحركة
تبدأ من الأسبوع الثاني وحتى الأسبوع السادس. يتم إزالة الغرز الجراحية، وينتقل المريض لاستخدام حذاء المشي الطبي. يعتمد السماح بالمشي على نوع الكسر وقوة التثبيت الجراحي. في الكسور الحادة المثبتة جيدا، قد يسمح الطبيب بالتحميل الجزئي التدريجي للوزن. أما في حالات زراعة العظم أو الكسور القديمة، يستمر منع وضع الوزن حتى الأسبوع السادس.
المرحلة الثالثة العودة للنشاط
تبدأ من الأسبوع السادس فصاعدا. يتم إجراء صور أشعة سينية جديدة لتقييم تكون الكالس العظمي والتئام الكسر. بمجرد تأكيد الالتئام، ينتقل المريض لارتداء حذاء رياضي ذو نعل صلب وداعم مخصص للقدم. يركز العلاج الطبيعي في هذه المرحلة على تقوية العضلات الشظوية، وتحسين التوازن، وإطالة وتر أخيل.
بالنسبة للرياضيين، يمكنهم البدء في التدريبات الخاصة برياضتهم عندما يختفي الألم تماما ويظهر الالتئام الكامل في الأشعة، والذي يستغرق عادة من ثمانية إلى اثني عشر أسبوعا.
المضاعفات المحتملة وكيفية تجنبها
كما هو الحال مع أي حالة طبية أو تدخل جراحي، هناك احتمالية لحدوث بعض المضاعفات التي يجب أن يكون المريض على دراية بها:
- تأخر الالتئام أو عدم الالتئام وهي المضاعفة الأكثر شيوعا، خاصة إذا تم اختيار العلاج التحفظي لكسور كسر جونز، أو إذا لم يلتزم المريض بتعليمات عدم وضع الوزن.
- إصابة العصب قد يحدث تهيج أو إصابة للعصب الحسي الصغير في منطقة الجراحة، مما يؤدي إلى خدر في الحافة الخارجية للقدم أو ألم موضعي.
- بروز المسمار إذا لم يتم إدخال رأس المسمار بشكل كاف داخل العظم، قد يشعر المريض بألم عند ارتداء الأحذية الضيقة، مما قد يتطلب إجراء بسيطا لإزالة المسمار بعد التئام الكسر تماما.
- تكرار الكسر العودة المبكرة للرياضة قبل اكتمال إعادة بناء العظم، أو إزالة المسمار النخاعي مبكرا، يزيد بشكل كبير من خطر انكسار العظمة مرة أخرى.
الأسئلة الشائعة حول كسور المشطية الخامسة
ما هو كسر جونز
كسر جونز هو كسر عرضي يصيب منطقة محددة في قاعدة عظمة المشطية الخامسة في القدم، تحديدا في المنطقة التي تعاني من ضعف طبيعي في الإمداد الدموي. سمي بهذا الاسم نسبة للجراح الذي وصفه، ويعتبر من الكسور التي تتطلب رعاية طبية دقيقة نظرا لبطء التئامها.
هل يمكن المشي على القدم المصابة
في معظم حالات كسور المشطية الخامسة، يمنع المشي أو وضع الوزن على القدم المصابة في الأسابيع الأولى، خاصة في كسر جونز. المشي المبكر قد يؤدي إلى تباعد حواف الكسر وفشل عملية الالتئام. يجب الالتزام بتعليمات الطبيب واستخدام العكازات.
كم يستغرق التئام كسر المشطية الخامسة
تختلف مدة الالتئام حسب نوع الكسر وطريقة العلاج. كسور الانقلاع البسيطة قد تلتئم خلال ستة أسابيع. أما كسر جونز وكسور الإجهاد، فقد تستغرق من ثمانية إلى اثني عشر أسبوعا، وفي بعض الحالات قد تمتد لفترة أطول إذا كان الإمداد الدموي ضعيفا.
متى يجب اللجوء للجراحة
ينصح بالجراحة للرياضيين المحترفين لضمان العودة السريعة للرياضة، وللمرضى الذين يعانون من كسور منزاحة بشدة، أو في حالات فشل العلاج التحفظي وعدم التئام الكسر بعد مرور عدة أشهر من استخدام الجبس.
هل الجبس ضروري لجميع الحالات
ليس دائما. في كسور الانقلاع البسيطة، قد يكتفي الطبيب بوصف حذاء طبي صلب أو حذاء المشي البلاستيكي الداعم. لكن في كسور جونز التي تعالج تحفظيا، يكون الجبس الذي يمنع حركة الكاحل والقدم ضروريا لضمان استقرار الكسر.
كيف اخفف الالم والتورم في المنزل
خلال الأيام الأولى للإصابة، يجب تطبيق بروتوكول الراحة، ووضع أكياس الثلج على منطقة الإصابة لمدة عشرين دقيقة عدة مرات يوميا، ورفع القدم على وسائد لتكون أعلى من مستوى القلب لتقليل التورم، بالإضافة إلى تناول المسكنات التي يصفها الطبيب.
متى يمكنني العودة لممارسة الرياضة
تعتمد العودة للرياضة على الالتئام الكامل للكسر والذي يتم تأكيده عبر الأشعة السينية، واختفاء الألم تماما عند المشي والقفز. عادة ما يستغرق هذا من ثلاثة إلى أربعة أشهر. ينصح باستخدام ضبانات طبية داعمة داخل الحذاء الرياضي عند العودة.
ما هي علامات عدم التئام الكسر
تشمل العلامات استمرار الألم والتورم في الحافة الخارجية للقدم بعد مرور أكثر من شهرين إلى ثلاثة أشهر على الإصابة، خاصة عند محاولة المشي، بالإضافة إلى عدم ظهور علامات بناء عظمي جديد في صور الأشعة السينية الدورية.
هل يجب ازالة المسمار بعد الجراحة
في الغالبية العظمى من الحالات، يترك المسمار النخاعي بشكل دائم داخل العظمة ولا يسبب أي مشاكل. يتم التفكير في إزالته فقط إذا كان رأس المسمار بارزا ويسبب ألما مزمنا عند ارتداء الأحذية، ولا يتم ذلك إلا بعد التأكد من التئام الكسر تماما.
هل العلاج الطبيعي مهم بعد الكسر
نعم، العلاج الطبيعي ضروري جدا بعد فترات التثبيت الطويلة. يساعد في استعادة المدى الحركي لمفصل الكاحل والقدم، وتقوية العضلات المحيطة التي ضعفت بسبب قلة الحركة، وتحسين التوازن لمنع تكرار الإصابة والتواء الكاحل مستقبلا.