الدليل الشامل لعملية استئصال التحام العظم العقبي الزورقي في القدم
الخلاصة الطبية
التحام العظم العقبي الزورقي هو عيب خلقي يؤدي إلى اتصال غير طبيعي بين عظام القدم، مما يسبب ألما وتسطحا متيبسا. يعتمد العلاج الفعال على استئصال هذا الجسر العظمي جراحيا لتخفيف الألم واستعادة حركة مفصل القدم الطبيعية، خاصة لدى الأطفال والمراهقين.
الخلاصة الطبية السريعة: التحام العظم العقبي الزورقي هو عيب خلقي يؤدي إلى اتصال غير طبيعي بين عظام القدم، مما يسبب ألما وتسطحا متيبسا. يعتمد العلاج الفعال على استئصال هذا الجسر العظمي جراحيا لتخفيف الألم واستعادة حركة مفصل القدم الطبيعية، خاصة لدى الأطفال والمراهقين.
مقدمة شاملة حول التحام العظم العقبي الزورقي
تعتبر القدم البشرية من أعقد الهياكل الميكانيكية في الجسم، حيث تتكون من شبكة دقيقة من العظام والمفاصل والأربطة التي تعمل بتناغم تام لتوفير الدعم والمرونة أثناء المشي والركض. ومع ذلك، قد تحدث بعض التغيرات أثناء النمو الجنيني تؤدي إلى ظهور حالات طبية تؤثر على هذه الميكانيكية الدقيقة، ومن أبرز هذه الحالات ما يُعرف طبياً باسم التحام عظام الرصغ.
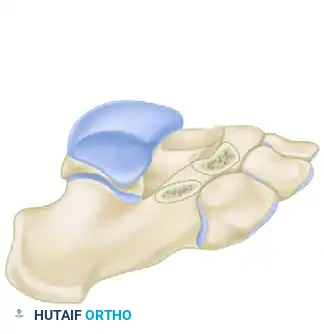
يُعد التحام العظم العقبي الزورقي واحداً من أكثر أنواع التحام عظام القدم شيوعاً. في هذه الحالة، يتشكل جسر غير طبيعي (سواء كان ليفياً، أو غضروفياً، أو عظمياً) يربط بين عظمة الكعب (العقب) والعظمة الزورقية في منتصف القدم. هذا الاتصال غير الطبيعي يمنع الحركة الانسيابية بين هذه العظام، مما يؤدي إلى مجموعة من الأعراض المزعجة التي تؤثر بشكل كبير على جودة حياة المريض، خاصة في مرحلة الطفولة المتأخرة والمراهقة.
نهدف من خلال هذا الدليل الطبي الشامل إلى تقديم معلومات مفصلة، دقيقة، وموثوقة لكل مريض أو أب وأم يبحثون عن فهم أعمق لهذه الحالة، بدءاً من الأسباب والأعراض، وصولاً إلى أدق تفاصيل التدخل الجراحي لاستئصال هذا الالتحام وفترة التعافي التي تليه.
التشريح المبسط لعظام القدم ووظيفتها
لفهم طبيعة المشكلة، يجب أولاً إلقاء نظرة مبسطة على تشريح القدم. تتكون القدم الخلفية ومنتصف القدم من عدة عظام رئيسية تتصل ببعضها عبر مفاصل تسمح بحركات معينة، مثل حركة الانقلاب الداخلي والخارجي للقدم (التي تسمح لنا بالمشي على أسطح غير مستوية).
من الناحية الميكانيكية الحيوية، يعمل المفصل تحت القفز والمفصل الرصغي المستعرض كوحدة مترابطة. في الحالة الطبيعية، تتحرك عظمة الكعب (العقب) والعظمة الزورقية بشكل مستقل ومتناسق. ولكن عندما يوجد التحام العظم العقبي الزورقي، يقوم هذا الجسر الصلب بربط النتوء الأمامي لعظمة الكعب بالعظمة الزورقية بشكل صلب ومقيد.
هذا التقييد يلغي الحركة الطبيعية للقدم الخلفية، مما يحول دون قدرة القدم على امتصاص الصدمات والتكيف مع الأرض، وينتج عن ذلك تشوه يتمثل في تسطح القدم المتيبس والمؤلم.
الأسباب وعوامل الخطر المؤدية لالتحام العظام
إن التحام عظام القدم ليس ناتجاً عن ارتداء أحذية غير مناسبة أو بسبب إصابة رياضية، بل هو في الأساس عيب خلقي. يحدث هذا الخلل أثناء مرحلة التطور الجنيني في الرحم، حيث تفشل الخلايا الجنينية المسؤولة عن تكوين المفاصل في الانفصال بشكل كامل، مما يترك اتصالاً غير طبيعي بين العظام المتجاورة.
على الرغم من أن الطفل يولد بهذا الالتحام، إلا أن الأعراض لا تظهر عادة في السنوات الأولى من العمر. السبب في ذلك يعود إلى أن هذا الجسر أو الالتحام يكون في البداية مكوناً من نسيج غضروفي مرن نسبياً يسمح ببعض الحركة. ولكن مع نمو الطفل ودخوله في الفئة العمرية بين ثمانية إلى أربعة عشر عاماً، يبدأ هذا الغضروف في التعظم والتصلب، مما يقيد الحركة بشكل مفاجئ وتبدأ الأعراض في الظهور.
الأعراض والعلامات التحذيرية للمرض
تتنوع الأعراض التي يشتكي منها المريض، وتزداد حدتها مع زيادة المجهود البدني. من أهم العلامات التي يجب الانتباه إليها ما يلي
- ألم مستمر في القدم يتركز الألم عادة في الجزء الخارجي من القدم الخلفية ومنتصف القدم، ويزداد سوءاً مع المشي، الركض، أو ممارسة الرياضة.
- تسطح القدم المتيبس يلاحظ الأهل أن قوس القدم لدى الطفل مسطح تماماً. وعلى عكس الفلات فوت المرن العادي، فإن هذا التسطح يكون متيبساً ولا يختفي عند الوقوف على أطراف الأصابع.
- التواءات الكاحل المتكررة بسبب فقدان المرونة في مفاصل القدم، يصبح الكاحل أكثر عرضة للالتواء حتى عند المشي على أسطح مستوية.
- تشنج العضلات الشظوية يلاحظ الأطباء تشنجاً في العضلات الموجودة على الجانب الخارجي للساق. هذا التشنج ليس مرضاً عصبياً حقيقياً، بل هو رد فعل انعكاسي وقائي من الجسم يحاول من خلاله تثبيت المفصل المؤلم لمنع حركته.
التشخيص الدقيق والفحوصات الطبية المطلوبة
يبدأ التشخيص الناجح بتقييم سريري دقيق من قبل طبيب جراحة العظام المتخصص. سيقوم الطبيب بفحص مرونة القدم الخلفية. هناك اختبار سريري هام يُعرف باختبار جاك (رفع إصبع القدم الكبير) أو اختبار الوقوف على الكعب. إذا ظلت القدم مسطحة ومتيبسة ولم يتشكل القوس أثناء هذه الاختبارات، فإن الشكوك تتجه بقوة نحو وجود التحام في عظام القدم.
لتأكيد التشخيص، يعتمد الطبيب على الفحوصات الإشعاعية المتقدمة
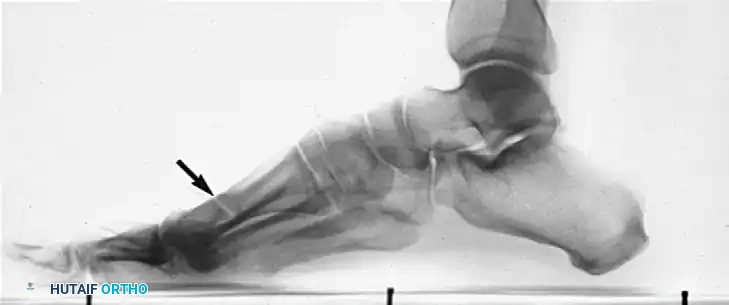
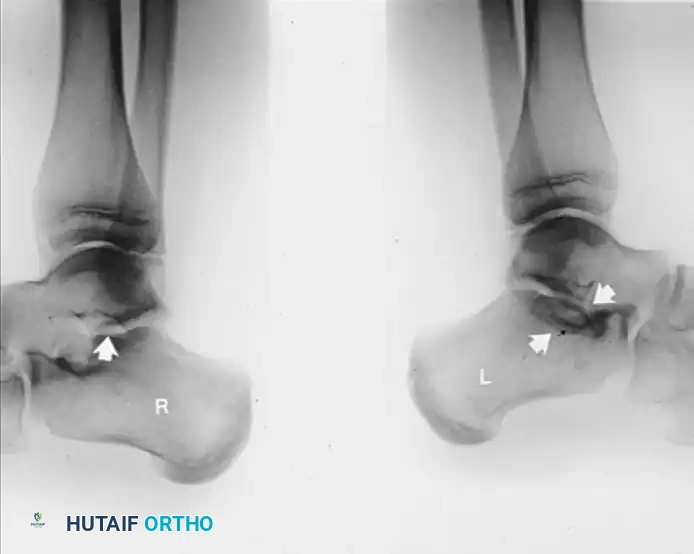
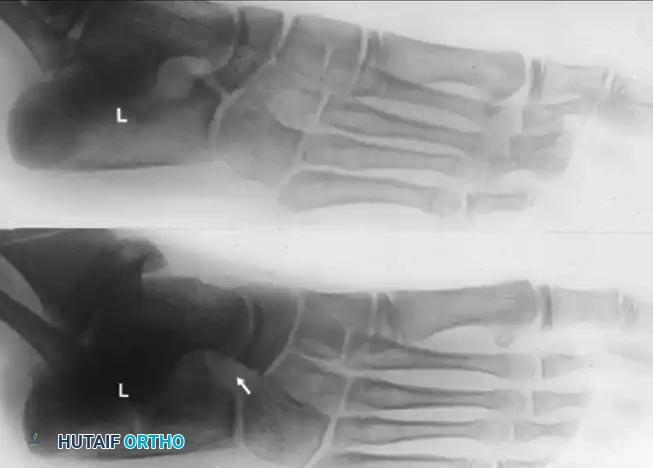
التصوير بالأشعة السينية يعتبر التصوير بوضعية مائلة بزاوية خمسة وأربعين درجة هو المعيار الذهبي لرؤية التحام العظم العقبي الزورقي. يظهر الالتحام كجسر عظمي صلب أو كمفصل كاذب متصلب وغير منتظم بين النتوء الأمامي للكعب والعظمة الزورقية.
التصوير المقطعي المحوسب يُنصح بشدة بإجراء الأشعة المقطعية للحصول على صورة ثلاثية الأبعاد للقدم. يساعد هذا الفحص في تحديد الحجم الدقيق للالتحام، والتأكد من عدم وجود التحامات أخرى خفية في القدم، وتقييم ما إذا كانت هناك أي تغيرات تنكسية أو خشونة في المفاصل المجاورة.
الخيارات العلاجية المتاحة قبل الجراحة
قبل اللجوء إلى التدخل الجراحي، يبدأ الطبيب عادة بتجربة خيارات العلاج التحفظي (غير الجراحي) بهدف تخفيف الألم وتقليل الالتهاب، خاصة إذا كانت الأعراض خفيفة أو تم اكتشاف الحالة مبكراً. تشمل هذه الخيارات
- تثبيت القدم باستخدام الجبائر أو الأحذية الطبية المخصصة لتقليل الحركة في المفصل المؤلم وإعطائه فرصة للشفاء من الالتهاب.
- استخدام الضبانات الطبية المصممة خصيصاً لدعم قوس القدم وتوزيع الضغط بشكل متساوٍ.
- الأدوية المضادة للالتهابات غير الستيرويدية للمساعدة في السيطرة على الألم والتورم.
في حال فشل هذه الطرق في توفير راحة دائمة للمريض، واستمرار الألم الذي يعيق أنشطته اليومية، يصبح التدخل الجراحي هو الخيار الأمثل.
دواعي وموانع التدخل الجراحي
قرار إجراء عملية استئصال التحام العظم العقبي الزورقي يعتمد على تقييم دقيق لحالة المريض. نوضح في الجدول التالي متى تكون الجراحة ضرورية ومتى يجب تجنبها
| دواعي إجراء الجراحة | موانع إجراء الجراحة |
|---|---|
| ألم مستمر لا يستجيب للعلاج التحفظي (الأدوية والجبائر). | موانع مطلقة: وجود عدوى نشطة في منطقة القدم، أو أمراض الأوعية الدموية الطرفية الشديدة. |
| الفئة العمرية المثالية بين ثمانية وأربعة عشر عاماً (قبل حدوث خشونة في المفاصل). | موانع نسبية: المرضى الأكبر سناً (البالغين) الذين يعانون من خشونة متقدمة في مفاصل القدم. |
| غياب علامات الخشونة أو التهاب المفاصل التنكسي في المفاصل المجاورة. | وجود التحامات عظمية أخرى كبيرة تتطلب دمج المفاصل بدلاً من الاستئصال. |
في الحالات التي يعاني فيها المريض البالغ من خشونة متقدمة، فإن استئصال الجسر العظمي وحده لن يزيل الألم، وفي هذه الحالات يُفضل اللجوء إلى عمليات دمج المفاصل.
تفاصيل عملية استئصال التحام العظم العقبي الزورقي
تعتبر هذه الجراحة من العمليات الدقيقة التي تتطلب مهارة عالية وخبرة في جراحة عظام القدم. الهدف الأساسي هو إزالة الجسر العظمي بالكامل لمنع تقييد الحركة، مع وضع أنسجة تمنع نمو العظم مرة أخرى.
التحضير والتخدير
يتم وضع المريض في وضعية الاستلقاء الجانبي أو الاستلقاء على الظهر مع وضع دعامة تحت الورك للف الساق للداخل، مما يوفر للجراح وصولاً ممتازاً إلى الجانب الخارجي للقدم. يتم استخدام عاصبة طبية (تورنيكيه) لتقليل النزيف أثناء الجراحة. يُفضل استخدام التخدير الموضعي (إحصار العصب المأبضي) بالتزامن مع التخدير العام أو التخدير العميق لضمان راحة المريض والسيطرة المثالية على الألم بعد العملية.
خطوات العملية الجراحية
تبدأ العملية بعمل شق جراحي يُعرف بشق أولييه على الجانب الخارجي للقدم الخلفية. يمتد الشق بشكل مائل للوصول إلى منطقة الالتحام.
أثناء فتح الأنسجة، يحرص الجراح بشدة على حماية الأعصاب الحسية الدقيقة التي تمر في المنطقة، وكذلك الحفاظ على الأوتار المحيطة (مثل الأوتار الشظوية والأوتار الباسطة للأصابع) وإبعادها برفق عن ساحة العمل الجراحي.
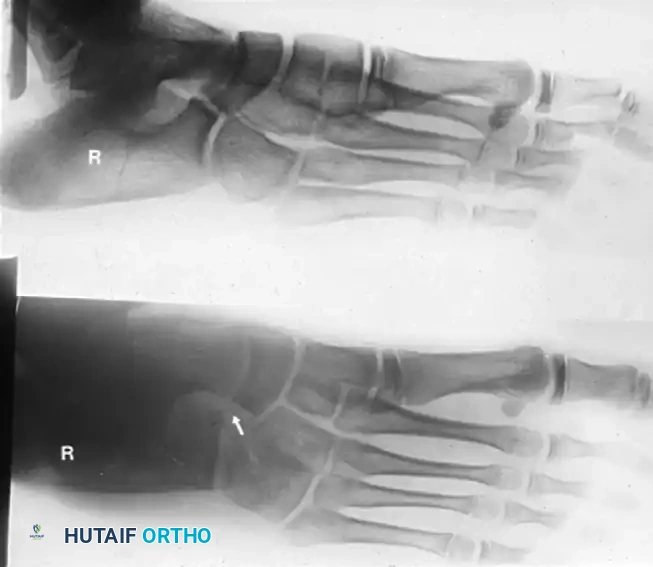
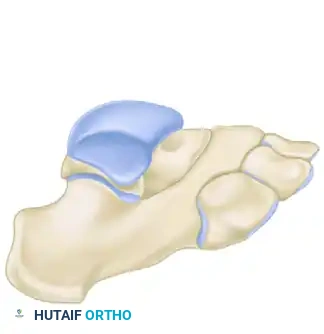
بعد كشف المنطقة، يقوم الجراح بتحديد موقع الجسر العظمي بدقة. يمتد هذا الجسر من النتوء الأمامي لعظمة الكعب وصولاً إلى العظمة الزورقية.
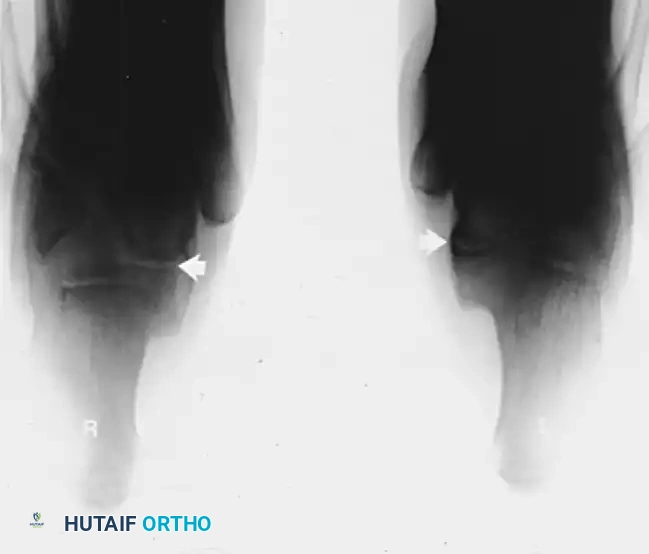
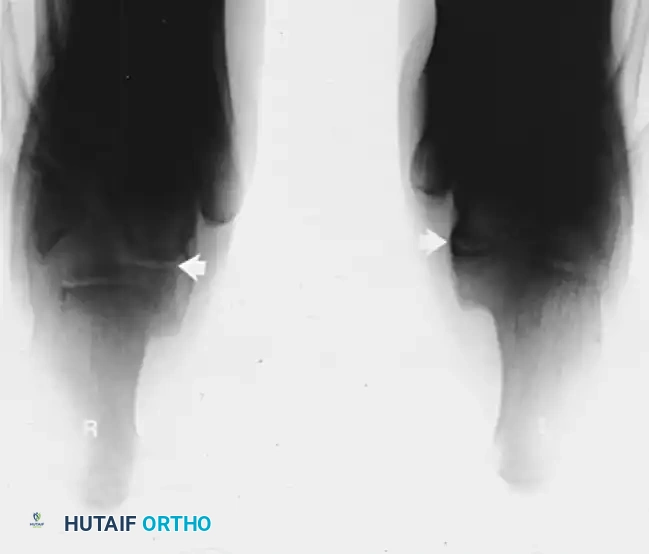
باستخدام أدوات جراحية دقيقة (أزاميل عظمية)، يبدأ الجراح في قطع الجسر العظمي. يتم توجيه القطع بزوايا هندسية محددة (حوالي ثلاثين درجة) لضمان إزالة الجسر بالكامل دون إلحاق أي ضرر بالأسطح المفصلية السليمة المجاورة.
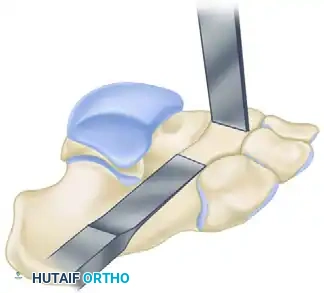
من التحذيرات الجراحية الهامة جداً في هذه العملية أن الاستئصال يجب أن يكون جذرياً وواسعاً. الخطأ الأكثر شيوعاً هو إزالة كمية غير كافية من العظم، مما يؤدي إلى عودة الالتحام. عادة ما يتم إزالة جزء عظمي يتراوح طوله بين سنتيمتر ونصف إلى سنتيمترين ونصف.
للتأكد من نجاح الاستئصال، يُنصح بشدة بإجراء تصوير شعاعي داخل غرفة العمليات قبل إنهاء الجراحة للتأكد من إزالة العظم بشكل كافٍ.
تقنية العضلة الباسطة لمنع الانتكاس
بعد إزالة الجسر العظمي، يتبقى فراغ بين العظام. إذا تُرك هذا الفراغ كما هو، فقد يتجمع الدم ويتصلب ليتحول إلى عظم جديد، مما يعيد المشكلة من البداية.
لمنع ذلك، يقوم الجراح باستخدام تقنية ذكية تعتمد على إدخال نسيج حيوي داخل هذا الفراغ. يتم تحرير جزء من العضلة الباسطة للأصابع القصيرة الموجودة في نفس منطقة الجراحة، ويتم خياطتها وسحبها لتدخل في عمق الفراغ العظمي الذي تم إنشاؤه. هذا النسيج العضلي الحيوي يمنع العظام من الالتحام مجدداً. في حال كانت العضلة غير كافية، يمكن استخدام الشمع العظمي والمواد الطبية المرقئة كبديل مقبول.
بعد الانتهاء، يتم إيقاف النزيف بدقة متناهية، وتُغلق الجروح بخيوط تجميلية قابلة للامتصاص، وتُوضع القدم في جبيرة مبطنة جيداً.
فترة التعافي وإعادة التأهيل
تم تصميم بروتوكول ما بعد الجراحة بعناية لحماية الأنسجة التي تم إصلاحها، مع البدء في الحركة المبكرة لمنع تيبس المفاصل. تنقسم فترة التعافي إلى ثلاث مراحل رئيسية:
المرحلة الأولى
تمتد هذه المرحلة من يوم الجراحة وحتى الأسبوع الثالث. تبقى القدم في جبيرة قصيرة ولا يُسمح للمريض بالتحميل أو المشي على القدم المصابة نهائياً. الهدف في هذه المرحلة هو التئام الجرح وتقليل التورم والألم.
المرحلة الثانية
تبدأ من الأسبوع الثالث وحتى الأسبوع السادس. يتم إزالة الجبيرة، ويبدأ المريض فوراً في تمارين تحريك المفصل (حركات الانقلاب الداخلي والخارجي للقدم) بمساعدة أخصائي العلاج الطبيعي. يُسمح بالتحميل الجزئي على القدم باستخدام العكازات، بناءً على قدرة المريض على تحمل الألم.
المرحلة الثالثة
تبدأ بعد الأسبوع السادس. يتم الاستغناء عن العكازات عندما يصبح المشي مريحاً ومستقراً. يركز العلاج الطبيعي في هذه المرحلة على تقوية العضلات المحيطة بالقدم (خاصة العضلات الشظوية)، وتحسين التوازن، واستعادة الحركة الطبيعية لمفاصل القدم.
من الضروري جداً إدارة توقعات المريض والأهل. على الرغم من أن حركة القدم تتحسن بشكل ملحوظ بعد الجراحة الناجحة، إلا أنها نادراً ما تعود مطابقة تماماً للقدم السليمة. يُعتبر استعادة خمسين بالمائة من الحركة الطبيعية للمفصل نتيجة سريرية ممتازة ومرضية جداً وتسمح بحياة طبيعية خالية من الألم.
العمليات البديلة ودمج المفاصل
في بعض الحالات، لا يكون استئصال الجسر العظمي هو الحل الأمثل. إذا كان المريض بالغاً، أو إذا أظهرت الأشعة وجود خشونة وتآكل في المفاصل المحيطة بالالتحام، فإن إزالة العظم لن تخفف الألم بل قد تزيده.
في هذه السيناريوهات، يلجأ الجراح إلى إجراءات الإنقاذ، والتي تتمثل في عمليات دمج المفاصل (الإيثار).
دمج المفصل تحت القفز يُستخدم إذا كانت الخشونة مقتصرة على هذا المفصل فقط.
الدمج الثلاثي لمفاصل القدم يُعد هذا هو الحل النهائي والأكثر فعالية للبالغين أو لمن يعانون من خشونة متقدمة. يتم في هذه الجراحة دمج ثلاثة مفاصل رئيسية في القدم الخلفية لتصحيح التشوه وتثبيت القدم في وضعية صحيحة ومريحة. يقضي هذا الإجراء على الألم تماماً، ورغم أنه يقلل من مرونة القدم، إلا أنه يحسن القدرة على المشي بشكل كبير جداً لدى هؤلاء المرضى.
الأسئلة الشائعة حول التحام عظام القدم
ما هو التحام العظم العقبي الزورقي بالتحديد
هو عيب خلقي يحدث أثناء نمو الجنين، حيث تتصل عظمة الكعب بالعظمة الزورقية في القدم بواسطة جسر غير طبيعي (غضروفي أو عظمي)، مما يمنع حركة القدم الطبيعية ويسبب الألم والتسطح.
متى تظهر أعراض التحام عظام القدم
غالباً ما تظهر الأعراض بين سن الثامنة والرابعة عشرة. في هذا العمر، يبدأ الجسر الغضروفي المرن بالتحول إلى عظم صلب، مما يقيد حركة المفاصل ويؤدي إلى ظهور الألم وتيبس القدم.
هل يمكن علاج الحالة بدون جراحة
نعم، يمكن تجربة العلاج التحفظي أولاً باستخدام الجبائر، الضبانات الطبية، والأدوية المضادة للالتهابات. إذا نجحت هذه الطرق في تخفيف الألم بشكل دائم، فلا حاجة للجراحة. الجراحة تُخصص للحالات التي لا تستجيب للعلاج التحفظي.
هل الجراحة خطيرة وما هي نسبة نجاحها
تعتبر جراحة استئصال الجسر العظمي آمنة وذات نسب نجاح عالية جداً، خاصة إذا أُجريت في السن المناسبة (قبل حدوث خشونة المفاصل) وعلى يد جراح عظام متخصص. التحسن في الألم والحركة يكون ملحوظاً في معظم الحالات.
كم تستغرق فترة التعافي بعد العملية
يحتاج المريض إلى عدم المشي على القدم لمدة ثلاثة أسابيع في الجبيرة. بعد ذلك يبدأ العلاج الطبيعي والتحميل التدريجي. العودة للأنشطة الطبيعية والرياضية تستغرق عادة من ثلاثة إلى ستة أشهر حسب استجابة المريض.
هل ستعود قدمي طبيعية تماما بعد الجراحة
الهدف الأساسي من الجراحة هو إزالة الألم وتحسين الحركة والوظيفة. الحصول على خمسين بالمائة من حركة المفصل الطبيعية يُعد نجاحاً كبيراً. قد لا تعود الحركة مطابقة تماماً للقدم السليمة، لكنها ستكون كافية لممارسة حياة طبيعية ونشطة.
ماذا يحدث إذا لم أقم بإجراء العملية
إذا استمر الألم وتم تجاهل الحالة، فقد يؤدي التيبس المستمر والضغط غير الطبيعي على المفاصل المجاورة إلى تطور خشونة مبكرة والتهاب مفاصل تنكسي، مما يجعل العلاج لاحقاً أكثر تعقيداً ويستدعي عمليات دمج المفاصل.
هل يمكن أن يعود الالتحام العظمي بعد استئصاله
هناك احتمال ضئيل لعودة نمو العظم. لتجنب ذلك، يقوم الجراح باستئصال كمية كبيرة من العظم وإدخال جزء من عضلة مجاورة أو مواد طبية خاصة في الفراغ الناتج لمنع العظام من الالتحام مجدداً.
ما الفرق بين استئصال العظم ودمج المفاصل
الاستئصال يهدف إلى إزالة العظم الزائد لمحاولة استعادة حركة المفصل، ويُناسب الأطفال والمراهقين. أما دمج المفاصل، فيقوم بتثبيت العظام معاً بشكل دائم لإزالة الألم الناتج عن الخشونة، ويُناسب البالغين أو الحالات المتقدمة.
هل سأحتاج إلى علاج طبيعي بعد الجراحة
بالتأكيد. العلاج الطبيعي جزء لا يتجزأ من نجاح العملية. يبدأ بعد الأسبوع الثالث ويهدف إلى منع تيبس الأنسجة، تقوية العضلات، واستعادة التوازن والقدرة على المشي بشكل صحيح.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك