الدليل الشامل لعلاج نقص الزند الخلقي وجراحات تعميق المسافة بين الأصابع
الخلاصة الطبية
نقص الزند الخلقي هو تشوه نادر يحدث أثناء النمو الجنيني يؤدي إلى قصر أو غياب عظمة الزند. يتضمن العلاج استخدام الجبائر في الأشهر الأولى، يليه تدخلات جراحية مثل استئصال الشريط الليفي الزندي، وتعميق المسافة بين الأصابع لتحسين وظيفة اليد ومظهرها.
الخلاصة الطبية السريعة: نقص الزند الخلقي هو تشوه نادر يحدث أثناء النمو الجنيني يؤدي إلى قصر أو غياب عظمة الزند. يتضمن العلاج استخدام الجبائر في الأشهر الأولى، يليه تدخلات جراحية مثل استئصال الشريط الليفي الزندي، وتعميق المسافة بين الأصابع لتحسين وظيفة اليد ومظهرها.
مقدمة
تعتبر تشوهات اليد والذراع الخلقية من الحالات الطبية التي تثير قلق الآباء والأمهات عند ولادة طفلهم. من بين هذه الحالات النادرة والمعقدة نجد ما يُعرف طبياً باسم نقص الزند الخلقي أو اليد الحنفاء الزندية. تترافق هذه الحالة غالباً مع تشوهات أخرى في اليد مثل التصاق الأصابع، غياب بعض الأصابع، أو تشوهات في عظام المشط. بفضل التقدم الهائل في جراحات العظام وتقويم الأعضاء، أصبح من الممكن تقديم حلول جراحية متقدمة مثل جراحة تعميق المسافة بين الأصابع وقطع العظم المشطي، بالإضافة إلى عمليات نقل الأوتار المعقدة.
يهدف هذا الدليل الطبي الشامل إلى تقديم معلومات دقيقة، موثوقة، ومبنية على أحدث المراجع الطبية لمساعدة العائلات على فهم طبيعة هذه التشوهات، الخيارات العلاجية المتاحة، وكيفية التعامل مع رحلة العلاج والتعافي خطوة بخطوة، لضمان حصول الطفل على أفضل وظيفة ممكنة لليد والذراع.
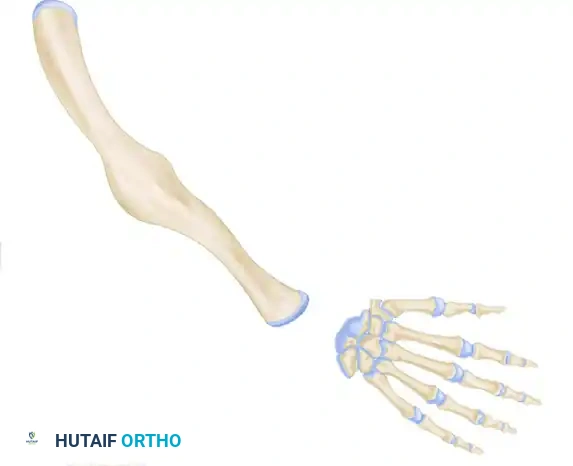
التشريح
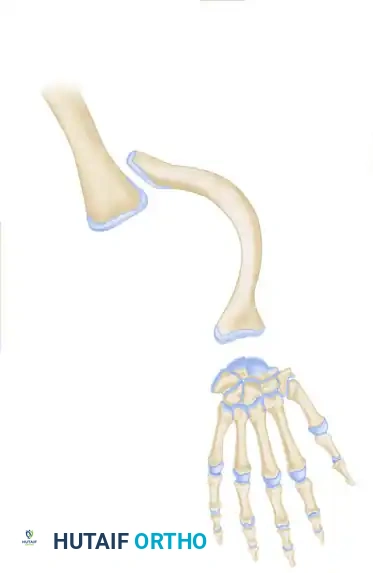
لفهم طبيعة هذه التشوهات، يجب أولاً التعرف على البنية التشريحية الطبيعية للذراع واليد. يتكون الساعد من عظمتين رئيسيتين هما عظمة الكعبرة وعظمة الزند. عظمة الزند هي العظمة الأطول وتقع في الجهة الداخلية للساعد وتلعب دوراً حاسماً في استقرار مفصل الكوع وحركة الساعد.
في نهاية الساعد، توجد عظام الرسغ التي تربط الساعد باليد، تليها عظام المشط التي تشكل كف اليد، ثم السُلاميات التي تشكل الأصابع. المسافة بين الأصابع هي طيات جلدية مرنة تسمح للأصابع بالتباعد والحركة بحرية، وخاصة المسافة الأولى بين الإبهام والسبابة والتي تعتبر ضرورية لعملية القبض والتقاط الأشياء.
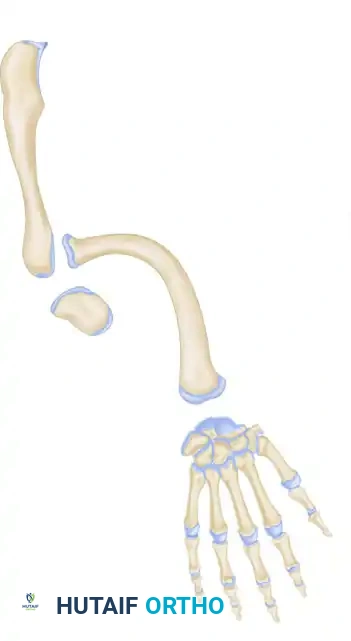
في حالات نقص الزند الخلقي، يحدث خلل في التكوين الطولي للطرف العلوي، مما يؤدي إلى غياب جزئي أو كلي لعظمة الزند، وغالباً ما يمتد هذا النقص ليشمل الأصابع في الجهة الزندية مثل الخنصر والبنصر. كما يتكون نسيج غضروفي ليفي يُعرف باسم البُعَيدة الزندية، والذي لا ينمو بشكل طبيعي ويعمل كحبل يشد عظمة الكعبرة وعظام الرسغ، مما يسبب انحناءً شديداً في الساعد.
الأسباب
يعتبر نقص الزند الخلقي من التشوهات النادرة جداً، حيث تقدر نسبة حدوثه بحوالي عُشر إلى ثلث نسبة حدوث نقص الكعبرة الخلقي. في معظم الحالات، يكون السبب الدقيق وراء هذا التشوه غير معروف، ويحدث بشكل عشوائي ومتقطع دون وجود تاريخ عائلي سابق.
السبب الأساسي المباشر هو فشل في التكوين الطولي للطرف العلوي على طول الحافة الخلفية المحورية أثناء مراحل النمو الجنيني المبكرة. على الرغم من أن معظم الحالات لا ترتبط بعوامل وراثية، إلا أن هناك تقارير طبية نادرة جداً أشارت إلى وجود نمط عائلي في أجيال متعاقبة، ولكن هذا يعتبر الاستثناء وليس القاعدة.
الأعراض
تتفاوت درجات النقص والتشوه على طول الجانب الزندي لليد والساعد بشكل كبير عند الولادة. يمكن ملاحظة مجموعة من الأعراض والعلامات السريرية التي تساعد في التعرف على الحالة، وتشمل ما يلي:
- قصر واضح في طول الساعد المصاب مقارنة بالساعد السليم.
- انحناء وتقوس في الساعد، ويكون الانحناء عادة باتجاه الكعبرة بسبب تأثير الشد الناتج عن الشريط الليفي الزندي.
- غياب جزئي أو كلي لبعض الأصابع، وعادة ما تكون الأصابع المفقودة هي الخنصر والبنصر.
- التصاق الأصابع المتبقية وهو عرض شائع جداً في هذه الحالات.
- غياب الإبهام أو السبابة أو الإصبع الأوسط في حوالي ثلثي المرضى.
- انحراف اليد باتجاه الزند، والذي يرتبط بدرجة انحناء الكعبرة وزيادة ميل السطح المفصلي السفلي للكعبرة.
- تقييد ملحوظ في حركة مفصل الكوع، وقد يكون المفصل ملتحماً تماماً في بعض الحالات.
- خلع في رأس عظمة الكعبرة في كثير من الأحيان.
على عكس نقص الكعبرة الخلقي، فإن التشوهات المرتبطة بنقص الزند تقتصر بشكل شبه حصري على الجهاز العضلي الهيكلي، وقد تشمل حنف القدم، نقص عظمة الشظية، تشقق العمود الفقري، عدم تخلق الفخذ، عيوب الفك السفلي، وغياب الرضفة.
التصنيفات الطبية للحالة
يعتمد الأطباء على تصنيفات دقيقة لتحديد شدة الحالة ووضع الخطة العلاجية المناسبة. هناك تصنيفان رئيسيان يستخدمان على نطاق واسع:
تصنيف سوانسون لنقص الزند
يعتمد هذا التصنيف على حالة عظمة الزند والمفاصل المحيطة بها:
| النوع | الوصف الطبي |
|---|---|
| النوع الأول | نقص تنسج أو عيب جزئي في عظمة الزند |
| النوع الثاني | غياب كامل لعظمة الزند |
| النوع الثالث | غياب كلي أو جزئي للزند مع التحام عظمي بين العضد والكعبرة |
| النوع الرابع | غياب كلي أو جزئي للزند مع بتر خلقي عند مستوى الرسغ |
| النوع صفر | نقص في شعاع الزند وعظام الرسغ مع وجود عظمة زند طبيعية |

تصنيف كول ومانسكي
يعتمد هذا التصنيف على مدى تأثر الإبهام والمسافة الأولى بين الأصابع، وهو أمر حاسم لتحديد وظيفة اليد:
| الفئة | الوصف الطبي |
|---|---|
| الفئة أ | إبهام طبيعي ومسافة أولى طبيعية بين الأصابع |
| الفئة ب | نقص خفيف في الإبهام والمسافة الأولى |
| الفئة ج | نقص متوسط إلى شديد؛ فقدان محتمل للقدرة على المقابلة، دوران خاطئ للإبهام، التصاق الإبهام والسبابة، غياب وظيفة الأوتار الخارجية |
| الفئة د | غياب كامل للإبهام |
التشخيص
يبدأ التشخيص عادة فور الولادة بناءً على المظهر السريري الواضح للطرف العلوي. يقوم جراح العظام المتخصص في تشوهات الأطفال بإجراء فحص بدني شامل لتقييم مدى الحركة السلبية والإيجابية في المفاصل، قوة العضلات، والأصابع المتبقية.
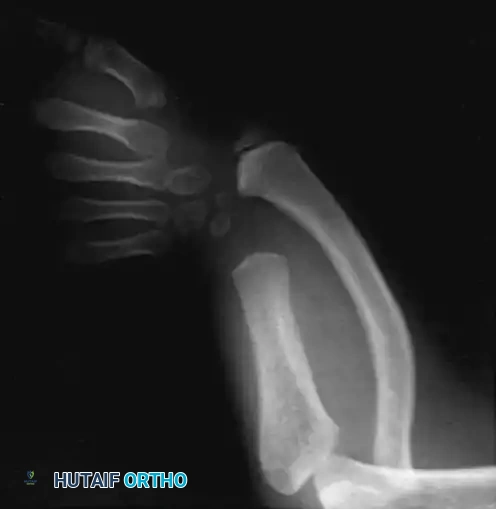
التصوير بالأشعة السينية يعتبر الأداة التشخيصية الأساسية. تظهر الأشعة نمطاً نموذجياً يتمثل في غياب الجزء السفلي من الزند وانحناء الكعبرة مع زيادة الميل الزندي على سطحها المفصلي. غالباً ما تكون عظام الرسغ مثل الحمصي والكلابي غائبة، وتكثر حالات التحام عظام الرسغ الأخرى.
من التحديات التشخيصية في الأشهر الأولى هو صعوبة تحديد وجود أو غياب الجزء العلوي من عظمة الزند، لأن التمتمة العظمية قد لا تكتمل حتى يبلغ الطفل عامه الأول.
العلاج التحفظي
في الأشهر الأولى من حياة الطفل، يكون الهدف الأساسي هو منع تفاقم التشوه وتحسين مرونة الأنسجة. يبدأ العلاج التحفظي مبكراً ويتضمن:
استخدام الجبائر التصحيحية المتسلسلة. يتم تطبيق جبيرة طويلة للذراع باستخدام طريقة ريوردان، حيث يتم صب الجزء الخاص باليد أولاً، ثم يتم ربط اليد بالساعد في الوضع المصحح، وأخيراً يتم ربط الساعد بالذراع مع ثني الكوع بزاوية تسعين درجة. تتطلب هذه المرحلة تغييرات متكررة للجبيرة لمواكبة نمو الطفل وتحسين التصحيح.
يمكن أيضاً استخدام الجبائر القابلة للإزالة للحفاظ على وضعية التصحيح. يستمر هذا النهج التحفظي عادة حتى يبلغ الطفل ستة أشهر من العمر، وهي المرحلة التي يبدأ فيها التقييم للتدخل الجراحي إذا لزم الأمر.
العلاج الجراحي
تعتبر الجراحة خطوة حاسمة لتحسين وظيفة اليد والذراع ومظهرها. تعتمد القرارات الجراحية على شدة التشوه، وجود التصاق في الأصابع، انحناء الكعبرة، وحالة مفصل الكوع.
جراحة استئصال الشريط الليفي الزندي
يتفق معظم الجراحين على ضرورة استئصال الشريط الليفي الغضروفي الذي يربط بين الزند القريب والكعبرة البعيدة وعظام الرسغ. هذا الشريط لا ينمو ويعمل كحبل يشد الكعبرة مما يسبب انحناءها وخلع رأسها. يوصى بإزالة هذا النسيج قبل سن الثانية إلى الثالثة، أو حتى السادسة، خاصة إذا كان هناك انحراف متزايد لليد أو انحناء شديد في الكعبرة. إذا كان الانحناء شديداً جداً، قد يتم إجراء قطع عظمي وتعديل الكعبرة في نفس الوقت.
جراحة تعميق المسافة بين الأصابع وقطع العظم المشطي
غالباً ما تكون هذه الجراحة ضرورية لتحسين وظيفة الإمساك والتقاط الأشياء. من الأكثر أماناً إجراء التصحيح على مرحلتين:
في المرحلة الأولى، يتم تعميق المسافة بين الأصابع باستخدام تقنية الترقيع الجلدي المتقدمة، وإزالة أي قطع عظمية زائدة أو أصابع أثرية غير مكتملة النمو.
في المرحلة اللاحقة، قد يتم تقصير عظمة المشط إذا لزم الأمر، أو تدوير إحدى العظام أو كلتيهما لتوفير القدرة على مقابلة الأصابع لبعضها البعض وتسهيل عملية القبض.
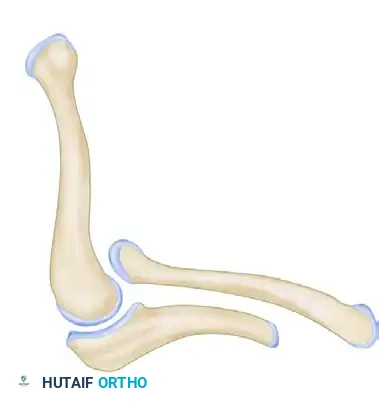
جراحة نقل الأوتار للتشوهات من النوع الثاني
تتطلب هذه الإجراءات نطاق حركة سلبي جيد ومستقر في الأصابع الطرفية. يتم تحديد الأوتار المانحة، سواء كانت من قابضات أو باسطات الرسغ، من خلال شقوق جراحية مناسبة. يتم أخذ وتر العضلة الراحية الطويلة لاستخدامه كطعم لنقل الأوتار.
يتم تثبيت الطعم في الأوتار المانحة باستخدام نسج دقيق، وتثبيت النهايات البعيدة في السُلاميات الطرفية للأصابع المعنية باستخدام سلك سحب.
فصل التصاق الأصابع
يتم إجراء الفصل الجراحي للالتصاق وفقاً للبروتوكول القياسي: فصل الإبهام والسبابة بحلول ستة أشهر من العمر، وفصل الالتصاق المركزي بحلول ثمانية عشر شهراً. قد يتطلب الدوران الخاطئ والتصاق الإبهام إجراء قطع عظمي دوراني للمشط الأول لتصحيح التشوه، ويتم ذلك عادة بعد ستة أشهر من جراحة فصل الالتصاق.
إنشاء ساعد بعظمة واحدة
إذا كان خلع رأس الكعبرة يمنع تمديد الكوع بشكل كبير وكانت هناك عدم استقرار شديد في الساعد، قد يتم التفكير في إنشاء ساعد بعظمة واحدة. يتطلب هذا الإجراء وجود جزء من عظمة الزند العلوية. يتم عادة استئصال الجزء العلوي من الكعبرة قبل عدة أشهر من دمج العظمتين لتجنب إطالة مدة الجراحة وصدمة الأنسجة.
التعافي
تعتبر فترة ما بعد الجراحة حاسمة لنجاح الإجراءات الطبية. تختلف بروتوكولات التعافي بناءً على نوع الجراحة التي تم إجراؤها:
بعد جراحات تعميق المسافة بين الأصابع وقطع العظم، يتم وضع ذراع الطفل في جبيرة طويلة. تتم إزالة الغرز الجراحية عادة بعد أسبوعين، بينما تُزال الجبيرة بعد أربعة إلى ستة أسابيع. يتم استئناف الأنشطة الطبيعية تدريجياً خلال الأسابيع الأربعة إلى الستة التالية.
أما بعد جراحات نقل الأوتار، فيتم تجبير الرسغ في وضع انثناء خفيف لمدة ثلاثة أسابيع. بعد ذلك، يتم إزالة سلك السحب والغرز الجلدية، ويبدأ الطفل في استعادة أنشطته تدريجياً بمساعدة العلاج الطبيعي والوظيفي.
يلعب العلاج الطبيعي دوراً محورياً في مساعدة الطفل على التكيف مع التعديلات التشريحية الجديدة، تقوية العضلات، وتعلم كيفية استخدام يده بأقصى فاعلية ممكنة في أنشطة الحياة اليومية.
الأسئلة الشائعة
ما هو نقص الزند الخلقي
هو عيب خلقي نادر يحدث أثناء نمو الجنين، يتميز بغياب جزئي أو كلي لعظمة الزند في الساعد، وغالباً ما يصاحبه غياب لبعض الأصابع وانحناء في الساعد.
هل يعتبر نقص الزند حالة وراثية
في الغالبية العظمى من الحالات، يحدث هذا التشوه بشكل عشوائي ومتقطع دون وجود أسباب وراثية واضحة، وحالات التوريث العائلي نادرة جداً.
متى يجب البدء في علاج الطفل المصاب
يجب البدء في العلاج التحفظي باستخدام الجبائر المتسلسلة في أقرب وقت ممكن بعد الولادة لمنع تفاقم الانحناء وتحسين مرونة المفاصل.
ما هو الشريط الليفي الزندي ولماذا يجب إزالته
هو نسيج غضروفي ليفي يتكون بدلاً من عظمة الزند الطبيعية. لا ينمو هذا الشريط مع نمو الطفل، مما يؤدي إلى شد عظمة الكعبرة وانحنائها، لذا يجب استئصاله جراحياً في سن مبكرة.
في أي عمر يتم إجراء جراحة فصل التصاق الأصابع
يُفضل فصل التصاق الإبهام والسبابة في عمر ستة أشهر لضمان تطور وظيفة القبض، بينما يتم فصل الالتصاق المركزي بين الأصابع الأخرى في عمر ثمانية عشر شهراً.
هل ستكون يد طفلي طبيعية تماما بعد الجراحة
الهدف من الجراحة هو تحقيق أفضل وظيفة ممكنة لليد وتحسين المظهر العام بشكل كبير. قد لا تكون اليد مطابقة تماماً لليد الطبيعية، لكن الجراحات الحديثة تمنح الطفل قدرة ممتازة على أداء الأنشطة اليومية.
ما هي جراحة تعميق المسافة بين الأصابع
هي إجراء جراحي يهدف إلى توسيع الطية الجلدية بين الأصابع، وخاصة بين الإبهام والسبابة، للسماح بحرية أكبر في الحركة والقدرة على الإمساك بالأشياء بشكل صحيح.
كم تستغرق فترة التعافي بعد جراحة نقل الأوتار
يحتاج الطفل إلى وضع جبيرة لمدة ثلاثة أسابيع تقريباً، تليها فترة من العلاج الطبيعي. يستغرق التعافي الكامل واستئناف الأنشطة الطبيعية من أربعة إلى ستة أسابيع إضافية.
هل يمكن أن يصاحب هذا التشوه مشاكل صحية أخرى
نعم، على عكس تشوهات الكعبرة، ترتبط تشوهات الزند عادة بمشاكل في الجهاز العضلي الهيكلي فقط، مثل حنف القدم، تشقق العمود الفقري، أو غياب الرضفة في الركبة.
ما هو دور العلاج الطبيعي بعد العمليات الجراحية
العلاج الطبيعي والوظيفي ضروري جداً لتدريب الطفل على استخدام الأوتار المنقولة، تحسين نطاق الحركة، تقوية العضلات، وتعزيز استقلالية الطفل في استخدام يده.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك
