الدليل الشامل لعلاج متلازمة الحلقات الخلقية (الأشرطة السلوية) عند الأطفال
الخلاصة الطبية
متلازمة الحلقات الخلقية، أو متلازمة الأشرطة السلوية، هي تشوه خلقي يظهر كأشرطة ليفية تلتف حول أطراف الجنين، مما يعيق تدفق الدم. يعتمد العلاج على الجراحة الدقيقة لفك الاختناق، وتجميل الأطراف، واستعادة الوظيفة الحركية، ويحدد توقيت الجراحة حسب شدة الحالة وتأثر الدورة الدموية.
الخلاصة الطبية السريعة: متلازمة الحلقات الخلقية، أو متلازمة الأشرطة السلوية، هي تشوه خلقي يظهر كأشرطة ليفية تلتف حول أطراف الجنين، مما يعيق تدفق الدم. يعتمد العلاج على الجراحة الدقيقة لفك الاختناق، وتجميل الأطراف، واستعادة الوظيفة الحركية، ويحدد توقيت الجراحة حسب شدة الحالة وتأثر الدورة الدموية.
مقدمة شاملة عن متلازمة الحلقات الخلقية
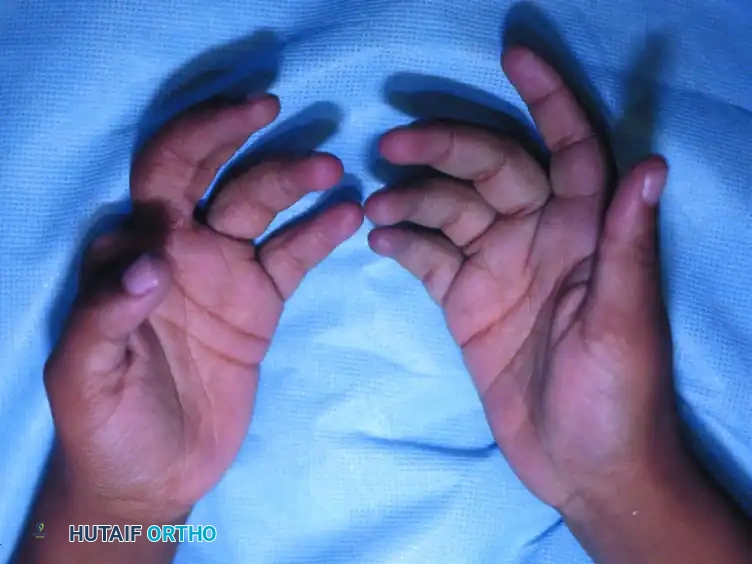
تعتبر متلازمة الحلقات الخلقية، والتي تُعرف في الأدبيات الطبية بأسماء متعددة مثل متلازمة الأشرطة السلوية، أو خلل التنسج لستريتر، أو الأخاديد الحلقية، واحدة من التشوهات الخلقية المعقدة التي تثير قلق الآباء والأمهات عند ولادة طفلهم. تتميز هذه الحالة بوجود تجاعيد أو أخاديد جلدية عميقة تلتف حول طرف أو إصبع من أطراف الطفل. من الناحية البصرية، يبدو الأمر وكأن هناك خيطاً رفيعاً ومحكماً مربوطاً بقوة حول الجزء المصاب، مما يؤدي إلى درجات متفاوتة من ضعف التروية الدموية واللمفاوية في الأجزاء البعيدة من الطرف.
تشير الإحصائيات الطبية إلى أن نسبة حدوث هذه الحالة تقدر بحوالي حالة واحدة لكل خمسة عشر ألف ولادة حية، وتمثل ما يقرب من اثنين بالمائة من إجمالي التشوهات الخلقية التي تصيب اليد. غالباً ما تؤثر هذه المتلازمة على الأطراف البعيدة (اليدين والقدمين)، وتكون الأصابع الوسطى من اليد هي الأكثر عرضة للإصابة. نحن نتفهم تماماً حجم القلق الذي يرافق تشخيص طفلك بهذه الحالة، ولكن من المهم معرفة أن الطب الحديث، وتحديداً جراحة العظام وتقويم الأعضاء للأطفال، يقدم حلولاً جراحية متقدمة وفعالة للغاية لاستعادة الشكل والوظيفة الطبيعية لأطراف طفلك.
التطور الجنيني والتشريح المرضي
لفهم متلازمة الحلقات الخلقية، يجب أن نلقي نظرة على كيفية تطور الأطراف خلال فترة الحمل. في الحالات الطبيعية، تتطور معظم تشوهات اليد الداخلية بين الأسبوعين الخامس والسابع من الحمل. ومع ذلك، هناك إجماع طبي عام على أن تشوهات متلازمة الحلقات الخلقية تحدث في مرحلة متأخرة من الحمل مقارنة بالتشوهات الأخرى.
عادة ما تحدث هذه الحالة بعد الأسبوع السابع، وأصغر جنين تم توثيق إصابته بهذا التشوه المحدد كان في الأسبوع العاشر من الحمل. هذا التوقيت المتأخر يفسر سبب كون الأجزاء القريبة من الطرف (مثل الساعد أو الذراع) تنمو بشكل طبيعي تماماً، بينما يقتصر التشوه على الأجزاء البعيدة التي تعرضت للاختناق الميكانيكي.
الأسباب والنظريات العلمية
من أكثر الأسئلة التي يطرحها الآباء هي "هل نحن السبب في ذلك؟" أو "هل هذا مرض وراثي؟". الإجابة القاطعة هي لا. لا يوجد أي دليل علمي يشير إلى أن متلازمة الحلقات الخلقية هي حالة وراثية جينية. إنها حالة عشوائية لا ترتبط بسلوكيات الأم أو الأب قبل أو أثناء الحمل.
لا يزال السبب الدقيق لهذه الحالة موضوع نقاش تاريخي ومعاصر بين العلماء، وينقسم المجتمع الطبي أساساً إلى نظريتين رئيسيتين لتفسير حدوثها:
النظرية الخارجية
تُعرف هذه النظرية بنظرية "كينيير ويلسون وتوربين"، وهي النموذج الأكثر قبولاً وانتشاراً في الأوساط الطبية اليوم. تفترض هذه النظرية أن التمزق المبكر للكيس السلوي (الكيس المحيط بالجنين) يؤدي إلى تكوين أشرطة ليفية من طبقة الميزوديرم. تطفو هذه الأشرطة السلوية داخل الرحم وتتشابك مع أطراف الجنين النامية. وبسبب نمو الجنين المستمر، تسبب هذه الأشرطة تضيقاً ميكانيكياً واختناقاً، مما يؤدي إلى نقص التروية الدموية (الإقفار)، وبالتالي حدوث تشوهات أو حتى بتر ذاتي للطرف داخل الرحم.
النظرية الداخلية
اقترح العالم "ستريتر" هذه النظرية، والتي تفترض أن الأشرطة ليست خارجية، بل ناتجة عن فشل في التطور الطبيعي للأنسجة الجنينية. وتحديداً، فشل موضعي في تكوين الأنسجة تحت الجلد، وهو ما يشبه عملية تكوين تجاعيد الجلد الطبيعية. اقترح ستريتر أن حدوث نزيف دقيق في الأطراف البعيدة للجنين يؤدي إلى تكوين التصاقات سلوية داخل الرحم.
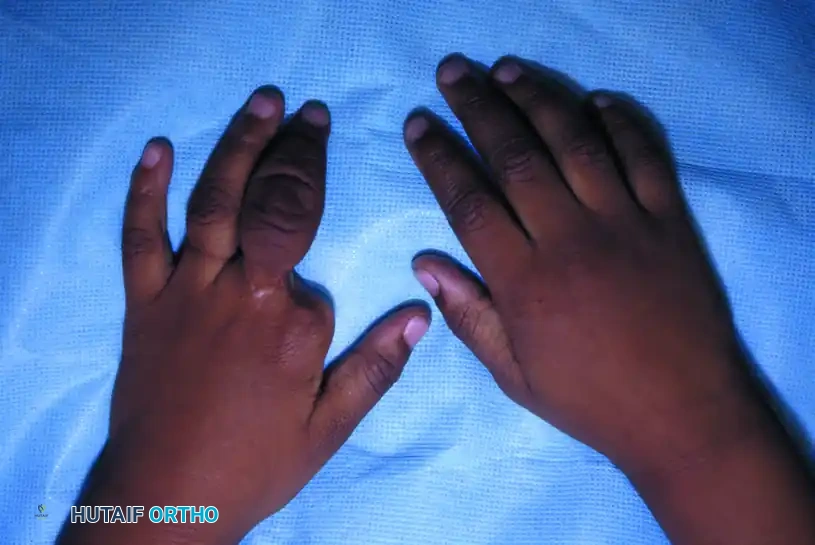
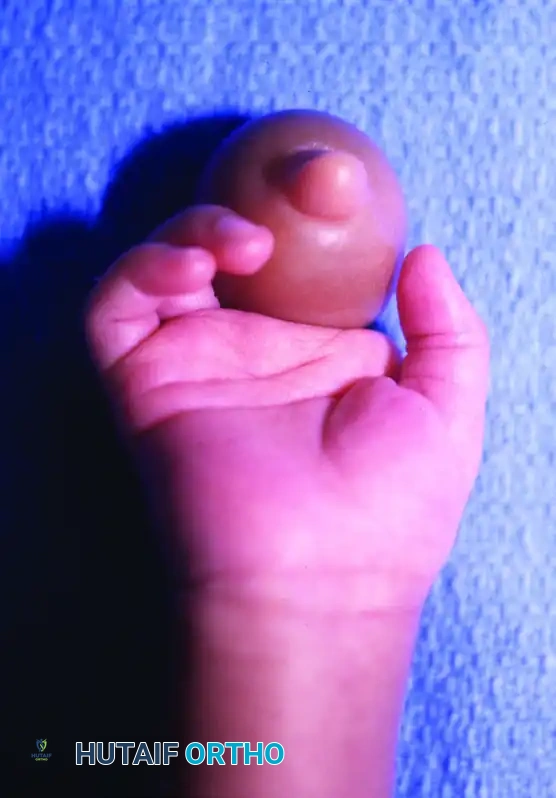
الأعراض والتصنيف الطبي
تتنوع الأعراض السريرية لمتلازمة الحلقات الخلقية بشكل كبير، بدءاً من أخاديد تجميلية سطحية خفيفة لا تؤثر على الوظيفة، وصولاً إلى اختناقات شديدة تهدد حيوية الطرف وبتر كامل للأصابع داخل الرحم.

لتنظيم فهم هذه الحالة ووضع خطط علاجية دقيقة، قام العالم "باترسون" بتصنيف التشوهات المرتبطة بمتلازمة الحلقات الخلقية إلى أربعة أنواع رئيسية. يمكن أن تظهر هذه الأنواع بشكل منفصل أو مجتمعة في نفس المريض:
تصنيف باترسون للحلقات الخلقية
| نوع التصنيف | الوصف الطبي الدقيق | التأثير على الطرف |
|---|---|---|
| النوع الأول | حلقات اختناق بسيطة | تحدث عادة بشكل عرضي حول الطرف. تكون سطحية وتؤثر فقط على الجلد والأنسجة تحت الجلد دون إعاقة التصريف اللمفاوي أو الوريدي. |
| النوع الثاني | حلقات عميقة مع تشوه بعيد | تخترق هذه الحلقات اللفافة العميقة، مما يعيق عودة الدم الوريدي واللمفاوي. يؤدي ذلك إلى تورم لمفاوي شديد (وذمة) واحتمالية ضعف التروية الدموية. |
| النوع الثالث | ارتفاق الأصابع الطرفي | يتميز باندماج جانبي للأصابع المتجاورة عند أطرافها البعيدة، مع بقاء شقوق صغيرة (نوافذ) بين الجلد والأنسجة في الجزء القريب. |
| النوع الرابع | البتر داخل الرحم | المظهر الأكثر حدة، حيث يؤدي الاختناق الميكانيكي إلى انقطاع الدم تماماً وبتر ذاتي للجزء البعيد. قد يبرز العظم من الطرف المتبقي. |
نصيحة طبية هامة: في حالات الوذمة اللمفية الشديدة (النوع الثاني من باترسون)، يقوم الطبيب بتقييم "زمن امتلاء الشعيرات الدموية" فور الولادة. إذا كانت التروية الدموية جيدة بالرغم من التورم الشديد، يمكن تأجيل التدخل الجراحي بأمان لمدة تتراوح بين شهر إلى ثلاثة أشهر. هذا التأجيل يسمح للرضيع بالنمو، مما يقلل بشكل كبير من مخاطر التخدير والجراحة.
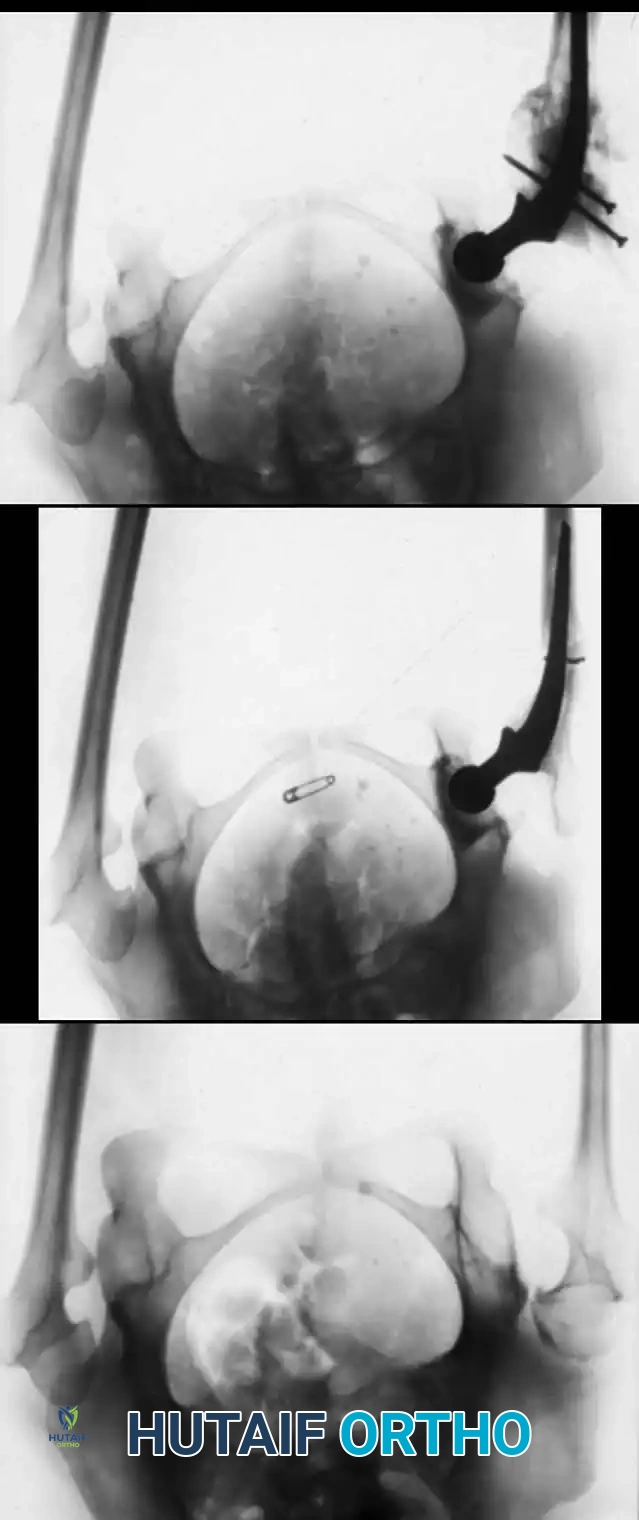
التشخيص والتقييم قبل الجراحة
يبدأ التشخيص الدقيق بفحص سريري شامل يجريه طبيب عظام الأطفال لتقييم الحالة الوعائية (التروية الدموية) للأصابع أو الأطراف المصابة. هذا التقييم هو الحجر الأساسي لتحديد مدى استعجال التدخل الجراحي.
الفحوصات التصويرية والتقييم الوعائي
في الحالات التي تعاني من تورم شديد، قد يتم استخدام الموجات فوق الصوتية دوبلر (Doppler Ultrasound) لتأكيد سالكية الشرايين وتدفق الدم بشكل سليم إلى الأطراف.
بالإضافة إلى ذلك، تعتبر الصور الشعاعية القياسية (الأشعة السينية) في وضعيات مختلفة (أمامية خلفية وجانبية) للطرف المصاب أمراً إلزامياً. تساعد هذه الأشعة الجراح في:
* تحديد مدى تأثر العظام بالاختناق.
* تحديد العظام البارزة في حالات البتر داخل الرحم.
* الكشف عن التشوهات العظمية المميزة الناتجة عن الاختناق المزمن.
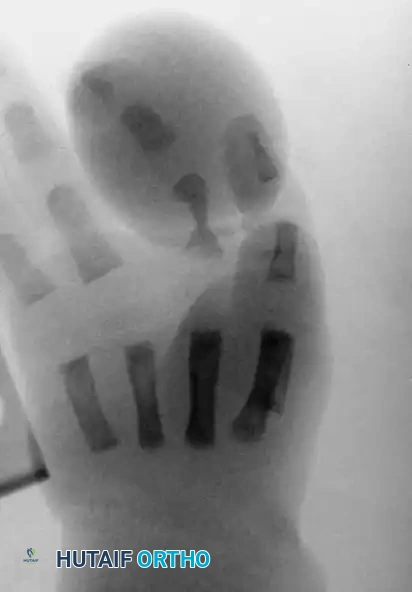
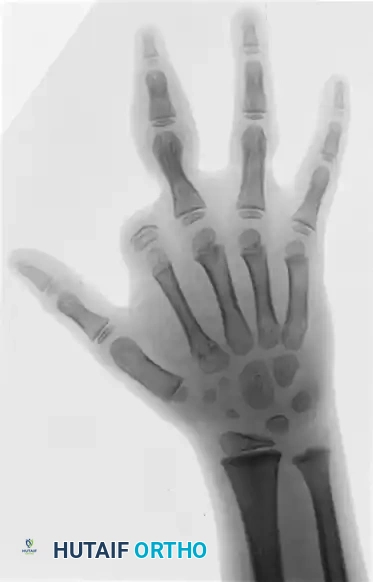
توقيت التدخل الجراحي
إن اتخاذ قرار بموعد إجراء الجراحة لطفل رضيع هو أمر بالغ الدقة، ويتم تحديده بشكل كامل بناءً على حالة الأوعية الدموية والتروية في الطرف أو الإصبع المصاب. يتم تقسيم توقيت الجراحة إلى ثلاث فئات:
التدخل الطارئ
يتم إجراؤه في فترة حديثي الولادة (الأيام الأولى من العمر). يكون هذا التدخل إلزامياً للأشرطة العميقة التي تسبب ضعفاً حاداً في الأوعية الدموية، أو ازرقاقاً في الأطراف، أو علامات تدل على موت الأنسجة (نخر) وشيك. في هذه الحالة، يتطلب الأمر تحريراً فورياً للشريط لإنقاذ الإصبع من البتر.
التدخل العاجل والمبكر
يتم إجراؤه عندما يبلغ الطفل من العمر 3 إلى 6 أشهر. يُستطب هذا التدخل للأشرطة العميقة التي تسبب تورماً لمفاوياً متزايداً ولكن دون وجود نقص تروية حاد (الدم لا يزال يصل ولكن بصعوبة). التدخل المبكر هنا يمنع حدوث تغيرات تليفية لا رجعة فيها في الأنسجة المتورمة.
التدخل المجدول والاختياري
يتم التخطيط له عندما يبلغ الطفل من العمر 12 إلى 18 شهراً. يُخصص هذا التوقيت للحلقات السطحية البسيطة (النوع الأول) التي تسبب تشوهاً تجميلياً فقط، أو لإجراء العمليات الترميمية المعقدة مثل فك التصاق الأصابع الطرفي (Acrosyndactyly) وترميم حالات البتر.
تحذير جراحي بالغ الأهمية: يمتنع جراحو العظام المتخصصون تماماً عن إجراء استئصال دائري كامل (محيطي) لشريط الاختناق في مرحلة جراحية واحدة. إن القيام بذلك يؤدي إلى تدمير ما تبقى من الأوردة السطحية والقنوات اللمفاوية الضعيفة، مما يعرض الطرف لخطر النخر (موت الأنسجة) الكارثي. القاعدة الذهبية هي إجراء الجراحة على مراحل، حيث يتم تحرير 50% فقط من محيط الشريط في الجراحة الأولى، ويتم استكمال النصف الآخر بعد شهرين إلى ثلاثة أشهر.
الخيارات الجراحية والتقنيات الحديثة
تتطلب جراحة متلازمة الحلقات الخلقية مهارة فائقة واستخدام تقنيات الجراحة المجهرية للتعامل مع الأنسجة الرقيقة للرضع. فيما يلي أبرز التقنيات الجراحية المستخدمة:
استئصال الشريط وتقنية رأب الجلد
يعتبر الاستئصال الكامل للشريط الليفي متبوعاً بإجراء عمليات تجميلية للجلد (مثل Z-plasty أو W-plasty) هو المعيار الذهبي لعلاج حلقات الاختناق البسيطة والعميقة. تهدف هذه التقنية إلى إطالة الندبة ومنع عودة الانكماش الدائري.
خطوات الإجراء الجراحي:
* التخطيط والرسم: يقوم الجراح بتصميم عدة خطوط على شكل حرف Z على طول مسار الشريط. زوايا هذه الخطوط (عادة 60 درجة) مصممة هندسياً لتوفير أقصى قدر من الإطالة للجلد (زيادة نظرية في الطول بنسبة 73%) وإعادة توجيه الشد في الندبة.
* الشق والاستئصال: يتم استئصال الأنسجة الليفية الكثيفة بدقة متناهية. غالباً ما يمتد هذا النسيج الليفي عميقاً حتى يصل إلى غشاء العظم.
* التعامل مع الأنسجة الدقيقة: يتم الحفاظ بعناية على جميع الأوردة السطحية والقنوات اللمفاوية. يتم تحرير الأعصاب والأوعية الدموية المضغوطة باستخدام عدسات مكبرة.
* تحريك السدائل الجلدية: يتم رفع سدائل جلدية مثلثة الشكل وتحريكها لكسر مسار الاختناق الخطي.
* الإغلاق: يتم إغلاق الجروح بخيوط تجميلية قابلة للامتصاص لتجنب الحاجة إلى إزالة الغرز لاحقاً وإزعاج الطفل.
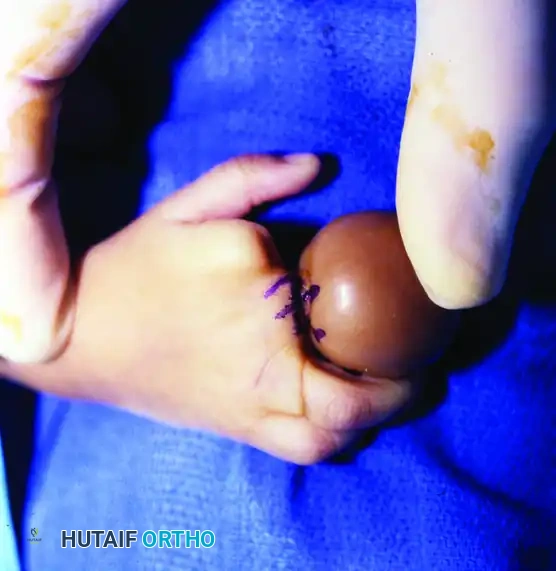
تحرير التصاق الأصابع الطرفي
يتطلب هذا الإجراء فصلاً دقيقاً للأصابع المندمجة عند الأطراف. على عكس التصاق الأصابع العادي، يكون الفراغ بين الأصابع (الشبكة) في هذه الحالة متكوناً جزئياً.
* يتم تقسيم الاندماج البعيد جراحياً.
* يتم استئصال المسارات الجلدية غير الطبيعية.
* يُعاد بناء الفراغ بين الأصابع باستخدام سدائل جلدية موضعية، وغالباً ما يتم دعمها برقع جلدية كاملة السماكة (تؤخذ عادة من منطقة الفخذ) لتغطية العيوب الجانبية في الأصابع.
ترميم البتر داخل الرحم
بالنسبة للأطفال الذين يعانون من البتر داخل الرحم (النوع الرابع)، فإن استعادة طول الإصبع وتوفير دعامة ثابتة للقبض والمسك يعد أمراً بالغ الأهمية لوظيفة اليد. تعتبر عملية "نقل سلامية إصبع القدم غير الموعاة" تقنية فعالة للغاية، خاصة عند إجرائها للأطفال دون سن 18 شهراً، حيث يحتفظ العظم المنقول بقدرة كبيرة على النمو مع الطفل.
خطوات نقل السلامية:
* تجهيز اليد المستقبلة: يتم عمل شق وتجهيز جيب صغير في مكان البتر. يتم تحديد وتحرير الأوتار المتبقية والأعصاب. يتم تسوية سطح العظم المتبقي لضمان اندماج عظمي مثالي.
* أخذ العظم من القدم: يتم عادة اختيار السلامية الوسطى من إصبع القدم الثالث أو الرابع لتقليل أي تأثير على وظيفة القدم. يتم استخراج العظم مع الحفاظ على الغشاء المحيط به (السمحاق) لضمان أقصى قدر من النمو المستقبلي في اليد.
* النقل والتثبيت: يتم إدخال سلك معدني دقيق (سلك كيرشنر) لتثبيت العظم المنقول باليد. يتم خياطة الأربطة والأوتار بعناية لضمان استقرار وحركة الإصبع الجديد مستقبلاً.
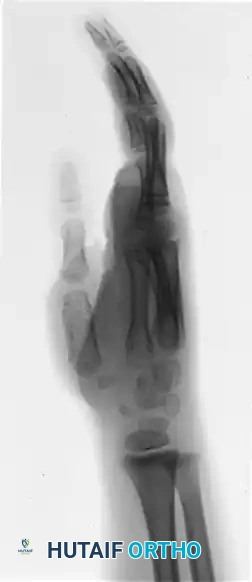
التعافي والرعاية ما بعد الجراحة
إن نجاح العمليات الجراحية المعقدة لمتلازمة الحلقات الخلقية لا يعتمد فقط على مهارة الجراح، بل يعتمد بشكل متساوٍ على الرعاية الدقيقة في مرحلة ما بعد الجراحة.
- التثبيت والحماية: بعد الجراحة، يتم وضع ذراع الطفل في جبيرة مبطنة جيداً وتمتد فوق الكوع. يتم ثني الكوع بزاوية 90 درجة لمنع الجبيرة من الانزلاق من ذراع الرضيع النشط.
- العناية بالأسلاك المعدنية: في حالات نقل العظام، تُترك الأسلاك المعدنية (أسلاك كيرشنر) في اليد والقدم لمدة 6 أسابيع تقريباً لضمان الالتئام التام.
- إزالة الأسلاك وبدء العلاج الطبيعي: بعد مرور 6 أسابيع، يتم إزالة الأسلاك في العيادة الخارجية (إجراء بسيط وسريع). يتم تشجيع الطفل فوراً على تحريك أصابعه. يبدأ دور العلاج الوظيفي (Occupational Therapy) لمساعدة الطفل على دمج الأصابع المرممة في أنشطة اللعب والمهارات الحركية الدقيقة.
- المتابعة طويلة الأمد: يحتاج الطفل إلى زيارات دورية لمراقبة نمو العظام المنقولة، والتأكد من زوال التورم اللمفاوي، وتقييم وظيفة اليد بشكل عام مع تقدمه في العمر.
المضاعفات المحتملة
كما هو الحال مع أي تدخل جراحي دقيق، هناك بعض المضاعفات المحتملة التي يناقشها الجراح مع الأهل بشفافية:
- ضعف التروية الدموية: هو المضاعفة الأكثر خطورة، ويحدث عادة إذا تم تحرير الشريط بالكامل في عملية واحدة بدلاً من تقسيمها على مراحل.
- استمرار التورم اللمفاوي: يحدث إذا لم يتم استئصال الشريط الليفي العميق بالكامل وصولاً إلى الأنسجة السليمة.
- التهاب مكان الأسلاك المعدنية: يتطلب عناية فائقة بنظافة مكان خروج السلك من الجلد. تستجيب الالتهابات السطحية للمضادات الحيوية الفموية، ولكن الالتهابات العميقة قد تتطلب إزالة السلك مبكراً.
- توقف النمو العظمي: في حالات نقل العظام، قد ينمو العظم المنقول بمعدل أبطأ من الأصابع الطبيعية، مما قد يتطلب إجراءات إطالة ثانوية في مراحل لاحقة من الطفولة.
الأسئلة الشائعة
هل متلازمة الحلقات الخلقية وراثية؟
لا، متلازمة الحلقات الخلقية ليست حالة وراثية أو جينية. إنها تحدث بشكل عشوائي تماماً ولا توجد احتمالية متزايدة لتكرارها في الأحمال المستقبلية.
هل هناك أي شيء كان بإمكاني فعله لمنع ذلك أثناء الحمل؟
مطلقاً. لا ترتبط هذه الحالة بأي نشاط، أو نظام غذائي، أو أدوية، أو صدمات تعرضت لها الأم أثناء الحمل. لا ينبغي للآباء الشعور بالذنب حيال ذلك.
متى يجب أن يتم فحص طفلي من قبل جراح العظام؟
يفضل أن يتم تقييم الطفل من قبل جراح عظام أطفال متخصص بمجرد ولادته، أو خلال الأسابيع الأولى من العمر، لتحديد مدى خطورة الحالة ووضع خطة علاجية وتحديد التوقيت الأمثل للجراحة.
هل سيحتاج طفلي إلى أكثر من عملية جراحية واحدة؟
في كثير من الأحيان، نعم. لتجنب الإضرار بالدورة الدموية للطرف، يتم إجراء تحرير الأشرطة العميقة على مرحلتين (كل مرحلة تعالج 50% من محيط الشريط). كما قد تتطلب الحالات المعقدة عمليات تجميلية إضافية لاحقاً.
هل سيتمكن طفلي من استخدام يده بشكل طبيعي بعد الجراحة؟
الهدف الأساسي من الجراحة هو استعادة الوظيفة. في معظم الحالات، خاصة عند التدخل في الوقت المناسب، يتمكن الأطفال من التكيف واستخدام أيديهم بشكل ممتاز في الحياة اليومية واللعب.
ما هو العمر المناسب لعملية نقل عظم إصبع القدم إلى اليد؟
يفضل إجراء هذه العملية قبل أن يبلغ الطفل 18 شهراً من العمر. في هذا العمر الصغير، يكون للعظم المنقول قدرة هائلة على الاستمرار في النمو والتكيف مع موقعه الجديد في اليد.
هل سيؤثر أخذ عظم من إصبع القدم على قدرة طفلي على المشي؟
لا، لا يؤثر ذلك على المشي أو التوازن. يختار الجراح عادة السلامية الوسطى من إصبع القدم الثالث أو الرابع، ويتم الحفاظ على طول إصبع القدم، مما يضمن عدم وجود أي تأثير سلبي على وظيفة القدم.
كيف يمكنني العناية بجبيرة طفلي بعد العملية؟
يجب الحفاظ على الجبيرة جافة ونظيفة تماماً. سيقوم الفريق الطبي بتزويدك بتعليمات مفصلة حول كيفية تحميم الطفل، ومراقبة أطراف الأصابع (للتأكد من لونها وحرارتها)، وما يجب فعله إذا بدت الجبيرة ضيقة أو مزعجة للطفل.
هل تترك الجراحة ندبات واضحة؟
نعم، ستكون هناك ندبات، ولكن الجراحين يستخدمون تقنيات التجميل (مثل Z-plasty) لجعل الندبات متعرجة وليست مستقيمة، مما يساعدها على التمدد والاندماج مع تجاعيد الجلد الطبيعية بمرور الوقت لتصبح أقل وضوحاً.
هل يمكن اكتشاف متلازمة الحلقات الخلقية قبل الولادة؟
نعم، في كثير من الحالات يمكن اكتشافها أثناء فحوصات الموجات فوق الصوتية (السونار) الروتينية في الثلث الثاني أو الثالث من الحمل، خاصة إذا كان هناك تورم واضح في الأطراف أو نقص في الأصابع.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك