الدليل الشامل لعلاج كسور بيلون بالتثبيت الخارجي الهجين
الخلاصة الطبية
كسور بيلون هي كسور معقدة تصيب أسفل عظمة الساق بالقرب من مفصل الكاحل نتيجة إصابات شديدة. يعتبر التثبيت الخارجي الهجين بتقنية واتسون العلاج الأمثل لهذه الحالات، حيث يجمع بين دقة تثبيت المفصل وحماية الأنسجة الرخوة المحيطة من المضاعفات، مما يسرع عملية الشفاء.
الخلاصة الطبية السريعة: كسور بيلون هي كسور معقدة تصيب أسفل عظمة الساق بالقرب من مفصل الكاحل نتيجة إصابات شديدة. يعتبر التثبيت الخارجي الهجين بتقنية واتسون العلاج الأمثل لهذه الحالات، حيث يجمع بين دقة تثبيت المفصل وحماية الأنسجة الرخوة المحيطة من المضاعفات، مما يسرع عملية الشفاء.
مقدمة شاملة عن كسور بيلون والتثبيت الخارجي
تعتبر إصابات العظام المعقدة من أكثر التحديات التي تواجه المرضى وأطباء جراحة العظام على حد سواء. ومن بين هذه الإصابات، تبرز كسور أسفل عظمة الساق، والمعروفة طبيا باسم كسور بيلون، كواحدة من أشد الإصابات تأثيرا على حركة الإنسان. تحدث هذه الكسور غالبا نتيجة تعرض الساق لقوة ضغط هائلة ومفاجئة، مما يؤدي إلى تفتت سطح المفصل وتضرر الأنسجة الرخوة والجلد المحيط به بشكل بالغ.
في الماضي، كان العلاج التقليدي يعتمد على فتح الجلد وتثبيت العظام بالشرائح والمسامير الداخلية، ولكن نظرا لضعف التروية الدموية ورقة الجلد في هذه المنطقة، كانت هذه الطريقة تحمل مخاطر عالية تتمثل في عدم التئام الجروح والتهابات العظام العميقة. من هنا، برزت الحاجة الماسة لتقنية طبية متطورة توفر الثبات اللازم لالتئام العظام دون الإضرار بالجلد المحيط.
يعد التثبيت الخارجي الهجين، وتحديدا تقنية واتسون، طفرة طبية وحجر الزاوية في الإدارة الحديثة لكسور بيلون. تجمع هذه التقنية ببراعة بين استخدام أسلاك دقيقة مشدودة لتثبيت الأجزاء المفتتة من المفصل، وبين مسامير قوية تثبت في الجزء السليم من عظمة الساق، وكل ذلك يتصل بإطار خارجي. يوفر هذا الهيكل ثباتا ميكانيكيا حيويا، ويحافظ على طول الساق واستقامتها، والأهم من ذلك أنه يحمي الأنسجة الرخوة ويمنحها الفرصة للتعافي بسلام.
التشريح المبسط لمنطقة الكاحل وأسفل الساق
لفهم طبيعة كسور بيلون وكيفية علاجها، من المهم التعرف على البنية التشريحية لهذه المنطقة الحيوية. يتكون الجزء السفلي من الساق من عظمتين رئيسيتين هما عظمة القصبة وهي العظمة الكبيرة الحاملة للوزن، وعظمة الشظية وهي العظمة الجانبية الأصغر.
الجزء السفلي من عظمة القصبة يشكل سقف مفصل الكاحل، وهذا السقف المغطى بالغضاريف هو ما يسمى طبيا بيلون. السمة التشريحية الأهم والأكثر خطورة في هذه المنطقة هي الغلاف النسيجي الرخو. على عكس الفخذ أو أعلى الساق، لا توجد عضلات كثيفة تغطي أسفل عظمة القصبة، بل توجد طبقة رقيقة جدا من الجلد والأنسجة تحت الجلد مباشرة فوق العظم.
هذا النقص في التغطية العضلية يجعل المنطقة فقيرة نسبيا في التروية الدموية. وعند حدوث كسر عنيف، يتعرض هذا الجلد الرقيق لضغط شديد من الداخل بسبب العظام المكسورة، ومن الخارج بسبب قوة الصدمة، مما يجعله عرضة للتورم الشديد وظهور الفقاعات الجلدية، وهو ما يفسر خطورة إجراء شقوق جراحية كبيرة في هذه المنطقة.
الأسباب وعوامل الخطر المؤدية لكسور بيلون
تحدث كسور بيلون نتيجة ما يسمى بالتحميل المحوري، وهو مصطلح طبي يعني انتقال قوة هائلة من أسفل القدم إلى أعلى الساق بشكل عمودي، مما يؤدي إلى انضغاط عظمة الكاحل بقوة ضد سقف مفصل الساق، متسببا في انفجاره وتفتته.
تتضمن الأسباب الشائعة لهذه الإصابة العنيفة ما يلي
- السقوط من ارتفاعات عالية والنزول المباشر على القدمين
- حوادث السيارات والدراجات النارية حيث تندفع الدواسات أو أرضية السيارة بقوة ضد قدم السائق
- الإصابات الرياضية العنيفة التي تتضمن قفزا وهبوطا خاطئا بقوة شديدة
- حوادث العمل في مواقع البناء والمصانع
الأعراض والعلامات التحذيرية لكسور بيلون
بمجرد حدوث الإصابة، تظهر على المريض مجموعة من الأعراض الحادة التي تستدعي تدخلا طبيا طارئا. من أبرز هذه الأعراض
- ألم مبرح وحاد في منطقة الكاحل وأسفل الساق لا يحتمل
- تورم سريع وضخم يمتد من القدم وحتى منتصف الساق
- عدم القدرة التامة على تحمل الوزن أو الوقوف على القدم المصابة
- تشوه واضح في شكل الكاحل أو الساق نتيجة انزياح العظام
- ظهور كدمات شديدة وتغير في لون الجلد
- في الحالات الشديدة، قد تظهر فقاعات ممتلئة بالسوائل على الجلد نتيجة التورم الشديد
- في الكسور المفتوحة، قد يبرز العظم من خلال الجلد مصحوبا بنزيف
التشخيص الدقيق والتخطيط قبل الجراحة
التشخيص الدقيق هو حجر الأساس لنجاح علاج كسور بيلون. لا يعتمد الطبيب فقط على تأكيد وجود الكسر، بل يحتاج إلى فهم دقيق لخريطة التفتت العظمي وحالة الأنسجة المحيطة.
الفحص السريري وتقييم الأنسجة
يبدأ الطبيب بفحص شامل للساق، مقيما درجة التورم وحالة الجلد والتروية الدموية للقدم. يتم فحص النبض في القدم للتأكد من عدم تضرر الأوعية الدموية الرئيسية، وكذلك فحص الإحساس للتأكد من سلامة الأعصاب. حالة الأنسجة الرخوة في هذه المرحلة هي التي تملي على الطبيب توقيت ونوع التدخل الجراحي.
دور الأشعة المقطعية في التخطيط الجراحي
في حين أن صور الأشعة السينية العادية تعطي فكرة عامة عن الكسر، إلا أنها تعتبر غير كافية على الإطلاق للتخطيط الجراحي في كسور بيلون. يطلب الطبيب إجراء أشعة مقطعية دقيقة مع إعادة بناء صور ثلاثية الأبعاد.
تعتبر الأشعة المقطعية الخريطة الأساسية للجراح. من خلالها، يتم تحديد خطوط الكسر الرئيسية، وحجم الأجزاء المفتتة، ومدى انخساف سطح المفصل. بناء على هذه الخريطة، يحدد الجراح مسبقا المسارات الدقيقة التي ستمر منها الأسلاك الطبية أثناء الجراحة لضمان تجميع العظام بشكل مثالي وتوفير أقصى درجات الضغط بين الأجزاء المكسورة لتسريع الالتئام.
العلاج الجراحي باستخدام التثبيت الخارجي الهجين
عندما تكون الأنسجة الرخوة متضررة بشدة، أو يكون الكسر مفتوحا أو شديد التفتت، يصبح التثبيت الداخلي التقليدي بالشرائح والمسامير خيارا محفوفا بالمخاطر. هنا يأتي دور التثبيت الخارجي الهجين كحل مثالي وآمن.
ما هو التثبيت الخارجي الهجين
هو نظام طبي متقدم يتكون من إطار معدني خارجي يحيط بالساق، يتصل بالعظام من خلال نوعين من المثبتات. النوع الأول هو أسلاك دقيقة جدا تمر عبر الجلد والعظام في منطقة المفصل المفتت، ويتم شدها بقوة لتعمل مثل أسلاك عجلة الدراجة، مما يوفر ثباتا هائلا. النوع الثاني هو مسامير قوية وأكثر سمكا تثبت في الجزء العلوي السليم من عظمة الساق. يسمى هجينا لأنه يجمع بين تقنيتين مختلفتين لتحقيق أقصى استفادة.
دواعي استخدام هذه التقنية
ينصح الأطباء بالتثبيت الخارجي الهجين في الحالات التالية
- الإصابات الشديدة للأنسجة الرخوة والجلد المحيط بالكاحل
- الكسور المفتوحة حيث يكون العظم مكشوفا ومعرضا للتلوث
- الكسور شديدة التفتت التي يصعب تجميعها باستخدام الشرائح الداخلية
- الحالات التي يتطلب فيها الحفاظ على طول الساق واستقامتها دون فتح جراحي كبير
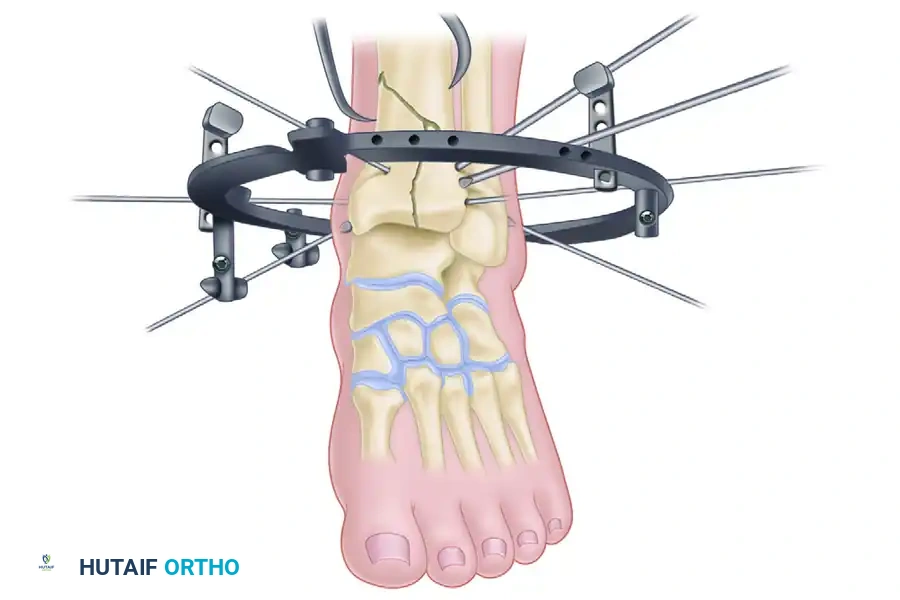
خطوات عملية التثبيت الخارجي الهجين
تتم هذه الجراحة المعقدة بخطوات دقيقة ومدروسة لضمان استعادة شكل المفصل ووظيفته.
الخطوة الأولى تتمثل في تثبيت عظمة الشظية الجانبية. تعمل هذه العظمة كقالب يساعد الجراح في استعادة الطول الطبيعي للساق وضبط الدوران. إذا كان الجلد الجانبي سليما، قد يستخدم الجراح شريحة صغيرة. أما إذا كان الجلد متضررا، فيتم تثبيت الشظية بأسلاك مؤقتة عبر الجلد دون أي شق جراحي لتجنب مضاعفات التئام الجروح.
الخطوة الثانية هي تجميع الإطار الخارجي العلوي وتثبيته في الجزء السليم من عظمة الساق. يتم استخدام مسامير قوية مطلية بمادة محفزة لنمو العظام لضمان ثباتها بقوة في العظم السليم. هذا الجزء من الإطار يوفر القاعدة الصلبة التي سيعتمد عليها باقي التركيب.
الخطوة الثالثة والأهم هي إعادة بناء سطح المفصل المفتت. بالاعتماد على خريطة الأشعة المقطعية، يقوم الجراح بإدخال أسلاك دقيقة عبر الجلد لتثبيت الأجزاء المكسورة بدقة متناهية.

الخطوة الرابعة تتضمن تركيب الحلقة السفلية من الإطار الخارجي حول الكاحل. يجب أن تكون هذه الحلقة موازية تماما لخط المفصل لضمان استعادة المحور الميكانيكي الطبيعي للساق، مما يمنع حدوث خشونة مبكرة في المستقبل.
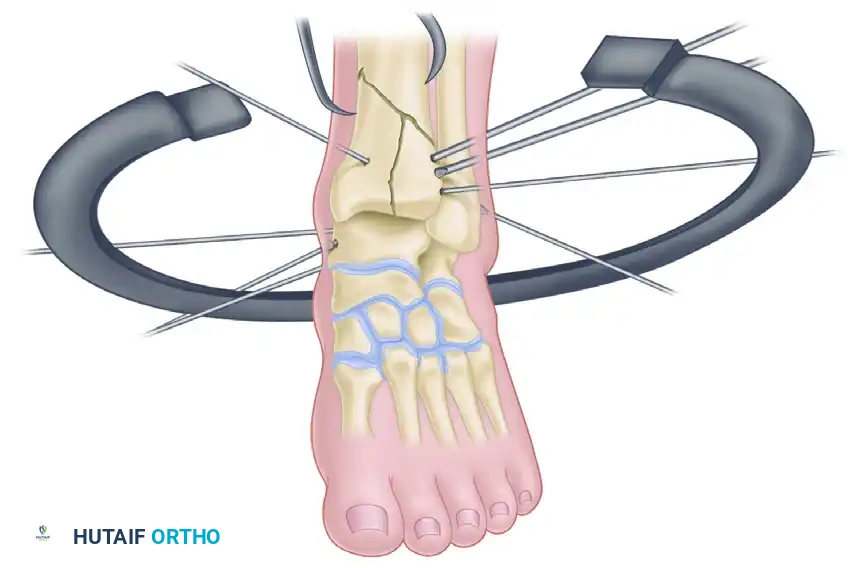
الخطوة الخامسة هي ربط الأسلاك الدقيقة بالحلقة السفلية وشدها. يتم استخدام جهاز خاص لشد هذه الأسلاك بقوة محددة، مما يحولها من أسلاك مرنة إلى دعامات صلبة جدا تضغط على العظام المكسورة وتثبتها بإحكام شديد.
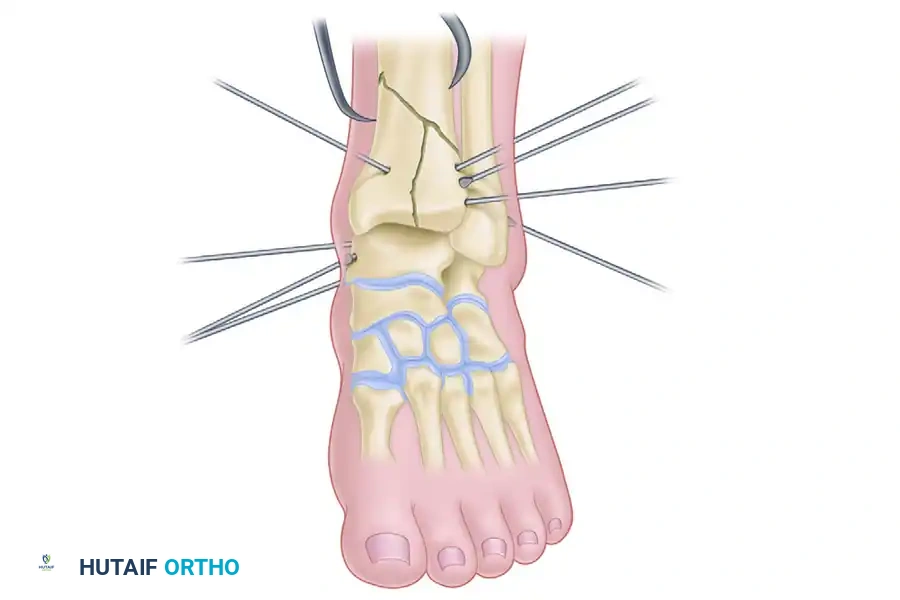
في بعض الحالات، إذا لم تنجح الطريقة المغلقة في إعادة العظام لمكانها بدقة، قد يضطر الجراح لعمل شق جراحي صغير جدا ومحدود للوصول إلى سطح المفصل، وإعادة ترتيب العظام المفتتة بصريا، وقد يتم استخدام طعوم عظمية لملء الفراغات الناتجة عن انخساف العظم.
دمج المفصل في الحالات الشديدة
في حالات نادرة جدا ومأساوية، حيث يكون التدمير في الغضاريف والعظام هائلا لدرجة يستحيل معها إعادة بناء المفصل، أو في الإصابات المفتوحة شديدة التلوث، قد يلجأ الطبيب إلى خيار دمج المفصل.
يهدف الدمج إلى إزالة الغضاريف المتبقية وتثبيت عظمة الساق مباشرة مع عظمة الكاحل لتلتحما وتصبحا عظمة واحدة. ورغم أن هذا الإجراء يلغي حركة مفصل الكاحل، إلا أنه يوفر للمريض طرفا ثابتا وقويا وخاليا من الألم، مما يسمح له بالمشي وممارسة حياته بشكل جيد، ويعتبر خيارا إنقاذيا لتجنب البتر في الإصابات الكارثية.
التعافي وإعادة التأهيل بعد الجراحة
نجاح تقنية التثبيت الخارجي لا يعتمد فقط على مهارة الجراح، بل يعتمد بشكل كبير على التزام المريض ببروتوكول الرعاية المابعد الجراحة. تتطلب هذه المرحلة صبرا وعناية فائقة.
العناية بالجروح ومواقع الدبابيس
نظرا لوجود أسلاك ومسامير تخترق الجلد، فإن العناية اليومية بنظافة هذه المواقع تعتبر أمرا حيويا لمنع الالتهابات. سيقوم الفريق الطبي بتدريب المريض على كيفية تنظيف مواقع دخول الدبابيس يوميا باستخدام محاليل معقمة، وكيفية إزالة أي قشور متراكمة بلطف، وتغطيتها بضمادات نظيفة.
| جانب الرعاية | التفاصيل والتعليمات |
|---|---|
| التنظيف اليومي | استخدام محلول ملحي معقم أو مطهر طبي حسب إرشادات الطبيب |
| المراقبة المستمرة | فحص مواقع الدبابيس بحثا عن احمرار شديد، تورم، أو إفرازات غير طبيعية |
| الاستحمام | يمنع غمر الساق في الماء، ويمكن الاستحمام مع تغطية الجهاز بكيس مقاوم للماء بعد موافقة الطبيب |
العلاج الطبيعي والتحميل المتدرج
يبدأ العلاج الطبيعي مبكرا جدا بعد الجراحة. سيتم تشجيع المريض على تحريك الركبة وأصابع القدم بشكل مستمر لتحسين الدورة الدموية ومنع تيبس المفاصل الأخرى.
في الأسابيع الستة إلى الثمانية الأولى، يمنع المريض تماما من تحميل وزنه على القدم المصابة، وسيستخدم العكازات أو المشاية للحركة. يبدأ التحميل التدريجي للوزن فقط عندما تظهر صور الأشعة السينية علامات واضحة على بدء التئام العظام.
عادة ما يبقى جهاز التثبيت الخارجي في الساق لمدة تتراوح بين 12 إلى 16 أسبوعا. يتم إزالة الجهاز في العيادة أو تحت تخدير خفيف بمجرد التأكد من التئام العظم. بعد إزالة الجهاز، يرتدي المريض حذاء طبيا واقيا لعدة أسابيع إضافية مع تكثيف جلسات العلاج الطبيعي لاستعادة قوة العضلات ونطاق حركة الكاحل.
الأسئلة الشائعة حول كسور بيلون والتثبيت الخارجي
ما هو كسر بيلون وكيف يختلف عن كسور الكاحل العادية
كسر بيلون هو كسر انفجاري يصيب السطح السفلي لعظمة القصبة الذي يشكل سقف المفصل، ويحدث نتيجة قوة ضغط عمودية شديدة. يختلف عن كسور الكاحل العادية (التي تحدث غالبا بسبب الالتواء) في كونه أكثر تعقيدا، ويصاحبه تفتت شديد في العظام وتضرر بالغ في الأنسجة الرخوة المحيطة.
لماذا يفضل الطبيب التثبيت الخارجي على الداخلي
يفضل الطبيب التثبيت الخارجي لحماية الجلد والأنسجة الرخوة. في كسور بيلون، يكون الجلد متورما وضعيفا جدا، وإجراء شق جراحي كبير لتركيب شرائح داخلية يزيد بشكل كبير من خطر تلوث الجرح، وعدم التئامه، والتهاب العظام. التثبيت الخارجي يوفر ثباتا ممتازا للعظم عبر ثقوب صغيرة جدا، مما يسمح للجلد بالتعافي بأمان.
هل عملية التثبيت الخارجي مؤلمة
العملية نفسها تتم تحت التخدير الكلي أو النصفي ولا تشعر خلالها بأي ألم. بعد الجراحة، من الطبيعي الشعور ببعض الألم والتورم، ولكن يتم السيطرة عليه بشكل فعال باستخدام الأدوية المسكنة. مع مرور الوقت وتعافي الأنسجة، يقل الألم بشكل ملحوظ.
كم يستغرق بقاء جهاز التثبيت الخارجي في الساق
تختلف المدة من مريض لآخر بناء على شدة الكسر وسرعة التئام العظام، ولكن في المتوسط، يبقى جهاز التثبيت الخارجي الهجين في الساق لمدة تتراوح بين 12 إلى 16 أسبوعا. يقرر الطبيب الموعد الدقيق لإزالته بناء على صور الأشعة الدورية.
كيف يمكنني الاستحمام مع وجود المثبت الخارجي
في الأسابيع الأولى، يجب الحفاظ على مواقع الدبابيس جافة تماما، لذا ينصح بالاستحمام بالأسفنجة. بعد أن تلتئم الجروح الأولية ويسمح الطبيب بذلك، يمكنك الاستحمام مع تغطية الساق والجهاز بالكامل بكيس بلاستيكي محكم الإغلاق ومقاوم للماء. يمنع منعا باتا غمر الساق في أحواض الاستحمام أو المسابح.
متى يمكنني العودة للمشي بشكل طبيعي
العودة للمشي الطبيعي هي عملية تدريجية. في أول شهرين تقريبا، لن يسمح لك بتحميل وزنك على القدم. يبدأ التحميل التدريجي بعد ظهور علامات الالتئام في الأشعة. قد يستغرق الأمر من 6 إلى 12 شهرا للعودة إلى الأنشطة الطبيعية والمشي بدون أي أدوات مساعدة، ويعتمد ذلك بشكل كبير على التزامك بالعلاج الطبيعي.
ما هي علامات التهاب مواقع دبابيس التثبيت
من الطبيعي وجود احمرار طفيف أو إفرازات شفافة بسيطة حول الدبابيس. لكن يجب الاتصال بطبيبك فورا إذا لاحظت زيادة مفاجئة في الألم، احمرارا يمتد بعيدا عن الدبوس، تورما شديدا، إفرازات صديدية صفراء أو خضراء ذات رائحة كريهة، أو ارتفاعا في درجة حرارة جسمك.
هل سأحتاج لعملية أخرى لإزالة الجهاز
إزالة جهاز التثبيت الخارجي تعتبر إجراء بسيطا مقارنة بتركيبه. في كثير من الحالات، يمكن إزالة الإطار والمسامير في العيادة الخارجية باستخدام مسكنات بسيطة. في بعض الحالات التي يشعر فيها المريض بالتوتر الشديد، قد يتم إجراء الإزالة في غرفة العمليات تحت تخدير خفيف أو تخدير موضعي لتوفير أقصى درجات الراحة.
ما هو دور العلاج الطبيعي في مرحلة التعافي
العلاج الطبيعي هو النصف الآخر من العلاج. يساعد في منع تيبس المفاصل المجاورة (الركبة وأصابع القدم) أثناء وجود الجهاز، ويحافظ على قوة العضلات. بعد إزالة الجهاز، يركز العلاج الطبيعي على استعادة حركة مفصل الكاحل، تحسين التوازن، وتدريب المريض على المشي الصحيح لتجنب أي عرج مستقبلي.
هل يمكن أن يتيبس مفصل الكاحل بعد العلاج
نعم، نظرا لطبيعة الكسر الذي يصيب سطح المفصل وتثبيت الكاحل لفترة طويلة، فإن درجة معينة من التيبس أو فقدان جزء من نطاق الحركة تعتبر شائعة ومحتملة. كما أن هناك احتمالية لتطور خشونة في المفصل على المدى الطويل. التدخل الجراحي الدقيق والمواظبة الصارمة على العلاج الطبيعي هما أفضل الطرق لتقليل هذه المضاعفات والحصول على أفضل وظيفة ممكنة للقدم.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك

