الدليل الشامل لعلاج كسور أسفل عظمة العضد الجراحة والتعافي
الخلاصة الطبية
كسور أسفل عظمة العضد هي إصابات معقدة تصيب الجزء السفلي من الذراع عند مفصل الكوع. تتطلب معظم الحالات تدخلا جراحيا دقيقا باستخدام الشرائح والمسامير لإعادة بناء المفصل واستعادة حركته الطبيعية، يليها برنامج تأهيل حركي مبكر لتجنب تيبس الكوع.
الخلاصة الطبية السريعة: كسور أسفل عظمة العضد هي إصابات معقدة تصيب الجزء السفلي من الذراع عند مفصل الكوع. تتطلب معظم الحالات تدخلا جراحيا دقيقا باستخدام الشرائح والمسامير لإعادة بناء المفصل واستعادة حركته الطبيعية، يليها برنامج تأهيل حركي مبكر لتجنب تيبس الكوع.
مقدمة شاملة عن كسور أسفل عظمة العضد
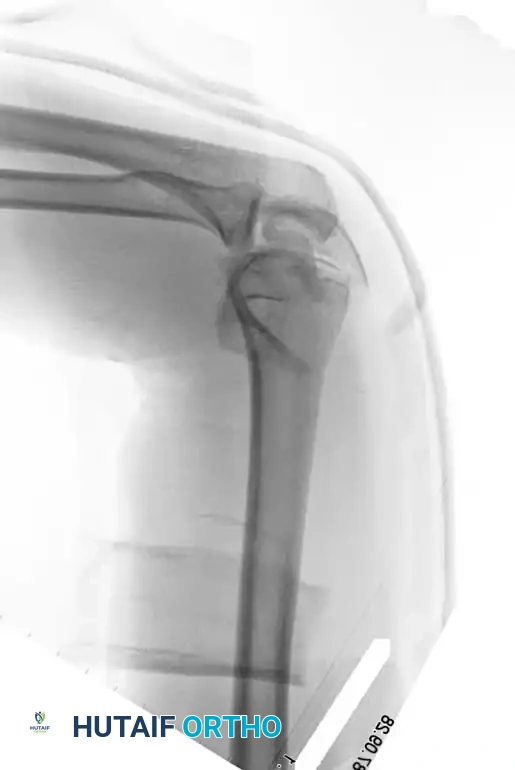
تعتبر إدارة وعلاج كسور أسفل عظمة العضد واحدة من أكبر التحديات في جراحة العظام والكسور. على الرغم من التطورات المستمرة في تكنولوجيا الغرسات الطبية والشرائح، والمقاربات الجراحية المبتكرة، وبروتوكولات إعادة التأهيل الموحدة، تظل هذه الإصابات معقدة وصعبة العلاج. غالبا ما تتضمن هذه الكسور تفتتا شديدا في السطح المفصلي، وتحدث بشكل رئيسي ضمن نمطين مختلفين الفئة الأولى تشمل الشباب الذين يتعرضون لحوادث ذات طاقة عالية مثل حوادث السيارات، والفئة الثانية تشمل كبار السن الذين يتعرضون لسقوط بسيط ولكنهم يعانون من هشاشة العظام.
نظرا لأن مفصل الكوع مفصل دقيق للغاية ولا يتسامح مع الإصابات، فإن وظيفة المفصل غالبا ما تتأثر بعد الجراحة ببعض التيبس أو الألم أو الضعف. الحصول على كوع طبيعي تماما هو نتيجة نادرة بعد كسر معقد داخل المفصل، ومع ذلك، فإن التقنيات الجراحية الدقيقة والمتقدمة يمكنها بشكل موثوق استعادة نطاق الحركة الوظيفي واستقرار المفصل. على عكس كسور الجزء العلوي من العضد أو منتصف العضد، فإن الغالبية العظمى من كسور أسفل العضد لدى البالغين تتطلب تدخلا جراحيا حتميا.
التركيب التشريحي لمفصل الكوع وعظمة العضد
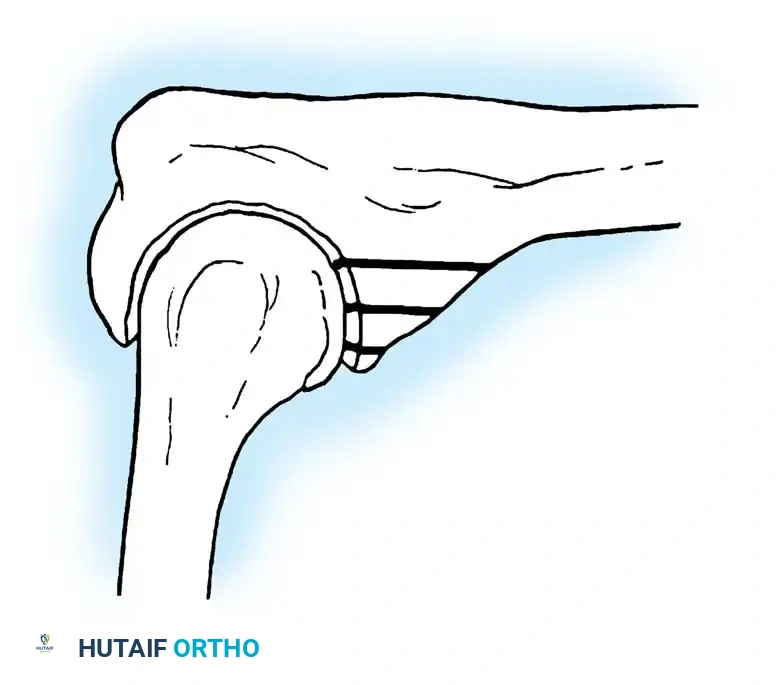
إن فهم الميكانيكا الحيوية والتشريح الدقيق للجزء السفلي من عظمة العضد أمر بالغ الأهمية للتخطيط قبل الجراحة ولنجاح التثبيت الداخلي للكسر. يمكن تصور الجزء السفلي من عظمة العضد على أنه هيكل مثلثي يتكون من عمودين متميزين يوفران الدعم للجزء المفصلي الذي يربط الذراع بالساعد.
يتكون هذا الهيكل التشريحي من الأجزاء التالية
العمود الجانبي وهو الجزء الخارجي الذي ينحرف عن مسار عظمة العضد بزاوية تقارب عشرين درجة. يتميز بكونه عريضا ومسطحا، وينتهي بما يسمى الرؤيس وهو الجزء الذي يتمفصل مع عظمة الكعبرة.
العمود الأنسي وهو الجزء الداخلي الذي ينحرف بزاوية تقارب خمسة وأربعين درجة وينتهي باللقيمة الأنسية. يتميز هذا العمود بأنه أكثر أنبوبية وصلابة من الناحية الهيكلية.
القوس الرابط يعمل السطح المفصلي وتحديدا البكرة كقوس رابط يصل بين العمودين، مما يخلق بنية مثلثية صلبة للغاية تقاوم قوى الالتواء والانحناء التي يتعرض لها الكوع يوميا.
أسباب وعوامل خطر الإصابة
تتنوع الأسباب التي تؤدي إلى حدوث كسور أسفل عظمة العضد، وتختلف عادة باختلاف الفئة العمرية للمريض. فهم هذه الأسباب يساعد في تحديد مسار العلاج وتوقع مدى تعقيد الكسر.
في فئة الشباب والبالغين، تحدث هذه الكسور غالبا نتيجة صدمات عالية الطاقة. يشمل ذلك حوادث السيارات والدراجات النارية، والسقوط من ارتفاعات شاهقة، والإصابات الرياضية العنيفة. في هذه الحالات، غالبا ما يكون الكسر مفتتا ومعقدا، وقد يصاحبه إصابات أخرى في الأنسجة الرخوة أو الأعصاب.
أما في فئة كبار السن، فإن السبب الأكثر شيوعا هو السقوط من مستوى الوقوف على يد ممدودة أو مباشرة على الكوع. تلعب هشاشة العظام وضعف جودة العظام دورا رئيسيا في حدوث هذه الكسور حتى مع الصدمات البسيطة أو منخفضة الطاقة.
الأعراض والعلامات السريرية
عند التعرض لإصابة تؤدي إلى كسر في أسفل عظمة العضد، تظهر مجموعة من الأعراض الواضحة التي تستدعي تدخلا طبيا عاجلا. من أهم هذه الأعراض
ألم مبرح وحاد في منطقة الكوع يزداد بشكل كبير عند محاولة تحريك الذراع.
تورم سريع وكبير حول مفصل الكوع، وقد يمتد إلى الساعد.
تشوه واضح في شكل الكوع أو الذراع مقارنة بالذراع السليمة.
كدمات وتغير في لون الجلد حول منطقة الإصابة.
عدم القدرة التامة على ثني أو فرد الكوع.
في بعض الحالات، قد يشعر المريض بتنميل أو وخز في الأصابع، خاصة في الخنصر والبنصر، مما يشير إلى احتمال تضرر أو انضغاط العصب الزندي الذي يمر خلف الكوع.
طرق التشخيص
التشخيص الدقيق والمبكر هو حجر الزاوية في وضع خطة علاجية ناجحة. يبدأ الطبيب المختص بأخذ التاريخ الطبي وفحص الذراع سريريا للتحقق من النبض وحالة الأعصاب. بعد ذلك، يتم الاعتماد على التصوير الطبي.
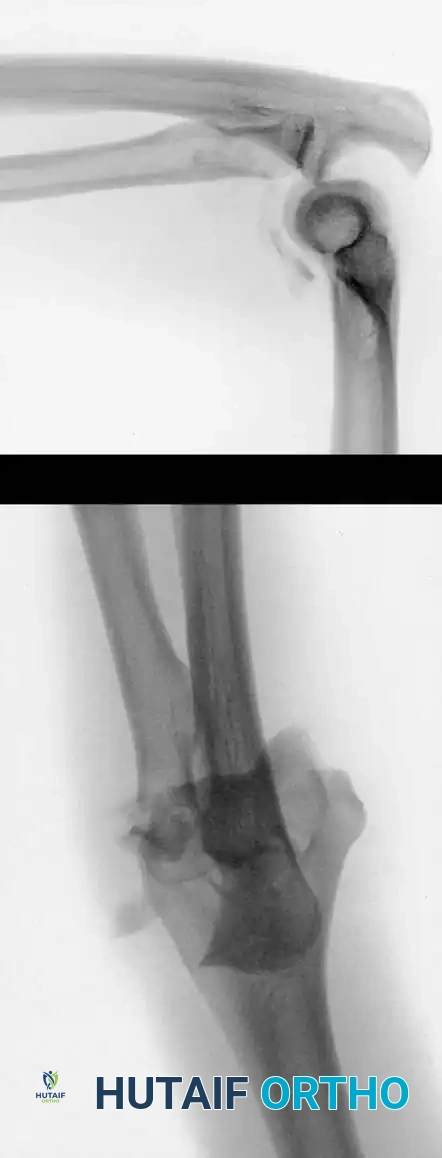
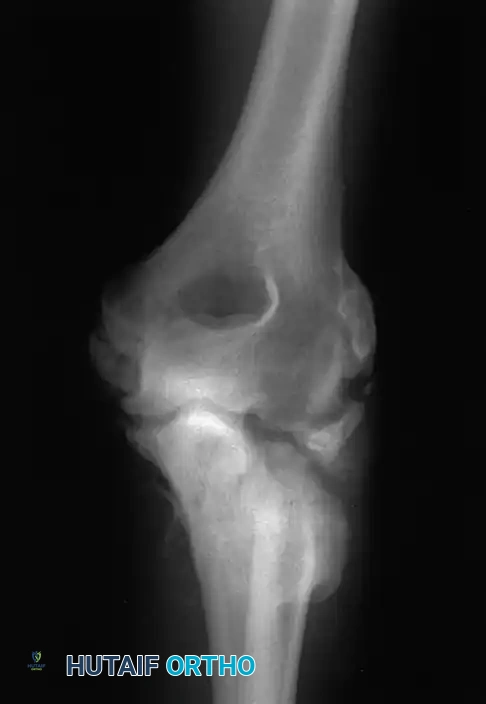
التصوير بالأشعة السينية يعتبر الخطوة الأولى والأساسية. يتم أخذ صور من زوايا متعددة أمامية وجانبية لتقييم الكسر وموقعه.
التصوير المقطعي المحوسب في حالات الكسور المعقدة والمفتتة، وخاصة تلك التي تمتد إلى داخل سطح المفصل، يعتبر التصوير المقطعي المحوسب ضروريا جدا. فهو يوفر صورا ثلاثية الأبعاد تتيح للجراح رؤية كل قطعة عظمية بوضوح، مما يسهل التخطيط الدقيق للعملية الجراحية واختيار الشرائح والمسامير المناسبة.
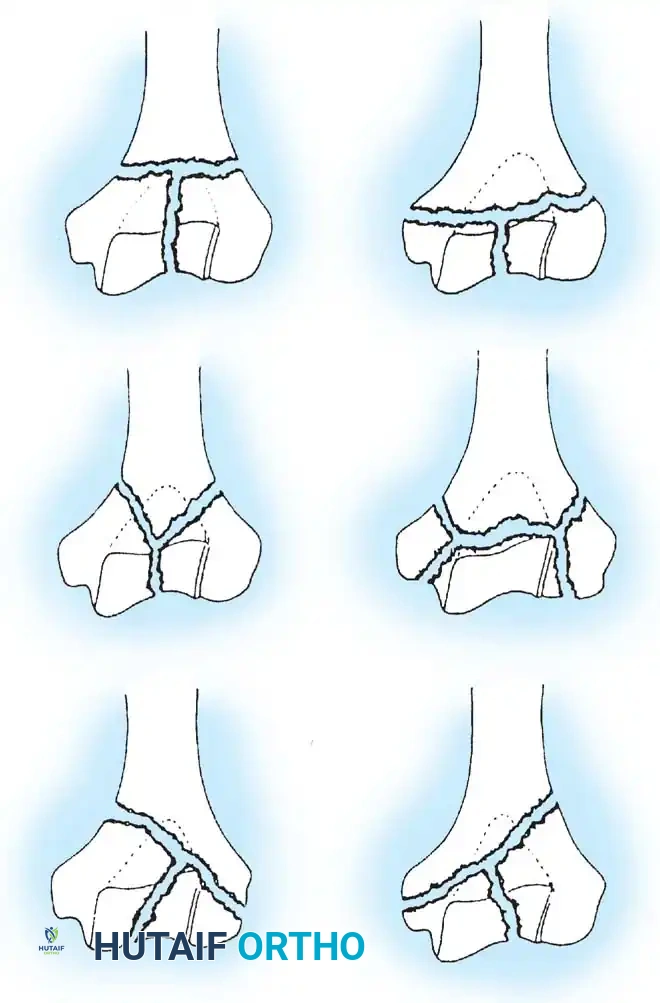
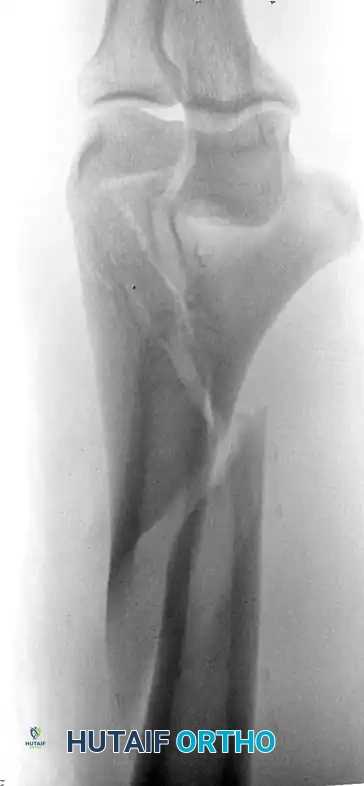
تصنيف كسور أسفل عظمة العضد
يعكس تعقيد هذه الإصابات المحاولات العديدة لتصنيفها طبيا. التصنيف الدقيق يملي المقاربة الجراحية واستراتيجية التثبيت.
التصنيف العالمي الأكثر شيوعا يقسم هذه الكسور إلى ثلاث فئات رئيسية بناء على مدى امتداد الكسر إلى سطح المفصل
النوع الأول كسور خارج المفصل وتقع فوق اللقمتين.
النوع الثاني كسور مفصلية جزئية حيث ينفصل عمود واحد فقط داخلي أو خارجي.
النوع الثالث كسور مفصلية كاملة وهي الأخطر، حيث ينفصل السطح المفصلي بالكامل عن جسم عظمة العضد.
هناك أيضا تصنيفات أخرى تعتمد على الشكل الهندسي لخطوط الكسر مثل أشكال الحروف الإنجليزية، والتي تساعد الجراح في تصور كيفية إعادة تجميع العظام.

الخيارات العلاجية
الهدف النهائي من علاج كسور أسفل عظمة العضد هو استعادة التشريح الطبيعي لسطح المفصل مع تثبيت قوي بما يكفي للسماح بحركة الكوع الفورية والنشطة لمنع التيبس. تنقسم الخيارات العلاجية إلى مسارين رئيسيين.
العلاج التحفظي
العلاج غير الجراحي، والذي كان يشار إليه تاريخيا باسم تقنية كيس العظام، مخصص بشكل عام للمرضى كبار السن ذوي المتطلبات الحركية المنخفضة والذين يعانون من أمراض طبية مزمنة خطيرة تجعل التدخل الجراحي خطرا غير مقبول على حياتهم. في هذه الحالات الخاصة، يتم استخدام التثبيت المؤقت لفترة وجيزة يليه حركة مبكرة بمساعدة الجاذبية لإنقاذ مفصل وظيفي، وإن كان مشوها، وهو ما يسمى بالمفصل الكاذب.
التدخل الجراحي
بالنسبة للغالبية العظمى من المرضى البالغين، الجراحة هي الخيار الأمثل والوحيد لضمان عودة وظيفة الذراع. تعتمد استراتيجية الجراحة على نوع الكسر.
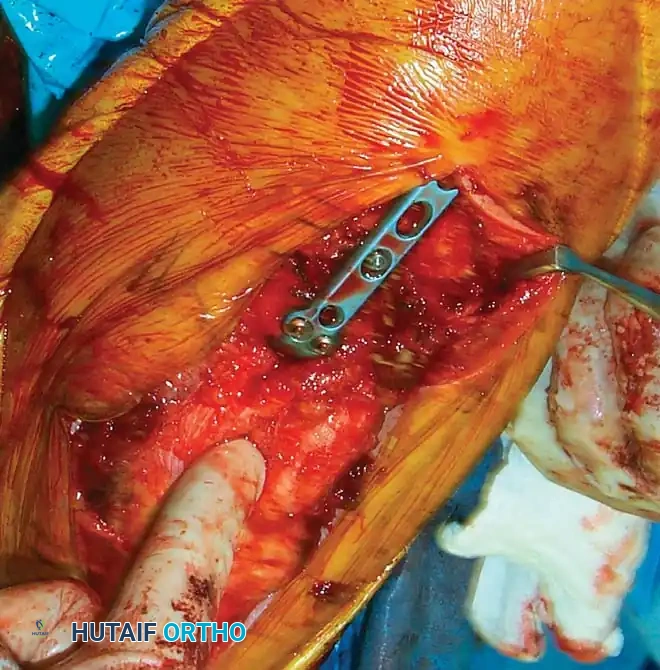
في حالات كسور العمود المعزولة، يمكن عادة رد الكسر من خلال شق جراحي مباشر وموضعي. يتم تثبيتها بشكل أكثر فعالية باستخدام مجموعة من المسامير التداخلية وشريحة داعمة صغيرة لمقاومة قوى القص.
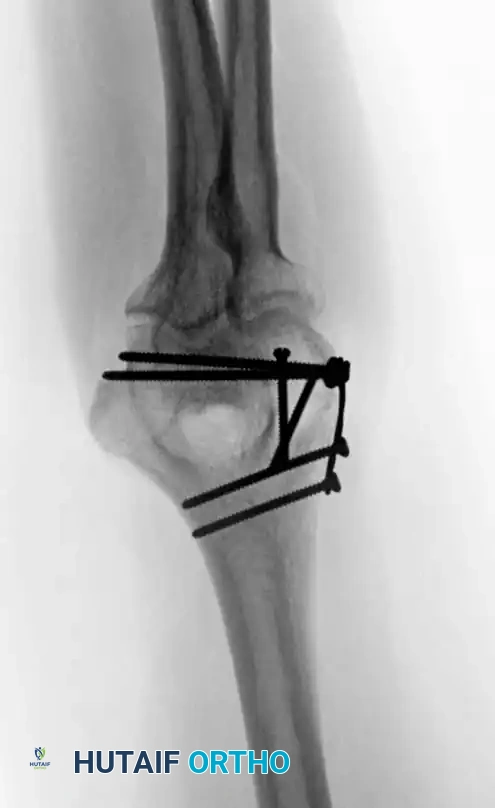
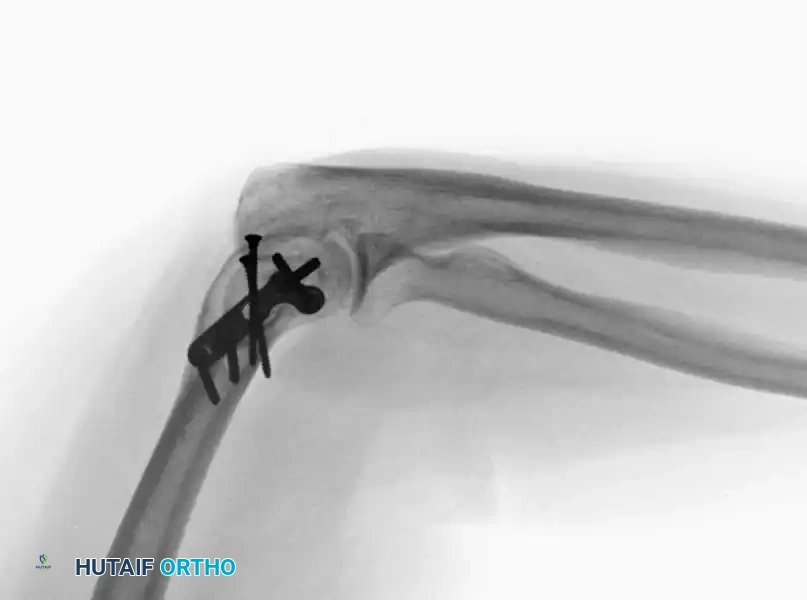
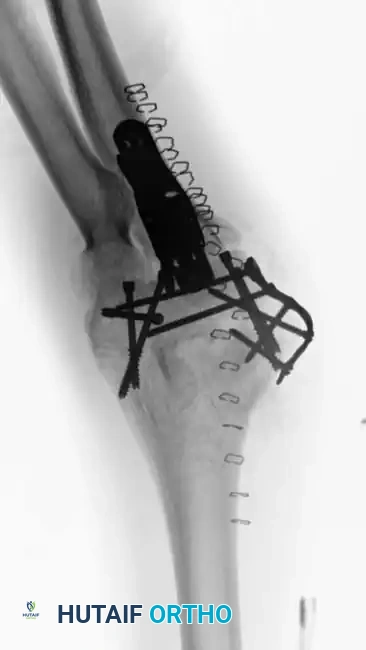
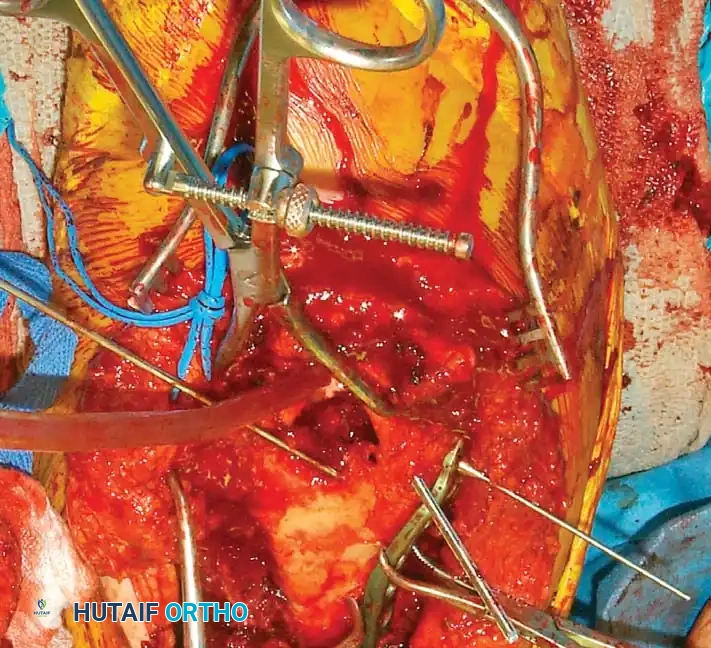
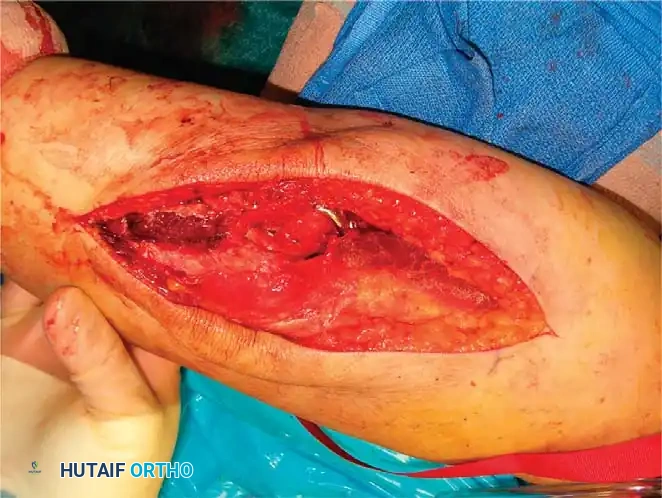
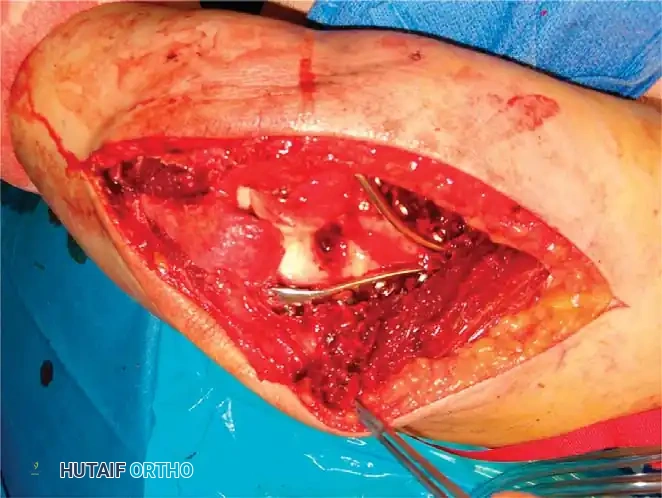
أما في حالات الكسور المعقدة داخل المفصل، فإنها تتطلب إعادة بناء شاملة للعمودين. تزداد صعوبة تحقيق التثبيت المستقر كلما كان الكسر منخفضا وكلما زادت نسبة التفتت. هناك أهداف ميكانيكية حيوية حاسمة يجب الالتزام بها بصرامة أثناء الجراحة، مثل التأكد من أن كل مسمار يمر عبر شريحة، وأن يمسك كل مسمار بجزء عظمي في الجانب المقابل، مع زيادة عدد المسامير الموضوعة في الأجزاء المفصلية السفلية إلى أقصى حد.
تقنيات تثبيت العظام
تطورت تقنيات وضع الشرائح المعدنية بشكل كبير بمرور الوقت لضمان أقصى درجات الثبات.
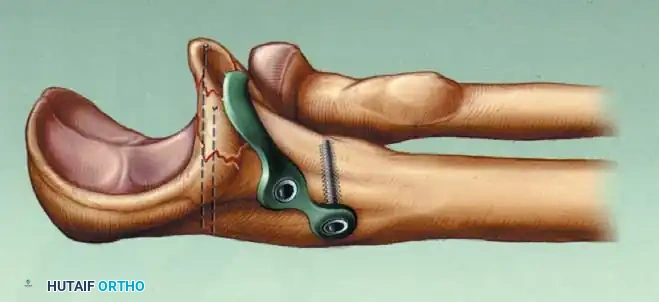
تاريخيا، كانت التقنية القياسية تتضمن وضع الشرائح بزوايا متعامدة تسعين درجة، عادة مع وضع شريحة داخلية على الحافة الأنسية وشريحة خارجية على السطح الخلفي للعمود الجانبي.
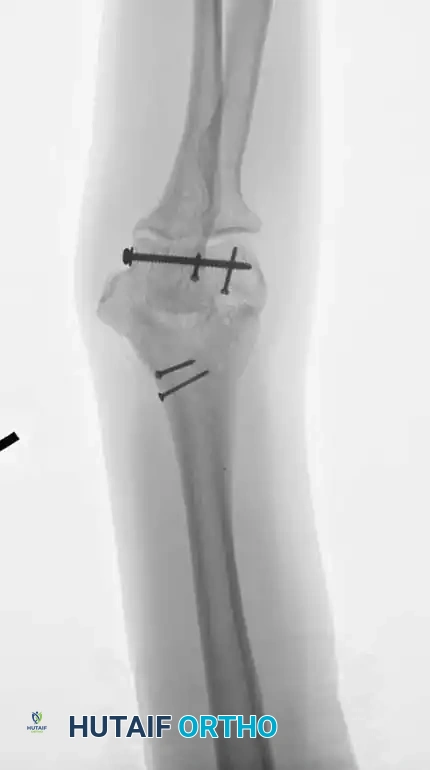
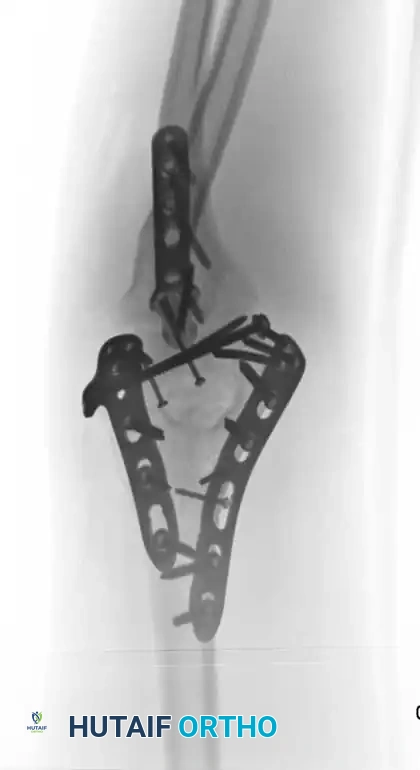
ومع ذلك، أثبتت الدراسات الميكانيكية الحيوية الحديثة أن التثبيت بالشرائح المتوازية وضع شريحة داخلية مباشرة وشريحة خارجية مباشرة يوفر مقاومة فائقة لقوى الالتواء والتحميل المحوري، خاصة في وجود تفتت شديد في العظام. لقد حلت الشرائح التشريحية الحديثة ذاتية الغلق محل الشرائح القديمة التي كانت عرضة للكسر في الأنماط المعقدة.
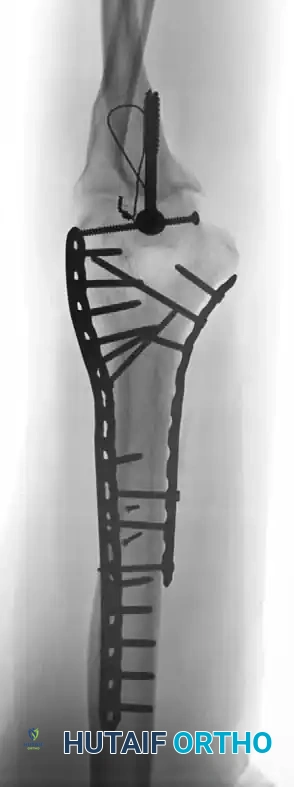
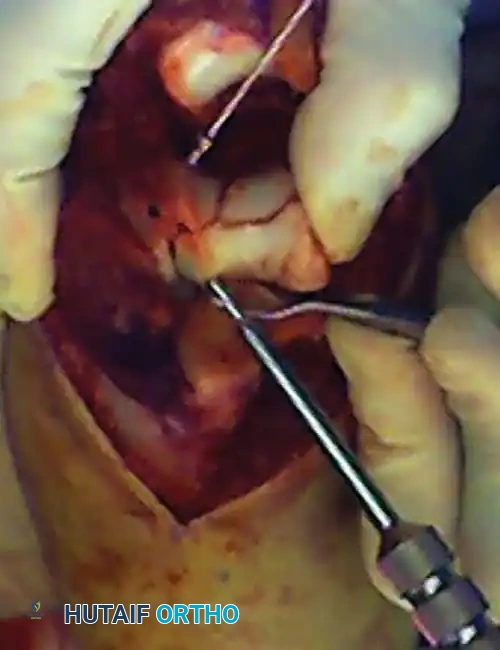
في بعض الحالات، توجد شظايا عظمية غضروفية صغيرة لا يمكن دمجها في هيكل الشريحة الرئيسي. يتم تثبيت هذه الشظايا باستخدام مسامير ضغط بدون رأس أو دبابيس قابلة للامتصاص الحيوي. يجب توخي الحذر لدفن رؤوس المسامير تحت الغضروف المفصلي لمنع الاحتكاك الميكانيكي الذي قد يؤدي إلى تآكل المفصل.
المداخل الجراحية
يتم تحديد اختيار المدخل الجراحي بناء على نمط الكسر، والحاجة إلى رؤية المفصل بوضوح، وخبرة الجراح.
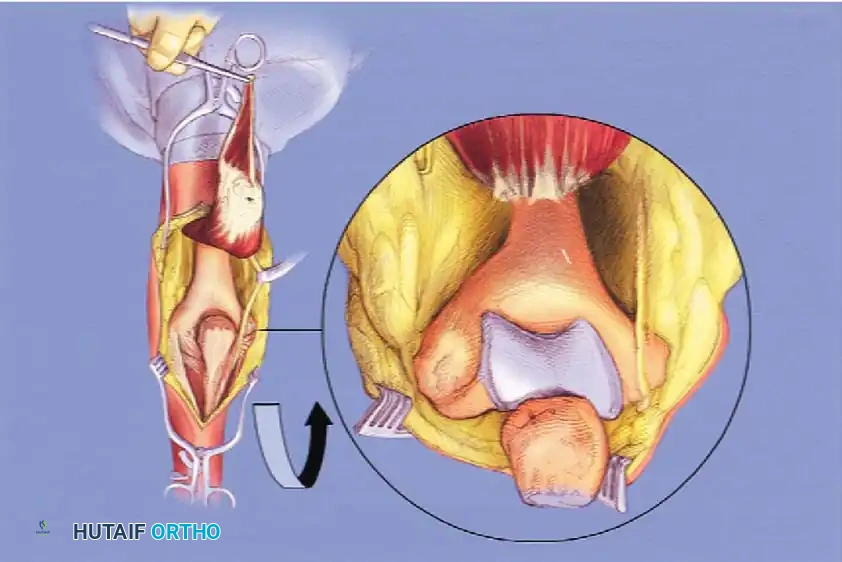
المدخل الخلفي مع شق عظمة الزج يعتبر هذا المدخل المعيار الذهبي للكسور المعقدة جدا، حيث يوفر رؤية مباشرة لا مثيل لها للسطح المفصلي السفلي للعضد بأكمله. يتم عمل شق على شكل حرف في عظمة الكوع، مما يسمح برفع العضلة ثلاثية الرؤوس ورؤية المفصل بوضوح.
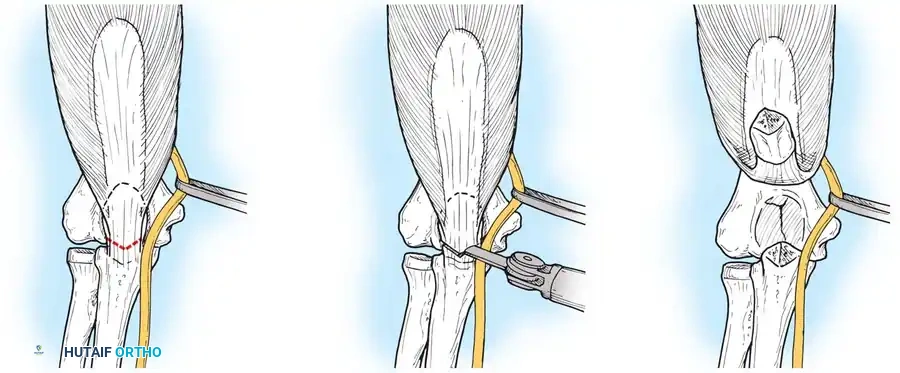
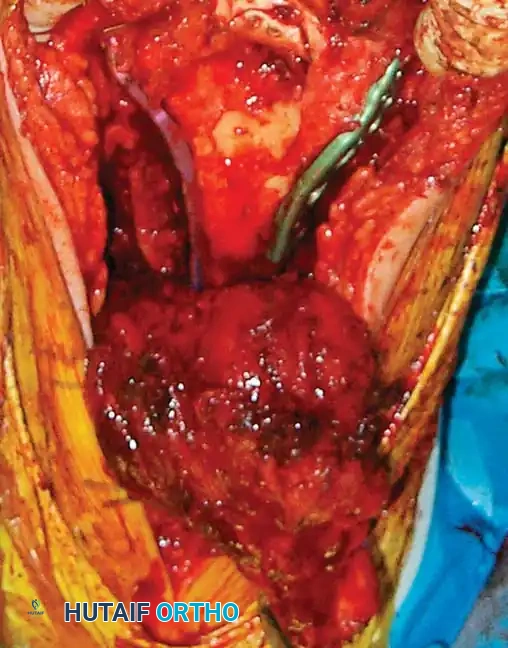
لتجنب المضاعفات المرتبطة بشق عظمة الزج مثل عدم التئام العظمة، اكتسبت المداخل التي تحافظ على العضلة ثلاثية الرؤوس شعبية كبيرة. من بينها مدخل يعتمد على عكس العضلة ثلاثية الرؤوس مع الحفاظ على التروية الدموية، مما يوفر وصولا جيدا للمفصل دون الحاجة لكسر عظمة إضافية.
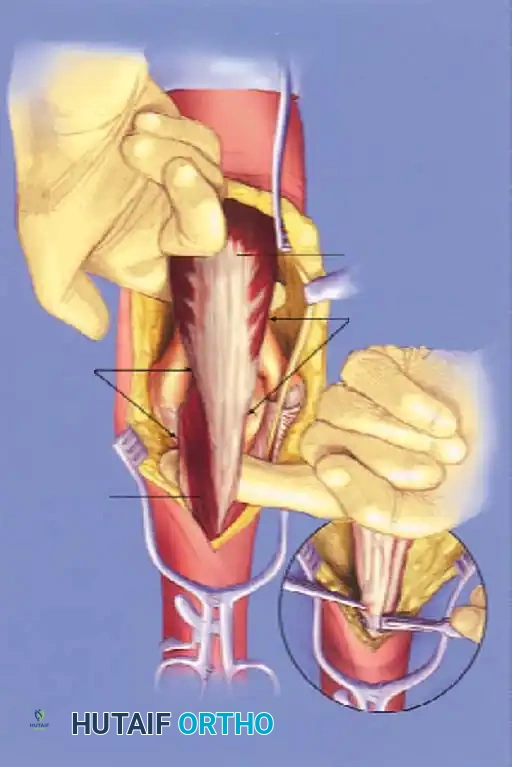
هناك أيضا مدخل شق العضلة ثلاثية الرؤوس طوليا في خط الوسط. على الرغم من أنه يتجنب شق العظام، إلا أنه يوفر رؤية محدودة للسطح المفصلي الأمامي ويخصص عموما للكسور خارج المفصل.
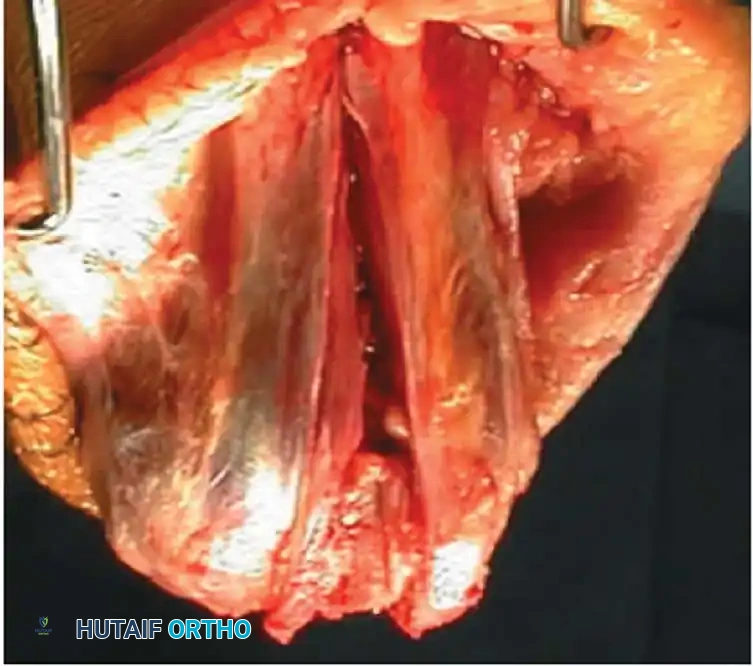
استراتيجيات إعادة بناء المفصل
تتبع عملية إعادة بناء الجزء السفلي من عظمة العضد عموما أحد مسارين استراتيجيين، اعتمادا على شكل الكسر
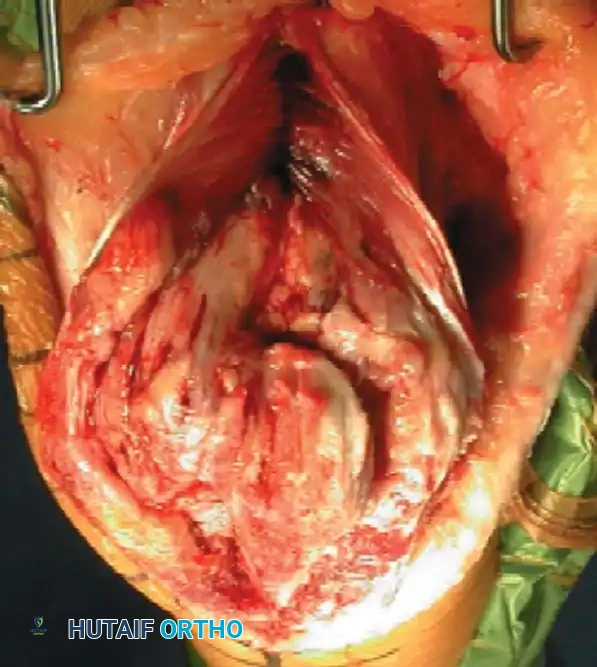
الاستراتيجية الأولى إعادة بناء المفصل أولا يتم فيها رد وتثبيت الشظايا المفصلية ببعضها البعض مؤقتا باستخدام أسلاك معدنية، ثم تحويلها إلى تثبيت دائم باستخدام المسامير، وبعدها يتم ربط الكتلة المفصلية المعاد بناؤها بجسم العظمة باستخدام الشرائح.
الاستراتيجية الثانية إعادة بناء العمود أولا وتكون مفيدة في حالات التفتت المفصلي الشديد، حيث يتم تثبيت اللقمة الأقل تفتتا بعمود العظمة أولا، ثم يتم بناء السطح المفصلي انطلاقا من هذا الجزء المستقر.
مراحل التعافي وإعادة التأهيل
الهدف الأساسي من التثبيت الداخلي القوي هو السماح بالتحريك المبكر للمفصل. إذا تم تحقيق الأهداف الميكانيكية للجراحة، يجب أن يبدأ العلاج الطبيعي في غضون أيام قليلة بعد الجراحة لتجنب التيبس الذي يعتبر العدو الأول لمفصل الكوع.
المرحلة الأولى تمتد للأيام الثلاثة الأولى، حيث يتم تثبيت الذراع في جبيرة خلفية مبطنة بزاوية مريحة للسماح بتراجع تورم الأنسجة الرخوة والسيطرة على الألم.
المرحلة الثانية تبدأ من اليوم الثالث وحتى الأسبوع الثالث، وفيها يبدأ العلاج الطبيعي الخاضع للإشراف. يتم البدء بتمارين نطاق الحركة النشطة والنشطة المساعدة. تعتبر بروتوكولات التمدد بمساعدة الجاذبية فعالة للغاية في هذه المرحلة لاستعادة مرونة المفصل.
المرحلة الثالثة ما بعد الأسبوع الثالث، حيث يتم تكثيف التمارين وقد يصف الطبيب جبائر ديناميكية لزيادة الانثناء والتمدد إذا كان هناك أي نقص في نطاق الحركة. يستمر العلاج الطبيعي لعدة أشهر حتى يستعيد المريض أقصى قدر ممكن من قوة وحركة الذراع.
الأسئلة الشائعة
ما هي مدة الشفاء المتوقعة بعد جراحة كسر الكوع
تختلف مدة الشفاء من مريض لآخر بناء على شدة الكسر ونوع الجراحة. بشكل عام، تلتئم العظام خلال شهرين إلى ثلاثة أشهر، ولكن استعادة النطاق الكامل للحركة والقوة قد يستغرق من ستة أشهر إلى عام كامل من العلاج الطبيعي المستمر.
هل العلاج الطبيعي ضروري بعد العملية
نعم، العلاج الطبيعي ليس خيارا بل هو جزء أساسي ومكمل للعملية الجراحية. مفصل الكوع يميل بشدة إلى التيبس بعد الإصابات، وبدون علاج طبيعي مب
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك


