الدليل الشامل لعلاج الأشرطة الخانقة الخلقية في الساق عند الأطفال
الخلاصة الطبية
الأشرطة الخانقة الخلقية هي حالة نادرة يولد بها الطفل بوجود أربطة ليفية تلتف حول الساق وتعيق الدورة الدموية. يتطلب العلاج تدخلا جراحيا دقيقا لإزالة هذه الأشرطة بالكامل وتحرير الأنسجة مما يضمن نمو الطرف بشكل طبيعي وتجنب المضاعفات المستقبلية.
الخلاصة الطبية السريعة: الأشرطة الخانقة الخلقية هي حالة نادرة يولد بها الطفل بوجود أربطة ليفية تلتف حول الساق وتعيق الدورة الدموية. يتطلب العلاج تدخلا جراحيا دقيقا لإزالة هذه الأشرطة بالكامل وتحرير الأنسجة مما يضمن نمو الطرف بشكل طبيعي وتجنب المضاعفات المستقبلية.
مقدمة شاملة عن الحالة
إن استقبال طفل جديد هو لحظة مليئة بالفرح، ولكن قد يشعر الآباء بالقلق الشديد عند تشخيص طفلهم بحالة طبية غير مألوفة. من بين هذه الحالات ما يُعرف طبياً باسم الأشرطة الخانقة الخلقية في الساق، والتي يشار إليها تاريخياً باسم "خلل التنسج لستريتر" أو متلازمة الأشرطة السلوية. تعتبر هذه الحالة من الحالات النادرة في جراحة العظام للأطفال، ولكنها ذات أهمية سريرية بالغة تتطلب فهماً دقيقاً وتدخلاً طبياً متخصصاً.
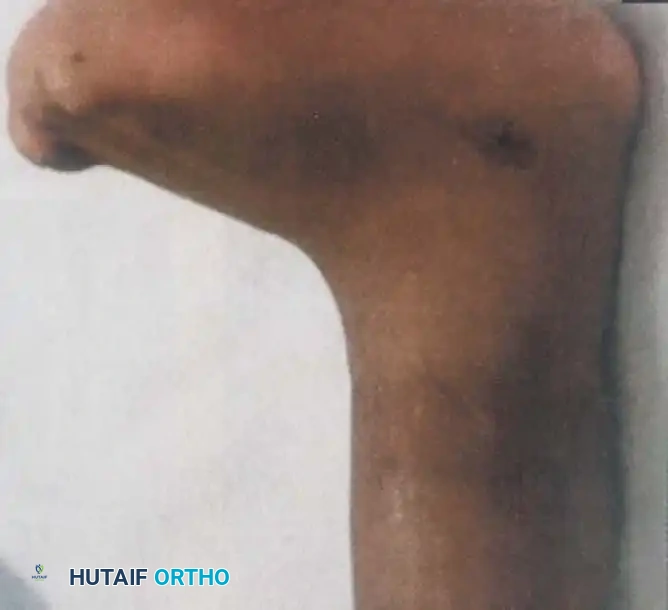
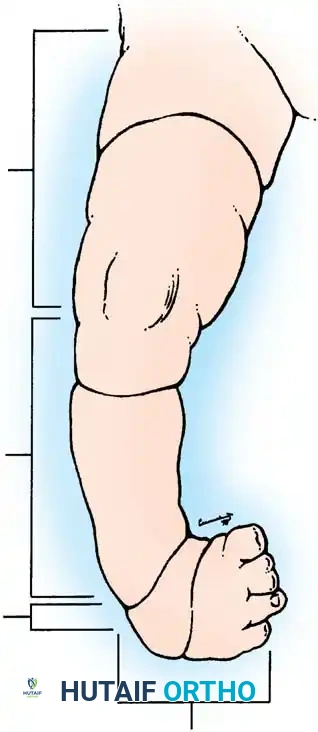
تظهر هذه الحالة عند الولادة على شكل انخفاض تليفي واضح في الأنسجة الرخوة يحيط بالطرف بشكل كامل، وكأنه خيط أو شريط يلتف بشدة حول ساق الطفل. ورغم ندرة هذه الحالة، إلا أن الطب الحديث وجراحة العظام للأطفال قد تطورا بشكل مذهل لتقديم حلول جراحية نهائية وفعالة تضمن للطفل نمواً طبيعياً وحياة خالية من الإعاقات الحركية. يهدف هذا الدليل الشامل إلى تزويد الآباء والأمهات بكل المعلومات الطبية الموثوقة حول هذه الحالة، بدءاً من فهم طبيعتها وأسبابها، وصولاً إلى أحدث التقنيات الجراحية ومراحل التعافي.

التغيرات الفسيولوجية والتشريحية
لفهم تأثير الأشرطة الخانقة الخلقية على ساق الطفل، يجب أن ننظر إلى كيفية عمل الدورة الدموية والجهاز الليمفاوي في الأطراف السفلية. بغض النظر عن المنشأ الجنيني لهذه الأشرطة، فإن العواقب الفسيولوجية والمرضية لوجودها تعتبر عميقة وتتطلب تدخلاً عاجلاً.
يعمل الشريط الخانق كعاصبة صلبة وغير مرنة تضغط على الأنسجة. في الحالات الخفيفة، قد تقتصر المشكلة على تشوه تجميلي سطحي في الجلد. ولكن في الحالات الأكثر عمقاً وشدة، يخترق هذا الشريط اللفافة العميقة للساق، مما يؤدي إلى انسداد جزئي أو كلي في الأوعية الليمفاوية والدورة الدموية الوريدية السطحية.
نتيجة لهذا الانضغاط المستمر، يتطور لدى الطفل تورم واستسقاء في الأنسجة الواقعة أسفل منطقة الشريط. هذا التورم المستمر والضعف في الدورة الدموية والليمفاوية لا يمكن علاجه بالأدوية أو العلاج الطبيعي، بل يتطلب استئصالاً جراحياً كاملاً للشريط الخانق، وفي معظم الحالات، إزالة الأنسجة المتورمة بدقة لاستعادة التدفق الدموي الطبيعي. إذا تُركت الأشرطة الشديدة دون علاج، فقد تؤدي إلى ضعف تدريجي في الأوعية الدموية، ونخر إقفاري للأنسجة، وفي الحالات القصوى، البتر التلقائي للطرف السفلي.
الأسباب وعوامل الخطر
لا يزال السبب الدقيق لتكون الأشرطة الخانقة الخلقية موضوع نقاش واسع بين علماء الأجنة والأطباء المتخصصين. تنقسم النظريات العلمية المفسرة لهذه الحالة إلى اتجاهين رئيسيين:
النظرية الأولى تعتمد على العيوب الجنينية الداخلية، والتي تُعرف باسم "خلل التنسج لستريتر". تقترح هذه النظرية أن هناك خللاً في التطور الطبيعي للأنسجة الجنينية خلال مراحل الحمل الأولى، مما يؤدي إلى تكون هذه الأشرطة الليفية كجزء من عيب تكويني داخلي.
النظرية الثانية وهي الأكثر شيوعاً وقبولاً، وتُعرف بنظرية الانضغاط الخارجي أو متلازمة الأشرطة السلوية. تعتمد هذه النظرية على حدوث تمزق مبكر في الكيس السلوي الذي يحيط بالجنين داخل الرحم. هذا التمزق يؤدي إلى تكون خيوط أو أشرطة من الأنسجة السلوية التي تسبح في السائل الأمنيوسي، والتي قد تلتف حول أطراف الجنين النامية وتعلق بها، مما يسبب انضغاطاً ميكانيكياً يعيق نمو الطرف بشكل طبيعي.
الأعراض والتشوهات المرافقة
نادراً ما تظهر الأشرطة الخانقة الخلقية في الساق كحالة منعزلة. في أغلب الأحيان، تترافق هذه الحالة مع مجموعة من التشوهات في الأطراف السفلية، والتي يلاحظها طبيب الأطفال أو جراح العظام فور ولادة الطفل.
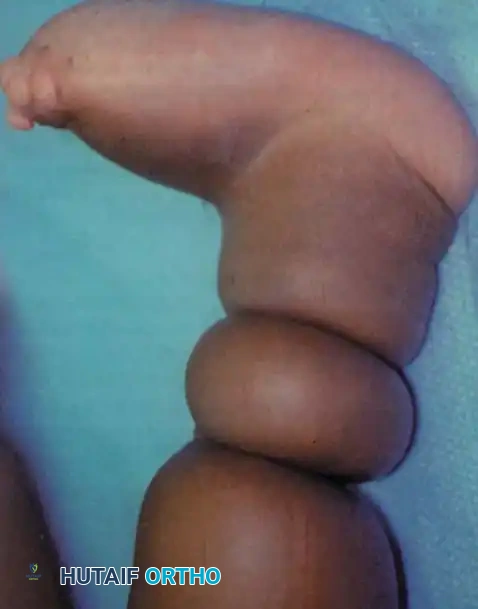
من أبرز التشوهات المرافقة هي تشوهات القدم المعقدة، مثل الكاحل العمودي الخلقي، والقدم الحنفاء المقاومة للعلاج. بالإضافة إلى ذلك، يمكن أن يؤدي تأثير الربط الميكانيكي الشديد للشريط إلى أمراض في العظام نفسها. فقد تم توثيق حدوث كسور في عظام القصبة والشظية في نفس مستوى الشريط الخانق تماماً أثناء وجود الجنين في الرحم.
من الضروري جداً للطبيب المعالج التفريق بين كسر عظمة القصبة الناتج عن الشريط الخانق، وبين حالة أخرى تُعرف باسم المفصل الكاذب الخلقي في القصبة. على عكس المفصل الكاذب الذي يتميز بضعف القدرة على تكوين العظام وارتفاع معدلات عدم الالتئام، فإن الكسور المرتبطة بالأشرطة الخانقة تلتئم بسرعة وبشكل متوقع دون الحاجة إلى تدخلات بيولوجية معقدة، شريطة أن يتم تحرير الشريط الخانق جراحياً بشكل كامل وناجح.
الارتباط بحالة القدم الحنفاء
يعتبر الارتباط بين الأشرطة الخانقة الخلقية والقدم الحنفاء شائعاً جداً. تشير الدراسات الطبية إلى أن نسبة انتشار هذا الارتباط تتراوح بين اثني عشر إلى ستة وخمسين بالمائة من الحالات. وجود الشريط الخانق يعقد من عملية علاج القدم الحنفاء، وغالباً ما يجعلها مقاومة بشدة للتدابير التحفظية القياسية مثل طريقة بونستي الشهيرة.
في هذه الحالات المعقدة، يُطلب استخدام الدعامات الطبية لفترات طويلة لمنع الانتكاس. كما أن التحرير الجراحي المبكر والكامل للأنسجة الرخوة، إلى جانب التفكير في نقل الأوتار، يُعد أمراً ضرورياً في كثير من الأحيان. وفي النهاية، قد تصبح التدخلات الجراحية العظمية أمراً لا مفر منه لتحقيق الاستقامة المطلوبة في هذه الأقدام المعقدة.
تصنيف الأشرطة الخانقة
لتوحيد معايير التقييم والعلاج لهذه الحالة على مستوى العالم، قام العالمان هينيجان وكو بتطوير نظام تصنيف شامل يعتمد على تحليل دقيق لمئات الحالات. قسّم هذا النظام الطرف السفلي إلى أربع مناطق تشريحية متميزة، بالإضافة إلى تصنيف شدة الأشرطة إلى أربع درجات.
المناطق التشريحية
| المنطقة | الوصف التشريحي | ملاحظات إضافية |
|---|---|---|
| المنطقة الأولى | أعلى مفصل الركبة | أقل شيوعاً في الأطراف السفلية |
| المنطقة الثانية | بين الركبة والكاحل | الموقع الأكثر شيوعاً ويمثل نصف الحالات تقريباً |
| المنطقة الثالثة | عند مستوى مفصل الكاحل والقدم الخلفية | تؤثر بشكل مباشر على حركة المفصل |
| المنطقة الرابعة | مقدمة القدم وأصابع القدم | قد تترافق مع التصاق الأصابع |
درجات الشدة
- الدرجة الأولى تشمل الأشرطة الخفيفة التي تؤثر فقط على الأنسجة السطحية تحت الجلد.
- الدرجة الثانية تشمل الأشرطة المتوسطة التي تمتد إلى أسفل ولكن دون اختراق اللفافة العميقة.
- الدرجة الثالثة تشمل الأشرطة الشديدة التي تخترق اللفافة مسببة ضغطاً كبيراً يحتم التدخل الجراحي الفوري.
- الدرجة الرابعة تشير إلى حالات البتر الخلقي الكامل للطرف.
أشارت الدراسات إلى أن توزيع الشدة يميل بشكل كبير نحو الحالات المرضية الشديدة، حيث أن نسبة كبيرة من الحالات تقع ضمن الدرجتين الثالثة والرابعة. وقد لاحظ الأطباء أن العجز العصبي يرتبط ارتباطاً وثيقاً بالأطفال الذين يعانون من أشرطة من الدرجة الثالثة تقع في المنطقة الثانية. الأقدام الحنفاء لدى هؤلاء الأطفال تتطلب تدخلات جراحية أكثر عدداً وشمولاً، ولذلك يُعد التقييم العصبي الدقيق قبل الجراحة أمراً إلزامياً.
تطور الإدارة الجراحية
الهدف الأساسي من أي تدخل جراحي هو الاستئصال الكامل للشريط الليفي لاستعادة التصريف الليمفاوي والوريدي الطبيعي، وتخفيف الضغط على الأعصاب، وتصحيح التشوه التجميلي.
في الماضي، كانت القاعدة الطبية في جراحة العظام تنص على ضرورة تحرير الأشرطة الخانقة على مرحلتين أو ثلاث مراحل منفصلة، بفاصل زمني يمتد لعدة أشهر. كان هذا النهج المرحلي مدفوعاً بالخوف من أن التحرير الدائري الكامل في عملية واحدة قد يؤدي إلى تعطيل الأوعية الدموية السطحية الضعيفة بالفعل، مما قد يتسبب في مضاعفات وعائية كارثية ونخر إقفاري في الطرف السفلي.
ومع ذلك، فقد شهد الإجماع الحديث في جراحة العظام للأطفال تحولاً جذرياً. أثبتت الخبرة السريرية الواسعة والعديد من الدراسات الحديثة تحقيق نتائج ممتازة باستخدام تقنية التحرير الدائري في مرحلة واحدة. يوصي كبار الجراحين المعاصرين بإجراء عملية جراحية من مرحلة واحدة لجميع الأشرطة الخانقة الدائرية، بغض النظر عما إذا كانت سطحية أو عميقة.
من أهم مزايا التحرير في مرحلة واحدة هو التخلص من الحاجة إلى تدخلات جراحية متعددة، مما يقلل بشكل كبير من المخاطر التراكمية للتخدير العام المتكرر عند الرضع. كما أنه يوفر راحة فورية وكاملة من الاحتقان الليمفاوي والوريدي، ويبسط بشكل كبير الرعاية بعد العملية الجراحية وإدارة الجبائر.
التقنيات الجراحية لتحرير الأنسجة الرخوة
يعتمد التصحيح الجراحي للشريط الخانق بشكل كبير على مبادئ الجراحة التجميلية الترميمية، وتحديداً استخدام تقنية الرأب على شكل حرف زد. تؤدي هذه التقنية وظيفتين ميكانيكيتين حيويتين، فهي تطيل الندبة الجراحية المنقبضة لمنع تأثير العاصبة العلاجية الثانوية، وتعيد توجيه خطوط التوتر في الندبة لتفكيك الحلقة الدائرية.
تقنية جرين للتحرير في مرحلة واحدة
تعتبر هذه التقنية المعيار الذهبي الحديث للإدارة النهائية للأشرطة الخانقة في مرحلة جراحية واحدة. تبدأ العملية باستئصال الشريط الخانق بالكامل، مع الحرص على إزالة هامش صغير من الجلد السليم والأنسجة تحت الجلد لضمان الإزالة الكاملة للأنسجة المتليفة وتقليل خطر تكرار الحالة.
بعد ذلك يتم استئصال اللفافة العميقة المنقبضة وأي أنسجة عضلية كامنة تحولت إلى نسيج ضام ليفي كثيف وغير وظيفي. أثناء تشريح الأنسجة، يتقدم الجراح بحذر شديد لتحديد وحماية الهياكل الوعائية والعصبية الرئيسية، مثل العصب الشظوي المشترك وحزمة الأوعية الدموية العصبية القصبية الخلفية.
إذا كانت الأنسجة تحت الجلد أسفل الشريط متضخمة أو متورمة بشكل مفرط، وهو اكتشاف شائع بسبب الانسداد الليمفاوي المزمن، يتم إجراء تصغير دقيق لحجم الأنسجة لاستعادة محيط الطرف الطبيعي. وأخيراً، لا يتم إغلاق الجرح بطريقة خطية بسيطة، بل يتم استخدام تقنية الرأب المتعدد على شكل حرف زد حول محيط الطرف، مما يوفر زيادة كبيرة في الطول على طول المحور المركزي ويزيل أي توتر دائري متبقي.
تقنية بيت للاستئصال والترميم
بالنسبة للجراحين الذين يفضلون نهجاً معدلاً قليلاً لإغلاق الجلد، تقدم تقنية بيت طريقة بديلة لتفكيك الندبة الدائرية.
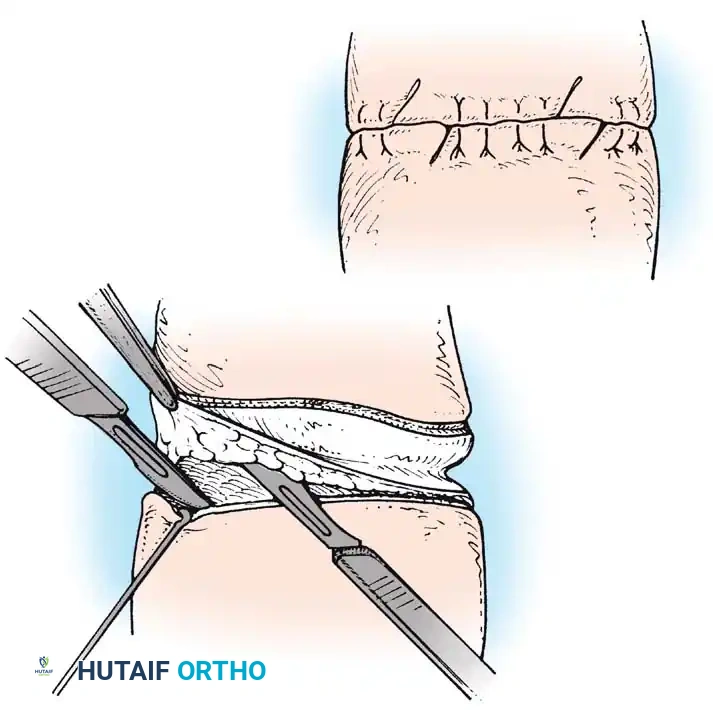
تتضمن هذه التقنية إزالة الانقباض بالكامل عن طريق الاستئصال الدائري للجلد والأنسجة تحت الجلد وصولاً إلى مستوى اللفافة العميقة. إذا كان الطرف يضيق بشكل ملحوظ أسفل الشريط، يتم تعديل الشق السفلي ليكون على شكل خط متموج، مما يضمن تطابق طول الشق السفلي مع الشق العلوي لمنع تشوهات الجلد أثناء الإغلاق.
يتم تقريب الأنسجة العميقة بخيوط قابلة للامتصاص للقضاء على الفراغات، ثم يتم تقريب حواف الجلد حول غالبية المحيط، باستثناء منطقة أو منطقتين مخصصتين. في هذه المناطق المحجوزة، يتم تطويل حواف الجلد عن طريق تصميم تقنية الرأب على شكل حرف زد، حيث يتم رفع اللوحات المثلثة ونقلها وخياطتها بدقة متناهية.
التثبيت المسماري لكسور وتشوهات القصبة
في حالات الأشرطة الشديدة من الدرجة الثالثة أو الرابعة، يمكن أن يؤدي الانقباض الميكانيكي إلى كسور في عظام القصبة والشظية داخل الرحم، أو انحناء أمامي وحشي شديد. على الرغم من أن هذه الكسور تتمتع بقدرة ممتازة على الالتئام بمجرد تحرير الشريط، إلا أن التشوهات الزاوية الناتجة يجب تصحيحها جراحياً للسماح للطفل بتحمل الوزن والمشي بشكل طبيعي لاحقاً.
عندما يتطلب الأمر إجراء قطع عظمي أو تثبيت كسر بالتزامن مع تحرير الشريط، فإن التثبيت المسماري داخل النخاع هو العلاج المفضل. يتم إدخال قضبان التثبيت في الجزء السفلي من القصبة، وتمريرها عبر مفصل الكاحل والمفصل تحت الكاحل. أثناء هذه الخطوة الحاسمة، يجب على الجراح تصحيح تشوه الكاحل والقدم يدوياً لضمان المحاذاة المثالية.
يتم بعد ذلك تقريب شظايا العظام وإدخال القضيب في الجزء العلوي من القصبة بحذر شديد لتجنب الإضرار بصفيحة النمو. لضمان التئام العظام بشكل مثالي، يتم وضع طعوم عظمية مأخوذة من المريض نفسه حول موقع القطع العظمي، ثم يتم إغلاق الأنسجة بعناية فائقة لضمان عدم وجود توتر على منطقة الجراحة.
بروتوكول التعافي والرعاية ما بعد الجراحة
تتطلب إدارة ما بعد الجراحة اتباع بروتوكول صارم لضمان نجاح العملية وحماية الأطراف من أي مضاعفات. تبدأ الرعاية فور انتهاء الجراحة بتطبيق ضمادة ضاغطة معقمة للسيطرة على التورم ومنع تكون التجمعات الدموية.
في الأطفال الصغار والرضع، يتم وضع جبيرة جبسية تمتد على طول الساق أو جبيرة حوضية مفردة مباشرة في غرفة العمليات. إذا تم إجراء تثبيت مسماري للعظام، يجب أن تحمي الجبيرة موقع القطع العظمي وتحافظ على المحاذاة المصححة للقدم والكاحل.
عادة ما يتم ارتداء الجبيرة لمدة تتراوح بين أسبوعين إلى ثلاثة أسابيع حتى تلتئم الشقوق الأولية وعمليات التجميل تماماً. أما في حالة إجراء قطع عظمي، فيمتد تثبيت الجبيرة حتى تظهر الأدلة الشعاعية على التئام العظام، وهو ما يستغرق عادة من ستة إلى ثمانية أسابيع.
بعد إزالة الجبيرة، سيحتاج المرضى الذين يعانون من تشوهات القدم الحنفاء المرافقة إلى الالتزام الصارم والمطول ببروتوكول الدعامات، مثل حذاء وقضيب دينيس براون، لمنع تكرار التشوه. تعتبر المتابعة الدورية المنتظمة مع طبيب جراحة العظام أمراً حتمياً لمراقبة النمو والتأكد من عدم وجود أي مضاعفات، على الرغم من أن تكرار الشريط الخانق يُعد أمراً نادراً للغاية بعد إجراء الترميم الجراحي الصحيح.
الأسئلة الشائعة
المسبب الرئيسي لتكون الأشرطة الخانقة
لا يزال السبب الدقيق قيد البحث، ولكن النظرية الأكثر قبولاً طبياً هي تمزق الكيس السلوي المبكر أثناء الحمل، مما يؤدي إلى تكون خيوط تلتف حول أطراف الجنين وتعيق نموها الطبيعي وتدفق الدم إليها.
إمكانية اكتشاف الحالة أثناء فترة الحمل
نعم، يمكن في كثير من الأحيان اكتشاف الأشرطة الخانقة الخلقية أثناء فحوصات الموجات فوق الصوتية (السونار) الروتينية في الثلث الثاني أو الثالث من الحمل، مما يمنح الأطباء والآباء فرصة للتخطيط المبكر للعلاج بعد الولادة.
مدى ضرورة التدخل الجراحي
التدخل الجراحي ضروري جداً في الغالبية العظمى من الحالات، خاصة إذا كان الشريط يخترق الأنسجة العميقة ويعيق الدورة الدموية أو الليمفاوية. التأخير في العلاج قد يؤدي إلى مضاعفات خطيرة تصل إلى تلف الأنسجة.
العمر الأنسب لإجراء العملية الجراحية
يحدد جراح العظام المتخصص الوقت الأمثل للجراحة بناءً على شدة الحالة وتأثيرها على الدورة الدموية. في الحالات الشديدة جداً، قد تُجرى الجراحة في الأسابيع الأولى من عمر الطفل لإنقاذ الطرف.
قدرة الطفل على المشي بشكل طبيعي
مع التشخيص المبكر والتدخل الجراحي الصحيح، يتمكن الغالبية العظمى من الأطفال من المشي وممارسة حياتهم بشكل طبيعي. يعتمد ذلك أيضاً على علاج أي تشوهات مرافقة مثل القدم الحنفاء.
الاكتفاء بعملية جراحية واحدة
بفضل التقنيات الجراحية الحديثة، أصبح من الممكن علاج معظم الحالات من خلال عملية جراحية واحدة يتم فيها تحرير الشريط بالكامل باستخدام تقنيات التجميل المتقدمة، مما يقلل من حاجة الطفل لعمليات متعددة.
العلاقة بين الأشرطة الخانقة والقدم الحنفاء
هناك ارتباط وثيق بين الحالتين، حيث أن الضغط الميكانيكي للشريط قد يؤدي إلى تشوه القدم. وجود الشريط يجعل علاج القدم الحنفاء أكثر تعقيداً ويتطلب تدخلاً جراحياً متكاملاً.
احتمالية عودة الأشرطة بعد إزالتها
عند إجراء الاستئصال الجراحي الصحيح واستخدام تقنية الرأب التجميلي على شكل حرف زد، فإن احتمالية عودة الشريط الخانق تعتبر نادرة جداً، حيث تمنع هذه التقنية تكون ندبة دائرية جديدة.
المخاطر المحتملة على الأعصاب
في الحالات العميقة جداً، قد تكون الأعصاب قريبة من منطقة الشريط. لذلك يقوم الجراح المتخصص بتحديد وحماية الهياكل العصبية والوعائية بدقة متناهية أثناء العملية لتجنب أي إصابة.
مدة وضع الجبيرة بعد العملية
تختلف المدة حسب الإجراء الجراحي. إذا كان التدخل يقتصر على الأنسجة الرخوة، توضع الجبيرة لأسبوعين إلى ثلاثة أسابيع. أما إذا تضمن الإجراء إصلاحاً لكسور العظام، فقد تمتد المدة إلى ثمانية أسابيع.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك