الدليل الشامل لعلاج إصابات الأعصاب الطرفية والجراحة الميكروسكوبية
الخلاصة الطبية
إصابات الأعصاب الطرفية هي تلف يصيب شبكة الاتصال بين الدماغ والجسم، مما يؤدي إلى فقدان الإحساس أو الحركة. يتنوع العلاج بين المراقبة الطبية في الحالات البسيطة، والتدخل الجراحي الميكروسكوبي الدقيق لإصلاح الأعصاب المقطوعة أو زراعتها لاستعادة الوظائف الطبيعية.
الخلاصة الطبية السريعة: إصابات الأعصاب الطرفية هي تلف يصيب شبكة الاتصال بين الدماغ والجسم، مما يؤدي إلى فقدان الإحساس أو الحركة. يتنوع العلاج بين المراقبة الطبية في الحالات البسيطة، والتدخل الجراحي الميكروسكوبي الدقيق لإصلاح الأعصاب المقطوعة أو زراعتها لاستعادة الوظائف الطبيعية.
مقدمة شاملة حول إصابات الأعصاب الطرفية
تعتبر إدارة وعلاج إصابات الأعصاب الطرفية واحدة من أكثر التحديات الطبية تعقيدا من الناحية البيولوجية والجراحية في مجال جراحة العظام والأعصاب. الأعصاب الطرفية هي بمثابة شبكة الكابلات الكهربائية الدقيقة التي تنقل الأوامر الحركية من الدماغ والحبل الشوكي إلى العضلات، وتنقل الإحساس من الجلد والأعضاء عائدا إلى الدماغ. عندما تتعرض هذه الشبكة للتلف، فإنها تؤثر بشكل مباشر على جودة حياة المريض، مما قد يؤدي إلى فقدان الإحساس، أو ضعف العضلات، أو حتى الشلل في المنطقة المصابة.
لتحقيق أفضل استعادة وظيفية ممكنة، يجب على المريض أن يفهم طبيعة هذه الإصابات، بينما يعتمد الجراح المتخصص في الجراحات الميكروسكوبية على فهم عميق وشامل للأحداث الخلوية التي تتحكم في تنكس وتجدد الخلايا العصبية. إن أي جزء من الخلية العصبية ينفصل عن نواته الأساسية يتعرض حتما للتلف، وهذا المبدأ البيولوجي الأساسي هو ما يحدد المسار السريري لجميع إصابات الأعصاب الطرفية.
إن القدرة التجديدية للعصب المقطوع أو المهروس لا تعتمد فقط على الربط الجراحي الدقيق، بل هي عبارة عن سلسلة شديدة التنظيم من الأحداث الجزيئية والخلوية التي يجب أن تتغلب على البيئة الصعبة في منطقة الإصابة. في هذا الدليل الشامل، سنأخذك في رحلة طبية مفصلة لفهم كل ما يتعلق بإصابات الأعصاب الطرفية، بدءا من التغيرات البيولوجية، مرورا بالتصنيفات والأعراض، وصولا إلى أحدث تقنيات الجراحة الميكروسكوبية وبروتوكولات التعافي.
بيولوجيا الأعصاب الطرفية وما يحدث عند الإصابة
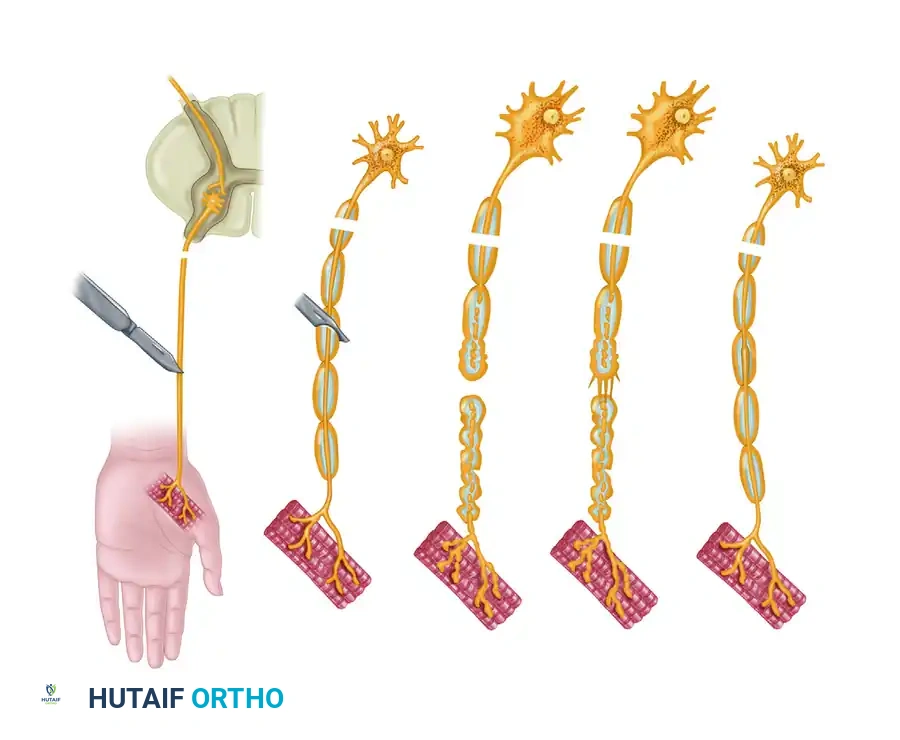
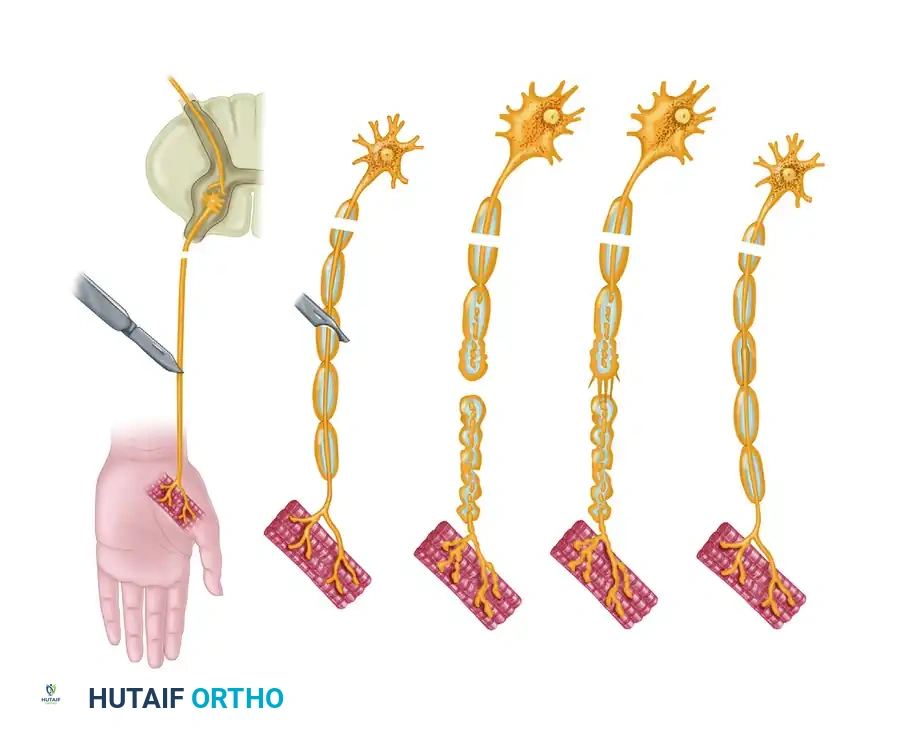
عندما يتعرض العصب الطرفي للإصابة، تحدث عملية مزدوجة من التنكس والتحلل، تؤثر على كل من الجزء البعيد والجزء القريب من المحور العصبي المقطوع. يختلف الجدول الزمني وشدة هذه العمليات التنكسية بشكل كبير بين الأجزاء الحسية والحركية، وتتأثر بشدة بحجم المقطع العرضي ودرجة تكوين الميالين (الغلاف العازل) للألياف المعنية.
التنكس الثانوي أو الواليري
تُعرف عملية التنكس التي تحدث في الجزء البعيد عن نقطة الإصابة باسم التنكس الثانوي أو التنكس الواليري. إنها عملية حتمية وضرورية تحدث بعد انقطاع المحور العصبي، وتهدف إلى تنظيف وتجهيز الأنابيب العصبية الداخلية لاستقبال البراعم العصبية الجديدة التي ستنمو لاحقا.

تمر هذه العملية بعدة مراحل زمنية دقيقة:
- من اليوم الأول إلى الثالث: خلال أول 72 ساعة بعد الإصابة، تظهر تغيرات شكلية واضحة داخل السيتوبلازم العصبي. من الأهمية بمكان معرفة أن الاستجابة للتحفيز الكهربائي يمكن أن تظل موجودة لفترات تتراوح من 18 إلى 72 ساعة بعد الإصابة. هذه النافذة الفسيولوجية حاسمة عندما يستخدم الجراح التحفيز العصبي أثناء الاستكشاف الجراحي المبكر.
- من اليوم الثاني إلى الثالث: يتجزأ الجزء البعيد من المحور العصبي. ومع فقدان السوائل اللاحق، تبدأ هذه الشظايا في الانكماش، متخذة مظهرا بيضاويا أو كرويا. يصاحب ذلك تجزؤ وانكماش موازٍ لغمد الميالين (الغلاف العازل للعصب).
- اليوم السابع: تهاجر الخلايا البلعمية (الخلايا المناعية المنظفة) إلى المنطقة بأعداد كبيرة جدا، وتبدأ في ابتلاع وتنظيف بقايا الميالين والمحور العصبي التالف. في الوقت نفسه، تبدأ خلايا شوان (الخلايا الداعمة للعصب) في الانقسام والتكاثر لسد الفراغ الذي تركه المحور العصبي وغمد الميالين، لتشكل ما يعرف باسم "حزم بونجنر" وهي مسارات حيوية لنمو العصب الجديد.
- من اليوم الخامس عشر إلى الثلاثين: تكتمل تقريبا عملية تنظيف الحطام العصبي، تاركة أنابيب عصبية فارغة مبطنة بخلايا شوان المتكاثرة، والتي أصبحت الآن جاهزة تماما لاستقبال البراعم العصبية المتجددة.
التنكس الأولي أو التراجعي
يُطلق على التفاعل الذي يحدث في الجزء القريب من نقطة الانقطاع (باتجاه الحبل الشوكي والدماغ) اسم التنكس الأولي أو التراجعي.
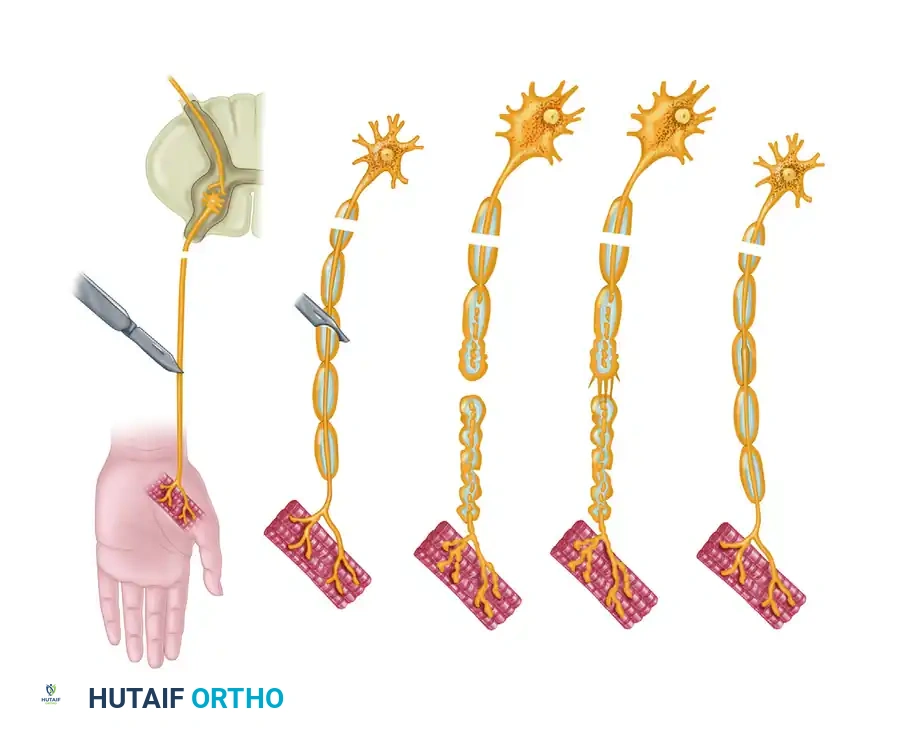
تتقدم هذه العملية التراجعية نحو الأعلى لمسافة عقدة عصبية واحدة أو أكثر، وتعتمد بشدة على قوة الطاقة الحركية ودرجة الإصابة. من الناحية النسيجية، تكون التغيرات في المحور العصبي مطابقة للتنكس الواليري. ومع ذلك، فإن جسم الخلية الأم يخضع أيضا لتحولات استقلابية عميقة، وهي عملية تعرف باسم انحلال الكروماتين.
تختلف شدة هذه التغيرات الخلوية باختلاف نوع الخلية وقرب الإصابة من جسم الخلية. كلما كان موقع الإصابة أقرب إلى جسم الخلية، كان التنكس التراجعي أكثر حدة، مما يزيد من خطر موت الخلية العصبية. إذا نجا جسم الخلية، فإنه يتضخم ويحول آلياته الأيضية من إنتاج النواقل العصبية إلى تصنيع البروتينات الهيكلية اللازمة لتجديد المحور العصبي.
درجات وتصنيفات إصابات الأعصاب الطرفية
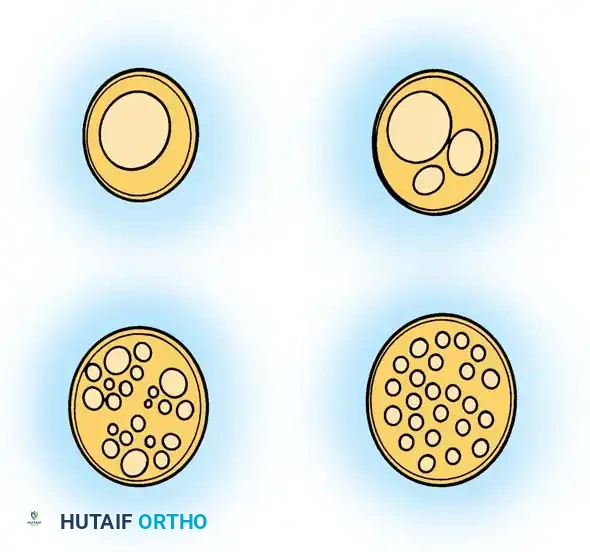
إن الفهم الدقيق لتصنيف إصابات الأعصاب أمر بالغ الأهمية لتحديد التشخيص وتوقع فرص الشفاء وتحديد الحاجة للتدخل الجراحي. تعتبر التصنيفات التي وضعها العالمان "سيدون" و"سندرلاند" المعيار الذهبي في طب وجراحة الأعصاب الطرفية.
إصابات الدرجة الأولى
في إصابات الدرجة الأولى (والتي تعرف طبيا باسم تعطل التوصيل العصبي أو Neurapraxia)، ينقطع التوصيل الكهربائي على طول المحور العصبي فسيولوجيا عند موقع الإصابة، لكن المحور العصبي نفسه لا يتعرض للتمزق الهيكلي.
- الفيزيولوجيا المرضية: لا يحدث تنكس واليري في هذه الحالة. يتم الحفاظ على السلامة الهيكلية للمحور العصبي والأغلفة المحيطة به (الداخلية والمحيطية والخارجية).
- الأعراض السريرية: يختلف فقدان الوظيفة، ولكن عادة ما تتأثر الوظيفة الحركية بشكل أعمق من الوظيفة الحسية. تُفقد الحواس بترتيب محدد يمكن التنبؤ به: استقبال الحس العميق، ثم اللمس، ثم درجة الحرارة، وأخيرا الألم. الألياف العصبية السمبثاوية تقاوم هذا النوع من الإصابات بشكل كبير.
- التعافي: يكون التعافي تلقائيا وعادة ما يكتمل في غضون بضعة أيام إلى أسابيع. السمة المميزة لهذه الدرجة هي العودة المتزامنة للوظيفة الحركية في كل من العضلات القريبة والبعيدة، ولا توجد علامة "تينيل" المتقدمة نظرا لعدم وجود طرف عصبي مقطوع يحتاج للنمو.
إصابات الدرجة الثانية
في إصابات الدرجة الثانية (قطع المحور العصبي أو Axonotmesis)، يتمزق المحور العصبي فعليا، مما يؤدي إلى تنكس واليري حتمي في الجزء البعيد عن نقطة الإصابة وتنكس تراجعي في الجزء القريب.
- الفيزيولوجيا المرضية: العامل الحاسم الذي يميز هذه الدرجة هو الحفاظ على سلامة الأنبوب العصبي الداخلي (الصفيحة القاعدية لخلية شوان). يوفر هذا قناة تشريحية مثالية وغير منقطعة لنمو وتجدد العصب.
- الأعراض السريرية: سريريا، يكون العجز العصبي كاملا، حيث يظهر فقدان تام للوظائف الحركية والحسية والسمبثاوية في المنطقة التي يغذيها العصب.
- التعافي: تحدث إعادة التعصيب الحركي تدريجيا من الأعلى إلى الأسفل، وبنفس الترتيب الذي تترك فيه الفروع العصبية الجذع الرئيسي. يمكن تتبع علامة تينيل المتقدمة على طول مسار العصب، وتتقدم عادة بمعدل بوصة واحدة (حوالي 2.5 سم) شهريا. نظرا لأن الأنابيب العصبية سليمة، فعادة ما يتم تحقيق عودة وظيفية ممتازة، شريطة ألا تكون العضلات المستهدفة قد تعرضت لضمور لا رجعة فيه.
إصابات الدرجة الثالثة
تمثل إصابات الدرجة الثالثة تصعيدا كبيرا في الخطورة، حيث تتمزق كل من المحاور العصبية والأنابيب العصبية الداخلية، ولكن يبقى الغلاف المحيطي للعصب سليما.
- الفيزيولوجيا المرضية: يؤدي تمزق الأنابيب العصبية إلى فوضى داخلية. عندما تحاول المحاور العصبية التجدد، يمكن للنسيج الندبي داخل العصب أن يسد بعض الأنابيب ويحول البراعم العصبية إلى مسارات غير صحيحة (تجدد شاذ).
- الأعراض السريرية: الفقدان العصبي يكون كاملا كما في الدرجة الثانية.
- التعافي: يتأخر التعافي ويكون غير مكتمل دائما. تتطلب أطراف المحاور العصبية المتجددة وقتا إضافيا لاختراق الحاجز الليفي الداخلي. درجة العودة الوظيفية متغيرة للغاية وتعتمد على مدى التندب الداخلي والتوجيه الخاطئ للمحاور العصبية.
إصابات الدرجة الرابعة والخامسة
هذه هي أشد أنواع الإصابات وتعرف طبيا باسم (القطع العصبي الكامل أو Neurotmesis).
- إصابات الدرجة الرابعة: يتمزق المحور العصبي والغلاف الداخلي والمحيطي، ولا يبقى سوى الغلاف الخارجي للعصب سليما. يؤدي هذا إلى تكوين ورم عصبي ندبي مستمر. التعافي الوظيفي التلقائي مستحيل بسبب النسيج الندبي الكثيف الذي يمنع تقدم العصب.
- إصابات الدرجة الخامسة: قطع كامل لجذع العصب بأكمله. يحدث انفصال واسع بين نهايتي العصب بسبب المرونة الطبيعية للأنسجة العصبية.
تحذير جراحي هام: لن تتعافى إصابات الدرجة الرابعة والخامسة تلقائيا أبدا. إنها تتطلب استكشافا جراحيا ميكروسكوبيا دقيقا، واستئصال الورم العصبي أو الندبة، وإجراء خياطة بدون شد أو استخدام رقعة عصبية (زراعة عصب).
| تصنيف سيدون | تصنيف سندرلاند | وصف الإصابة | احتمالية التعافي التلقائي | الحاجة للجراحة |
|---|---|---|---|---|
| شلل مؤقت (Neurapraxia) | الدرجة الأولى | تعطل التوصيل دون قطع هيكلي | ممتازة وكاملة | غير مطلوبة |
| قطع المحور (Axonotmesis) | الدرجة الثانية | قطع المحور مع بقاء الأنبوب سليما | جيدة جدا وبطيئة | نادرا |
| قطع المحور (Axonotmesis) | الدرجة الثالثة | قطع المحور والأنبوب مع بقاء الغلاف المحيطي | متغيرة وغير مكتملة | قد تكون مطلوبة |
| قطع عصبي (Neurotmesis) | الدرجة الرابعة | قطع جميع الأغلفة عدا الغلاف الخارجي | مستحيلة | مطلوبة حتما |
| قطع عصبي (Neurotmesis) | الدرجة الخامسة | قطع كامل للعصب وانفصال الطرفين | مستحيلة | مطلوبة حتما |
آلية التجدد العصبي وكيف يشفى العصب
بعد المرحلة الأولية من بقاء الخلية العصبية على قيد الحياة (والتي تستغرق من أسبوع إلى أسبوعين)، تبدأ مرحلة التجدد العصبي (من أسبوع إلى 3 أشهر).
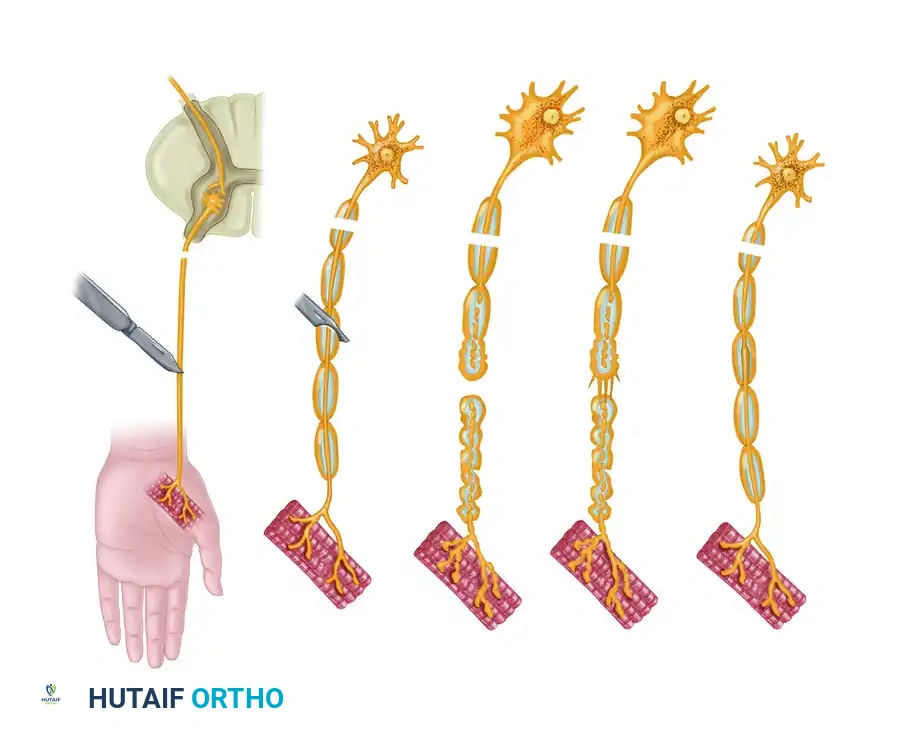
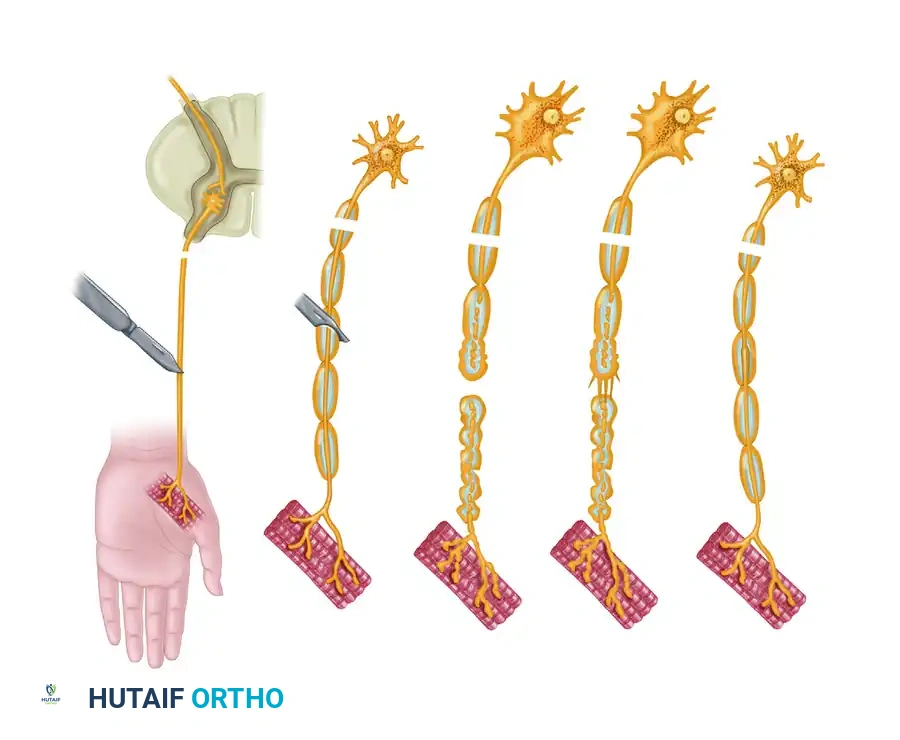
يحدث تبرعم للمحور العصبي في الجزء القريب من القطع. يمكن لمحور عصبي واحد أن ينتج ما يصل إلى 50 برعما جانبيا. تتنقل هذه البراعم عبر موقع الإصابة، مسترشدة بعوامل التغذية العصبية التي تفرزها خلايا شوان في الجزء البعيد. أثبتت النماذج التجريبية التي تستخدم غرف السيليكون أن المحاور العصبية المتجددة تُظهر تفضيلا قويا للتغذية العصبية، حيث تنمو باتجاه الأنسجة العصبية بدلا من العضلات أو الأوتار.
ومع ذلك، فإن هذا التأثير الكيميائي الجاذب يعتمد على المسافة؛ فهناك فجوة حرجة (حوالي 2 ملم) يفشل بعدها هذا التوجيه. إذا تمت إعاقة الألياف المتجددة بواسطة نسيج ندبي واسع أو انفصال كبير بين طرفي العصب، فإنها تشكل ورما عصبيا طرفيا مؤلما وغير منظم، مما يؤدي إلى انعدام العودة الوظيفية تماما.
أسباب إصابات الأعصاب الطرفية وعوامل الخطر
تتعدد الأسباب التي قد تؤدي إلى تلف وإصابة الأعصاب الطرفية، ويمكن تقسيمها إلى عدة فئات رئيسية بناء على آلية الإصابة:
الإصابات الحادة والقطعية
تحدث هذه الإصابات نتيجة التعرض لأدوات حادة مثل الزجاج المكسور، أو السكاكين، أو الإصابات الناجمة عن الحوادث الصناعية. في هذه الحالات، غالبا ما يكون القطع نظيفا ومحددا، مما يجعل التدخل الجراحي المبكر خيارا مثاليا.
الإصابات الهرسية أو الكدمات
تنتج عن صدمات قوية وحادة لا تقطع الجلد بالضرورة، ولكنها تهرس الأنسجة الداخلية بما فيها الأعصاب. حوادث السيارات، وسقوط الأشياء الثقيلة على الأطراف، والإصابات الرياضية العنيفة هي أمثلة شائعة. هذه الإصابات تسبب تلفا واسع النطاق يصعب تحديد مداه في الأيام الأولى.
إصابات الشد والجذب
تحدث عندما يتعرض الطرف لقوة سحب عنيفة، مما يؤدي إلى تمدد العصب بما يتجاوز قدرته على التحمل، وقد يصل الأمر إلى اقتلاعه من جذوره في الحبل الشوكي (كما في إصابات الضفيرة العضدية أثناء حوادث الدراجات النارية).
الأعراض والعلامات التحذيرية
تختلف الأعراض بناء على نوع العصب المصاب (حسي، حركي، أو مختلط) ودرجة الإصابة. من أبرز العلامات التي يجب الانتباه إليها:
- الأعراض الحسية: خدر وتنميل، فقدان الإحساس باللمس أو الحرارة أو الألم، أو الشعور بألم حارق وكهربائي في المنطقة المصابة.
- الأعراض الحركية: ضعف في العضلات التي يغذيها العصب، صعوبة في تحريك الطرف المصاب، وفي الحالات المتقدمة يحدث شلل كامل وضمور في العضلات.
- الأعراض اللاإرادية: تغيرات في التعرق، وتغيرات في لون وحرارة الجلد في المنطقة المصابة.
طرق التشخيص والتقييم الطبي
يعتمد الطبيب المتخصص على مجموعة من الأدوات لتشخيص مدى دقة إصابات الأعصاب الطرفية:
- الفحص السريري الدقيق: يتضمن اختبار القوة العضلية، وردود الفعل الوترية، ورسم خريطة للإحساس المفقود.
- علامة تينيل: يقوم الطبيب بالنقر الخفيف على مسار العصب. إذا شعر المريض بوخز يشبه الكهرباء يمتد إلى أطراف الأصابع، فهذا مؤشر حيوي على وجود محاولات لنمو وتجدد العصب.
- تخطيط كهربية العضل والأعصاب: وهو اختبار حاسم يقيس النشاط الكهربائي للعضلات وسرعة توصيل الأعصاب، ويساعد في تحديد موقع وشدة الإصابة، ومتابعة التعافي بمرور الوقت.
خيارات العلاج والجراحة الميكروسكوبية
الهدف الأساسي من جراحة الأعصاب الطرفية هو توفير بيئة تشريحية وبيولوجية مثالية للمحاور العصبية المتجددة للوصول إلى الأعضاء والعضلات المستهدفة قبل حدوث تدهور وضمور لا رجعة فيه في العضلات (والذي يحدث عادة بعد 12 إلى 18 شهرا من الإصابة).
التوقيت المناسب للجراحة
- القطوع الحادة والنظيفة: (مثل جروح الزجاج والسكاكين). يُستطَب إجراء الإصلاح الأولي خلال 72 ساعة. يمنع الإصلاح المبكر تراجع نهايات العصب ويسمح بمحاذاة دقيقة للحزم العصبية قبل أن تشوه الأنسجة الندبية التشريح.
- الإصابات الهرسية أو الكدمات أو الاقتلاع: (مثل طلقات نارية عالية السرعة، إصابات الشد). يُمنع الإصلاح الأولي الفوري بسبب عدم معرفة المدى الحقيقي لمنطقة الإصابة. تتطلب هذه الحالات استكشافا متأخرا (عادة في الأسبوع الثالث) بمجرد أن يتحدد المدى الطولي للتندب داخل العصب، مما يسمح بالقطع الدقيق وصولا إلى الحزم العصبية السليمة.
التجهيز ووضعية المريض
- الوضعية: يتم وضع المريض بطريقة تسمح بالوصول دون عوائق إلى المسار الكامل للعصب المصاب. يجب التأكد من إمكانية تحريك المفاصل المجاورة أثناء الجراحة لتقييم الشد على منطقة الإصلاح الجراحي.
- العاصبة الهوائية: تعتبر العاصبة ضرورية للحصول على مجال جراحي خالٍ من الدم. ملاحظة طبية: يجب تفريغ العاصبة قبل الإغلاق النهائي للتأكد من إيقاف النزيف تماما، حيث أن التجمع الدموي بعد العملية سيسبب تليفا مدمرا للعصب.
- التكبير الميكروسكوبي: يتطلب الأمر استخدام نظارات مكبرة (بحد أدنى 3.5x إلى 4.5x) لفتح الأنسجة، ثم الانتقال إلى الميكروسكوب الجراحي الدقيق لإعداد العصب وخياطته.
تقنيات الإصلاح الميكروسكوبي
يعتمد الاختيار بين إصلاح الغلاف الخارجي (Epineurial) أو إصلاح الحزم العصبية (Fascicular) على التضاريس الداخلية للعصب عند مستوى الإصابة.
- إصلاح الغلاف الخارجي: يُستخدم للأعصاب ذات الحزمة الواحدة أو الحزم القليلة، أو عندما تكون التضاريس الداخلية مختلطة للغاية. يتم استخدام خيوط دقيقة جدا (أرق من شعرة الإنسان) لخياطة الغلاف الخارجي مع التأكد من عدم التواء العصب باستخدام العلامات السطحية مثل الأوعية الدموية الدقيقة.
- إصلاح الحزم العصبية: يُستخدم للأعصاب ذات المجموعات الحركية والحسية المتميزة (مثل العصب الزندي عند المعصم). يتم شق الغلاف الخارجي وتشريح المجموعات الرئيسية، ثم خياطة المجموعات المتطابقة بدقة متناهية.
مأزق جراحي: الشد هو العدو الأول لتجدد الأعصاب. إذا كانت الخياطة لا تستطيع تثبيت نهايتي العصب معا دون أن تتمزق، فإن الإصلاح تحت شد مفرط وسيفشل. في هذه الحالة، يجب استخدام رقعة عصبية.
التعامل مع الفجوات العصبية
عندما يكون الإصلاح الأولي بدون شد مستحيلا بسبب ضياع جزء من العصب، يصبح سد الفجوة أمرا إلزاميا.
- زراعة الأعصاب الذاتية: هو المعيار الذهبي. يعتبر العصب الربلي (Sural nerve) في الساق هو المانح الأكثر شيوعا، حيث يوفر ما يصل إلى 40 سم من مادة الرقعة. تعمل الرقعة كسقالة بيولوجية، وتوفر خلايا شوان حية وأنابيب عصبية سليمة ليمر من خلالها العصب الأصلي.
- الأنابيب العصبية الصناعية: تُستخدم فقط للفجوات الصغيرة في الأعصاب الحسية غير الحرجة (أقل من 3 سم). يمكن للأنابيب الاصطناعية أو البيولوجية توجيه التجدد ولكنها تفتقر إلى الدعم الخلوي القوي الذي توفره الزراعة الذاتية.
بروتوكول التعافي وإعادة التأهيل
إن نجاح أي إصلاح ميكروسكوبي جراحي لا تشوبه شائبة يمكن أن يضيع تماما بسبب الإدارة غير السليمة بعد الجراحة. التعافي هو رحلة تتطلب التزاما من المريض وتعاونا مع فريق العلاج الطبيعي.
- التثبيت الأولي: يجب تثبيت الطرف في جبيرة مبطنة جيدا لمدة 3 أسابيع لحماية موقع الخياطة العصبية من أي شد خلال المراحل المبكرة الحرجة من الالتئام.
- الحركة التدريجية: في الأسبوع الثالث، تتم إزالة الجبيرة، ويبدأ برنامج خاضع للإشراف من نطاق الحركة النشط والمساعد تدريجيا. يمكن استخدام دعامات خاصة لتمديد العصب تدريجيا على مدار الأسابيع الثلاثة إلى الأربعة التالية.
- مراقبة التجدد: تتضمن المتابعة السريرية فحوصات متسلسلة للبحث عن تقدم علامة "تينيل" والعودة التسلسلية للوظيفة الحركية. يمكن لتخطيط كهربية العضل اكتشاف الإشارات الحركية المبكرة قبل أسابيع من رؤية الانقباض السريري للعضلة.
- إعادة التثقيف الحسي: بم
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك