الدليل الشامل لعلاج أورام العظام الثانوية جراحيا
الخلاصة الطبية
أورام العظام الثانوية أو النقائل العظمية هي خلايا سرطانية انتقلت من عضو آخر إلى العظام. يهدف العلاج الجراحي الحديث إلى تثبيت العظام، منع الكسور، وتخفيف الألم بشكل جذري باستخدام تقنيات متطورة مثل المسامير النخاعية والأسمنت العظمي، مما يضمن استعادة المريض لقدرته على الحركة وتحسين جودة حياته.
الخلاصة الطبية السريعة: أورام العظام الثانوية أو النقائل العظمية هي خلايا سرطانية انتقلت من عضو آخر إلى العظام. يهدف العلاج الجراحي الحديث إلى تثبيت العظام، منع الكسور، وتخفيف الألم بشكل جذري باستخدام تقنيات متطورة مثل المسامير النخاعية والأسمنت العظمي، مما يضمن استعادة المريض لقدرته على الحركة وتحسين جودة حياته.
مقدمة عن أورام العظام الثانوية
تمثل أورام العظام الثانوية (المعروفة طبياً بالنقائل العظمية) النوع الأكثر شيوعاً من الأورام الخبيثة التي يعالجها جراحو العظام، حيث يفوق عددها بكثير أورام العظام الأولية. لفهم حجم هذا الانتشار، يتم تشخيص أكثر من مليون حالة جديدة من السرطانات (الكارسينوما) سنوياً، وفي المقابل لا يتجاوز عدد أورام العظام الأولية بضعة آلاف. تشير الدراسات الطبية إلى أن نسبة كبيرة من مرضى الأورام قد يعانون من انتقال الخلايا السرطانية إلى العظام في مراحل متقدمة من المرض.
تاريخياً، كان يُنظر إلى انتقال السرطان إلى العظام على أنه مرحلة نهائية، مما كان يدفع الأطباء لتبني نهج تحفظي يركز فقط على الرعاية التلطيفية. ولكن اليوم، تغير هذا المفهوم جذرياً. بفضل التطور الهائل في العلاجات الجهازية للأورام الأولية، مثل العلاجات المناعية الموجهة، والأدوية الكيميائية المتقدمة، والعلاج الإشعاعي الدقيق، أصبح المرضى يعيشون لفترات أطول بكثير بعد تشخيص النقائل العظمية.
بناءً على ذلك، أصبح من الضروري التخلي عن أي نظرة تشاؤمية تجاه هذه الفئة من المرضى. إن الرعاية العظمية الجراحية الدقيقة والمبكرة تعتبر أمراً حاسماً لتقليل الألم المستعصي، الحفاظ على استقرار الهيكل العظمي، ضمان استقلالية المريض في الحركة، وفي النهاية تحسين جودة الحياة بشكل عام.
التشريح وطبيعة الأورام المنتقلة للعظام
لفهم كيفية تأثير أورام العظام الثانوية على الهيكل العظمي، يجب أن ندرك أن العظام ليست مجرد دعامات صلبة، بل هي نسيج حي يتجدد باستمرار. عندما تنتقل الخلايا السرطانية عبر مجرى الدم أو الجهاز اللمفاوي وتستقر في العظام، فإنها تخل بالتوازن الطبيعي بين الخلايا البانية للعظم والخلايا الهادمة له.
أنواع التغيرات العظمية
تختلف استجابة العظام للخلايا السرطانية المهاجرة، ويمكن تقسيمها من خلال التصوير الشعاعي إلى أنماط رئيسية:
* الآفات الحالة للعظم: حيث تقوم الخلايا السرطانية بتحفيز تدمير النسيج العظمي، مما يجعله هشاً ومعرضاً للكسر. يرتبط هذا النمط غالباً بسرطانات الكلى، الغدة الدرقية، والجهاز الهضمي.
* الآفات البانية للعظم: حيث يتشكل عظم جديد غير طبيعي وضعيف. هذا النمط شائع جداً في حالات سرطان البروستاتا وسرطان الثدي.
* الآفات المختلطة: تظهر فيها علامات تدمير وبناء عظمي في آن واحد، وغالباً ما تُشاهد في سرطان الرئة وسرطان الثدي.
الأسباب ومصادر الأورام الأولية
تنشأ أورام العظام الثانوية عندما تنفصل خلايا من ورم سرطاني أولي في عضو آخر وتنتقل إلى العظام. الغالبية العظمى من هذه النقائل العظمية تأتي من سرطانات الثدي والبروستاتا، تليها سرطانات الرئة، الكلى، الغدة الدرقية، والجهاز الهضمي.
في بعض الحالات، قد يراجع المريض طبيب العظام بسبب ألم أو كسر، ليتم اكتشاف ورم ثانوي في العظم دون معرفة المصدر الأولي. في هذه الحالات (النقائل مجهولة المصدر)، يكون السبب الأكثر شيوعاً هو سرطان الرئة أو الكلى، حيث يمكن أن تظل هذه السرطانات صامتة سريرياً لفترات طويلة قبل أن تظهر أعراضها الأولى على شكل إصابة عظمية.
من القواعد الذهبية في طب العظام أنه إذا كان لدى المريض تاريخ سابق للإصابة بالسرطان، حتى لو كان في الماضي البعيد، فإن أي آفة عظمية تكتشف حديثاً تعتبر إحصائياً نقيلياً (ورم ثانوي). علاوة على ذلك، أي مريض يتجاوز عمره الأربعين عاماً ويظهر لديه ورم عظمي ذو مظهر عدواني، يجب التعامل معه على أنه ورم ثانوي أو ورم نقوي متعدد حتى يثبت العكس بالدليل القاطع.
الأعراض والعلامات التحذيرية
تتنوع الأعراض التي قد يشعر بها المريض المصاب بأورام العظام الثانوية، وتعتمد على موقع الإصابة وحجمها. من أبرز هذه الأعراض:
* ألم العظام المستمر: وهو العرض الأكثر شيوعاً، غالباً ما يكون ألماً عميقاً يزداد سوءاً في الليل ولا يتحسن بشكل كامل مع المسكنات العادية.
* الألم عند تحميل الوزن: إذا كانت الإصابة في عظام الساقين أو الحوض، قد يشعر المريض بألم حاد عند الوقوف أو المشي.
* الكسور المرضية: قد ينكسر العظم نتيجة إصابة بسيطة جداً أو حتى أثناء القيام بحركات يومية عادية، وذلك بسبب ضعف العظم الشديد.
* أعراض عصبية: إذا حدثت الإصابة في العمود الفقري، قد تضغط على الحبل الشوكي أو الأعصاب، مما يسبب تنميلاً، ضعفاً في الأطراف، أو فقداناً للسيطرة على الأمعاء والمثانة.
التشخيص والتقييم الشامل
إن التقييم الدقيق للمريض الذي يُشتبه بإصابته بأورام العظام الثانوية هو سلسلة حرجة من الإجراءات التي يجب عدم اختصارها. الفشل في إكمال الفحص الشامل قبل إجراء أي تدخل قد يؤدي إلى أخطاء طبية جسيمة.
الفحوصات الأساسية والمتقدمة
تتضمن الخوارزمية التشخيصية المعتمدة عالمياً الخطوات التالية:
* الفحص السريري الدقيق: مع التركيز الخاص على فحص الثدي، البروستاتا، والغدة الدرقية.
* التحاليل المخبرية: تشمل صورة الدم الكاملة، وظائف الكلى والكبد، مستويات الكالسيوم، الرحلان الكهربائي لبروتينات المصل والبول، وفحص دلالات أورام البروستاتا للرجال.
* التصوير الشعاعي: أخذ صور أشعة سينية لكامل العظم المصاب للتأكد من عدم وجود آفات أخرى في نفس العظم.
* التصوير المتقدم: يشمل المسح الذري للعظام لتحديد ما إذا كانت هناك عظام أخرى مصابة، يليه تصوير مقطعي محوسب للصدر والبطن والحوض لتحديد موقع الورم الأولي.
هذا النهج المنهجي ينجح في تحديد الورم الأولي في أكثر من 85% من المرضى الذين يراجعون بآفات عظمية مجهولة المصدر.
أهمية الخزعة العظمية
بمجرد اكتمال التقييم الشامل، يصبح أخذ الخزعة (عينة من النسيج) أمراً ضرورياً. حتى لو كان لدى المريض تاريخ معروف للإصابة بالسرطان، يجب إجراء خزعة لأول موقع تظهر فيه الإصابة العظمية لتأكيد العلاقة النسيجية بين السرطان الأولي والورم العظمي. يجب تنفيذ هذه الخزعة بنفس الدقة والتقنية المستخدمة في حالات أورام العظام الأولية، لأنه في حالات نادرة، قد يتبين أن ما ظُن أنه ورم ثانوي هو في الواقع ورم عظمي أولي.


بعد إثبات الصلة النسيجية في أول آفة عظمية، يمكن عادةً علاج أي نقائل عظمية لاحقة تظهر لدى نفس المريض دون الحاجة إلى تأكيد إضافي بالخزعة.
العلاج الجراحي ودواعي التدخل
علاج أورام العظام الثانوية هو علاج متعدد التخصصات يتطلب تعاوناً وثيقاً بين طبيب الأورام، طبيب العلاج الإشعاعي، وجراح العظام. بينما تُدار العلاجات الكيميائية، الهرمونية، والأدوية المقوية للعظام (مثل البايفوسفونيت) طبياً، فإن التدخل الجراحي يُستطَب بشكل صارم لعلاج الكسور المرضية الفعلية أو تلك الوشيكة الحدوث.
معايير ميريلز للكسور الوشيكة
يعتمد قرار إجراء التثبيت الجراحي الوقائي لكسر وشيك على التقييم السريري والمعايير الميكانيكية الحيوية. وضع العالم ميريلز نظام تسجيل موثوق لتقييم خطر حدوث كسر مرضي بناءً على أربعة متغيرات:
| المعيار | نقطة واحدة | نقطتان | ثلاث نقاط |
|---|---|---|---|
| موقع الإصابة | الطرف العلوي | الطرف السفلي | منطقة حول المدور (الفخذ) |
| مستوى الألم | خفيف | متوسط | شديد ويعيق الحركة |
| نوع الآفة | بانية للعظم | مختلطة | حالة للعظم |
| حجم الآفة | أقل من ثلث القشرة العظمية | بين ثلث وثلثي القشرة | أكثر من ثلثي القشرة العظمية |
وفقاً لمعايير ميريلز، يجب التفكير بقوة في التثبيت الداخلي الوقائي لأي مريض يحصل على مجموع نقاط يبلغ 8 أو أكثر. تشمل الدواعي الأخرى للتثبيت الوقائي:
* الألم الذي لا يستجيب للعلاج الإشعاعي.
* آفة يزيد قطرها عن 2.5 سم في عظم يحمل وزن الجسم.
* تدمير أكثر من 50% من القشرة العظمية.
التثبيت الوقائي مقابل التثبيت بعد الكسر
هناك مبدآن أساسيان يحكمان الإدارة الجراحية لأورام العظام الثانوية:
* التثبيت الداخلي الوقائي لكسر وشيك أسهل تقنياً، ويوفر نتائج ميكانيكية أفضل، ويحافظ على التشريح المحلي بشكل أفضل من محاولة تثبيت كسر مرضي قد حدث بالفعل.
* معاناة المريض، فقدان الدم، وأوقات التعافي بعد الجراحة تنخفض بشكل كبير مع التثبيت الوقائي مقارنة بالتدخل بعد حدوث الكسر.
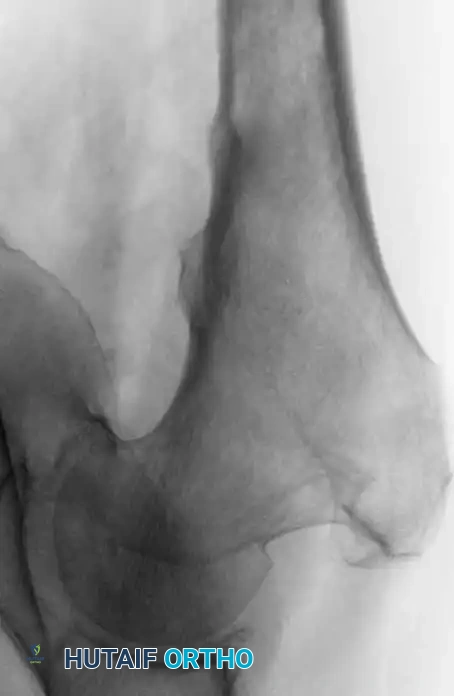
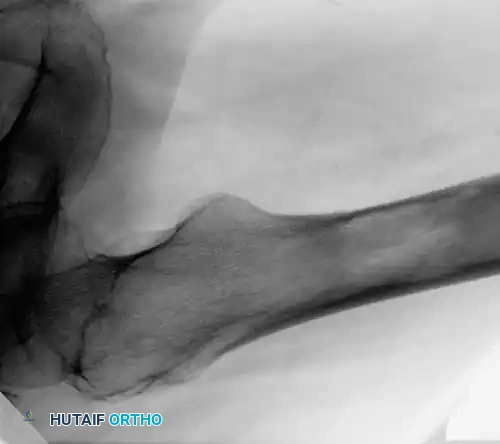
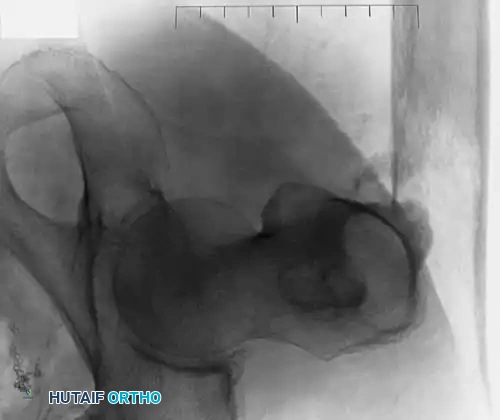
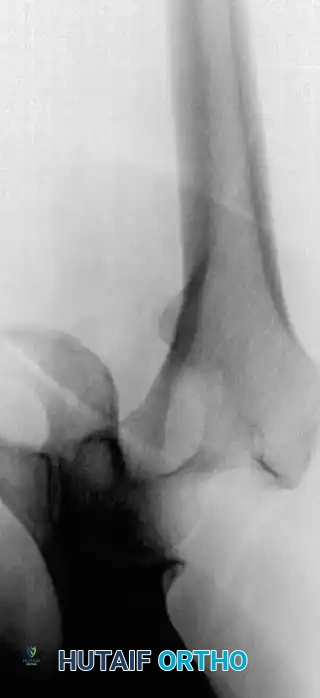
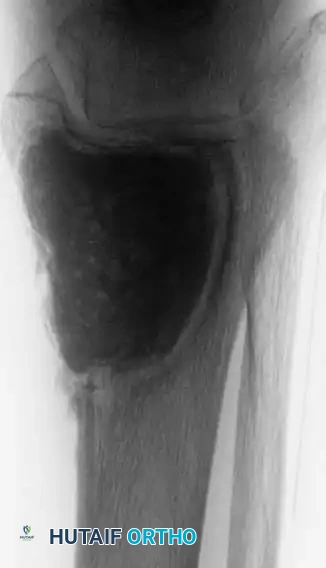
توضح الصور أعلاه أهمية التدخل المبكر. في بعض الحالات، قد ينكسر العظم حتى أثناء تقلب المريض في السرير إذا كانت الآفة متقدمة ولم يتم تثبيتها وقائياً.
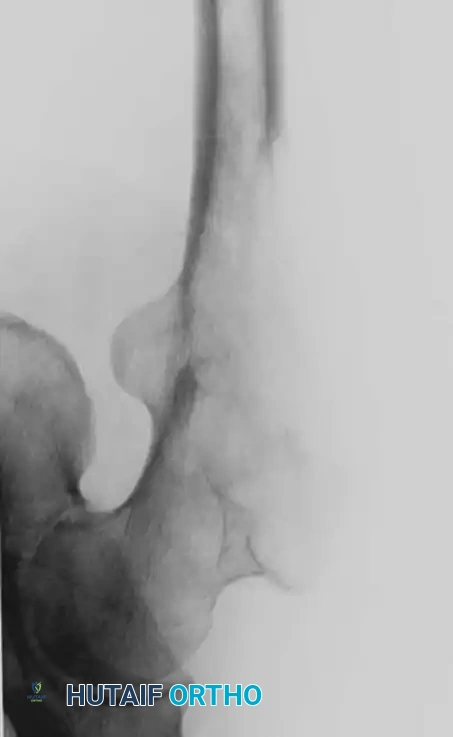
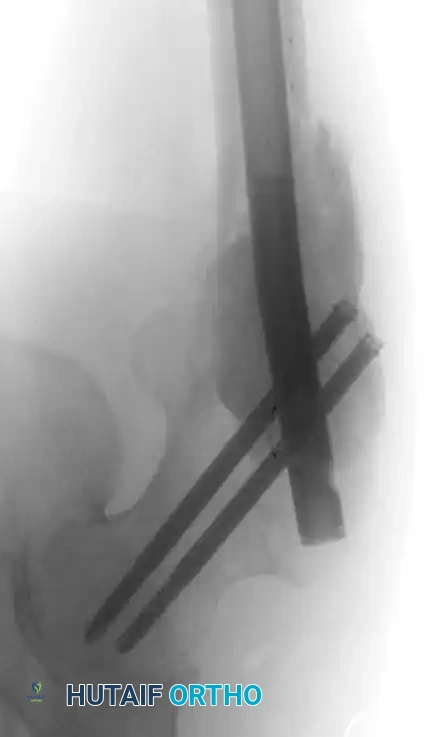
المبادئ الجراحية والتقنيات المتقدمة
يجعل التباين في معدلات بقاء المرضى على قيد الحياة اتخاذ القرار الجراحي تحدياً. يجب أن يلبي التصميم الجراحي مطلبين متنافسين:
* الاستقرار الفوري: يجب أن يكون التثبيت صلباً بما يكفي للسماح بتحميل الوزن الكامل فوراً بعد الجراحة. المريض الذي يعاني من مرض متقدم يجب ألا يخضع لفترات طويلة من تقييد الحركة أو إعادة التأهيل المعقدة.
* المتانة طويلة الأمد: يجب أن يكون البناء الجراحي متيناً بما يكفي ليدوم لسنوات عديدة، خاصة إذا استجاب المريض جيداً للعلاجات الجهازية الحديثة.
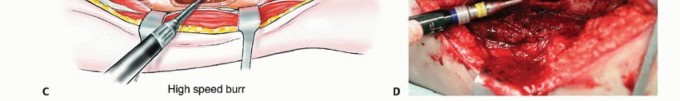
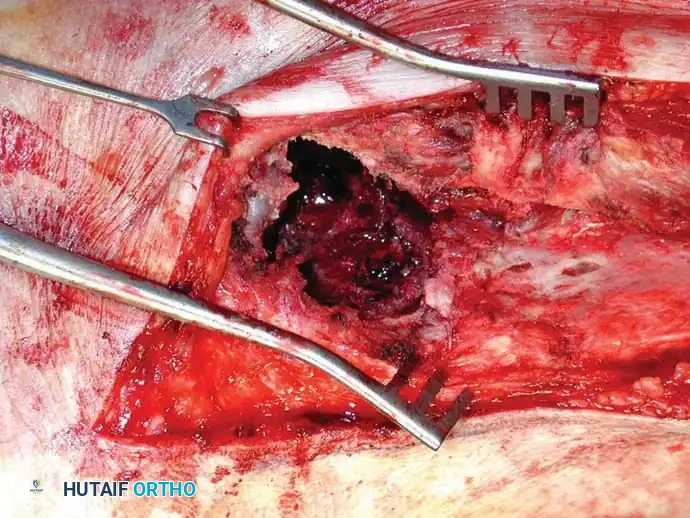
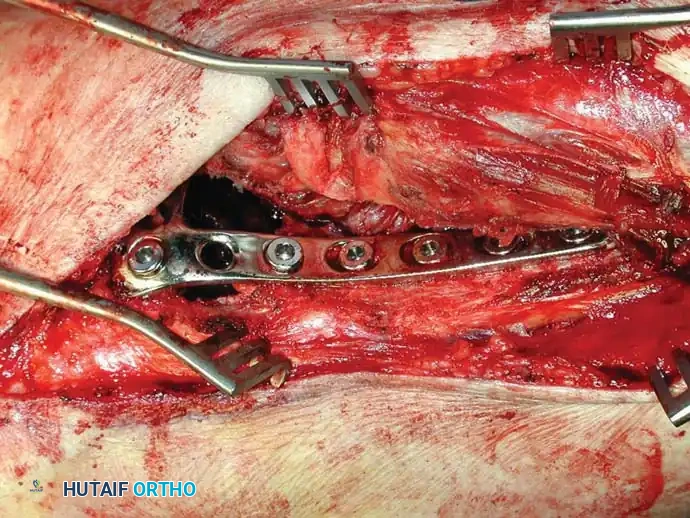
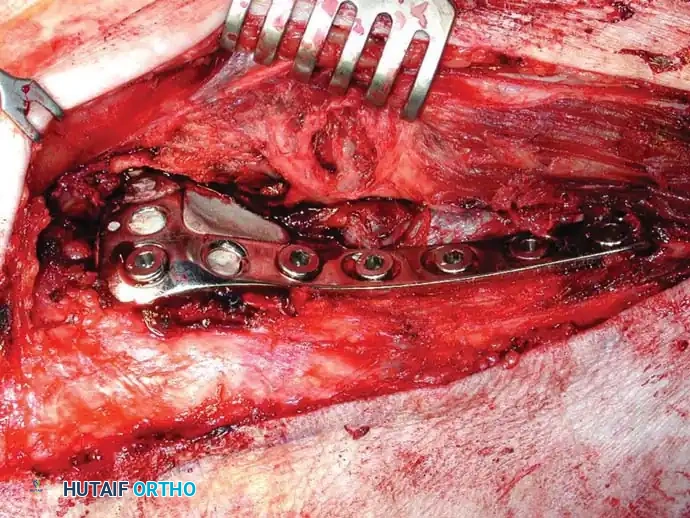
تشمل التقنيات الأساسية في الجراحة إزالة الجزء الأكبر من الورم (التجريف)، استخدام الأسمنت العظمي لملء الفراغات وتوفير دعم فوري، وحماية العظم بالكامل باستخدام مسامير نخاعية طويلة.
التسمير النخاعي والأسمنت العظمي
بالنسبة للآفات التي تصيب منتصف العظام الطويلة (مثل الفخذ، القصبة، أو العضد)، يعتبر التسمير النخاعي المغلق هو المعيار الذهبي. يتم تنظيف الورم، حقن الأسمنت العظمي، ثم إدخال مسمار معدني طويل يمر عبر الأسمنت لضمان أقصى درجات الثبات.
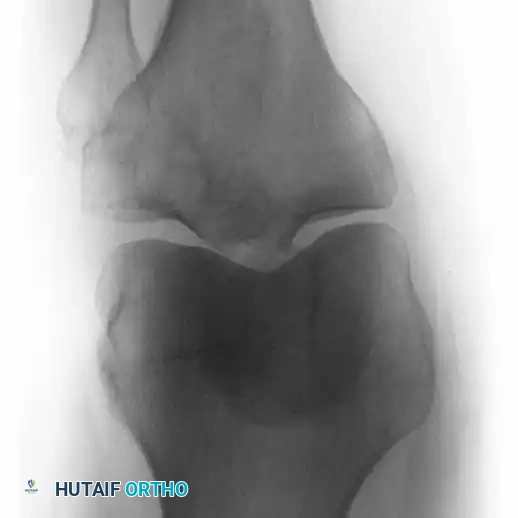
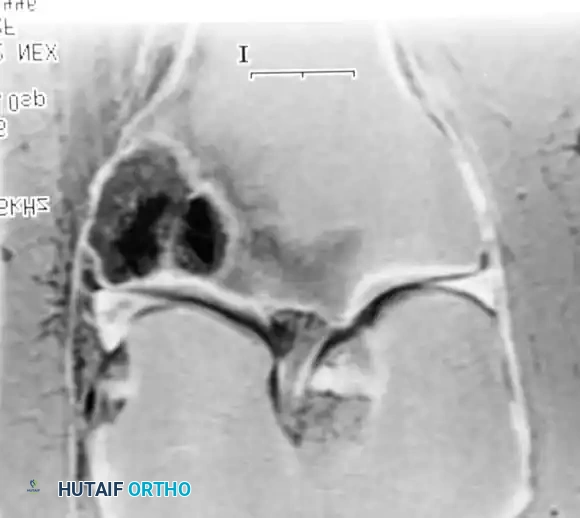
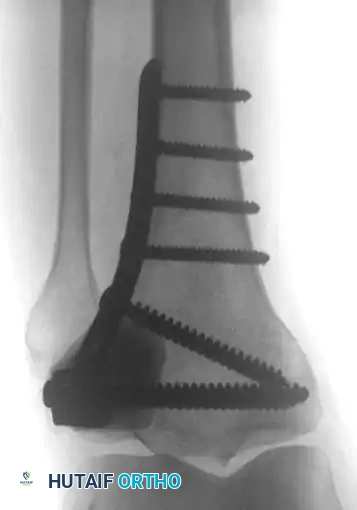
إعادة البناء باستخدام المفاصل الصناعية
إذا كان التسمير النخاعي غير قادر على توفير الثبات الكافي (بسبب دمار واسع في القشرة العظمية أو قرب الإصابة من المفصل)، يتم اللجوء إلى الاستئصال الواسع واستخدام المفاصل الصناعية الخاصة بالأورام.
يجب تثبيت هذه المفاصل باستخدام الأسمنت العظمي، لأن الاعتماد على التحام العظم الطبيعي بالمفصل (كما في المفاصل غير الأسمنتية) غير مجدٍ هنا، حيث أن العظم المضيف غالباً ما يكون ضعيفاً وسيتعرض لاحقاً للعلاج الإشعاعي الذي يمنع التئام العظام.
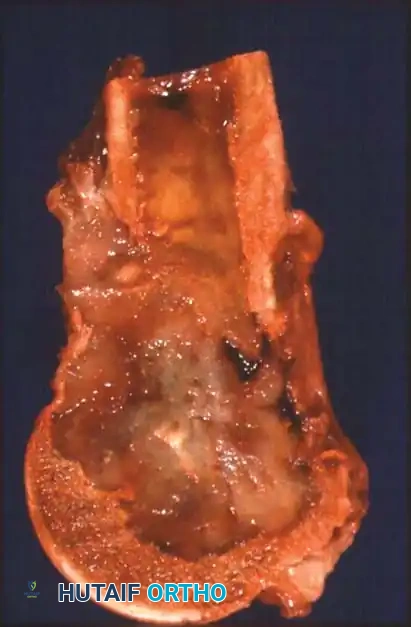
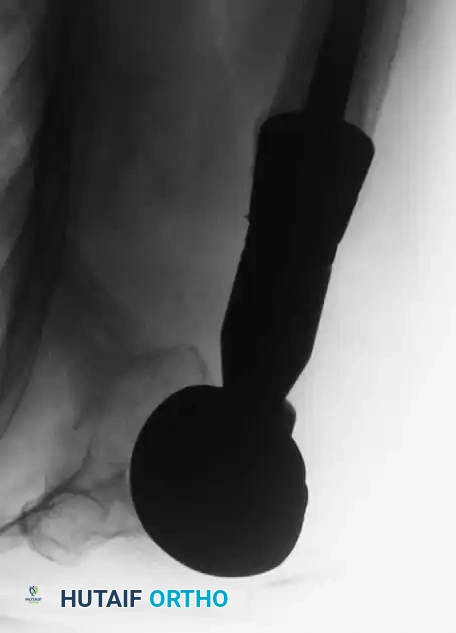
بالنسبة للآفات في أسفل الفخذ مع تدخل المفصل، يتم استخدام مفصل ركبة صناعي ضخم مخصص للأورام.
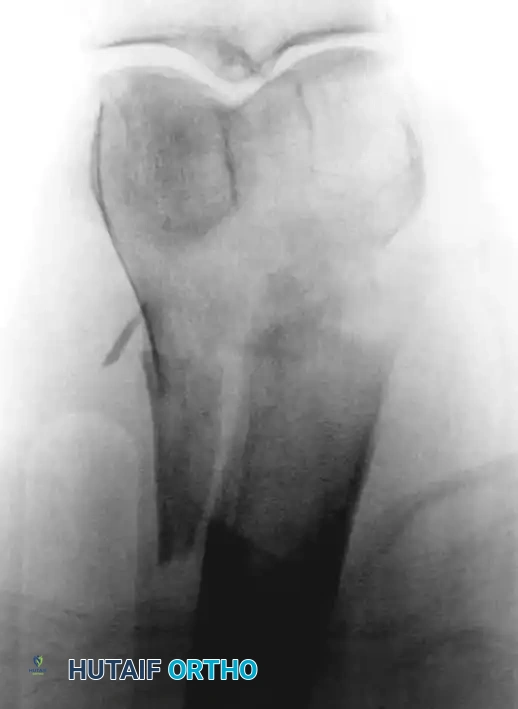
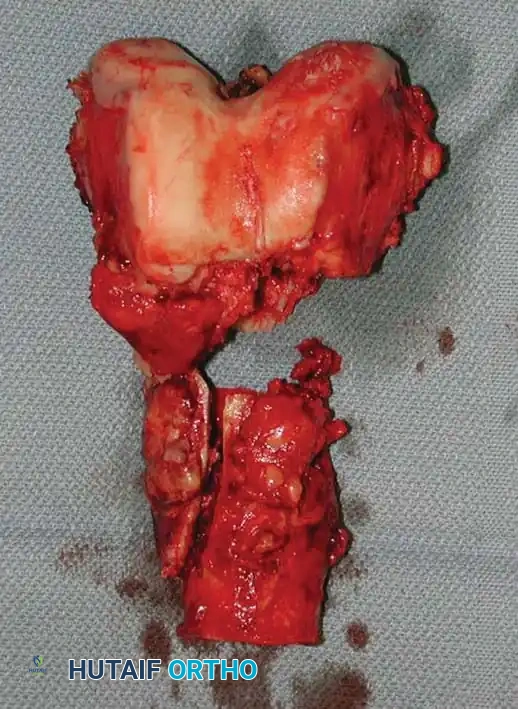
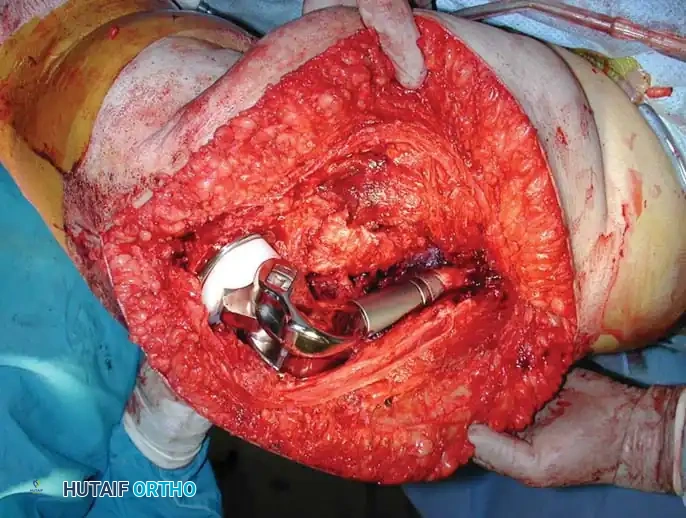
إعادة بناء الحوض والحُق
يمثل تدمير الورم لتجويف الحوض (الحُق) تحدياً ميكانيكياً معقداً. يتم استخدام أنظمة تصنيف خاصة لتوجيه عملية إعادة البناء. يتم تجريف الورم، وبناء الهيكل الأساسي للحوض باستخدام دبابيس معدنية أو أقفاص داعمة، وتُملأ الفراغات بكميات كبيرة من الأسمنت العظمي لضمان ثبات المفصل.
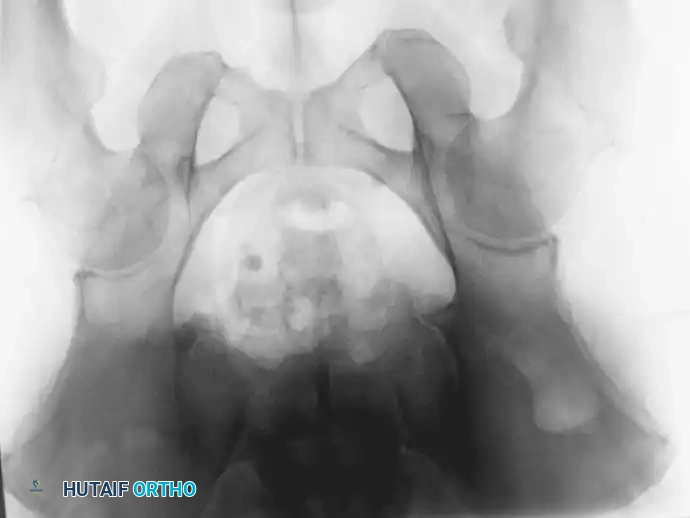
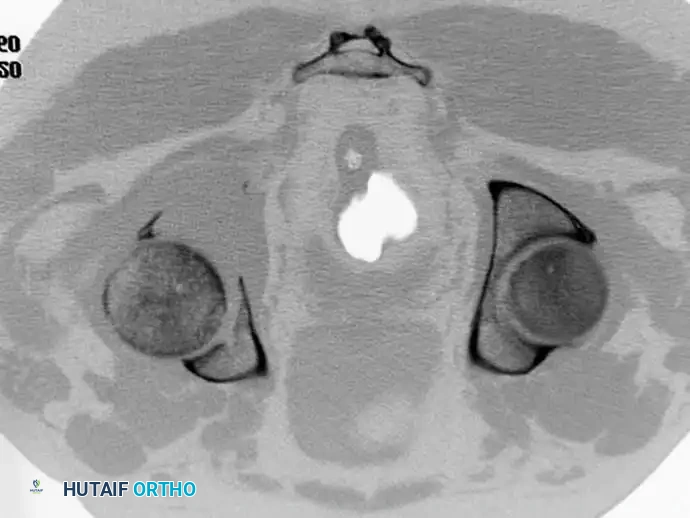
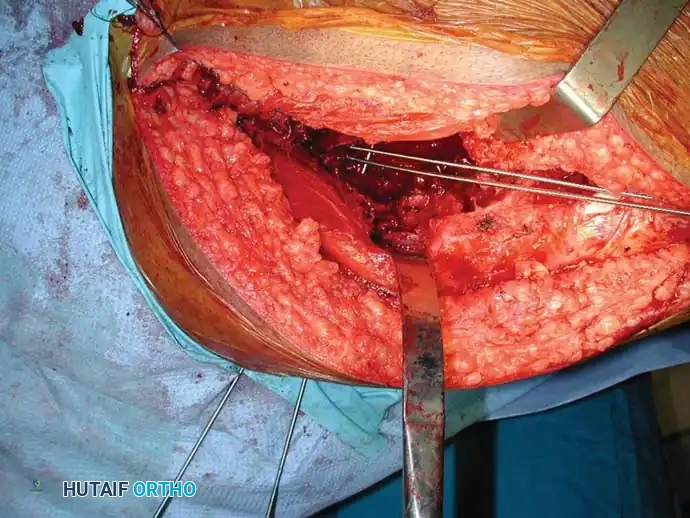
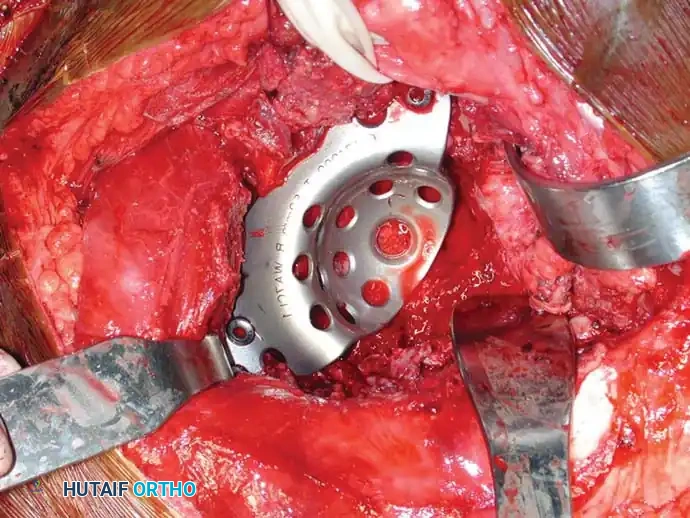
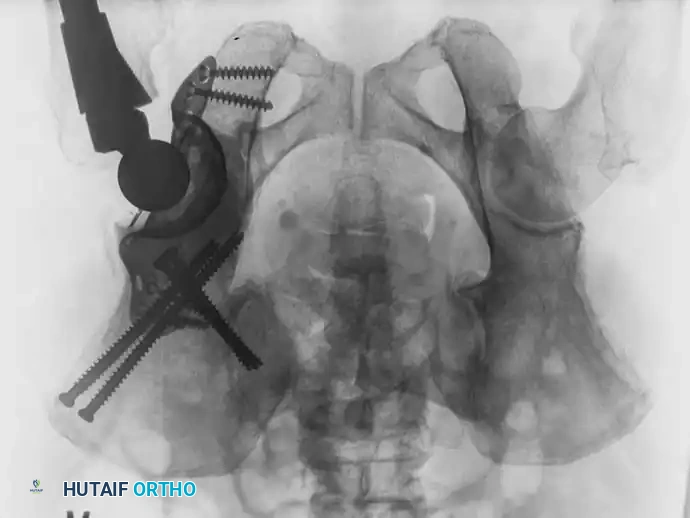
تجريف وحقن الأطراف السفلية
بالنسبة للآفات التي تقع أسفل الركبة أو الكوع (مثل الكاحل)، حيث يصعب استخدام المسامير النخاعية أو المفاصل الضخمة، يُعد التجريف الواسع للورم متبوعاً بملء الفراغ بالأسمنت العظمي طريقة فعالة للغاية لتوفير الدعم الهيكلي الفوري وتخفيف الألم.
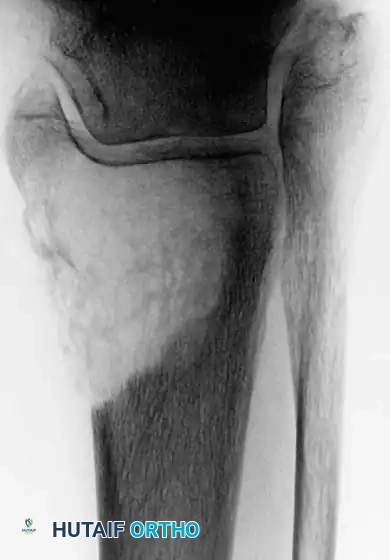
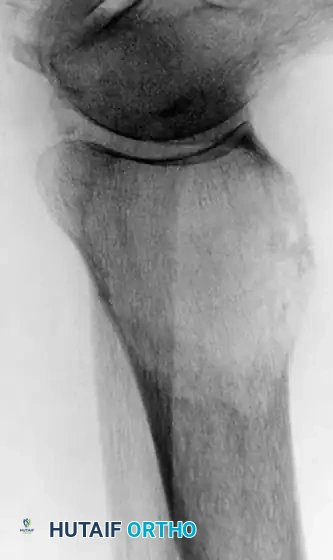

التعافي والرعاية ما بعد الجراحة
التدخل الجراحي هو مجرد ركيزة واحدة من ركائز العلاج الشامل لأورام العظام الثانوية. يجب تنسيق الرعاية بعد الجراحة بدقة مع فريق الأورام.
الهدف الأساسي من الجراحة هو السماح للمريض بالحركة الفورية. يتم تشجيع المرضى على المشي وتحميل الوزن في اليوم التالي للجراحة باستخدام وسائل مساعدة إذا لزم الأمر. هذا يمنع مضاعفات الاستلقاء الطويل مثل الجلطات الدموية والالتهاب الرئوي.
بعد التئام الجرح الجراحي (عادة بعد أسبوعين إلى ثلاثة أسابيع)، يبدأ معظم المرضى في تلقي العلاج الإشعاعي الموضعي على مكان العملية. يساعد العلاج الإشعاعي في القضاء على أي خلايا سرطانية متبقية مجهرياً، ويمنع نمو الورم مرة أخرى في نفس المنطقة، مما يعزز من نجاح العملية الجراحية ويضمن استمرار تخفيف الألم.
الأسئلة الشائعة
ما هي أورام العظام الثانوية
هي خلايا سرطانية نشأت في عضو آخر (مثل الثدي أو الرئة) وانتقلت عبر الدم أو اللمف لتستقر وتنمو داخل العظام.
هل يعني انتقال السرطان للعظام أنه لا يوجد أمل
إطلاقاً. مع التطور الحديث في العلاجات الموجهة والمناعية والتقنيات الجراحية، أصبح من الممكن السيطرة على المرض لسنوات عديدة مع الحفاظ على جودة حياة ممتازة.
لماذا يفضل الجراح إجراء العملية قبل حدوث الكسر
التثبيت الوقائي أسهل جراحياً، يسبب ألماً ونزيفاً أقل للمريض، ويسمح بتعافي أسرع بكثير مقارنة بإجراء الجراحة بعد أن ينكسر العظم وتتضرر الأنسجة المحيطة به.
ما هو الأسمنت العظمي ولماذا يستخدم
الأسمنت العظمي (PMMA) هو مادة طبية صلبة تُحقن في الفراغات التي تركها الورم. يتصلب خلال دقائق ليوفر دعماً ميكانيكياً فورياً للعظم الضعيف ويثبت المسامير أو المفاصل بقوة.
هل سأتمكن من المشي بعد الجراحة
نعم، الهدف الأساسي من هذه الجراحات هو توفير "استقرار فوري"، مما يعني أن معظم المرضى يُسمح لهم بالمشي وتحميل الوزن على الطرف المصاب في اليوم التالي للجراحة.
ما هي معايير ميريلز
هي أداة طبية يستخدمها جراحو العظام لتقييم خطر انكسار العظم المصاب بالورم. تعتمد على موقع الألم، شدته، نوع الآفة، وحجمها لتحديد ما إذا كانت الجراحة الوقائية ضرورية.
هل العلاج الإشعاعي ضروري بعد الجراحة
نعم، في معظم الحالات يُنصح بالعلاج الإشعاعي بعد التئام الجرح لضمان القضاء على الخلايا السرطانية المتبقية في المنطقة ومنع تكرار المشكلة.
لماذا يطلب الطبيب أخذ خزعة رغم معرفته بإصابتي السابقة بالسرطان
للتأكد القاطع من أن الآفة العظمية هي بالفعل انتقال للسرطان القديم وليست ورماً جديداً أو مشكلة أخرى، مما يضمن توجيه العلاج بدقة تامة.
ما هي أكثر السرطانات التي تنتقل للعظام
سرطانات الثدي والبروستاتا هي الأكثر شيوعاً، تليها سرطانات الرئة، الكلى، والغدة الدرقية.
متى يجب أن أراجع طبيب العظام إذا كنت مريض أورام
يجب مراجعة طبيب العظام فور الشعور بأي ألم مستمر في العظام لا يتحسن بالمسكنات، خاصة إذا كان الألم يوقظك من النوم أو يزداد عند المشي.