الدليل الشامل لإصابات آلية بسط الركبة وطرق العلاج الجراحي

الخلاصة الطبية
إصابات آلية بسط الركبة تشمل تمزق الأوتار الرضفية والرباعية، والكسور الإجهادية، والتهاب الأوتار المزمن. تعيق هذه الإصابات القدرة على المشي وفرد الركبة. يعتمد العلاج على التدخل الجراحي المبكر لإصلاح الأنسجة وتثبيت العظام، يليه برنامج تأهيل بدني شامل لاستعادة الحركة الطبيعية وقوة المفصل.
الخلاصة الطبية السريعة: إصابات آلية بسط الركبة تشمل تمزق الأوتار الرضفية والرباعية، والكسور الإجهادية، والتهاب الأوتار المزمن. تعيق هذه الإصابات القدرة على المشي وفرد الركبة. يعتمد العلاج على التدخل الجراحي المبكر لإصلاح الأنسجة وتثبيت العظام، يليه برنامج تأهيل بدني شامل لاستعادة الحركة الطبيعية وقوة المفصل.
مقدمة عن إصابات آلية بسط الركبة
تعتبر الركبة من أهم وأعقد المفاصل في جسم الإنسان، وتعتمد في حركتها واستقرارها على نظام دقيق يُعرف باسم "آلية بسط الركبة". هذا النظام الحيوي هو المسؤول الأول عن قدرتنا على المشي، الجري، القفز، وحتى التوقف المفاجئ. عندما يتعرض هذا النظام للإصابة، سواء نتيجة الإجهاد المتكرر أو الحوادث المفاجئة، فإن ذلك يؤثر بشكل جذري على جودة حياة المريض وقدرته على أداء أبسط المهام اليومية.
تتراوح إصابات آلية بسط الركبة بين الالتهابات المزمنة الناتجة عن الإجهاد، وصولاً إلى التمزقات الكارثية الحادة التي تفصل الأوتار عن العظام. يتطلب التعامل مع هذه الحالات فهماً عميقاً للميكانيكا الحيوية لمفصل الركبة، حيث تتعرض هذه المنطقة لقوى هائلة قد تتجاوز سبعة إلى ثمانية أضعاف وزن الجسم أثناء أنشطة مثل القفز أو القرفصاء العميقة. لذلك، يهدف هذا الدليل الطبي الشامل إلى تزويد المرضى وعائلاتهم بمعلومات دقيقة، موثوقة، ومبنية على أحدث المعايير الطبية حول طبيعة هذه الإصابات، خيارات العلاج الجراحي، وخطوات التعافي.
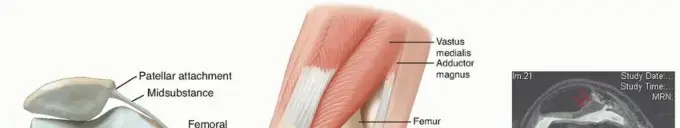
التشريح ووظيفة آلية بسط الركبة
لفهم طبيعة الإصابة، يجب أولاً التعرف على المكونات التشريحية التي تشكل آلية بسط الركبة. يعمل هذا النظام كوحدة متكاملة، وأي خلل في أحد أجزائه يؤثر على المنظومة بأكملها.
تتكون آلية بسط الركبة من العناصر التالية
* مجموعة عضلات الفخذ الرباعية وهي العضلات القوية الموجودة في الجزء الأمامي من الفخذ، وتعتبر المحرك الأساسي لعملية فرد الركبة.
* وتر العضلة الرباعية وهو النسيج الليفي القوي الذي يربط عضلات الفخذ الرباعية بالحافة العلوية لعظمة الرضفة.
* عظمة الرضفة أو صابونة الركبة وتعمل كنقطة ارتكاز تزيد من القوة الميكانيكية لعضلات الفخذ.
* الشبكات الرضفية وهي أنسجة داعمة تحيط بالرضفة وتساعد في استقرارها.
* الوتر الرضفي وهو الحبل الليفي المتين الذي يربط الجزء السفلي من عظمة الرضفة بعظمة القصبة.
* الحديبة الظنبوبية وهي البروز العظمي في أعلى عظمة القصبة حيث يلتصق الوتر الرضفي.
تعمل هذه المكونات بتناغم تام للسماح بالحركة الطبيعية، التباطؤ الحركي، والتثبيت الديناميكي للطرف السفلي.
أنواع إصابات آلية بسط الركبة
تتعدد أشكال الإصابات التي تصيب هذا الجهاز الحيوي، ويمكن تقسيمها إلى ثلاث فئات رئيسية بناءً على طبيعة الإصابة ومكانها.
التهاب الوتر الرضفي المزمن
يُعرف هذا المرض طبياً باسم "التهاب الوتر الرضفي"، ويُشار إليه غالباً باسم "ركبة القافز". هو حالة تنكسية مزمنة تصيب الثلث العلوي من الوتر الرضفي عند نقطة اتصاله بالقطب السفلي لعظمة الرضفة. تتميز هذه الحالة بحدوث تضخم في الأوعية الدموية والألياف، وتحلل مخاطي، وعدم انتظام في مصفوفة الكولاجين المكونة للوتر. تحدث هذه الحالة غالباً بسبب الإجهاد المتكرر وتجاهل فترات الراحة الكافية بين الأنشطة الرياضية.
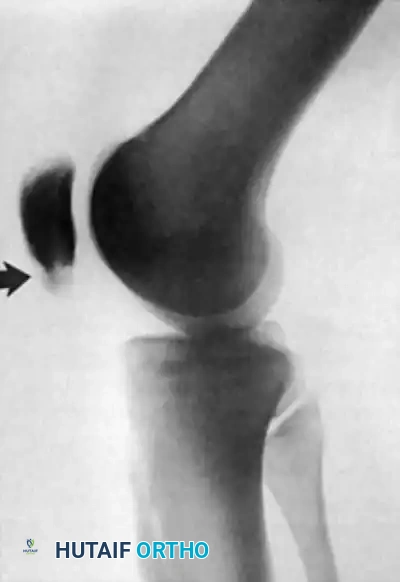
الكسور الإجهادية في القطب السفلي للرضفة
تعتبر الكسور الإجهادية في القطب السفلي للرضفة مظهراً شديداً من مظاهر الإجهاد المزمن لآلية بسط الركبة. تُلاحظ هذه الكسور بشكل متكرر لدى نخبة الرياضيين الذين يعتمدون على القفز، مثل لاعبي كرة السلة. غالباً ما تظهر هذه الكسور كحالات عدم التئام عظمي بسبب قوى الشد المستمرة التي يمارسها الوتر الرضفي على العظمة، مما يمنع التحام الكسر بشكل طبيعي.
تمزق الأوتار الباسطة للركبة
يعد تمزق آلية بسط الركبة إصابة منهكة للغاية. في حين أن كسور الرضفة هي السبب الأكثر شيوعاً لفشل آلية البسط، فإن تمزقات الأنسجة الرخوة وتحديداً تمزق وتر العضلة الرباعية وتمزق الوتر الرضفي تأتي في المرتبة الثانية من حيث الشيوع. تؤدي هذه التمزقات إلى فقدان كامل للقدرة على فرد الركبة وتتطلب تدخلاً جراحياً عاجلاً.
الأسباب وعوامل الخطر
لا تحدث إصابات آلية بسط الركبة من فراغ، بل هناك مجموعة من العوامل الميكانيكية والبيولوجية التي تمهد الطريق لحدوثها. من المبادئ الطبية المتفق عليها أن الأوتار السليمة نادراً ما تتمزق تحت الأحمال الفسيولوجية الطبيعية، وغالباً ما يكون هناك اعتلال أو تنكس مسبق في الوتر قبل حدوث التمزق الكامل.
عوامل الخطر الميكانيكية والرياضية
تحدث الإصابات الحادة عادة بسبب حمل زائد لا مركزي وعنيف على آلية البسط. يحدث هذا عادة عندما تكون القدم ثابتة بقوة على الأرض، والركبة مثنية جزئياً، ويقوم وزن جسم المريض بتباطؤ قوي ومفاجئ، مما يتجاوز قوة تحمل الوتر. هذا النمط شائع جداً في رياضات القفز وكرة القدم وكرة السلة.
العمر وتأثيره على نوع الإصابة
يلعب العمر دوراً حاسماً في تحديد نوع الإصابة المتوقعة
* تمزق الوتر الرضفي يُلاحظ بشكل رئيسي لدى المرضى الذين تقل أعمارهم عن 40 عاماً، وخاصة في الفئة الرياضية. يحدث التمزق غالباً كانقلاع من القطب السفلي للرضفة.
* تمزق وتر العضلة الرباعية أكثر شيوعاً لدى المرضى الذين تزيد أعمارهم عن 40 عاماً، ويرتبط بضعف الأنسجة المرتبط بالتقدم في العمر.
الأمراض الجهازية والأدوية
هناك ارتباط وثيق بين تمزق الأوتار والأمراض الجهازية التي تضعف سلامة الكولاجين والتروية الدموية الدقيقة. تشمل هذه الحالات مرض الذئبة الحمراء، داء السكري، النقرس، فرط نشاط الغدة الدرقية، الفشل الكلوي، والسمنة المفرطة.
بالإضافة إلى ذلك، هناك عوامل خطر علاجية المنشأ، حيث توجد علاقة موثقة بين تمزق الأوتار والاستخدام المسبق لحقن الكورتيزون الموضعية، أو الكورتيزون الفموي، أو المضادات الحيوية من عائلة الفلوروكينولون، والتي يمكن أن تسبب نخر الكولاجين السريع واعتلال الأوتار.
الأعراض والعلامات السريرية
يعتمد التشخيص الدقيق على ملاحظة مجموعة من الأعراض والعلامات التي تظهر على المريض فور حدوث الإصابة أو تتطور تدريجياً في الحالات المزمنة.
أعراض التمزق الحاد
في حالات التمزق الكامل للوتر الرضفي أو الرباعي، يبلغ المريض عن الأعراض التالية
* ألم مفاجئ وشديد في مقدمة الركبة.
* تورم حاد وسريع في المفصل مع ظهور كدمات دموية.
* سماع أو الشعور بصوت "فرقعة" أو "تمزق" لحظة الإصابة.
* فجوة ملموسة يمكن للطبيب أو المريض الشعور بوجود فراغ أو انخفاض في مكان الوتر المقطوع (أعلى الرضفة في تمزق الوتر الرباعي، أو أسفلها في تمزق الوتر الرضفي).
* عجز حركي تام يتمثل في عدم القدرة على رفع الساق وهي مستقيمة، أو عدم القدرة على الحفاظ على الركبة مفرودة ضد الجاذبية.
أعراض الالتهابات والكسور الإجهادية
في حالات "ركبة القافز" أو الكسور الإجهادية، تكون الأعراض تدريجية وتشمل
* ألماً موضعياً أسفل صابونة الركبة يزداد مع القفز أو صعود السلالم.
* تصلباً في الركبة خاصة في الصباح أو بعد فترات الراحة.
* ضعفاً تدريجياً في أداء الأنشطة الرياضية.
طرق التشخيص والتقييم الطبي
التشخيص الدقيق والمبكر هو حجر الزاوية في نجاح العلاج. يعتمد طبيب جراحة العظام على الفحص السريري الدقيق مدعوماً بأحدث تقنيات التصوير الطبي.
الفحص السريري
يقوم الطبيب بتقييم التورم، ومحاولة تحسس الفجوة في الوتر، واختبار القدرة الوظيفية للمريض، خاصة اختبار رفع الساق المستقيمة. يجب الانتباه إلى أن وجود أنسجة داعمة سليمة (الشبكات الرضفية الجانبية) قد يسمح ببعض الحركة الضعيفة، مما قد يخفي التمزق الكامل للوتر المركزي، لذا يجب فحص المريض بعناية فائقة.
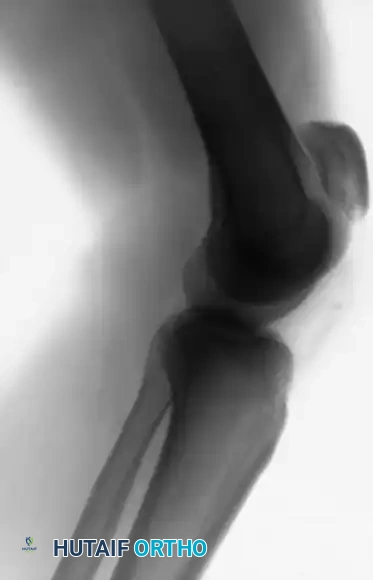
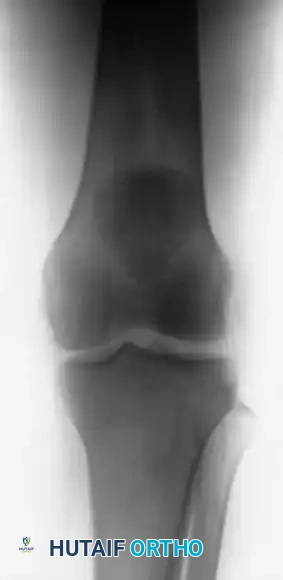
التصوير بالأشعة السينية
تعتبر الأشعة السينية الأمامية والجانبية إلزامية. تعتبر الصورة الجانبية، خاصة مع ثني الركبة بمقدار 30 درجة، حساسة للغاية لتقييم ارتفاع الرضفة.
في حالات تمزق الوتر الرضفي، تظهر الرضفة مزاحة للأعلى (الرضفة المرتفعة) بسبب السحب غير المعارض لعضلة الفخذ. أما في تمزق الوتر الرباعي، فقد تنخفض الرضفة للأسفل.
كما يمكن للأشعة السينية أن تقدم أدلة على التمزق الوشيك من خلال ما يُعرف بـ "علامة السن"، وهي نتوءات عظمية تنكسية في الأقطاب العلوية أو السفلية للرضفة تشير إلى اعتلال وتري مزمن وتغيرات هيكلية كبيرة.



التصوير بالرنين المغناطيسي والموجات فوق الصوتية
إذا كان التشخيص السريري غير مؤكد بسبب التورم الشديد أو تشنج عضلات المريض، فإن التصوير بالموجات فوق الصوتية أو التصوير بالرنين المغناطيسي يوفر رؤية حاسمة ودقيقة لحجم ومكان الخلل في الأنسجة الرخوة.
الخيارات العلاجية والتدخل الجراحي
تختلف الاستراتيجية الجراحية جذرياً بناءً على نوع الإصابة، ولكن الهدف المشترك دائماً هو استعادة التثبيت الميكانيكي الصلب، استعادة الطول التشريحي الدقيق، وتحفيز الشفاء البيولوجي في المناطق ضعيفة التروية الدموية.
جراحة إصلاح التهاب الوتر الرضفي المزمن
عندما تفشل العلاجات التحفظية (مثل التقوية اللامركزية، العلاج بالموجات التصادمية، والحقن البيولوجية) لفترات طويلة، يصبح التدخل الجراحي ضرورياً. الهدف الأساسي للجراحة هو استئصال الأنسجة التنكسية غير القابلة للشفاء وتحفيز استجابة دموية قوية لتعزيز تكوين كولاجين صحي ومنظم.
تشمل الخطوات الجراحية ما يلي
* يتم إجراء شق طولي أو مجاور للرضفة لكشف الغلاف المحيط بالوتر (Peritenon). من الضروري التعامل مع هذا الغلاف بحذر شديد لأنه يحتوي على التروية الدموية الأساسية للوتر.
* يتم عمل شقوق طولية في الوتر للوصول إلى اللب المركزي واستئصال الأنسجة التالفة (التي تبدو رمادية وهشة).
* لتحفيز الشفاء البيولوجي، يتم كشط أو حفر القطب السفلي للرضفة باستخدام أسلاك دقيقة أو مثقاب عالي السرعة لإدخال الخلايا الجذعية من نخاع العظم إلى موقع الإصلاح.
* يتم خياطة العيب الناتج في الوتر بعناية دون تضييقه بشكل مفرط لتجنب تغيير مساره الميكانيكي.
* يتم إغلاق الغلاف المحيط بالوتر بدقة لمنع التصاقات الأنسجة واستعادة آلية الانزلاق الطبيعية. الفشل في إغلاق هذا الغلاف قد يؤدي إلى آلام شديدة ومقيدة للحركة بعد الجراحة.
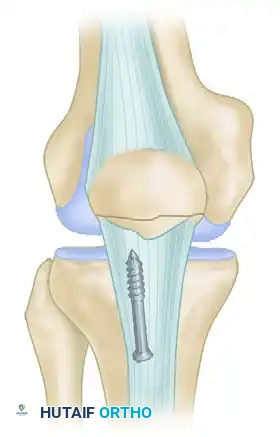
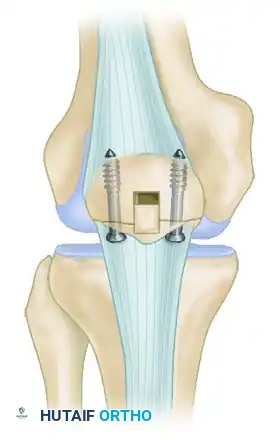
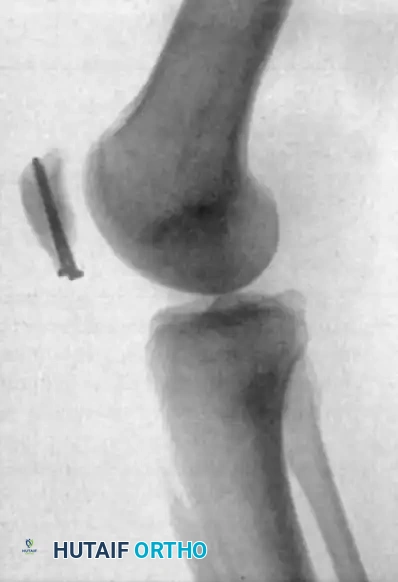
جراحة التثبيت الداخلي للكسور الإجهادية
تتطلب الكسور الإجهادية في القطب السفلي للرضفة تدخلاً جراحياً لتحقيق استقرار صلب والتحام بيولوجي لشظايا الكسر.
- يتم تنظيف الأنسجة الليفية للكسر المزمن وكشط الأسطح المتصلبة للوصول إلى عظم إسفنجي صحي ينزف.
- يتم إرجاع الكسر إلى مكانه وتثبيته باستخدام براغي إسفنجية متوازية.
- إذا كانت جودة العظام ضعيفة، يتم تعزيز التثبيت بخيوط جراحية قوية غير قابلة للامتصاص تمرر حول البراغي لتقليل الشد.
- لتعزيز الشفاء البيولوجي، يُنصح بشدة بأخذ طعم عظمي من السطح الأمامي للرضفة ووضعه عبر موقع الكسر.
جراحة إصلاح التمزق الحاد للأوتار
يجب إصلاح التمزقات الحادة في الوتر الرضفي أو الرباعي في أسرع وقت ممكن، ومن الناحية المثالية خلال الأسبوعين الأولين بعد الإصابة، شريطة أن تكون حالة الجلد مثالية. يؤدي تأخير الجراحة إلى انكماش شديد في عضلات الفخذ، مما يجعل إعادة الرضفة إلى وضعها التشريحي أمراً بالغ الصعوبة، وقد يتطلب إجراءات ترميمية معقدة. يتم خياطة الوتر الممزق وإعادة تثبيته بقوة في العظمة باستخدام خطاطيف عظمية أو ثقوب محفورة في العظم.
برامج التأهيل وما بعد الجراحة
النجاح الجراحي هو نصف المعركة فقط؛ النصف الآخر يعتمد كلياً على الالتزام ببرنامج تأهيل بدني مدرج ومصمم بعناية لحماية الإصلاح الجراحي مع منع تيبس المفصل وضعف العضلات.
| مرحلة التأهيل | الإطار الزمني | الأهداف والأنشطة المسموحة |
|---|---|---|
| المرحلة الأولى (الحماية المبكرة) | الأسابيع 0 - 4 | استخدام دعامة صلبة للركبة مقفلة في وضع الاستقامة التامة. استخدام العكازات مع تحميل جزئي للوزن. التركيز على استعادة نطاق الحركة السلبي والبدء في تمارين التقوية الثابتة (الآيزومترية) لعضلة الفخذ لمنع الضمور الشديد. |
| المرحلة الثانية (التقدم المتوسط) | الأسابيع 4 - 8 | إدخال تمارين السلسلة الحركية المغلقة (مثل مكبس الساق الضحل والانزلاق على الحائط)، بشرط زوال التورم والألم. يتم الحفاظ على زوايا الثني ضمن الحدود الآمنة لتجنب الشد المفرط على الوتر المتعافي. |
| المرحلة الثالثة (التقوية المتقدمة) | الأسابيع 8 - 12 وما بعدها | البدء في التمارين الخاصة بالنشاط اليومي أو الرياضي. من الضروري تجنب التحميل اللامركزي المبكر الذي قد يمزق شبكة الكولاجين في طور النضج. |
| العودة للرياضة (التعافي الكامل) | بعد 4 إلى 6 أشهر | يُسمح بالعودة الكاملة للأنشطة الرياضية فقط عندما يستعيد المريض 85% إلى 90% من قوة الطرف السليم، مع نطاق حركة كامل وخالٍ من الألم. |
ملاحظة لمرضى الكسور الإجهادية: بعد التثبيت الصلب للكسر، يتم وضع جبيرة أسطوانية أو دعامة مقفلة في وضع الاستقامة الكاملة لمدة 6 أسابيع. بعد التأكد من الالتحام العظمي بالأشعة، تبدأ تمارين الحركة والتقوية.
الأسئلة الشائعة
ما هي آلية بسط الركبة
هي مجموعة من العضلات والأوتار والعظام في الجزء الأمامي من الفخذ والركبة، تشمل العضلة الرباعية، وتر العضلة الرباعية، عظمة الرضفة (الصابونة)، والوتر الرضفي. تعمل معاً لتمديد وفرد الساق.
هل يمكن علاج تمزق الوتر الرضفي بدون جراحة
لا، التمزق الكامل للوتر الرضفي أو وتر العضلة الرباعية يتطلب تدخلاً جراحياً لإعادة ربط الأنسجة المقطوعة. العلاج التحفظي يُستخدم فقط في حالات التمزق الجزئي البسيط أو لدى المرضى الذين تمنع حالتهم الصحية العامة الخضوع للتخدير.
متى يجب إجراء العملية بعد حدوث التمزق
يُنصح بإجراء الجراحة في أسرع وقت ممكن، ويفضل خلال أول أسبوعين من الإصابة. التأخير يؤدي إلى انكماش العضلة الرباعية وصعوبة إعادة الوتر إلى طوله ومكانه الطبيعي، مما يعقد الجراحة ويقلل من جودة النتائج.
ما هو مرض ركبة القافز
هو التهاب مزمن وتنكسي يصيب الوتر الرضفي نتيجة الإجهاد المتكرر، ويشيع جداً بين الرياضيين الذين يمارسون رياضات تتطلب القفز المستمر مثل كرة السلة والكرة الطائرة.
هل حقن الكورتيزون تسبب قطع الأوتار
نعم، الاستخدام المتكرر لحقن الكورتيزون الموضعية حول الأوتار الحاملة للوزن مثل الوتر الرضفي يمكن أن يضعف بنية الكولاجين ويزيد بشكل كبير من خطر حدوث تمزق مفاجئ.
مدة التعافي المتوقعة بعد الجراحة
يستغرق التعافي الكامل والعودة إلى الأنشطة الرياضية التنافسية ما بين 4 إلى 6 أشهر، ويعتمد ذلك على التزام المريض ببرنامج العلاج الطبيعي ونوع الإصابة الأصلية.
ما هي علامة السن في الأشعة السينية
هي نتوءات عظمية تظهر في الأشعة السينية عند أقطاب عظمة الرضفة. تدل هذه العلامة على وجود التهاب وتنكس مزمن في الأوتار، وتعتبر تحذيراً من احتمالية حدوث تمزق في المستقبل.
هل يمكن المشي بعد عملية خياطة الوتر
في الأسابيع الأولى، يُسمح بالمشي باستخدام العكازات مع ارتداء دعامة تثبت الركبة في وضع الاستقامة الكاملة. يتم زيادة القدرة على تحميل الوزن تدريجياً بناءً على تعليمات الجراح.
ما هي أسباب فشل عملية إصلاح الوتر
تشمل أسباب الفشل عدم الالتزام بارتداء الدعامة، السقوط المبكر، إهمال العلاج الطبيعي، أو وجود أمراض مزمنة تؤثر على التئام الأنسجة مثل السكري غير المنتظم.
هل يتم استخدام رقعة عظمية في جميع العمليات
لا، تُستخدم الرقعة العظمية (الطعم العظمي) بشكل أساسي في حالات الكسور الإجهادية المزمنة في القطب السفلي للرضفة لتعزيز الالتئام العظمي، ولا تُستخدم عادة في تمزقات الأنسجة الرخوة البسيطة.