الدليل الشامل في جراحة الأعصاب الطرفية المجهرية وعلاج انقطاع الأعصاب
الخلاصة الطبية
جراحة الأعصاب الطرفية هي تدخل طبي دقيق يهدف إلى إصلاح الأعصاب المقطوعة أو المتضررة باستخدام الميكروسكوب الجراحي. يبدأ العلاج بتنظيف أطراف العصب وتوصيل الألياف العصبية بدقة متناهية لاستعادة الحركة والإحساس، ويتطلب ذلك فترة تأهيل طبيعي لضمان نمو العصب بشكل سليم.
الخلاصة الطبية السريعة: جراحة الأعصاب الطرفية هي تدخل طبي دقيق يهدف إلى إصلاح الأعصاب المقطوعة أو المتضررة باستخدام الميكروسكوب الجراحي. يبدأ العلاج بتنظيف أطراف العصب وتوصيل الألياف العصبية بدقة متناهية لاستعادة الحركة والإحساس، ويتطلب ذلك فترة تأهيل طبيعي لضمان نمو العصب بشكل سليم.
مقدمة شاملة عن جراحة الأعصاب الطرفية
تعتبر شبكة الأعصاب الطرفية بمثابة نظام الأسلاك الكهربائية المعقد الذي يربط الدماغ والحبل الشوكي ببقية أجزاء الجسم، بما في ذلك العضلات والجلد والأعضاء الداخلية. عندما تتعرض هذه الأعصاب لإصابة، سواء بقطع حاد أو إصابة هرسية، تتوقف الإشارات العصبية عن الانتقال، مما يؤدي إلى فقدان الإحساس أو القدرة على الحركة في الجزء المصاب.
تمثل جراحة الأعصاب الطرفية (Peripheral Nerves Microsurgery) واحدة من أدق وأعقد التخصصات في جراحة العظام والجراحة التقويمية. لا يقتصر الأمر على مجرد خياطة طرفين معاً، بل يتطلب فهماً عميقاً للتضاريس الداخلية للعصب، واستخدام تقنيات الجراحة المجهرية لضمان توجيه الألياف العصبية الدقيقة إلى مساراتها الصحيحة. في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم طبيعة هذه الأعصاب، وكيفية استجابتها للإصابة، والخطوات الجراحية المتقدمة لإصلاحها، وصولاً إلى برامج إعادة التأهيل التي تضمن أفضل النتائج الممكنة للمريض.
التشريح الدقيق للأعصاب الطرفية
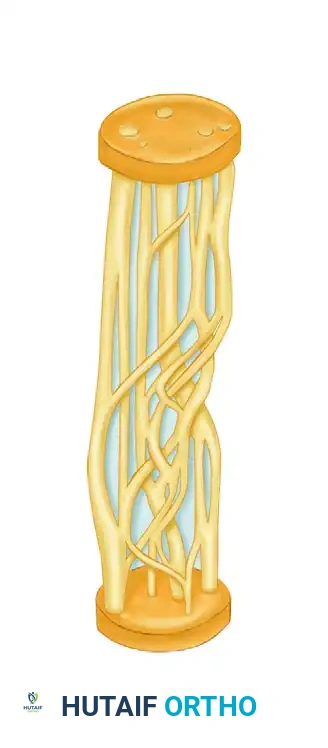
لفهم كيفية علاج إصابات الأعصاب، يجب أولاً فهم بنيتها التشريحية المعقدة. العصب الطرفي ليس مجرد خيط واحد، بل هو كابل معقد يحتوي على آلاف الألياف الدقيقة المنظمة في حزم.
التركيب الداخلي للعصب والتضاريس المعقدة
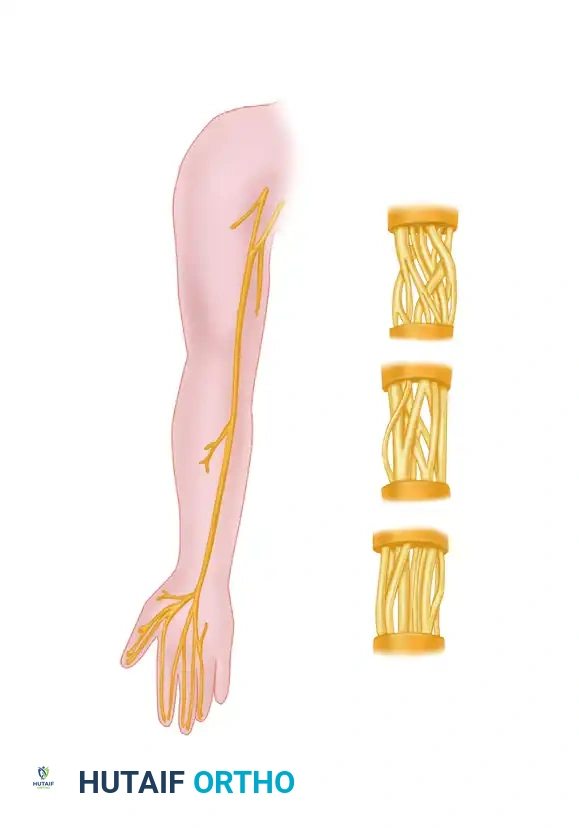
تم وصف التضاريس الداخلية (الترتيب الحزمي) للأعصاب الطرفية الرئيسية مثل العصب الكعبري، والأوسط، والزندي بدقة متناهية. داخل العصب، تتفرع الحزم العصبية وتتداخل في شبكة ديناميكية معقدة تتغير اتجاهاتها المكانية باستمرار على طول مسار العصب.
هذا الفهم ليس مجرد معلومات نظرية، بل هو الأساس لنجاح الجراحة المجهرية. أثبتت الدراسات أن ترتيب الحزم العصبية يكون شديد التعقيد والتداخل في الأجزاء القريبة من الجسم (بالقرب من الجذع)، ولكنه يصبح أكثر بساطة وتوازياً كلما اتجهنا نحو الأطراف (مثل اليدين والقدمين). هذه الخاصية التشريحية بالغة الأهمية للجراح عند محاولة مطابقة أطراف العصب المقطوع.

التشريح المجهري لليف العصبي
الوحدة الوظيفية الأساسية للعصب الطرفي هي "الليف العصبي"، والذي يتكون من:
* المحور العصبي (Axon): هو الامتداد المباشر للخلية العصبية، ويعمل كالسلك النحاسي الذي ينقل الإشارة الكهربائية.
* غمد الميالين (Myelin Sheath): مادة دهنية عازلة تحيط بالمحور العصبي لتسريع انتقال الإشارات.
* خلايا شوان (Schwann Cells): الخلايا المسؤولة عن إنتاج غمد الميالين وتلعب دوراً حاسماً في عملية تجديد العصب بعد الإصابة.
* عقد رانفييه (Nodes of Ranvier): فجوات منتظمة في غمد الميالين تسمح للإشارة العصبية بالقفز بسرعة فائقة.


الأغشية المحيطة بالعصب
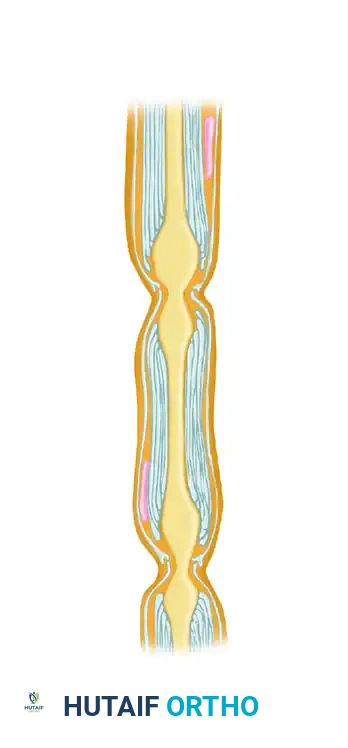
تعتمد القوة الهيكلية والخصائص الميكانيكية للعصب الطرفي على طبقات الأنسجة الضامة المحيطة به، والتي تشكل الأساس الذي يعتمد عليه الجراح أثناء الخياطة:
| اسم الطبقة | الوصف والأهمية الطبية |
|---|---|
| بطانة العصب (Endoneurium) | الطبقة الداخلية الرقيقة التي تحيط بكل ليف عصبي بمفرده. تشكل أنبوباً دقيقاً يوجه نمو العصب الجديد بعد الإصابة. |
| غلاف الحزمة العصبية (Perineurium) | طبقة كثيفة ونشطة تجمع الألياف في حزم مستقلة. توفر القوة الميكانيكية للعصب وتعمل كحاجز لحماية البيئة الداخلية للعصب. |
| غمد العصب الخارجي (Epineurium) | الطبقة الخارجية التي تغلف العصب بالكامل وتحميه من الصدمات والشد الميكانيكي، وتحتوي على الأوعية الدموية المغذية. |

التروية الدموية للأعصاب
الأعصاب أنسجة حية تحتاج إلى إمداد دموي مستمر لتعمل وتتعافى. يتم تغذية العصب عبر نظامين متصلين:
1. الإمداد الدموي الخارجي: أوعية دموية تدخل العصب على فترات منتظمة من الأنسجة المحيطة.
2. الإمداد الدموي الداخلي: شبكة غنية ومستمرة من الأوعية الدموية الدقيقة تمتد طولياً داخل طبقات العصب.
يجب على الجراح توخي الحذر الشديد لعدم تجريد العصب من الأنسجة المحيطة به لمسافات طويلة (أكثر من 8-10 سم) أثناء الجراحة، لأن ذلك قد يؤدي إلى قطع الإمداد الدموي وتليف العصب وفشل عملية التجدد.
الأسباب المؤدية لإصابات الأعصاب الطرفية
تتعدد الأسباب التي قد تؤدي إلى تلف أو انقطاع الأعصاب الطرفية، وتختلف خطورة الإصابة بناءً على نوع المسبب:
* الإصابات القطعية (Lacerations): وتحدث نتيجة الجروح العميقة بالزجاج، أو السكاكين، أو الأدوات الحادة، وتؤدي إلى قطع نظيف في العصب.
* الإصابات الهرسية (Crush Injuries): تنتج عن الحوادث المرورية أو سقوط أجسام ثقيلة، وتسبب تلفاً واسعاً في أنسجة العصب.
* إصابات الشد والتمزق (Avulsions): تحدث غالباً في حوادث الدراجات النارية أو الإصابات الرياضية العنيفة، حيث يتم شد العصب بقوة تفوق قدرته على التحمل.
الأعراض والمضاعفات لإصابات الأعصاب
عندما يتعرض العصب للقطع أو الهرس الشديد، تحدث سلسلة من التغيرات الخلوية المعقدة التي تنعكس على المريض في شكل أعراض واضحة:
استجابة الجسم للإصابة
- التغيرات في الخلية الأم (Chromatolysis): تستعد الخلية العصبية الموجودة في الحبل الشوكي لعملية الإصلاح من خلال تغيرات أيضية ضخمة. تتضخم الخلية وتبدأ في تصنيع البروتينات اللازمة لإنماء محور عصبي جديد.
- التنكس الواليري (Wallerian Degeneration): في الجزء المقطوع البعيد عن الجسم، يتحلل المحور العصبي وغمد الميالين القديم. تقوم خلايا الجسم بتنظيف هذا الحطام، تاركة وراءها "أنابيب فارغة" مبطنة بخلايا شوان، جاهزة لاستقبال العصب الجديد الذي سينمو من الجزء العلوي.
الأعراض السريرية التي يشعر بها المريض
- فقدان الإحساس: خدر وتنميل كامل في المنطقة التي يغذيها العصب المصاب.
- الشلل الحركي: عدم القدرة على تحريك العضلات المرتبطة بالعصب المقطوع.
- تكون الورم العصبي (Neuroma): إذا لم يتم خياطة العصب، تبدأ الألياف العصبية الجديدة بالنمو بشكل عشوائي للبحث عن مسارها، مما يؤدي إلى تكون كتلة من الأنسجة العصبية المتشابكة والمؤلمة جداً تحت الجلد.
التشخيص الدقيق لإصابات الأعصاب
التشخيص المبكر والدقيق هو مفتاح نجاح جراحة الأعصاب الطرفية. يعتمد الطبيب المختص على:
* الفحص السريري الدقيق: لاختبار القوة العضلية ورسم خريطة دقيقة للمناطق التي فقدت الإحساس.
* معرفة آلية وتوقيت الإصابة: هل هي إصابة حادة أم هرسية؟ متى حدثت؟
* تخطيط الأعصاب والعضلات (EMG/NCS): يستخدم لتقييم مدى التلف ومتابعة نمو العصب لاحقاً.
العلاج الجراحي المجهري للأعصاب
تتطلب الإدارة الجراحية لإصابات الأعصاب تقنية دقيقة، وفهماً عميقاً للميكانيكا الحيوية، والتزاماً صارماً بمبادئ الجراحة المجهرية. الهدف الأساسي هو توصيل طرفي العصب بأقل قدر من الشد وبأقصى قدر من التطابق، لتوفير البيئة المثالية لنمو الألياف العصبية.
دواعي التدخل الجراحي وتوقيته
- الإصلاح الأولي الفوري: يُنصح به في حالات القطع الحاد والنظيف (مثل جروح الزجاج)، ويُفضل إجراؤه خلال أول 72 ساعة.
- الإصلاح الأولي المؤجل: يُستخدم في الإصابات الهرسية أو الكدمات الشديدة. يتم تأجيل الجراحة لمدة أسبوعين إلى ثلاثة أسابيع للسماح للأنسجة التالفة بالظهور بوضوح، مما يمكن الجراح من استئصال الجزء الميت فقط وصولاً إلى الأنسجة السليمة.
- الترميم الثانوي: للحالات المتأخرة أو العمليات السابقة غير الناجحة، وقد يتطلب الأمر استخدام رقع عصبية (Nerve Grafts).
خطوات الجراحة المجهرية
تتم العملية تحت التخدير المناسب وباستخدام الميكروسكوب الجراحي المتطور الذي يكبر الصورة عدة مرات.
كشف العصب وتحريره
يقوم الجراح بعمل شق جراحي واسع لتتبع العصب في الأنسجة السليمة أعلى وأسفل منطقة الإصابة، ثم تحريره بعناية فائقة مع الحفاظ على الأوعية الدموية المغذية له.
تحضير أطراف العصب
لضمان نجاح الخياطة، يجب إزالة الأجزاء التالفة من طرفي العصب المقطوع. يستخدم الجراح شفرة ماسية لقطع العصب تدريجياً حتى تظهر الحزم العصبية السليمة تحت الميكروسكوب والتي تبرز قليلاً من الغلاف الخارجي.
المطابقة الطبوغرافية الدقيقة
هذه هي الخطوة الأكثر أهمية لمنع توجيه الألياف العصبية إلى المسارات الخاطئة. يعتمد الجراح على علامات تشريحية لمطابقة الطرفين:
* مطابقة الأوعية الدموية الدقيقة الموجودة على سطح العصب.
* مطابقة حجم وشكل وترتيب الحزم العصبية الداخلية.
الخياطة المجهرية
يجب أن تتم الخياطة بدون أي شد ميكانيكي على العصب. يتم استخدام خيوط جراحية دقيقة جداً (أرق من شعرة الإنسان) لخياطة الغلاف الخارجي للعصب (Epineurial Repair) أو خياطة الحزم العصبية الداخلية مباشرة (Fascicular Repair). إذا كانت هناك مسافة مفقودة بين طرفي العصب وتسبب شداً، يضطر الجراح لاستخدام "رقعة عصبية" تؤخذ عادة من الساق لتوصيل الفجوة.
التعافي وإعادة التأهيل بعد الجراحة
جراحة الأعصاب الطرفية هي مجرد بداية لرحلة الشفاء. تنمو الأعصاب بمعدل بطيء جداً يقدر بحوالي 1 مليمتر في اليوم (أو ما يعادل بوصة واحدة في الشهر). لذلك، يتطلب التعافي صبراً والتزاماً ببرنامج التأهيل.
المرحلة الأولى التثبيت
- المدة: من الأسبوع الأول حتى الأسبوع الثالث.
- الإجراءات: يتم وضع الطرف المصاب في جبيرة مخصصة لمنع الحركة وتقليل الشد على منطقة الخياطة العصبية. يتم رفع الطرف لتقليل التورم.
المرحلة الثانية الحركة الموجهة
- المدة: من الأسبوع الثالث حتى الأسبوع السادس.
- الإجراءات: يتم تعديل الجبيرة للسماح بحركة تدريجية ومحمية لمنع تيبس المفاصل، مع البدء بتمارين انزلاق العصب بحذر لمنع التصاقه بالأنسجة المحيطة.
المرحلة الثالثة التقوية وإعادة التأهيل الحسي
- المدة: بعد الأسبوع السادس فصاعداً.
- الإجراءات: بمجرد استقرار منطقة الجراحة، تبدأ تمارين التقوية العضلية. مع وصول العصب النامي إلى الجلد، سيشعر المريض بأحاسيس غريبة أو وخز. هنا يبدأ برنامج "إعادة التأهيل الحسي" باستخدام ملامس ودرجات حرارة مختلفة لتدريب الدماغ على تفسير الإشارات العصبية الجديدة بشكل صحيح.
الأسئلة الشائعة حول جراحة الأعصاب الطرفية
معدل نمو العصب بعد الخياطة الجراحية
تنمو الألياف العصبية ببطء شديد بعد الجراحة، حيث يقدر معدل النمو الطبيعي بحوالي 1 مليمتر يومياً، أي ما يقارب 2.5 إلى 3 سنتيمترات شهرياً. هذا يعني أن وصول العصب إلى العضلات أو أطراف الأصابع قد يستغرق عدة أشهر بناءً على موقع الإصابة.
علامات نجاح عملية العصب الطرفي
من أهم العلامات الإيجابية هي "علامة تينيل"، وهي شعور المريض بوخز يشبه الكهرباء الخفيفة عند النقر بلطف على مسار العصب. تحرك نقطة الوخز تدريجياً نحو الأطراف بمرور الأسابيع يدل على تقدم نمو العصب بنجاح.
أسباب تكون ورم عصبي مؤلم بعد الإصابة
يحدث الورم العصبي (Neuroma) عندما يُقطع العصب ولا يتم إصلاحه جراحياً، أو عندما يفشل العصب النامي في العثور على مساره الصحيح. تتشابك الألياف العصبية الجديدة في كتلة عشوائية تحت الجلد، وتصبح حساسة جداً ومؤلمة عند اللمس.
الفرق بين الإصابة القطعية والهرسية للأعصاب
الإصابة القطعية (مثل جرح السكين) تترك أطراف العصب نظيفة مما يسهل خياطتها فوراً. أما الإصابة الهرسية فتسبب تلفاً واسعاً وغير واضح الحدود في أنسجة العصب، مما يستدعي تأجيل الجراحة لعدة أسابيع حتى تتضح الأنسجة السليمة من التالفة.
أهمية العلاج الطبيعي بعد جراحة الأعصاب
العلاج الطبيعي ضروري جداً لمنع تيبس المفاصل وضمور العضلات أثناء فترة انتظار نمو العصب. كما يشمل برامج إعادة التأهيل الحسي لتدريب الدماغ على فهم الإشارات العصبية الجديدة بعد وصولها للجلد.
دور التخطيط الكهربائي للعضلات في المتابعة
يُستخدم تخطيط الأعصاب والعضلات (EMG) لمراقبة نشاط العضلة. يمكن لهذا الفحص أن يكتشف الإشارات الكهربائية الدقيقة التي تدل على وصول العصب للعضلة قبل أسابيع أو أشهر من قدرة المريض على تحريكها فعلياً.
التوقيت المثالي لإجراء جراحة الأعصاب الطرفية
في حالات القطع الحاد النظيف، يُفضل إجراء الجراحة خلال أول 72 ساعة. أما في حالات الإصابات المعقدة أو الهرسية، فيكون التوقيت المثالي بعد 2 إلى 3 أسابيع لضمان استئصال الأنسجة الميتة بدقة.
استخدام الرقعة العصبية في العمليات
تُستخدم الرقعة العصبية عندما يكون هناك جزء مفقود من العصب أو عندما لا يمكن خياطة الطرفين معاً دون إحداث شد قوي. يأخذ الجراح عصباً حسياً من مكان آخر في الجسم (غالباً من الساق) لسد الفجوة وتوفير مسار لنمو العصب الأصلي.
الإحساس بالكهرباء أو الوخز بعد العملية
هذا الإحساس طبيعي جداً ومبشر، وهو ناتج عن نشاط الألياف العصبية الجديدة أثناء نموها وشق طريقها عبر الأنسجة نحو وجهتها النهائية في العضلات أو الجلد.
نسبة العودة للحالة الطبيعية بعد الجراحة
تعتمد النسبة على عمر المريض، نوع الإصابة، وموقعها. الإصابات القريبة من الأطراف (مثل المعصم) لها نتائج أفضل بكثير من الإصابات القريبة من الكتف. الأطفال والشباب لديهم قدرة هائلة على تجديد الأعصاب مقارنة بكبار السن. الشفاء التام قد يكون صعباً في الإصابات الشديدة، لكن الجراحة تهدف لاستعادة أقصى قدر ممكن من الوظيفة الحركية والحسية.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك

