الدليل الشامل حول ورم مورتون العصبي بين أصابع القدم
الخلاصة الطبية
ورم مورتون العصبي هو تضخم حميد في العصب المار بين أصابع القدم، غالبا بين الإصبعين الثالث والرابع. يسبب ألما حارقا وتنميلا في مقدمة القدم يزداد مع المشي. يبدأ العلاج بتغيير الأحذية واستخدام وسائد القدم وحقن الكورتيزون، وقد يتطلب تدخلا جراحيا لاستئصال العصب المتضرر إذا استمر الألم.
الخلاصة الطبية السريعة: ورم مورتون العصبي هو تضخم حميد في العصب المار بين أصابع القدم، غالبا بين الإصبعين الثالث والرابع. يسبب ألما حارقا وتنميلا في مقدمة القدم يزداد مع المشي. يبدأ العلاج بتغيير الأحذية واستخدام وسائد القدم وحقن الكورتيزون، وقد يتطلب تدخلا جراحيا لاستئصال العصب المتضرر إذا استمر الألم.
مقدمة
يعد ألم القدم من أكثر المشاكل الصحية التي تؤثر بشكل مباشر على جودة حياة الإنسان وقدرته على أداء مهامه اليومية. من بين الحالات الشائعة والمزعجة التي تصيب مقدمة القدم ما يعرف طبيا باسم ورم مورتون العصبي أو ورم العصب بين أصابع القدم. رغم استخدام كلمة ورم في التسمية إلا أن هذه الحالة ليست ورما سرطانيا على الإطلاق بل هي عبارة عن تضخم وتسمك حميد في النسيج المحيط بالعصب الرقمي الذي يمتد بين أصابع القدم.
غالبا ما يصف المرضى شعورهم وكأنهم يمشون على حصاة صغيرة أو أن هناك طية مزعجة في الجوارب تحت مقدمة القدم. هذا التضخم العصبي يؤدي إلى نوبات من الألم الحارق والتنميل والوخز مما يجعل ارتداء الأحذية والمشي لمسافات طويلة أمرا في غاية الصعوبة. في هذا الدليل الطبي الشامل سنغوص في أعماق هذه الحالة الطبية لنوضح لك كل ما تحتاج لمعرفته حول الأعراض والعلامات وطرق التشخيص السريرية الدقيقة وصولا إلى الخيارات العلاجية المتوفرة بدءا من العلاجات التحفظية وحتى التدخلات الجراحية المتقدمة.
التشريح
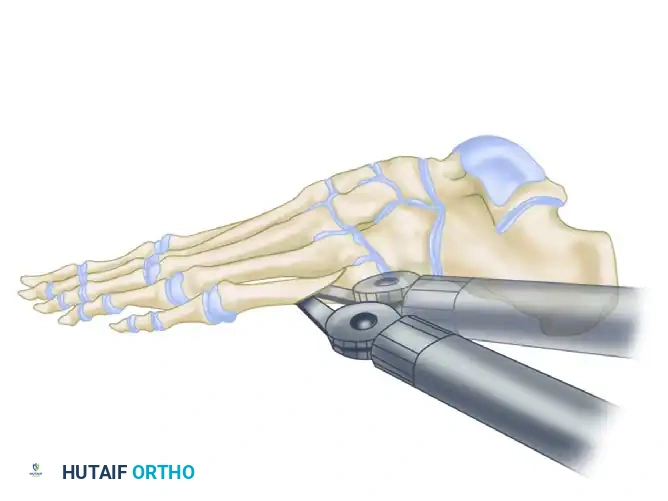
لفهم طبيعة هذه المشكلة الطبية بشكل دقيق يجب علينا أولا إلقاء نظرة مبسطة على تشريح مقدمة القدم. تتكون القدم من مجموعة من العظام الطويلة التي تسمى عظام المشط والتي تنتهي بمفاصل تربطها بأصابع القدم. بين هذه العظام توجد مساحات فارغة تعرف باسم المسافات الشبكية يمر عبرها العديد من الأوتار والأوعية الدموية والأعصاب.
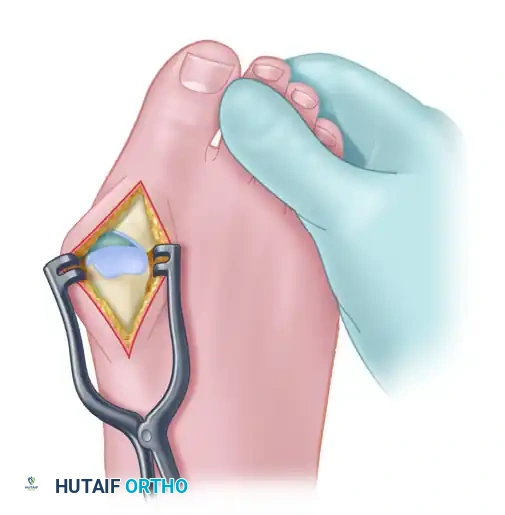
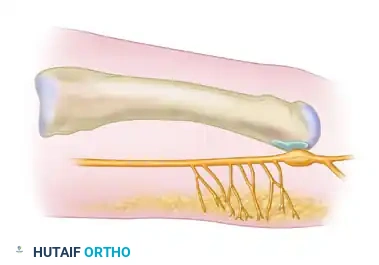
العصب الرقمي المشترك هو العصب المسؤول عن نقل الإحساس من أصابع القدم إلى الدماغ. يمر هذا العصب تحت رباط قوي جدا يسمى الرباط المشطي المستعرض العميق والذي يربط بين رؤوس عظام المشط. عندما يتعرض هذا العصب للضغط المستمر أو الاحتكاك المتكرر بهذا الرباط أو بالعظام المحيطة به يبدأ النسيج المحيط بالعصب في التضخم كرد فعل دفاعي مما يؤدي إلى تكوين ما نعرفه باسم ورم مورتون العصبي. يحدث هذا التضخم في أغلب الأحيان في المسافة الشبكية الثالثة أي بين الإصبعين الثالث والرابع من القدم ولكنه قد يحدث أحيانا في المسافة الشبكية الثانية.
الأسباب
على الرغم من أن السبب الدقيق والمباشر الذي يؤدي إلى تطور هذه الحالة قد لا يكون واضحا في جميع الحالات إلا أن هناك إجماعا طبيا على أن الضغط الميكانيكي والتهيج المستمر للعصب هما العاملان الأساسيان في تكوين هذا التضخم. من أبرز العوامل والأسباب التي تساهم في ظهور هذه المشكلة
التعرض لإصابات أو صدمات سابقة في منطقة منتصف القدم أو مقدمة القدم يمكن أن يكون الشرارة الأولى التي تطلق بداية الأعراض. الصدمات تؤدي إلى التهابات موضعية وتورم مما يزيد من الضغط على العصب المار في تلك المنطقة الضيقة.
ارتداء الأحذية غير المناسبة يعد من أهم العوامل المرتبطة بهذه الحالة. الأحذية ذات الكعب العالي والأحذية ذات المقدمة المدببة والضيقة تجبر أصابع القدم على الانضغاط معا وتزيد من الثقل والضغط الواقع على رؤوس عظام المشط مما يؤدي إلى ضغط العصب بشكل مباشر ضد الرباط المشطي المستعرض العميق. هذا يفسر لماذا تعد النساء أكثر عرضة للإصابة بهذه الحالة من الرجال بنسبة تصل إلى ثمانية أضعاف.
التشوهات الهيكلية في القدم مثل وجود وكعة أو ما يعرف بانحراف إصبع القدم الأكبر أو تسطح القدم أو تقوس القدم الشديد كلها عوامل تغير من الميكانيكا الحيوية الطبيعية للقدم أثناء المشي مما يؤدي إلى توزيع غير متساو للضغط وزيادة العبء على مناطق معينة من بينها المسافات الشبكية التي تمر بها الأعصاب.
الأنشطة الرياضية عالية التأثير مثل الجري لمسافات طويلة أو الرياضات التي تتطلب القفز المستمر تضع ضغطا هائلا ومتكررا على مقدمة القدم مما قد يؤدي إلى تهيج العصب وتضخمه بمرور الوقت.
الأعراض
تتنوع العلامات والأعراض التي يشتكي منها المريض ولكنها تشترك جميعها في تأثيرها السلبي على القدرة على المشي براحة. من أهم الأعراض والعلامات السريرية التي نلاحظها في العيادة
العرض الأساسي والأكثر شيوعا هو الألم. يتركز هذا الألم في منطقة رؤوس عظام المشط وعادة ما يكون في المسافة بين الإصبعين الثالث والرابع. يصف المرضى هذا الألم بأنه ألم حارق أو وجع عميق أو شعور بالتشنج والتقلص في مقدمة القدم.
تختلف مدة استمرار هذا الألم بشكل كبير من مريض لآخر فقد يستمر لعدة أسابيع فقط في الحالات المبكرة وقد يمتد لسنوات عديدة إذا لم يتم تقديم العلاج المناسب. من السمات المميزة لهذا الألم أنه يزداد بشكل ملحوظ مع المشي والوقوف لفترات طويلة أو عند ارتداء أحذية ضيقة. في المقابل يشعر المريض براحة كبيرة وتخفيف للألم عند التوقف عن المشي وأخذ قسط من الراحة أو عند خلع الحذاء أو القيام بتدليك ومساج لمقدمة القدم.
عند الفحص السريري نجد أن المنطقة الأكثر إيلاما عند اللمس والضغط هي المسافة الشبكية الثالثة وتحديدا في الجزء البعيد بقليل عن الرباط المشطي المستعرض. يعتبر الإيلام الموضعي في هذه المساحة هو العلامة السريرية الأكثر شيوعا وموثوقية في تشخيص هذه الحالة.
من الأعراض الشائعة أيضا الشعور الشخصي بالتنميل أو الخدر في أصابع القدم المجاورة للمسافة المصابة. ومع ذلك فإن وجود علامات موضوعية يمكن قياسها طبيا لانخفاض الإحساس في تلك الأصابع يعتبر أقل شيوعا.
في بعض الحالات المتقدمة إذا كان هناك التهاب وتضخم مصاحب في الجراب الزلالي الموجود بين عظام المشط أو إذا كان حجم التضخم العصبي كبيرا جدا واستثنائيا فقد نلاحظ تباعدا مرئيا بين أصابع القدم في المنطقة المصابة وهو ما يعرف طبيا بعلامة التباعد.
التشخيص
يعتمد تشخيص هذه الحالة الطبية بشكل أساسي على الفحص السريري الدقيق والاستماع المفصل للتاريخ المرضي والأعراض التي يصفها المريض. نظرا لأن الصور الشعاعية العادية لا تظهر الأعصاب فإن دورها يقتصر على استبعاد المشاكل العظمية الأخرى.
أثناء الفحص السريري يقوم الطبيب بإجراء مناورة طبية شهيرة تعرف باسم علامة مولدر. في هذا الفحص يقوم الطبيب بالضغط على رؤوس عظام المشط وعصرها معا بيد واحدة مما يدفع العصب المتضخم نحو باطن القدم وفي نفس الوقت يضع الطبيب إبهام يده الأخرى على موقع العصب المشتبه به. إذا كان التضخم موجودا فقد يشعر الطبيب أو يسمع صوت طقطقة واضحة نتيجة انزلاق العصب المتضخم جيئة وذهابا عبر الرباط المستعرض. يمكن الشعور بهذه الطقطقة بشكل أفضل عندما يستلقي المريض على بطنه ويقوم الطبيب بوضع الإبهام من الأعلى والسبابة من الأسفل فوق المسافة الشبكية المصابة مع تحريك اليد بلطف. ورغم أن وجود هذه الطقطقة مفيد جدا في التشخيص إلا أنه يجب الحذر لأن هذه العلامة قد تكون إيجابية أحيانا في القدم السليمة غير المصابة مما يقلل قليلا من قيمتها التشخيصية المطلقة.
من الخطوات التشخيصية الهامة جدا هي التفريق بين ورم العصب في المسافة الثانية وبين إصابات أخرى مشابهة مثل آفة الصفيحة الأخمصية في المفصل المشطي السلامي الثاني. جس المسافات الشبكية أثناء وقوف المريض يساعد كثيرا في هذا التفريق. إذا كان الألم يتركز بشكل أساسي في المسافة الشبكية بين الأصابع وليس في الجزء السفلي من قاعدة السلامية القريبة أو الجزء الجانبي العلوي من المفصل فإن التشخيص يميل بقوة نحو ورم العصب. كما أن وقوف المريض قد يجعل الألم في المسافة الثالثة أكثر وضوحا مما يؤكد التشخيص ويستبعد وجود إصابة التهابية رضية حول المفصل الثاني.
أما بالنسبة للفحوصات المتقدمة مثل التصوير بالرنين المغناطيسي أو التصوير بالموجات فوق الصوتية فرغم أنه يوصى بها أحيانا إلا أن الدراسات الطبية أثبتت أن قيمتها محدودة في تأكيد هذا التشخيص تحديدا. كذلك فإن استخدام تخطيط الأعصاب وقياس جهود الفعل الحسية لتأكيد التشخيص بشكل موضوعي قد أسفر عن نتائج متغيرة وغير ثابتة. علاوة على ذلك فإن التغيرات المرضية في الأنسجة قد توجد أحيانا في أعصاب لا تسبب أي أعراض للمريض. لكل هذه الأسباب يبقى التشخيص النهائي هو تشخيص سريري يعتمد على خبرة الطبيب ومهارته في الفحص.
العلاج
ينقسم علاج هذه الحالة إلى مسارين رئيسيين هما العلاج التحفظي غير الجراحي والعلاج الجراحي. يتم اختيار المسار المناسب بناء على شدة الأعراض ومدة استمرارها ومدى استجابة المريض للخطوات الأولى من العلاج.
العلاج التحفظي
يجب أن تبدأ خطة العلاج دائما بالخيارات غير الجراحية والتي تهدف إلى تقليل الضغط الميكانيكي على العصب وتخفيف الالتهاب المحيط به. تشمل هذه الخيارات استخدام وسائد أو دعامات عظام المشط التي توضع داخل الحذاء لرفع العظام وتقليل الضغط على العصب. كما يعتبر تغيير نوعية الأحذية خطوة حاسمة وذلك بالانتقال إلى ارتداء أحذية ذات مقدمة عريضة توفر مساحة كافية للأصابع وتمنع انضغاطها.
بالإضافة إلى ذلك يمكن اللجوء إلى الحقن الموضعي لمستحضرات الكورتيزون داخل المسافة الشبكية المصابة لتقليل التورم والالتهاب. ورغم أن نتائج هذه العلاجات التحفظية قد تكون غير متوقعة وتختلف من مريض لآخر إلا أنها تنجح في كثير من الأحيان بدرجة تكفي لتبرير تجربتها لفترة زمنية مناسبة قبل التفكير في أي تدخل آخر.
العلاج الجراحي
إذا لم تفلح العلاجات التحفظية في تخفيف الألم واستمرت الأعراض في إعاقة حياة المريض فإن الجراحة تصبح هي الدعامة الأساسية للعلاج. أكدت العديد من التقارير الطبية فعالية جراحة استئصال العصب المتضخم في المسافة الشبكية الثالثة. في معظم الدراسات المنشورة تبين أن نسبة تتراوح بين ثمانين إلى خمسة وتسعين بالمائة من المرضى يصبحون خاليين تماما من الأعراض ويعبرون عن رضاهم التام عن نتائج الجراحة.
ومع ذلك يجب توخي الحذر الشديد إذا ظهرت الأعراض بعد تعرض منتصف القدم أو مقدمة القدم لصدمة أو إصابة مباشرة. في هذه الحالات يجب التفكير في الاستئصال الجراحي بحذر شديد لأن الأنسجة قد تحتاج إلى عدة أشهر لاستعادة توازنها الطبيعي وقد تتراجع الأعراض أو تختفي تلقائيا خلال هذه الفترة.
تفاصيل الخيارات الجراحية
تعتبر عملية استئصال العصب إجراء جراحيا قيما ويشعر معظم المرضى بتحسن كبير بعدها. المعيار الأساسي لنجاح هذه العملية هو التخلص من الألم. ومع ذلك من الضروري جدا إدارة توقعات المريض قبل الجراحة وإبلاغه بكل صراحة أن بعض الأعراض قد تستمر. أظهرت إحدى الدراسات الهامة أن خمسة وستين بالمائة من المرضى لا يزالون يلاحظون بعض الألم الموضعي الخفيف في باطن القدم بعد الجراحة وأن ثمانية وستين بالمائة يلاحظون استمرار الشعور بالتنميل في المسافة المصابة. كما أفادت دراسة أخرى بوجود قيود في اختيار الأحذية لدى سبعين بالمائة من المرضى. لذلك يوصى دائما بإجراء فحص دقيق قبل الجراحة واختيار المرضى بعناية فائقة. يجب على الجراح أن يبحث بعناية عن أي أسباب أخرى لألم المشط قد تتواجد بالتزامن مع ورم العصب ويجب أن يشرح للمريض أن أي أعراض لا يسببها العصب مباشرة لن تتحسن باستئصاله.
تتنوع الآراء الطبية حول ما إذا كان الاستئصال الكامل هو الخيار الجراحي الأفضل. قام بعض الجراحين بتطوير تقنية تعتمد على تحرير العصب وإزالة الأنسجة الضاغطة عليه بدلا من استئصاله مع قطع الرباط المستعرض لتسهيل هذا التحرير. ومع ذلك أظهرت النتائج أن نسبة من المرضى لم يتحسنوا أو استمرت لديهم أعراض كافية لتتطلب علاجا إضافيا. قطع الرباط المستعرض بحد ذاته يعتبر أمرا مثيرا للجدل طبيا حيث يوجد شك حول ما إذا كان قطعه يؤدي إلى هبوط عظمة المشط أو تفلطح مقدمة القدم.
المداخل الجراحية الشق الظهري والشق الاخمصي
يعتمد اختيار الجراح لعمل شق جراحي من أعلى القدم الشق الظهري أو من أسفل القدم الشق الأخمصي غالبا على تدريبه وتفضيله الشخصي. كلا المدخلين يمكن أن يكون مرضيا ولكل منهما مزايا وعيوب.
المرضى الذين يخضعون لشق من باطن القدم غالبا ما يشتكون من ألم وانزعاج حول الجرح لعدة أسابيع قبل أن يزول تدريجيا. من ناحية أخرى يتميز المدخل الأخمصي بأنه يوفر رؤية ممتازة ومباشرة للعصب. في المقابل قد يؤدي المدخل الظهري من أعلى القدم إلى صعوبة في تحديد مكان العصب بدقة خاصة في حالات الجراحة المتكررة. في دراسة قارنت بين المدخلين لم يكن هناك اختلاف كبير في الرضا العام للمرضى ولكن لوحظت حالات من العدوى أو عدم القدرة على إيجاد العصب أو تكون ورم عصبي في الجذع المتبقي في مجموعة الشق الظهري بينما اقتصرت مضاعفات الشق الأخمصي على تكون بعض التقرنات الجلدية الصغيرة جدا في مكان الجرح.
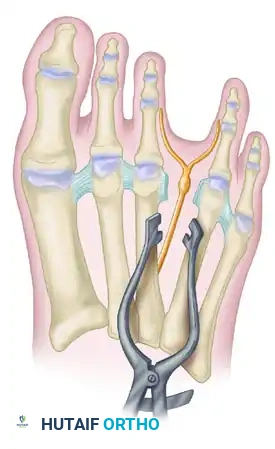
بغض النظر عن المدخل الجراحي المستخدم القاعدة الذهبية هي أنه يجب قطع العصب في نقطة قريبة جدا وعميقة قدر الإمكان. يوجد العديد من الفروع العصبية الصغيرة التي تتجه نحو باطن القدم وتتفرع من العصب الرقمي المشترك. إذا لم يتم قطع العصب في نقطة تسبق الرباط المستعرض بكثير فإن هذه الفروع الصغيرة قد تشد العصب المقطوع وتمنعه من التراجع للداخل مما يؤدي إلى التصاقه بالقرب من رأس عظمة المشط وعودة الأعراض المزعجة من جديد.

جراحة ورم مورتون المتكرر
في الحالات التي تعود فيها الأعراض بعد الجراحة الأولى أو ما يسمى بورم العصب المتكرر تكون نتائج الجراحة التصحيحية أو المراجعة الجراحية أقل نجاحا بشكل ملحوظ من الجراحة الأولى. أظهرت إحدى الدراسات أن نسبة كبيرة من المرضى كانوا غير راضين عن النتيجة السريرية لجراحة المراجعة. لذلك يجب التعامل مع قرار إجراء جراحة ثانية بحذر شديد ويجب توعية المريض بشكل كامل باحتمالية الحصول على نتيجة غير مرضية. في حالات الجراحة المتكررة يوصى بشدة باستخدام المدخل الأخمصي من باطن القدم لأنه يوفر رؤية أوضح ويسمح للجراح بتحديد العصب في الأنسجة السليمة وتتبعه حتى الوصول إلى النسيج المتضرر وسط الندبات السابقة.
التعافي
تعتبر فترة التعافي بعد جراحة استئصال ورم العصب مرحلة حاسمة لضمان الحصول على أفضل النتائج الممكنة. في الأسابيع الأولى بعد الجراحة سيحتاج المريض إلى ارتداء حذاء طبي خاص يقلل من الضغط على مقدمة القدم ويسمح للمنطقة بالشفاء. يجب إبقاء القدم مرفوعة قدر الإمكان لتقليل التورم والالتهاب.
كما ذكرنا سابقا من الطبيعي جدا أن يشعر المريض ببعض الانزعاج أو الألم الخفيف في منطقة الجرح خاصة إذا تم استخدام الشق الأخمصي وهذا الألم يتلاشى تدريجيا مع مرور الوقت والتئام الأنسجة. كما أن الشعور بالتنميل في المنطقة التي كان يغذيها العصب المستأصل هو نتيجة حتمية وطبيعية للجراحة ويجب على المريض أن يتقبل هذا التنميل كبديل دائم للألم الحارق الذي كان يعاني منه قبل العملية.
العودة إلى الأنشطة الطبيعية والمشي لمسافات طويلة يجب أن تتم بشكل تدريجي وحسب توجيهات الطبيب المعالج. الالتزام بارتداء أحذية مريحة وواسعة وداعمة لقوس القدم بعد التعافي سيساعد كثيرا في منع حدوث أي مضاعفات مستقبلية أو مشاكل في الأعصاب المجاورة.
الأسئلة الشائعة
ما هو ورم مورتون العصبي
هو عبارة عن تضخم وتسمك حميد في النسيج المحيط بالعصب الذي يمر بين أصابع القدم وعادة ما يحدث بين الإصبعين الثالث والرابع ويسبب ألما حارقا وتنميلا في مقدمة القدم.
هل ورم مورتون خطير او سرطاني
لا على الإطلاق فرغم استخدام كلمة ورم إلا أنه مجرد تضخم حميد في الأنسجة العصبية نتيجة للضغط والتهيج الميكانيكي ولا يمت بصلة للأورام السرطانية ولا ينتشر إلى أجزاء أخرى من الجسم.
من هم الاكثر عرضة للاصابة بورم مورتون
النساء هن الأكثر عرضة للإصابة بهذه الحالة بنسبة تصل إلى ثمانية أضعاف مقارنة بالرجال ويرجع ذلك بشكل رئيسي إلى طبيعة الأحذية النسائية مثل الكعب العالي والأحذية ذات المقدمة الضيقة.
هل يمكن الشفاء من ورم مورتون بدون جراحة
نعم في كثير من الحالات يمكن تخفيف الأعراض والسيطرة عليها تماما من خلال العلاجات التحفظية مثل تغيير الأحذية واستخدام وسائد القدم وحقن الكورتيزون الموضعية دون الحاجة للتدخل الجراحي.
ما هي علامة مولدر في تشخيص ورم مورتون
هي مناورة فحص سريري يقوم بها الطبيب عن طريق عصر رؤوس عظام مشط القدم معا والضغط على المسافة بين الأصابع وإذا سُمع أو حُس بصوت طقطقة مع ألم فإن ذلك يعتبر مؤشرا قويا على وجود التضخم العصبي.
هل تعود الاعراض بعد استئصال ورم مورتون
في أغلب الحالات تختفي الأعراض بنسبة كبيرة ولكن في بعض الحالات قد تعود الأعراض إذا لم يتم قطع العصب من نقطة عميقة كافية مما يؤدي إلى التصاق طرف العصب المقطوع وتكون ورم عصبي متكرر.
ما هو الفرق بين الشق الظهري والشق الاخمصي في الجراحة
الشق الظهري يتم من أعلى القدم ويتميز بتعافي أسرع للجرح ولكن رؤية العصب تكون أصعب أما الشق الأخمصي فيتم من باطن القدم ويوفر رؤية ممتازة للعصب لكنه قد يسبب ألما في الجرح عند المشي لعدة أسابيع.
هل الاشعة المغناطيسية ضرورية لتشخيص ورم مورتون
ليست ضرورية دائما فالتشخيص يعتمد بشكل أساسي على الفحص السريري الدقيق وقد أثبتت الدراسات أن الرنين المغناطيسي ذو قيمة محدودة في هذا التشخيص ويستخدم غالبا لاستبعاد مشاكل أخرى.
متى يمكنني العودة للمشي بعد جراحة ورم مورتون
يمكن البدء بالمشي الخفيف باستخدام حذاء طبي خاص بعد الجراحة مباشرة ولكن العودة للمشي الطبيعي وارتداء الأحذية العادية قد يستغرق من ثلاثة إلى ستة أسابيع حسب سرعة التئام الجرح وتعليمات الطبيب.
هل ساشعر بتنميل دائم بعد الجراحة
نعم نظرا لأنه يتم استئصال جزء من العصب الحسي فمن الطبيعي جدا والمتوقع أن تشعر بتنميل دائم أو فقدان للإحساس في المنطقة الصغيرة بين الإصبعين وهو أمر يتقبله معظم المرضى كبديل للتخلص من الألم الشديد.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك