استئصال أورام الحوض الجراحي: الحفاظ على العصب والعضلة الألوية الكبرى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
استئصال أورام الحوض الجراحي هو إجراء معقد لإزالة الأورام الخبيثة أو الحميدة من منطقة الحوض. يهدف هذا الإجراء إلى الحفاظ على وظائف الأعصاب والعضلات الحيوية، مثل العصب الوركي والعضلة الألوية الكبرى، لضمان أفضل نتائج وظيفية للمريض. الأستاذ الدكتور محمد هطيف في صنعاء هو رائد في هذه الجراحات الدقيقة.
الخلاصة الطبية السريعة: استئصال أورام الحوض الجراحي هو إجراء معقد لإزالة الأورام الخبيثة أو الحميدة من منطقة الحوض. يهدف هذا الإجراء إلى الحفاظ على وظائف الأعصاب والعضلات الحيوية، مثل العصب الوركي والعضلة الألوية الكبرى، لضمان أفضل نتائج وظيفية للمريض. الأستاذ الدكتور محمد هطيف في صنعاء هو رائد في هذه الجراحات الدقيقة.
مقدمة عن استئصال أورام الحوض
تُعد منطقة الحوض مكانًا شائعًا نسبيًا لظهور الأورام العضلية الهيكلية، سواء كانت أولية أو ثانوية (نقائل). نظرًا لتعقيد التشريح في هذه المنطقة وقربها من الأعضاء الحيوية في البطن والأوعية الدموية والأعصاب الرئيسية، فإن الاستئصال الجراحي لأورام الحوض يمثل تحديًا كبيرًا ويتطلب خبرة ودقة عالية. إن اتخاذ القرارات بشأن إمكانية استئصال الورم جراحيًا يتضمن تقييمًا دقيقًا لاحتمال تأثر العظام أو الأوعية الدموية العصبية، بالإضافة إلى احتمال تأثر الأعضاء المجاورة مثل الأمعاء والحالب والمثانة. لذلك، فإن التقييم قبل الجراحة والتصوير الشامل أمران حاسمان لتحقيق أفضل النتائج.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف من أبرز الخبراء في جراحة العظام والأورام، ويتمتع بخبرة واسعة في إجراء عمليات استئصال أورام الحوض المعقدة. يركز الدكتور هطيف بشكل خاص على أحدث التقنيات الجراحية التي تهدف إلى إزالة الورم بشكل كامل مع الحفاظ على أكبر قدر ممكن من الأنسجة السليمة، بما في ذلك العضلات والأعصاب الحيوية مثل العصب الوركي والعضلة الألوية الكبرى، لضمان أفضل وظيفة ممكنة للمريض بعد الجراحة وتقليل المضاعفات.
تعتبر جراحات الأورام حول الحوض من العمليات التي تحمل أعلى معدلات للمضاعفات والالتهابات والفشل الميكانيكي مقارنة بالمواقع التشريحية الأخرى. ومع ذلك، بفضل التخطيط الدقيق قبل الجراحة، والتقنيات الجراحية المتقدمة، والرعاية اللاحقة الشاملة التي يقدمها الأستاذ الدكتور محمد هطيف وفريقه، يمكن للمرضى تحقيق نتائج وظيفية ممتازة وتحسين نوعية حياتهم بشكل ملحوظ.
تشريح الحوض والأعصاب والأوعية الدموية الرئيسية
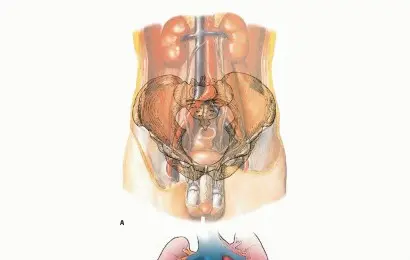
لفهم تعقيد استئصال أورام الحوض، من الضروري التعرف على التشريح الدقيق لهذه المنطقة الحيوية. يتكون الحوض من مجموعة من العظام التي تشكل حلقة واقية للأعضاء الداخلية وتوفر نقاط ارتباط للعديد من العضلات والأعصاب والأوعية الدموية.
أعصاب الحوض الحيوية
-
العصب الوركي (Sciatic Nerve): ينشأ العصب الوركي من الفقرات القطنية والعجزية (L4، L5، S1، S2، S3). يخرج من الحوض عبر الثلمة الوركية الكبرى أسفل العضلة الكمثرية ويدخل الفخذ جانبيًا للحدبة الإسكية. في حوالي 10% من المرضى، يخترق العصب الوركي مادة العضلة الكمثرية. من الضروري حماية العصب الوركي في وقت مبكر من معظم الإجراءات. داخل الحوض، يجب تحديد العصب في الجزء البعيد عند الثلمة الوركية الكبرى، وفي الجزء القريب أسفل العضلة القطنية الكبرى. يرافق العصب الوركي الشريان الألوي السفلي. يجب توخي أقصى درجات الحذر لعدم إصابة الأعصاب والشرايين الألوية العلوية والسفلية المرافقة عند خروج العصب من الحوض، حيث تغذي هذه الأعصاب العضلات المبعدة وكذلك العضلة الألوية الكبرى، وهي ضرورية لإغلاق معظم عمليات استئصال الحوض.
-
العصب الفخذي (Femoral Nerve): ينشأ العصب الفخذي من الانقسامات الخلفية للفروع البطنية للفقرات L2 و L3 ويمر إلى الأسفل جانبيًا بين العضلتين القطنية الكبرى والحرقفية. يمر فوق العضلة الحرقفية السطحية ليدخل الجزء العلوي من الفخذ أسفل الرباط الأربي، جانبيًا للشريان الفخذي السطحي مباشرةً. يتم الحفاظ على هذا العصب دائمًا تقريبًا أثناء استئصال الحوض. يجب تحديده مبكرًا خلال معظم الإجراءات. يقع العصب الفخذي أسفل اللفافة مباشرةً، ويربط المسافة بين العضلتين، جانبيًا للشريان والوريد الفخذي.
-
العصب السدادي (Obturator Nerve): يتكون العصب السدادي من الفروع الأمامية للفقرات L2 و L3 و L4، وهو أكبر عصب يتكون من الانقسامات الأمامية للضفيرة القطنية. ينزل العصب عبر العضلة الحرقفية القطنية ويتجه إلى الأسفل فوق جناح العجز إلى الحوض الأصغر، ويقع جانبيًا للحالب وأسفل الأوعية الحرقفية الداخلية. ثم يعبر الثقبة السدادية إلى الجزء الإنسي من الفخذ، أسفل الفرع العاني العلوي، وينقسم إلى فروع أمامية وخلفية. يتم قطع هذا العصب بشكل روتيني أثناء استئصال قاع الحوض (النوع الثالث) بسبب قربه الشديد من الورم.
-
أعصاب حسية من الضفيرة القطنية (Lumbar Plexus Sensory Nerves): الأعصاب الحرقفية الخثلية (L1)، الحرقفية الأربية (L1)، الفخذية التناسلية (L1، L2)، والعصب الفخذي الجانبي الجلدي، التي تنشأ من L2 و L3، تتجه إلى الأسفل جانبيًا على طول العضلة الحرقفية القطنية، وتمر أسفل الجانب الجانبي للرباط الأربي، وتمر مباشرةً إلى الأسفل وإلى الإنسي من الحرف الحرقفي الأمامي العلوي لتغذية الجزء الأمامي الجانبي من الفخذ. يتم التضحية بهذا العصب أثناء معظم الإجراءات الجراحية في الحوض.

صورة 1: تشريح الحوض والأوعية الدموية والأعصاب والأعضاء الحشوية.

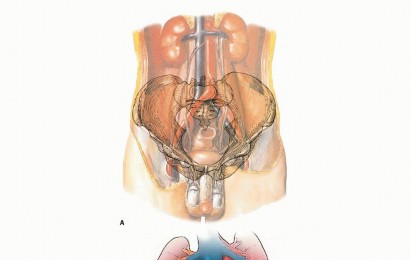
صورة 2: توضيح جراحي للتشريح الوعائي الحرج للحوض. يجب إيلاء اهتمام خاص للأوعية الحرقفية المشتركة والداخلية/الخارجية ويتطلب تحقيق التحكم الوعائي أثناء استئصال الحوض.
أوعية الحوض الدموية الرئيسية
-
تشعب الأبهر (Aortic Bifurcation): ينزل الأبهر في البطن إلى يسار الوريد الأجوف، ويتشعب عند مستوى الفقرة L4 إلى أوعية حرقفية مشتركة عند مستوى L4-L5. تتشعب الأوعية الحرقفية المشتركة إلى أوعية حرقفية داخلية وخارجية عند مستوى S1، الجناح العجزي. قد يختلف مستوى هذه التشعبات، خاصة إذا كانت الأوعية مدفوعة بكتلة ورمية كبيرة مجاورة. من الضروري تحديد مستويين من التشعبات قبل أي ربط: تشعب الأبهر وتشعب الحرقفي المشترك. حتى أفضل الجراحين قد يربطون الأوعية الخاطئة بسبب تشوه التشريح. هذا الخطأ ممكن بشكل خاص مع الأورام التي تعبر خط الوسط. يتطلب التقييم قبل الجراحة باستخدام تصوير الأوعية تقييمًا شاملاً.
-
الشريان الحرقفي المشترك (Common Iliac Artery): يجب تحديد الشريان الحرقفي المشترك مبكرًا لتحديد الأبهر والشريان الحرقفي الداخلي (الخثلي) بشكل صحيح. لا تنشأ أي فروع شريانية من هذا الشريان (على الرغم من أن الوريد الحرقفي المشترك لديه فرع رئيسي ينضم إليه، وهو الوريد الحرقفي القطني). يتشعب الشريان الحرقفي المشترك إلى الشرايين الحرقفية الخارجية والداخلية عند المستوى الدقيق الذي يعبر فيه الحالب على السطح البريتوني المجاور. يتم تحديد الحالب بشكل روتيني في هذا الموقع مبكرًا في التشريح خلف البريتوني. قد يؤدي الفشل في تحقيق التحكم الوعائي للشريان أو الوريد الحرقفي الخارجي أو الداخلي إلى فقدان دم غير متحكم فيه.
-
الشريان الحرقفي الخارجي (External Iliac Artery): يساهم الشريان الحرقفي الخارجي في الشريان الشرسوفي السفلي ويمتد إلى الأسفل، كالشريان الفخذي السطحي، إلى المثلث الفخذي، حيث يعد معلمًا مفيدًا في تحديد الهياكل المجاورة.
-
الشريان الحرقفي الداخلي (Internal Iliac Artery): ينزل الشريان الحرقفي الداخلي (الخثلي) من المفصل العجزي القطني إلى الثلمة الوركية الكبرى ويتفرع إلى عدة شرايين. غالبًا ما يكون الشريان والوريد الحرقفيان الداخليان صعبين التحديد أو الربط. يقع الشريان الحرقفي الداخلي فوق وريده، والذي غالبًا ما يكون كبيرًا وسهل الإصابة. يتم ربط الأوعية الخثلية بشكل روتيني عند إجراء عمليات استئصال نصف الحوض المعدلة وكذلك العديد من عمليات استئصال الحوض.
- الفروع الأمامية: يخرج الشريان السدادي من الحوض عبر قناة السداد (أسفل الفرع العاني العلوي). ينحني الشريان الألوي السفلي خلفيًا بين الأعصاب العجزية الأولى والثانية أو الثانية والثالثة، ثم يمتد بين العضلتين الكمثرية والعصعصية أو عبر الثقبة الوركية الكبرى إلى منطقة الألوية أسفل العضلة الكمثرية.
- الفروع الخلفية: يصعد الشريان الحرقفي القطني خلف العصب السدادي والأوعية الحرقفية الخارجية إلى الحافة الإنسية للعضلة القطنية الكبرى. ثم ينقسم إلى فرع قطني، للعضلتين القطنية الكبرى والمربعة القطنية والحبل الشوكي، وفرع حرقفي، للعضلات الحرقفية والألوية والبطنية. غالبًا ما يتم ربط الفرع الحرقفي أثناء الجراحة. يمتد الشريان الألوي العلوي خلفيًا بين الجذع القطني العجزي والعصب العجزي الأول ويغادر الحوض عبر الثقبة الوركية الكبرى فوق وخلف العضلة الكمثرية. يجب توخي أقصى درجات الحذر للحفاظ على الأوعية والأعصاب الألوية عند إجراء عمليات استئصال الحوض من النوع الأول والثاني.
-
الحالب (Ureter): ينشأ الحالب من حوض الكلى عند مستوى الفقرة L1 ويمتد في الفضاء خلف البريتوني إلى السطح الإنسي للعضلة القطنية الكبرى، ويعبره الأوعية المنوية أو المبيضية. يعبر الحالب من الجانب إلى الإنسي على سطح البريتون عند مستوى تشعب الحرقفي المشترك. هذا معلم جيد لتحديد الحالب أثناء التشريح الأولي خلف البريتوني. ثم يتجه الحالب إلى الإنسي عند مستوى الثلمة الوركية ليدخل إلى مثلث المثانة.
-
كورونا مورتيس (Corona Mortis): هي تفاغر بين الأوعية الحرقفية الخارجية، الشرسوفية السفلية، والسدادية، وتقع في المنطقة خلف العانة على بعد حوالي 3 سم من الارتفاق العاني. قد يؤدي تمزقها أثناء الاقتراب الأربي الحرقفي إلى نزيف حاد. يُسمى الفضاء خلف البريتوني بين العانة والمثانة "فضاء ريتزيوس".
-
القناة الأربية (Inguinal Canal): تُوصف حدود القناة الأربية التشريحية بأنها 4 سم من الحلقة الأربية العميقة إلى الحلقة تحت الجلد. هذه "الحلقة العميقة" هي الفضاء الأربي "المباشر" الذي ينشأ جانبيًا للأوعية الشرسوفية. "مثلث هيسلباخ" هو فضاء الفتق "غير المباشر" الذي ينشأ إنسيًا للأوعية الشرسوفية. تختلف محتويات القناة الأربية حسب الجنس: في الذكور، يحتوي الحبل المنوي على القناة الناقلة للحيوانات المنوية، الشريان الخصوي، الضفيرة الوريدية المحلاقية، الليمفاويات، الأعصاب اللاإرادية، الفروع الحرقفية الأربية والتناسلية للعصب الفخذي التناسلي، الشريان والعضلة المشمرية، واللفافة المنوية الداخلية. في الإناث، تشمل محتويات القناة الأربية الرباط الدائري والعصب الحرقفي الأربي. يتكون الجدار الأربي الأمامي من صفاق العضلة المائلة الخارجية والعضلة المائلة الداخلية (الجانبية). يمتد الجدار الأربي الخلفي من الإنسي إلى الجانبي ويتكون من الرباط الأربي المنعكس، المنجل الأربي، واللفافة المستعرضة. يتكون الجدار الأربي العلوي أو الرأسي من الألياف المقوسة للعضلة المائلة الداخلية والعضلة المستعرضة للبطن. يتكون الجدار الأربي السفلي أو الذنبي من الرباطين الأربي واللاكوني.
حدود الحوض
يجب تحديد الثلمة الوركية مبكرًا في الجراحة، داخليًا وخارجيًا، لحماية العصب الوركي والسويقات الألوية. تُعرف الحافة العلوية الرأسية للحوض بالحرقفة وحافة الثلمة الوركية الكبرى. تُحد الحافة الخلفية للحوض بالعضلة الكمثرية والأوعية والأعصاب الألوية العلوية. خلف العضلة الكمثرية، تتجه الأوعية والأعصاب الفرجية الداخلية إنسيًا من العصب الوركي والعصب الجلدي الفخذي الخلفي، أماميًا للعضلة الكمثرية. الحافة السفلية: يتم تحرير الأربطة العجزية الشوكية والعجزية الحدبية أثناء استئصال الحوض من النوع الأول والثاني.

أسباب وعوامل خطر أورام الحوض
تتنوع أسباب أورام الحوض بين الأورام الحميدة والخبيثة، الأولية والنقيلية. إن فهم هذه الأسباب ضروري لتحديد خطة العلاج الأنسب.
الأورام الحميدة المتكررة
نادرًا ما يتم إجراء عمليات استئصال الحوض الكبرى للأورام العظمية الحميدة. ومع ذلك، قد يُشار إلى استئصال الحوض في بعض الأحيان بعد تكرارات متعددة أو عندما تكون الأورام مقتصرة على الفروع العانية العلوية أو السفلية. تشمل هذه الأورام الحميدة:
- الأورام العظمية الغضروفية الكبيرة المعزولة (Solitary Osteochondromas): أو أي ورم عظمي غضروفي مرتبط بالتكثف العظمي الوراثي المتعدد، وذلك بسبب ارتفاع خطر الإصابة بالسرطان الغضروفي الثانوي.
- الورم العظمي الوداني (Osteoblastoma): الذي يحدث في الحرقفة أو المنطقة المحيطة بالحق.
- أورام الخلايا العملاقة (Giant Cell Tumors) أو الكيسات العظمية التمددية (Aneurysmal Bone Cysts): التي تميل إلى الظهور في الفرع العاني العلوي والمنطقة فوق الحق.
الأورام العظمية الخبيثة الأولية
- الساركوما العظمية (Osteosarcoma): تحدث حوالي 5% من جميع حالات الساركوما العظمية في الحوض. تتطلب استئصال جزئي للحوض أو بتر نصف الحوض، عادةً بعد العلاج الكيميائي التحريضي.
- ساركوما إيوينغ (Ewing Sarcoma): تحدث حوالي 25% من جميع حالات ساركوما إيوينغ في الحوض. تتطلب استئصالًا جراحيًا. يُوصى بالعلاج الإشعاعي المساعد في علاج ساركوما إيوينغ الحوضية بالاستئصال الجراحي. يجب إجراء الاستئصال فقط بعد العلاج الكيميائي التحريضي.
- السرطان الغضروفي (Chondrosarcoma): تُعد السرطانات الغضروفية هي الأورام العظمية الخبيثة الأولية الأكثر شيوعًا في الحوض. غالبًا ما تكون أكبر بكثير مما تشير إليه الأشعة السينية البسيطة. يُظهر التصوير بالرنين المغناطيسي (MRI) المكون الغضروفي للورم بشكل أفضل.
السرطان الغدي النقيلي (Metastatic Adenocarcinoma)
يشمل هذا النوع النقائل من سرطانات الثدي، البروستاتا، الكلى، الرئة، والقولون.
تُصيب النقائل السرطانية الغدية بشكل شائع مواقع الحرقفة أو المنطقة المحيطة بالحق. تُعالج معظم الأورام النقيلية إلى الحوض بشكل كافٍ بالعلاج الإشعاعي. في بعض الأحيان، قد يكون هناك تدمير كبير في الحق مع احتمال حدوث كسر مرضي وشيك يتطلب إعادة بناء جراحية. تُعد نقائل سرطان الخلايا الكلوية (hypernephroma) استثناءً، حيث غالبًا ما تتطلب هذه النقائل إزالة جراحية، إما بالاستئصال أو الكشط والجراحة بالتبريد. يُطلب دائمًا إجراء الانصمام قبل الجراحة لهذه الأورام الوعائية لتجنب النزيف الحاد أثناء الجراحة.
ساركوما الأنسجة الرخوة (Soft Tissue Sarcomas)
تُعد ساركوما الأنسجة الرخوة خلف الصفاق أكثر شيوعًا من ساركوما داخل الصفاق ويجب تقييمها بعناية قبل الجراحة لتحديد مدى تأثر الجهاز الهضمي، البولي التناسلي، الأوعية الدموية، أو الأعصاب الطرفية.

أعراض أورام الحوض
نظرًا لكون أورام الحوض غالبًا ما تكون عميقة داخل الجسم، فقد لا تظهر عليها أعراض واضحة في المراحل المبكرة. ومع ذلك، مع نمو الورم وتأثيره على الهياكل المحيطة، قد تظهر مجموعة من الأعراض التي تستدعي الانتباه الطبي. من المهم استشارة الأستاذ الدكتور محمد هطيف في صنعاء عند ظهور أي من هذه الأعراض لتقييمها بشكل دقيق.
تشمل الأعراض الشائعة لأورام الحوض ما يلي:
- الألم: غالبًا ما يكون الألم هو العرض الأول والأكثر شيوعًا. قد يكون الألم موضعيًا في منطقة الحوض، الورك، الفخذ، أو أسفل الظهر. يمكن أن يكون الألم ثابتًا أو متقطعًا، وقد يزداد سوءًا في الليل أو مع النشاط.
- الكتلة أو التورم: قد يشعر المريض بكتلة أو تورم في منطقة الحوض أو الفخذ أو الأرداف، خاصة إذا كان الورم كبيرًا أو ينمو بالقرب من سطح الجلد.
- صعوبة في الحركة: قد يؤثر الورم على حركة مفصل الورك أو الساق، مما يؤدي إلى صعوبة في المشي، العرج، أو تقييد نطاق الحركة.
- الضعف أو الخدر: إذا ضغط الورم على الأعصاب مثل العصب الوركي أو الفخذي، فقد يسبب ضعفًا في العضلات، خدرًا، تنميلًا، أو حتى فقدانًا للإحساس في الساق أو القدم.
- مشاكل في المثانة أو الأمعاء: في حالات نادرة، قد يضغط الورم الكبير على المثانة أو المستقيم، مما يؤدي إلى صعوبة في التبول، سلس البول، الإمساك، أو سلس البراز.
- كسور مرضية: قد تضعف الأورام العظمية عظام الحوض، مما يزيد من خطر حدوث كسور حتى مع إصابات طفيفة.
- فقدان الوزن غير المبرر أو التعب: هذه أعراض عامة قد تشير إلى وجود ورم خبيث في الجسم.
تذكر أن هذه الأعراض يمكن أن تكون ناجمة عن حالات أخرى غير الأورام. لذلك، فإن التشخيص الدقيق من قبل خبير مثل الأستاذ الدكتور محمد هطيف أمر بالغ الأهمية لتحديد السبب وتلقي العلاج المناسب في الوقت المناسب.

تشخيص أورام الحوض
يُعد التشخيص الدقيق والشامل لأورام الحوض حجر الزاوية في التخطيط لعلاج فعال. يعتمد الأستاذ الدكتور محمد هطيف في صنعاء على مجموعة واسعة من الدراسات التصويرية والاختبارات الأخرى لتقييم الورم وتحديد مدى انتشاره.
التصوير بالأشعة السينية البسيطة

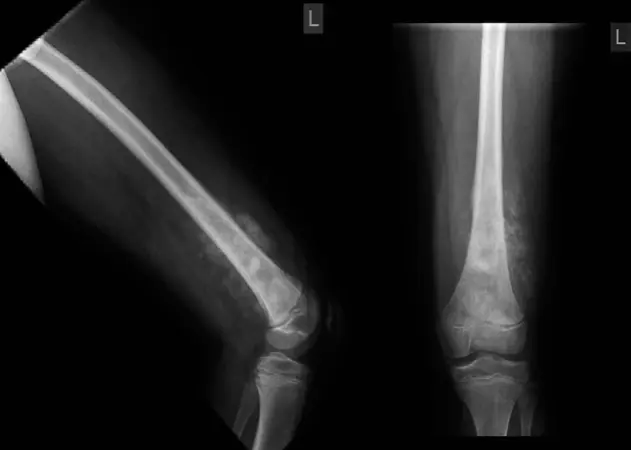
صورة 3: صورة شعاعية بسيطة تظهر آفة حالّة كبيرة (رؤوس الأسهم) في المنطقة المحيطة بالحق الأيمن. بناءً على هذه الصورة، يبدو أن القشرة سليمة.

صورة 4: صورة شعاعية بسيطة أمامية خلفية (AP) للحوض، قُرئت على أنها طبيعية.

صورة 5: صورة شعاعية بسيطة تظهر آفة مكونة للغضروف في الحرقفة اليسرى. بناءً على هذه الدراسة وحدها، يبدو أنها آفة داخل العظم.
تُعد الأشعة السينية البسيطة ذات قيمة محدودة في تقييم آفات حزام الحوض. غالبًا ما تكون الصور غير واضحة ومربكة. تُعد منطقة الحوض، وخاصة العجز، هيكلًا يصعب فيه التعرف على الآفات العظمية المبكرة، وقد تُغفل الآفات العظمية الكبرى في البداية. لهذه الأسباب، يجب أن يكون هناك عتبة منخفضة لإجراء المزيد من التصوير، خاصة للفحص الأولي والتقييم بعد الجراحة لعمليات إعادة البناء.
التصوير المقطعي المحوسب (CT) والتصوير بالرنين المغناطيسي (MRI)

صورة 6: صورة CT تظهر تدميرًا عظميًا واسعًا وامتداد الورم إلى الحوض ومنطقة الألوية اليمنى.

صورة 7: صورة CT للحوض تكشف عن آفة تدميرية كبيرة في العجز.
كقاعدة عامة، يُعد كل من التصوير المقطعي المحوسب (CT) والتصوير بالرنين المغناطيسي (MRI) ضروريين للتقييم الأولي لمعظم أورام الحوض.
- التصوير المقطعي المحوسب (CT): مع التباين الوريدي وإعادة البناء ثلاثي الأبعاد، هو التقنية المثلى لتقييم مدى تأثر العظام وتدميرها، والتشريح العظمي، والعلاقة بين الورم والأوعية الدموية الرئيسية في الحوض. إنه قيم في تصوير أي تشوه في تشريح الحوض ويساعد في تقييم الورم لتحديد ما إذا كان قابلاً للاستئصال. يُعد التصوير المقطعي المحوسب للصدر ضروريًا لأغراض التدريج في تقييم النقائل الرئوية.
- التصوير بالرنين المغناطيسي (MRI): مع التباين، حاسم لتصوير الأنسجة الرخوة (مثل الأوعية الدموية والأعصاب والعضلات) وتأثر العظام. إنه الطريقة المثلى لتصوير الأنسجة الرخوة وتأثر النخاع. إنه جذاب لتقييم أمراض العظام وتأثر العجز وقد يكون مفيدًا في التقييم التسلسلي للعلاج المساعد الجديد (التحريضي).
مسح العظام (Bone Scanning)
يُستخدم مسح العظام ثلاثي الأطوار لاستبعاد النقائل الجهازية وتقييم تأثر العظام البؤري ووعائية الورم في المرحلة الأولية للتدفق. قد يشير انخفاض الوعائية بعد العلاج الكيميائي التحريضي إلى استجابة للعلاج.
تصوير الأوعية (Angiography)

صورة 8: تصوير الأوعية قبل الجراحة والانصمام للآفة النقيلية الموضحة في الصورة 6 أ. (بإذن من مارتن إم مالاور.)

صورة 9: تصوير الأوعية قبل الجراحة والانصمام للآفة النقيلية الموضحة في الصورة 6 أ. (بإذن من مارتن إم مالاور.)
يُعد تصوير الأوعية إلزاميًا لتحديد التشريح الوعائي البعيد الذي غالبًا ما يتشوه بسبب أورام الحوض الكبيرة. من الضروري تحديد مستوى التشعبات المختلفة قبل الجراحة واستبعاد تأثر الأوعية بالورم. يُعد انصمام


































آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك