الطعوم العظمية الخيفية دليل شامل
الخلاصة الطبية السريعة: الطعوم العظمية الخيفية هي عظام مأخوذة من متبرع بشري، تُستخدم على نطاق واسع في جراحات العظام والعمود الفقري لتوفير دعامة هيكلية، وملء الفراغات، وتعزيز التئام العظام. يتم معالجتها بعناية فائقة لضمان أعلى مستويات السلامة والفعالية، وتُقدم بديلاً حيوياً ومريحاً للطعوم الذاتية (المأخوذة من جسم المريض نفسه)، مما يقلل الحاجة لعمليات جراحية إضافية ويختصر زمن التعافي. تُعد الطعوم الخيفية حجر الزاوية في العديد من الإجراءات المعقدة، مثل دمج الفقرات وإصلاح الكسور المعقدة وإعادة بناء العظام بعد استئصال الأورام.
مقدمة عن الطعوم العظمية الخيفية
عندما يتعلق الأمر بجراحات العمود الفقري أو إصلاح الكسور المعقدة أو إعادة بناء العظام بعد استئصال الأورام، فإن الحاجة إلى مواد تعزز التئام العظام وتوفر الاستقرار الهيكلي أمر بالغ الأهمية. لطالما كان تحدي توفير "مواد البناء" الكافية لإصلاح العظام قائماً في الطب الحديث. هنا يأتي دور الطعوم العظمية، وهي مواد بيولوجية تُستخدم لملء الفراغات العظمية، ودعم العظام الضعيفة، وتشجيع نمو العظام الجديدة.
تاريخياً، كانت الطعوم الذاتية (Autografts) – أي العظام المأخوذة من جسم المريض نفسه – هي المعيار الذهبي. ورغم فعاليتها، إلا أنها تنطوي على عيوب مثل الحاجة إلى عملية جراحية إضافية لأخذ الطعم، مما يزيد من الألم والمخاطر ومضاعفات موقع التبرع. ومع التقدم الهائل في بنوك الأنسجة وتقنيات معالجة العظام، برزت الطعوم العظمية الخيفية (Allografts) كبديل ثوري يغير قواعد اللعبة في جراحة العظام.
الطعوم العظمية الخيفية هي عظام تُجمع من متبرعين بشريين بعد وفاتهم، وتخضع لعمليات معالجة وتعقيم صارمة لضمان سلامتها وتقليل أي مخاطر محتملة. لقد أصبحت هذه الطعوم جزءاً لا يتجزأ من مجموعة الأدوات الجراحية الحديثة، مقدمة حلولاً فعالة وآمنة لمجموعة واسعة من الحالات العظمية. في هذه المقالة الشاملة، سنتعمق في كل جانب من جوانب الطعوم العظمية الخيفية، بدءاً من تعريفها وأنواعها، مروراً بعملية الحصول عليها ومعالجتها، وصولاً إلى استخداماتها الجراحية المتعددة، ومزاياها، ومخاطرها، وعملية التعافي. سنبرز أيضاً الدور المحوري للخبرة الجراحية المتميزة، مثل تلك التي يقدمها الأستاذ الدكتور محمد هطيف، في تحقيق أفضل النتائج الممكنة للمرضى.
تشريح العظام والحاجة للطعوم
لتقدير أهمية الطعوم العظمية الخيفية، من الضروري فهم بنية العظام والعمود الفقري وكيفية تعافيها. العظام هي أنسجة حية ديناميكية تتمتع بقدرة مذهلة على التجدد والإصلاح. يتكون الهيكل العظمي من خلايا عظمية، ومصفوفة خارج الخلية غنية بالمعادن (خاصة الكالسيوم والفوسفات)، وبروتينات الكولاجين. هذه التركيبة تمنح العظام قوتها ومرونتها.
يتكون العمود الفقري، وهو محور الجسم، من سلسلة من الفقرات العظمية مفصولة بأقراص غضروفية. يوفر العمود الفقري الدعم الهيكلي، ويحمي الحبل الشوكي، ويسمح بالحركة. عندما تتعرض الفقرات لإصابة أو مرض (مثل الانزلاق الغضروفي الشديد، أو تضيق القناة الشوكية، أو عدم استقرار العمود الفقري)، قد تتطلب الحالة إجراء جراحة دمج الفقرات (Spinal Fusion). الهدف من هذه الجراحة هو ربط فقرتين أو أكثر معاً بشكل دائم، مما يزيل الحركة المؤلمة ويوفر الاستقرار. لتحقيق هذا الدمج، تُستخدم الطعوم العظمية كـ "جسور" لتشجيع نمو العظام الجديدة التي تربط الفقرات.
خارج العمود الفقري، قد تتطلب الكسور المعقدة التي تسبب فقداناً كبيراً للعظام، أو الأورام التي تتطلب استئصال أجزاء من العظام، أو مراجعات جراحات استبدال المفاصل، مواد لملء الفراغات العظمية وتعزيز الشفاء. في كل هذه السيناريوهات، تلعب الطعوم العظمية دوراً لا غنى عنه.
تعريف الطعوم الخيفية ومزاياها
الطعوم العظمية الخيفية (Allografts) هي عظام أو أنسجة عظمية تُجمع من فرد (المتبرع) وتُزرع في فرد آخر من نفس النوع (المتلقي). في سياق جراحة العظام البشرية، تعني الطعوم الخيفية أن العظم مأخوذ من متبرع بشري آخر غير المريض نفسه.
كيف يتم الحصول عليها ومعالجتها؟
تخضع الطعوم الخيفية لعملية صارمة ومتعددة الخطوات لضمان سلامتها وفعاليتها:
1. اختيار المتبرع: يتم اختيار المتبرعين بعناية فائقة، بعد إجراء فحوصات طبية واجتماعية مكثفة لاستبعاد أي أمراض معدية (مثل فيروس نقص المناعة البشرية، التهاب الكبد) أو أمراض أخرى قد تنتقل.
2. الاستخراج: تُستخرج الأنسجة العظمية في بيئة معقمة للغاية، عادةً من عظام طويلة مثل عظم الفخذ أو قصبة الساق، أو من العمود الفقري والحوض.
3. المعالجة والتنظيف: تُنظف العظام من الأنسجة الرخوة (مثل العضلات والأوتار) وتُعالج لإزالة الخلايا العظمية الحية التي قد تسبب استجابة مناعية لدى المتلقي. تتضمن طرق المعالجة الشائعة التجفيف بالتجميد (freeze-drying) والمعالجة الكيميائية.
4. التعقيم: تُعقم الطعوم باستخدام طرق مثل الإشعاع المؤين (أشعة جاما) أو أكسيد الإيثيلين لقتل أي مسببات أمراض متبقية، مع الحفاظ قدر الإمكان على الخصائص الميكانيكية والبيولوجية للعظم.
5. التخزين: تُخزن الطعوم المعقمة في بنوك الأنسجة المتخصصة تحت ظروف محكمة لضمان صلاحيتها حتى الاستخدام.
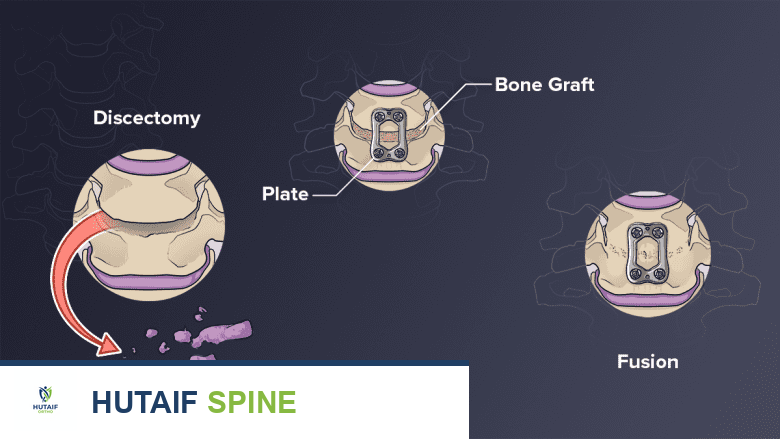
أنواع الطعوم العظمية الخيفية:
تتوفر الطعوم الخيفية بأشكال وأحجام مختلفة لتناسب الاحتياجات الجراحية المتنوعة:
* عظام قشرية (Cortical Bone): توفر دعماً هيكلياً قوياً، وتُستخدم عادة في دمج الفقرات أو لإصلاح عيوب العظام الكبيرة.
* عظام إسفنجية (Cancellous Bone): تتميز ببنية مسامية تعزز نمو الأوعية الدموية والخلايا العظمية، مما يسرع عملية الاندماج.
* عظام قشرية إسفنجية (Cortico-cancellous): تجمع بين خصائص النوعين.
* طعوم عظمية منزوعة المعادن ومجففة بالتجميد (Demineralized Freeze-Dried Bone Allograft - DBM): تُعالج لإزالة المعادن، مما يكشف عن بروتينات تحفز نمو العظام (عوامل تحفز تكوين العظم - osteoinductive factors). تتوفر على شكل مسحوق، هلام، أو معجون.
* كُتل عظمية كبيرة (Structural Allografts): تُستخدم لإعادة بناء أجزاء كبيرة من العظم، مثل بعد استئصال الأورام.
مزايا الطعوم العظمية الخيفية:
تُقدم الطعوم الخيفية العديد من المزايا الهامة التي جعلتها خياراً مفضلاً في العديد من الإجراءات:
1. التوفر: متاحة بسهولة بكميات وأحجام وأشكال متنوعة، مما يلغي الحاجة إلى عملية جراحية ثانية لأخذ الطعم من المريض.
2. تقليل المضاعفات: لا تسبب ألماً أو مضاعفات في موقع أخذ الطعم، على عكس الطعوم الذاتية التي قد تسبب نزيفاً، عدوى، أو كسوراً في موقع التبرع.
3. تقليل وقت الجراحة: تبسيط الإجراء الجراحي وتقليل وقته، حيث لا يحتاج الجراح لأخذ الطعم من المريض.
4. تنوع الأشكال والأحجام: يمكن تكييفها لتناسب احتياجات جراحية محددة بدقة.
5. خصائص بيولوجية مفيدة:
* التوصيل العظمي (Osteoconduction): تعمل كـ "سقالة" أو إطار لدعم نمو العظم الجديد.
* التحفيز العظمي (Osteoinduction): تحتوي (خاصة الـ DBM) على بروتينات تحفز الخلايا الجذعية في جسم المريض على التمايز إلى خلايا عظمية جديدة.
6. تقليل النزيف: عدم وجود موقع تبرع يقلل من فقدان الدم أثناء الجراحة.
دواعي استخدام الطعوم العظمية الخيفية
تُستخدم الطعوم العظمية الخيفية في مجموعة واسعة من تخصصات جراحة العظام والعمود الفقري، نظراً لقدرتها على توفير الدعم الهيكلي وتحفيز نمو العظام. تشمل أبرز دواعي الاستخدام:
- دمج الفقرات (Spinal Fusion):
- تُعد الطعوم الخيفية خياراً شائعاً جداً في جراحات دمج الفقرات للعمود الفقري العنقي، الصدري، والقطني.
- تُستخدم لملء الفراغات بين الفقرات بعد إزالة القرص الغضروفي التالف، وتعمل كـ "جسر" يربط الفقرات ببعضها البعض، مما يؤدي إلى اندماجها الصلب.
- تُستخدم أيضاً في بعض الأحيان لتعزيز الاندماج حول الأجهزة المعدنية المزروعة.
- إصلاح الكسور المعقدة (Complex Fracture Repair):
- في حالات الكسور التي تؤدي إلى فقدان كبير للأنسجة العظمية (عيوب عظمية)، تُستخدم الطعوم الخيفية لملء هذه الفراغات واستعادة الشكل الأصلي للعظم.
- تُستخدم أيضاً في حالات عدم التئام الكسور (non-union) أو التئامها بشكل خاطئ (malunion) لتوفير بيئة مناسبة للشفاء.
- إعادة بناء العظام بعد استئصال الأورام (Bone Reconstruction after Tumor Resection):
- عندما يتطلب استئصال ورم عظمي إزالة جزء كبير من العظم، تُستخدم الطعوم الخيفية الهيكلية الكبيرة لاستعادة طول ووظيفة الطرف المصاب.
- مراجعة جراحات استبدال المفاصل (Revision Arthroplasty):
- في حالات فشل مفصل صناعي سابق، قد يحدث فقدان للعظام حول الغرسة. تُستخدم الطعوم الخيفية لملء هذه العيوب العظمية قبل زرع مفصل صناعي جديد.
- جراحة القدم والكاحل (Foot and Ankle Surgery):
- تُستخدم لإجراءات الدمج (fusion) في القدم والكاحل، وإصلاح العيوب العظمية، أو تصحيح التشوهات.
- جراحة الوجه والفكين والأسنان (Oral and Maxillofacial/Dental Surgery):
- تُستخدم في إجراءات تكبير عظم الفك لدعم زراعة الأسنان، وإصلاح عيوب الفك.
الفرق بين الطعوم الخيفية وأنواع الطعوم الأخرى
لفهم مكانة الطعوم الخيفية، من المهم مقارنتها بالأنواع الأخرى الشائعة من الطعوم العظمية:
الطعوم الذاتية (Autografts):
* المصدر: عظم مأخوذ من جسم المريض نفسه (غالباً من عظم الحوض أو الأضلاع).
* المزايا: تحتوي على خلايا عظمية حية وعوامل نمو طبيعية، مما يجعلها "المعيار الذهبي" للاندماج العظمي. لا يوجد خطر الرفض المناعي أو انتقال الأمراض.
* العيوب: تتطلب عملية جراحية إضافية (موقع المتبرع)، مما يزيد من وقت الجراحة والألم والمخاطر في موقع التبرع (مثل النزيف، العدوى، الألم المزمن، الكسر). كمية العظم المتاحة محدودة.
الطعوم الاصطناعية (Synthetic Grafts):
* المصدر: مواد اصطناعية مثل فوسفات الكالسيوم، الكبريتات، أو السيراميك الحيوي.
* المزايا: متوفرة بكميات غير محدودة، لا يوجد خطر انتقال الأمراض أو الرفض المناعي.
* العيوب: تفتقر إلى خصائص التوصيل والتحفيز العظمي الموجودة في الطعوم البيولوجية، وقد لا تندمج بنفس الكفاءة. لا تحتوي على خلايا حية أو عوامل نمو.
الطعوم الخيفية (Allografts):
* المصدر: عظم مأخوذ من متبرع بشري آخر.
* المزايا: متوفرة بكميات كبيرة، لا تتطلب جراحة إضافية للمريض، تقلل من وقت الجراحة والألم. توفر سقالة عظمية (توصيل عظمي) ويمكن أن تحتوي على عوامل نمو (تحفيز عظمي).
* العيوب: خطر نظري (وإن كان ضئيلاً للغاية) لانتقال الأمراض بعد المعالجة الشديدة. يمكن أن تحدث استجابة مناعية خفيفة، لكنها نادراً ما تؤدي إلى فشل الطعم. الاندماج قد يكون أبطأ قليلاً من الطعوم الذاتية.
الجدول التالي يلخص الفروقات الرئيسية:
| الميزة / نوع الطعم | الطعوم الذاتية (Autograft) | الطعوم الخيفية (Allograft) | الطعوم الاصطناعية (Synthetic Graft) |
|---|---|---|---|
| المصدر | جسم المريض نفسه | متبرع بشري آخر | مواد كيميائية مصنعة |
| الخلايا الحية | نعم | لا (بعد المعالجة) | لا |
| عوامل النمو | نعم | نعم (خاصة DBM) | لا |
| التوصيل العظمي | ممتاز | ممتاز | جيد |
| التحفيز العظمي | ممتاز | جيد (خاصة DBM) | ضعيف / لا يوجد |
| التوفر | محدود | غير محدود | غير محدود |
| مضاعفات موقع التبرع | نعم (ألم، نزيف، عدوى) | لا | لا |
| خطر الرفض المناعي | لا | منخفض جداً (بعد المعالجة) | لا |
| خطر انتقال الأمراض | لا | منخفض جداً (بعد الفحص والتعقيم) | لا |
| تكلفة | لا توجد تكلفة للمادة | متوسطة إلى عالية | منخفضة إلى متوسطة |
| وقت الاندماج | سريع | متوسط | بطيء |
الاستعداد لجراحة الطعوم الخيفية
يتطلب أي إجراء جراحي تخطيطاً دقيقاً، وجراحة زراعة العظام بالطعوم الخيفية ليست استثناءً. يبدأ التحضير بفهم شامل لحالة المريض واحتياجاته، وهو ما يتفوق فيه الأستاذ الدكتور محمد هطيف بفضل خبرته الواسعة ونهجه الشامل.
- الاستشارة الأولية والتقييم:
- سيقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري شامل ومراجعة دقيقة لتاريخك الطبي.
- ستُطلب فحوصات تصويرية مفصلة (مثل الأشعة السينية، الرنين المغناطيسي، الأشعة المقطعية) لتحديد مدى المشكلة ونوع الطعم الخيفي الأنسب.
- سيشرح الدكتور هطيف خيارات العلاج المتاحة، وسبب اختيار الطعوم الخيفية، والنتائج المتوقعة، والمخاطر المحتملة.
- الفحوصات الطبية قبل الجراحة:
- تشمل تحاليل الدم الروتينية، تخطيط القلب الكهربائي (ECG)، وأي فحوصات أخرى ضرورية لتقييم صحتك العامة والتأكد من أنك لائق للجراحة والتخدير.
- قد يُطلب منك التوقف عن تناول بعض الأدوية (مثل مميعات الدم) قبل الجراحة بفترة معينة.
- التثقيف والتجهيز النفسي:
- سيقدم لك فريق الدكتور هطيف إرشادات مفصلة حول كيفية الاستعداد للجراحة، بما في ذلك الصيام قبل الجراحة.
- من المهم مناقشة أي مخاوف أو أسئلة لديك، حيث أن الفهم الواضح للإجراء يقلل من القلق ويعزز التعافي الجيد.
- قد يُنصح بالبدء في تمارين تقوية معينة أو تغييرات في نمط الحياة (مثل الإقلاع عن التدخين) لتحسين نتائج الجراحة.
الإجراء الجراحي
يتم إجراء جراحة زراعة العظام بالطعوم الخيفية في غرفة العمليات تحت التخدير العام. يعتمد الإجراء المحدد على موقع ونوع العظم الذي يتم زرعه، ولكن الخطوات الأساسية عادة ما تكون متشابهة:
- التخدير: سيقوم طبيب التخدير بإدارة التخدير العام لضمان راحتك وعدم شعورك بالألم طوال الجراحة.
- التحضير والتعقيم: يتم تحضير منطقة الجراحة وتنظيفها وتعقيمها بعناية فائقة لتقليل خطر العدوى.
- الشق الجراحي: يقوم الجراح، مثل الأستاذ الدكتور محمد هطيف، بعمل شق جراحي دقيق للوصول إلى العظم المصاب. يستخدم الدكتور هطيف تقنيات جراحية متقدمة مثل الجراحة المجهرية (Microsurgery) لتقليل حجم الشق وتلف الأنسجة المحيطة، مما يسرع من التعافي.
- تحضير الموقع المتلقي: يتم إعداد منطقة العظم التي ستستقبل الطعم. يتضمن ذلك إزالة أي عظم تالف أو نسيج ليفي، وتشكيل السطح العظمي لاستيعاب الطعم بشكل محكم.
-
وضع الطعم الخيفي: يتم إخراج الطعم العظمي الخيفي المعالج من عبوته المعقمة وتكييفه ليناسب العيب العظمي بدقة. يقوم الجراح بوضعه في مكانه المخصص بعناية فائقة.
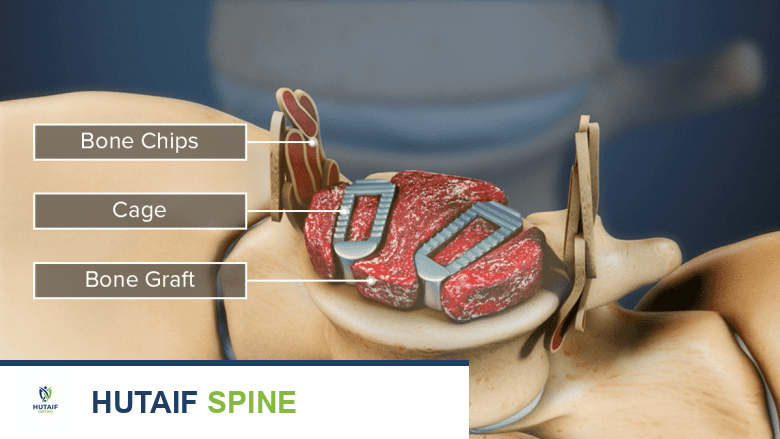
-
التثبيت (إذا لزم الأمر): في العديد من الحالات، خاصة في دمج الفقرات أو إصلاح الكسور الكبيرة، يتم تثبيت الطعم العظمي وأي عظام محيطة باستخدام أجهزة معدنية مثل الصفائح، البراغي، أو القضبان. هذا يوفر الاستقرار الأولي اللازم لالتئام العظام.
-
الإغلاق: بعد التأكد من وضع الطعم وتثبيته بشكل صحيح، يتم إغلاق الأنسجة والجلد بطبقات، مع استخدام غرز أو دبابيس جراحية. قد يتم وضع أنبوب تصريف (درنقة) مؤقتاً لتصريف أي سوائل زائدة.
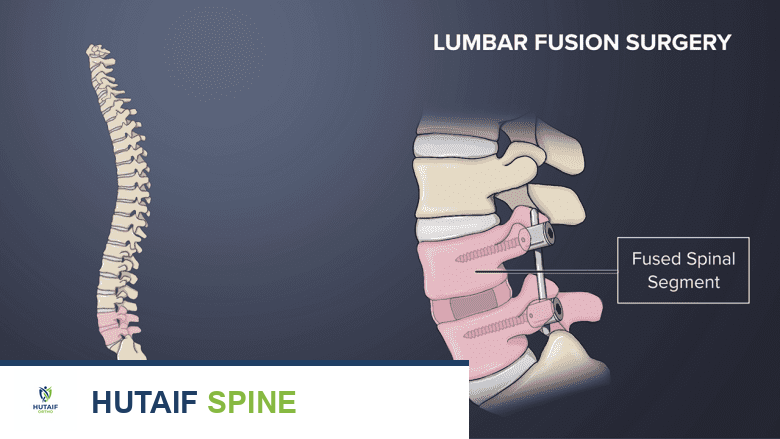
طوال العملية، يضمن الأستاذ الدكتور محمد هطيف وفريقه أعلى معايير الدقة والسلامة، مستفيدين من خبرتهم التي تزيد عن 20 عاماً وأحدث التقنيات لضمان أفضل النتائج الجراحية.
المخاطر والمضاعفات المحتملة
على الرغم من أن جراحات زراعة الطعوم العظمية الخيفية آمنة بشكل عام، إلا أن أي إجراء جراحي ينطوي على بعض المخاطر والمضاعفات المحتملة. من المهم مناقشة هذه المخاطر مع الأستاذ الدكتور محمد هطيف قبل الجراحة:
- العدوى: كما هو الحال مع أي جراحة، هناك خطر العدوى في موقع الجراحة أو داخل الطعم. يتم اتخاذ إجراءات وقائية صارمة (مثل المضادات الحيوية الوقائية والتعقيم الشديد) لتقليل هذا الخطر.
- عدم الاندماج (Non-union): فشل الطعم في الاندماج مع العظم المحيط هو أحد المضاعفات الرئيسية. قد يتطلب هذا جراحة مراجعة.
- تأخر الاندماج (Delayed union): اندماج العظم يحدث ببطء أكثر من المتوقع.
- النزيف: قد يحدث نزيف أثناء الجراحة أو بعدها.
- تلف الأعصاب أو الأوعية الدموية: خطر ضئيل، ولكنه ممكن، خاصة في جراحات العمود الفقري.
- الرفض المناعي: على الرغم من أن الطعوم الخيفية تُعالج لإزالة الخلايا التي تثير الاستجابة المناعية، إلا أن هناك احتمالاً ضئيلاً جداً لحدوث استجابة مناعية خفيفة، لكنها نادراً ما تؤدي إلى فشل الطعم.
- انتقال الأمراض: بفضل الفحص الدقيق للمتبرعين وعمليات التعقيم الصارمة، أصبح خطر انتقال الأمراض (مثل فيروس نقص المناعة البشرية أو التهاب الكبد) من خلال الطعوم الخيفية ضئيلاً للغاية، ويقدر بمليون حالة أو أقل.
- كسر الطعم: في حالات نادرة، قد ينكسر الطعم قبل الاندماج الكامل.
- الألم المزمن: قد يستمر الألم في بعض الأحيان حتى بعد الشفاء الجراحي.
يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في التعامل مع هذه المخاطر وتقليلها إلى أقصى حد ممكن، ويحرص على شرحها للمرضى بشفافية تامة كجزء من التزامه بالصدق الطبي.
التعافي وإعادة التأهيل
التعافي من جراحة زراعة الطعوم العظمية الخيفية هو عملية تدريجية تتطلب الصبر والالتزام بخطة إعادة التأهيل. هدف هذه الفترة هو السماح للطعم بالاندماج مع عظامك وتحسين قوتك ووظيفتك.
فترة ما بعد الجراحة مباشرة (المستشفى):
* إدارة الألم: ستُعطى مسكنات الألم للتحكم في أي إزعاج بعد الجراحة.
* المراقبة: سيتم مراقبة علاماتك الحيوية وموقع الجراحة عن كثب.
* الحركة المبكرة: سيشجعك فريق التمريض على النهوض والمشي لمسافات قصيرة بمساعدة في أقرب وقت ممكن، لتقليل مخاطر المضاعفات مثل جلطات الدم.
* العناية بالجرح: ستحصل على تعليمات حول كيفية العناية بالشق الجراحي.
التعافي في المنزل (الأسابيع الأولى):
* الراحة: من الضروري الحصول على قسط كافٍ من الراحة.
* قيود النشاط: سيقدم لك الدكتور هطيف إرشادات محددة حول الأنشطة التي يجب تجنبها، مثل رفع الأوزان الثقيلة، الانحناء، أو الالتواء المفرط، خاصة إذا كانت الجراحة في العمود الفقري.
* العلاج الطبيعي: سيبدأ برنامج العلاج الطبيعي المخصص لك. في البداية، ستركز التمارين على الحركة اللطيفة وتقوية العضلات المحيطة لدعم منطقة الجراحة.
العلاج الطبيعي وإعادة التأهيل (الأشهر التالية):
* التقدم التدريجي: سيتطور برنامج العلاج الطبيعي تدريجياً ليشمل تمارين تقوية مكثفة، وتمارين مدى الحركة، وتمارين التوازن، والتحمل.
* دور المعالج الفيزيائي: سيعمل المعالج الفيزيائي معك لضمان الشفاء الآمن والفعال، وتجنب أي حركات قد تعرض الطعم للخطر.
* التغذية: تلعب التغذية دوراً حاسماً في التئام العظام. يُنصح باتباع نظام غذائي غني بالبروتين والكالسيوم وفيتامين د.
* متابعة الدكتور هطيف: ستكون هناك مواعيد متابعة منتظمة مع الأستاذ الدكتور محمد هطيف لتقييم تقدم الشفاء، وإجراء أشعة سينية لمراقبة اندماج الطعم، وتعديل خطة العلاج حسب الحاجة.
الجدول الزمني للتعافي (تقريبي):
| المرحلة الزمنية | الأنشطة المتوقعة / التعليمات |
|---|---|
| الأسبوع 1-2 | - البقاء في المستشفى (لعدة أيام) ثم العودة للمنزل. - إدارة الألم وتغيير الضمادات. - المشي لمسافات قصيرة بمساعدة. |
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
